Лечение помутнений роговицы после фрк
Достаточно медленное достижение итоговых результатов при выполнении фоторефракционной кератэктомии (ФРК) остается одной из основных проблем метода. Стабилизация рефракции, как правило, продолжается несколько месяцев и может сопровождаться регрессом либо возникновением субэпителиального помутнения роговичной стромы, носящего название хейз (флер) – от англ. haze — туман.
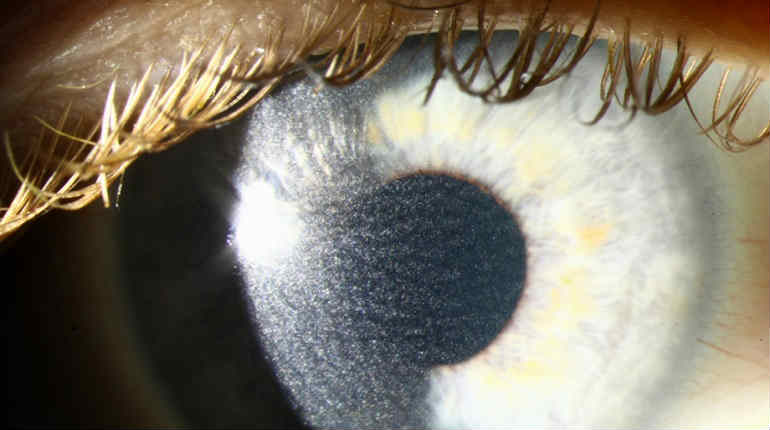
Хейз как осложнение ФРК
У хейза, в отличии от истинных помутнений роговицы, отмечается доброкачественное течение. То есть, помутнение развивается после ФРК в течение первых месяцев и, достигнув наивысшей интенсивности, спонтанно претерпевает обратное развитие. Хотя в 1,3–6% случаев, хейз может и не исчезать.
Возникновение хейза, по сути своей, является субэпителиальным фиброзом. Согласно конфокальной микроскопии, он развивается из-за отложения в зоне фотоабляции гликозаминогликанов, синтеза коллагена, пролиферации и миграции активированных кератоцитов в поверхностные слои стромы. Традиционное лечение после ФРК предполагает длительное применение кортикостероидов, что позволяет снижать частоту и интенсивность возникновения хейза, а также в определенной степени влиять на послеоперационную динамику рефракции. Правда, в некоторых случаях роговичные помутнения в зоне фотоабляции оказываются достаточно стойкими и интенсивными, что требует иного подхода к лечению. В этом случае, к медикаментозной терапии, могут быть добавлены лазерные и даже хирургические методы.
Слабо поддающиеся лечению, выраженные помутнения, встречаются нечасто. Но даже преходящий умеренный хейз в период своего существования способен снижать некорригированную остроту и контрастность зрения, что становится частичным возвратом к дооперационной рефракции и ухудшает качество жизни пациентов.
Таким образом, возможное помутнение роговицы, медленное достижение оптического эффекта и болевой синдром, делают ФРК одной из самых непопулярных методик лазерной коррекции зрения.
Методы лечения и профилактики хейза
Известно, что хейз имеет пролиферативную природу, поэтому особое место при его лечении отводится различным медикаментам, способным угнетать пролиферацию. В свое время, революцию в терапии целого ряда болезней глаз произвело применение цитостатических препаратов. Особенно популярным в группе цитостатиков на сегодняшний день является препарат Митомицин–С (ММС). Это противоопухолевый антибиотик, блокирующий связь между аденином и гуанином (аминокислотами) в синтезе цепи ДНК. Этим и объясняется чувствительность к нему быстро делящихся клеток (опухолей, пролиферирующих фибробластов).
Внимание, Митомицин не сертифицирован в РФ! Если вам предлагают проведение лазерной коррекции зрения по методу фоторефракционной кератэктомии (ФРК) с использованием данного препарата — клиника нарушает нормативные правила, т.к. Митомицин сертифицирован только для инъекций и последствия могут быть самыми непредсказуемыми!
ММС давно и довольно активно используется как местный препарат в хирургии глаукомы и птеригиума, применяется для лечения глазного пемфигуса, весеннего катара. При глаукоме и птеригиуме, его применяют в виде аппликаций, в случае пемфигуса – это инъекции под конъюнктиву, весенний катар купируется капельным применением ММС.
Антипролиферативная активность Митомицин–С актуальна и для рефракционной хирургии, как средство лечения после ФРК выраженного субэпителиального фиброза. Как один из методов, выполняется механическая скарификация роговичных помутнений с дальнейшей аппликацией, пропитанной в растворе ММС целлюлозной губки. Это аналогично методу интраоперационного применения ММС в хирургии глаукомы.
Предотвращение возникновения роговичных помутнений после ФРК посредством ММС неоднократно доказывалась экспериментально.
Однако, наряду с положительными качествами, цитостатические препараты имеют определенную токсичность. Правда, возникновение лекарственных осложнений, в большинстве случаев – это вопрос дозировки. Известны такие местные неблагоприятные эффекты высоких доз ММС, как отек, перфорация роговицы, лизис, ирит, склеры, вторичная глаукома (0,04% и выше). Хотя концентрация раствора ММС 0,02%, а также экспозиция его не более 2 минут и последующее тщательное промывание зоны воздействия остается высокоэффективной, и осложнений не вызывает.
Данные о частоте роговичных помутнений после ФРК, как правило, относятся к итоговым результатам лечения. Эти цифры относительно невелики. И все же, принимая во внимание качество жизни пациента после процедуры ФРК и скорость с которой происходит достижение рефракционного эффекта, всегда оценивают и «гладкость» реабилитационного процесса. Возникал ли хейз после операции у конкретного пациента, исчез ли полностью к концу срока наблюдения, либо его вовсе не было – все это совершенно разные течения периода реабилитации.
Меньшая частота возникновения помутнений при лечении ММС, дает возможность облегчить схему терапии кортикостероидными средствами без риска развития хейза. При этом, частичный отказ от терапии стероидами, в свою очередь, позволяет существенно снизить риск потенциальных ее осложнений.
ММС и будущее ФРК
Среди существующих на данный момент методик эксимерлазерной коррекции зрения (включая ФРК, ЛАСИК, ЛАСЕК и РЭИК), ФРК не является доминирующей. Однако, она занимает стабильное положение, так как обладает определенными преимуществами, таким как: небольшая травматичность, простота выполнения, невысокая себестоимость. Правда, для ФРК свойственны и значимые недостатки: продолжительное восстановление остроты зрения, болевой синдром, риск помутнений роговицы.
Применение последнего поколения лазеров с более «деликатной» абляцией и использование в послеоперационном периоде специальных контактных линз помогает существенно сократить сроки восстановления остроты зрения, уменьшить болевой синдром и исключить раннее помутнение роговицы. Но хейз, как позднее помутнение, остается проблемой до настоящего времени. Из-за этого, большинство офтальмологов предпочитают выполнять коррекцию методом ЛАСИК, даже при том, что после хирургического формирования лоскута, также возможны серьезные осложнения.
Некоторые преимущества ФРК перед другими методиками лазерной коррекции зрения вновь стали принимать во внимание в последние годы в связи с внедрением в формирование поверхности фотоабляции новых технологий. Признанные эксперты рефракционной хирургии склоняются к мысли, что закрывать работу лазера лоскутом смысла нет, так как лоскут становится «виновником» индуцирования дополнительных оптических аберраций. В связи с этим, классическая методика ФРК, как и ее модификация — ЛАСЕК, вновь привлекает внимание специалистов-офтальмологов. Кроме того, существует вероятность, что им могли бы принадлежать лидирующие позиции при устранении риска возникновения помутнений роговицы.
Применение ММС при проведении ФРК делает вероятность возвращения методике лидирующих позиций более реальной. Ведь, Митомицин–С подавляет пролиферацию и предотвращает образование помутнений, а также способствует более быстрой стабилизации оптического эффекта. Можно предположить, что под воздействием ММС роговичная форма после окончания всех репаративных процессов в меньшей степени отличается от поверхности, которую непосредственно получают после абляции.
Результаты проводимых исследований позволяют в будущем рассчитывать на полное изменение отношения к методике ФРК. Это особенно актуально в свете внедрения новых перспективных методов лазерной абляции (топографически ориентированной или основанной на показателях волнового фронта), так как они особенно чувствительны к вызываемым процессами репарации послеоперационным изменениям.
Подытоживая все вышеизложенное, можно сделать заключение, что интраоперационные аппликации Митомицина–С после и при выполнении процедуры ФРК, при адекватной дозировке, значимо снижают частоту и степень роговичных помутнений и не вызывают осложнений. Модифицированная таким образом методика ФРК, после решения основной ее проблемы, может подняться на качественно новый уровень и стать одним из наиболее безопасных и эффективных методов лазерной коррекции нарушений рефракции.
Источник
С помощью лазерной коррекции зрения можно не только исправить близорукость, дальнозоркость и астигматизм, но и различные патологии роговицы. Одной из наиболее распространенных среди них является ее помутнение. Как избавиться от помутнения роговицы при помощи лазерной коррекции зрения?
Помутнение роговицы глаза часто возникает на фоне недолеченного кератита или является последствием дистрофии различного генеза. Помутнения всегда сопровождаются разным видами аметропии, например, близорукостью, дальнозоркостью или астигматизмом.
Данная патология роговой оболочки глаза существенно мешает качественной коррекции зрения не только из-за самого помутнения, но и в связи с ухудшением пропускания света. Кроме того, роговица человеческого глаза утрачивает присущую ей первоначально сферическую форму, что также негативно сказывается на качестве зрения.
Почему возникает помутнение роговицы?
Помутнение роговицы глаза может возникать при разных обстоятельствах. Наиболее распространенными среди них являются:
- травма или любое физическое повреждение роговицы;
- повреждение роговой оболочки вследствие ожога;
- поражение роговицы вирусной инфекцией.

По мнению врачей-офтальмологов, риск возникновения помутнения существенно возрастает при нарушении правил использования контактных линз. Например, если не снимать их перед сном, то роговица помутнеет с большой долей вероятности. Основными симптомами нарушения являются: покраснение глаз, светобоязнь, повышенное выделение слезы. Объективно говоря, помутнение роговицы может заметить и обычный человек, а не только врач-офтальмолог.
Одной из разновидностей патологии является бельмо, которое всегда имеет белую окраску. Что касается снижения зрительных функций, то они напрямую зависят от того, какова площадь поврежденной роговой оболочки глаза. В любом случае, помутнение глазной роговицы негативно сказывается на зрении.
Применение лазера в лечении помутнений роговицы
С целью лечения различных заболеваний роговицы сегодня широко используется метод ФРК (фоторефракционная кератэктомия). Впервые данная технология была применена в середине 80-х годов прошлого века в Германии.
Сегодня данная эксимерная методика применяется для лечения различного рода патологий роговой оболочки глаза. Во время проведения ФРК лазер, согласно «указаниям» компьютерной программы, всего за несколько минут удаляет поврежденную часть роговицы. Это необходимо для дальнейшего лечебного воздействия, в том числе устранения помутнений глаза, а также повышения прочности верхнего слоя роговой оболочки.
Достичь этого удается благодаря формированию постлазерной мембраны. Если же устранить помутнение полностью с помощью ФРК не удается, как, например, часто бывает при поражении глаза вирусами герпеса или аденовируса, вследствие чего на роговице образуются рубцы, то врачи могут сократить его интенсивность.
Подготовка пациента к проведению операции
Проведение ФРК основывается на трех основных этапах, включающих в себя: подготовительный процесс, непосредственно саму операцию и реабилитационный период. Подготовительный процесс при помутнении глазной роговицы мало чем отличается от подготовки к любому другому виду операции, он включает в себя сдачу анализов и проведение обследований. Как правило, это биохимия крови и флюорография. Кроме того, пациенту понадобится пройти терапевта, а также специалистов узкого профиля, например, эндокринолога или ревматолога.
Каждый из них должен будет выдать собственное заключение о состоянии здоровья человека и, соответственно, направление на сдачу дополнительных анализов. Фоторефракционная кератэктомия не проводится в периоды обострения хронических заболеваний, а также во время ОРВИ и ОРЗ.
Если ранее пациент использовал линзы, то их ношение необходимо прекратить за семь дней до операции. Если же офтальмологом ему были рекомендованы жесткие линзы, то отказаться от их ношения придется за две недели. Для того, чтобы избежать воспалений после операции роговицы, красить глаза, брови, а также пользоваться тенями для век в день проведения лазерной коррекции не стоит.
Поэтапное проведение лазерной коррекции
Лазерная коррекция помутнения роговицы осуществляется в следующем порядке.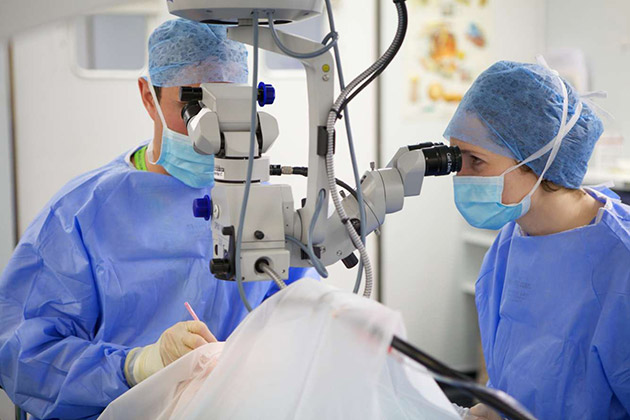
В самом начале врач-анестезиолог закапает в глаза специальные капли. Этот способ называется капельной анестезией. Далее на глаз, роговица которого нуждается в лечении, устанавливается специальный векорасширитель, предназначенный для того, чтобы пациент не закрыл глаза во время операции. После этого врач просит пациента сконцентрировать внимание на светящейся точке внутри аппарата. При необходимости может быть осуществлена установка специального вакуумного кольца.
Когда все необходимые процедуры завершены врач осуществляет удаление той части эпителия роговицы, которая и стала причиной помутнения глаза. Затем хирург с помощью лазера формирует роговую оболочку с необходимыми параметрами. По завершении операции поверхность глаза обрабатывается дезинфицирующим средством, закапываются противовоспалительные лекарственные препараты и устанавливается временная линза. Ее ношение способствует защите прооперированного глаза от внешних воздействий.
Реабилитационный период после операции роговицы
По завершении лечения особое внимание следует уделить реабилитационному периоду.
В это время нужно употреблять в пищу как можно больше витаминов группы А и С. Под запрет попадают жирное мясо, жареные блюда и алкогольные напитки. Кроме того, стоит сократить физические нагрузки и не поднимать тяжестей. Отказаться стоит и от использования декоративной косметики. Соблюдение этих простых рекомендаций поможет в восстановлении роговицы.
Источник
Prevention for haze formation after PRK
A.V. Zolotarev, Ye.A. Spiridonov, Z.P. Klyueva
A 118 cases control–match study revealed that intraoperative MMC applications in PRK decrease haze formation in about ten times with no complications noted during 8–16 months follow–up.
Одной из основных проблем фоторефракционной кератэктомии (ФРК) остается замедленное достижение конечного результата лечения. Процесс стабилизации рефракции длится несколько месяцев и иногда сопровождается регрессом и/или появлением субэпителиального помутнения стромы роговицы, получившего название «хейз» или «флер». От истинных помутнений роговицы «хейз» отличается, в первую очередь, доброкачественным течением: развиваясь в течение первых месяцев после ФРК и достигая максимальной интенсивности, он претерпевает спонтанное обратное развитие, сохраняясь окончательно в 1,3–6% случаев [5].
По данным конфокальной микроскопии, «хейз» развивается в результате отложения гликозаминогликанов, синтеза коллагена, пролиферации и миграции активированных кератоцитов в поверхностные слои стромы в зоне фотоабляции, то есть представляет собой субэпителиальный фиброз [2,5,6,14,15].
Традиционное длительное применение кортикостероидных препаратов после ФРК позволяет не только снижать интенсивность и частоту развития «хейза», но и в какой–то степени управлять послеоперационной динамикой рефракции [8]. Вместе с тем нередко помутнения роговицы в зоне фотоабляции оказываются более стойкими и интенсивными, требуя более активного лечения: медикаментозного, лазерного или даже хирургического [2,4,12].
Выраженные помутнения, резистентные к лечению, встречаются не столь часто. Однако даже умеренный преходящий «хейз» за время своего существования приводит к снижению некорригированной остроты зрения, частичному возврату исходной рефракции, понижает наилучшую корригируемую остроту зрения и контрастную чувствительность [2,8,12], ухудшая качество жизни пациентов.
Именно проблема помутнений роговицы, наряду с болевым синдромом и медленным достижением оптического эффекта, делают ФРК намного менее популярной методикой по сравнению, например, с LASIK. В то же время трудно отрицать меньшую травматичность и потенциальную опасность ФРК, как нехирургической методики.
С учетом пролиферативной природы «хейза» [2,15] особого внимания заслуживает история применения в офтальмологии различных медикаментов, угнетающих пролиферацию. Применение цитостатических препаратов в свое время произвело революцию в лечении целого ряда глазных болезней [7,9,13,16,18,21]. Особенно популярным препаратом из группы цитостатиков в настоящее время является Митомицин–С (ММС) [18].
ММС – противоопухолевый антибиотик, нарушающий образование связи между аминокислотами аденином и гуанином при синтезе цепи ДНК, поэтому к препарату более всего чувствительны быстро делящиеся клетки (опухоли, пролиферирующие фибробласты).
В офтальмологии ММС давно и очень активно применяется местно в хирургии глаукомы [13,16,18], хирургии птеригиума [21], при лечении глазного пемфигуса [9], весеннего катара [7]. В хирургии глаукомы и птеригиума он применяется в виде аппликаций, при пемфигусе ММС вводится под конъюнктиву, а для лечения весеннего катара – в каплях.
Антипролиферативная активность ММС нашла применение и в рефракционной хирургии. Для лечения выраженного субэпителиального фиброза после ФРК P.A.Majmudar et al. [14] применяли механическую скарификацию помутнений роговицы с последующей аппликацией целлюлозной губки, пропитанной раствором ММС, аналогично методике интраоперационного применения этого препарата в хирургии глаукомы. Возможность предотвращения помутнений роговицы после ФРК при помощи ММС была неоднократно показана в эксперименте [14].
Помимо положительных качеств, цитостатические препараты известны своей токсичностью. Между тем, развитие лекарственных осложнений, как правило, – вопрос дозировки. В литературе показаны такие местные побочные эффекты применения высоких концентраций ММС (0,04% и выше), как отек, лизис, перфорация роговицы и склеры, ирит, вторичная глаукома [10,11,17]. В то же время многие авторы описывают вполне безопасное применение ММС в данной концентрации [13,16,18]. Концентрация препарата 0,02% и экспозиция его в течение 2 минут с последующим тщательным промыванием зоны аппликации указанных осложнений не вызывает, оставаясь по–прежнему высокоэффективной [14].
В соответствии с вышеизложенным целью нашей работы являлось изучение безопасности и эффективности профилактического применения ММС для предупреждения развития поздних помутнений роговицы после ФРК.
Материалы и методы
Эксимер–лазерная ФРК с интраоперационным применением ММС была выполнена на 354 глазах (209 пациентов). 301 глаз был прооперирован по поводу миопии. Из них в 12 глазах имела место миопия слабой степени, в 115 – средней степени, в 156 – высокой степени, в 18 глазах – «экстремальная» миопия со сфероэквивалентом более 10 D. По поводу гиперметропии, гиперметропического астигматизма и смешанного астигматизма было прооперировано 33 глаза. Кроме того, выполнено 20 повторных ФРК по поводу остаточной миопии после традиционной ФРК.
Данные всех 209 пациентов (354 глаза), прооперированных с применением ММС, послужили для оценки влияния данного препарата на течение раннего послеоперационного периода после ФРК, а именно: на сроки эпителизации и на вероятность появления ранних осложнений.
Для изучения отдаленных результатов применения ММС из общего числа глаз была выделена группа пациентов (118 глаз 85 пациентов) со сроком наблюдения более 8 месяцев (от 8 до 16 месяцев, средний срок наблюдения 11,6±0,48 месяцев). Возраст этих пациентов (33 мужчины и 85 женщин) составлял от 18 до 53 лет (средний возраст 30,0±1,43 лет). В 30 глазах имела место миопия средней степени (по сфероэквиваленту рефракции), в 88 глазах – миопия высокой степени. Средний сферический компонент абляции у пациентов опытной группы составил 6,13±0,33D (от 3,25D до 10,75D), при миопии средней степени 4,37±0,43D (от 3,25D до 5,85D) и при миопии высокой степени 7,89±0,24D (от 6,10D до 10,75D). Средний цилиндрический компонент составил 1,75±0,20D (от 0,00 D до 5,25D). Средняя глубина абляции – 107,31±5,02 мкм (от 77 до 175 мкм).
Контролем служила группа пацинетов – 118 глаз, отобранных из 1900 глаз, прооперированных ранее без применения ММС. Параметры каждого контрольного глаза были подобраны с максимальным соответствием параметрам определенного глаза в опытной группе (попарно). Средний сферический компонент в контрольной группе составил 6,06±0,33D (от 3,25D до 11,00D), при миопии средней степени 4,54±0,37D (от 3,25D до 6,00D) и при миопии высокой степени 7,90±0,27D (от 6,10D до 11,00D); средний цилиндрический компонент 1,35±0,24D; глубина абляции 105,70±5,32 мкм. Таким образом, общая численность групп, срок наблюдения, сферический и цилиндрический компоненты абляции, глубина лазерного воздействия в опытной и контрольной группах были идентичны: в каждой паре «опыт–контроль» сферический компонент различался не более, чем на 0,75D, цилиндрический компонент – не более, чем на 1,25D, глубина абляции – не более, чем на 15 мкм, возраст – не более, чем на 7 лет. Такой парный метод имеет ряд преимуществ перед методом создания опытной и контрольной групп из случайно взятых данных и позволяет максимально точно провести сравнение.
Процедура ФРК была стандартной: после эпибульбарной анестезии (0,5% раствор дикаина) производилась механическая деэпителизация при помощи закругленного лезвия. Фотоабляция роговицы выполнялась на эксимерном лазере (LaserScan 2000, Laser Sight Technologies Inc., США), использующем алгоритм фотоабляции «летающее пятно»; энергия импульса 3–5 мДж, частота 100 Гц, диаметр пятна 0,8 мм, распределение энергии в луче по Гауссу. В опытной группе после абляции на строму роговицы на 2 минуты накладывалась круглая губка диаметром 7 мм, пропитанная 0,02% раствором ММС. В контрольной группе – губка, смоченная 0,9% раствором натрия хлорида. Роговица промывалась 20 мл 0,9% NaCl, закапывались антибактериальные и противовоспалительные капли Макситрол (Alcon), Наклоф (Сiba Vision) и устанавливалась стерильная мягкая контактная линза Soflens 66 (Baush&Lomb). Послеоперационное лечение было традиционным: инстилляции антибактериальных (Тобрекс, Alcon) и противовоспалительных капель (Наклоф) до полной эпителизации роговицы и снятия контактной линзы, далее инстилляции кортикостероидных препаратов (Дексаметазон, Santen) по схеме (3 недели – 4 раза в день, 3 недели – 3 раза в день, 3 недели – 2 раза в день и 3 недели – 1 раз в день).
Объем обследования пациентов был стандартным и включал в себя визометрию, рефрактометрию (до и после циклоплегии), кератотопографию, бесконтактную тонометрию, кератометрию, ультразвуковую биометрию и пахиметрию и осмотр глазного дна с линзой Гольдмана. После операции осмотры проводились ежедневно в течение 5–7 суток после ФРК, затем 1 раз в 1–3 месяца до завершения наблюдения.
Результаты и обсуждение
Непосредственные результаты и осложнения
В данном исследовании (354 случаев) мы не наблюдали ни одного осложнения, связанного с применением ММС. Вероятно, в дальнейшем, при большем количестве наблюдений какие–то минимальные осложнения все же будут отмечены. Поэтому в настоящее время мы не утверждаем, что частота осложнений равна нулю, а оцениваем ее, как, по крайней мере, менее 0,28%.
Сроки эпителизации в опытной и контрольной группах были одинаковы. В подавляющем большинстве случаев полная эпителизация наступала на 3–4 день (опытная группа – 3,71±0,12 суток, контрольная группа – 3,60±0,14 суток). Статистически достоверной разницы (t тест Стьюдента) в сроках эпителизации между группами не наблюдалось (Р>0,45). Отсутствие влияния ММС на скорость эпителизации объясняется тем, что эпителизация роговицы происходит преимущественно за счет миграции клеток эпителия к центру роговицы от лимба, где располагаются стволовые эпителиальные клетки. Эта область в ходе вмешательства не подвергается воздействию ММС, поэтому митотическая активность эпителия не угнетается, а влияние ММС на миграцию эпителиоцитов весьма сомнительно.
Отдаленные результаты
В течение 8–16 месяцев наблюдений была исследована динамика помутнений роговицы и рефракционные результаты.
Интенсивность «хейза» оценивалась при биомикроскопии роговицы по классификации I. Kremer et al. [12]. Поскольку степень помутнения роговицы сначала постепенно нарастает, а затем со временем уменьшается, для каждого глаза она оценивалась дважды: на момент максимального развития «хейза» и при завершении послеоперационного наблюдения после очевидной стабилизации рефракции, остроты зрения и биомикроскопической картины.
Частота возникновения помутнений (учитывалась любая степень, в том числе едва видимый «хейз» 0,5 степени) в момент максимального их проявления была в контрольной группе в 10,5 раз выше, чем в опытной группе, а на момент завершения наблюдения в контрольной группе была в 8,5 раз выше, чем в опытной группе (табл. 1, рис. 1). Оценка достоверности различий между опытной и контрольной группами показала исключительно высокую статистическую значимость (P
Средняя степень помутнения на момент его максимального развития в опытной группе составила 0,05±0,052 балла и была в 7,4 раза ниже, чем в контрольной (0,37±0,098 балла), P
Средняя степень «хейза» по окончании наблюдения в опытной группе составила 0,017±0,024 балла и была ниже, чем в контрольной группе (0,089±0,042 балла) в 5,2 раза (P
Критериями сравнения отдаленных оптических результатов стандартной ФРК и ФРК с ММС служили безопасность, предсказуемость и эффективность рефракционного воздействия [20].
Под безопасностью рефракционной операции понимается количество глаз (в процентах от общего), лучшая корригированная острота зрения (ЛКОЗ) которых в результате лечения снизилась на 1, 2 или более строк тест–таблицы.
Снижение ЛКОЗ после операции встречается преимущественно при коррекции высоких степеней аметропий и связано с возникновением помутнений роговицы, а также, вероятно, с изменением размера изображения на сетчатке и с появлением или усилением оптических аберраций высшего порядка (табл. 2).
С другой стороны, в значительном количестве случаев отмечено существенное повышение ЛКОЗ по сравнению с исходной (табл. 3).
Предсказуемость рефракционной операции оценивается по количеству глаз (в процентах от общего), в которых отклонение достигнутой рефракции от расчетной не превышает определенной величины (например, ±0,5D, ±1,0D) [20] (табл. 4).
Эффективность рефракционной операции определяется [20], как количество глаз, достигших остроты зрения без коррекции, равной или выше 0,5; 0,8 и 1,0 (табл. 5).
Необходимость особого изучения «максимального хейза», то есть помутнений роговицы на высоте их проявления, связано с тем, что цифры частоты помутнений после ФРК, обычно представляемые в литературе, относятся главным образом к окончательным результатам лечения. Частота таких помутнений относительно невелика. Однако имея в виду качество жизни пациентов после ФРК и скорость достижения желаемого рефракционного эффекта, необходимо оценивать «гладкость» периода реабилитации. Большое значение имеет, появлялся ли «хейз» у данного пациента после операции, полностью исчезнув к концу периода наблюдения, или его не было вовсе, что говорит о совершенно разном течении послеоперационного периода. Частота «максимального хейза» в нашем исследовании относительно высока, потому что, во–первых, исследуемые группы состоят в основном из глаз, прооперированных по поводу миопии высокой степени, а во–вторых, – потому что учитывалась любая, даже минимальная степень помутнений.
Кроме того, меньшая частота помутнений при использовании ММС позволяет облегчить схему лечения кортикостероидными препаратами без риска возникновения «хейза». Своевременный отказ от стероидной терапии, естественно, позволяет избежать характерных для нее осложнений.
Несмотря на невысокую статистическую значимость различий в показателях между группами (0,05
Среди описанных к настоящему времени вариантов эксимер–лазерной коррекции зрения (ФРК, ЛАСИК, ЛАСЕК, РЭИК) методика ФРК занимает не доминирующее, но стабильное положение, обладая рядом преимуществ, таких как малая травматичность и простота техники, сравнительно невысокая себестоимость. Вместе с тем ФРК свойственны серьезные недостатки: болевой синдром, относительно медленное восстановление остроты зрения, вероятность развития помутнений роговицы.
Использование современных лазеров с более «мягкими» параметрами абляции и применение в послеоперационном периоде контактных линз позволяет радикально уменьшить болевой синдром, сократить сроки восстановления зрения и избежать раннего помутнения роговицы [1]. Поздние помутнения («хейз») до настоящего времени остаются проблемой, в связи с чем большинство офтальмологов отдают предпочтение ЛАСИК, несмотря на осложнения, возможные в результате хирургического формирования лоскута.
Внедрение новых технологий формирования поверхности фотоабляции заставило в последние годы вновь акцентировать внимание на некоторых преимуществах ФРК перед лазерно–хиругическими методиками. Эта точка зрения была недавно сформулирована признанным экспертом рефракционной хирургии Маргарет МакДональд: «Нет смысла закрывать прекрасную работу лазера лоскутом» [3], поскольку роль роговичного лоскута в индуцировании дополнительных оптических аберраций все более очевидна. Методика ФРК, в чистом виде или модифицированная (ЛАСЕК), снова привлекает внимание офтальмологов и, не исключено, могла бы даже занять лидирующие позиции, если бы не высокая вероятность возникновения помутнений роговицы.
Рефракционные результаты ФРК с ММС в сравнении с традиционной ФРК выглядят несколько более предпочтительными. Применение ММС, ингибируя пролиферацию, не только предотвращает образование помутнений, но и способствует более стабильному оптическому эффекту. Логично предположить, что под действием ММС форма роговицы после завершения всех репаративных процессов меньше отличается от поверхности, полученной непосредственно после абляции.
Результаты наших исследований позволяют рассчитывать в перспективе на качественное изменение отношения к модифицированной ФРК. Это представляется особенно интересным в свете развития новых перспективных технологий фотоабляции (топографически ориентированной и основанной на данных волнового фронта), особенно чувствительных к послеоперационным изменениям, вызываемым репаративными процессами.
Суммируя вышеизложенное, можно заключить, что интраоперационные аппликации ММС при эксимер–лазерной ФРК, не вызывая при адекватной дозировке осложнений, радикально снижают частоту и интенсивность помутнений роговицы. Возможность решить основную проблему ФРК – помутнения роговицы – позволяет поднять модифицированную таким образом методику на качественно новый уровень, и рассматривать ее, как более безопасный и эффективный способ коррекции аметропии.
Выводы
1. Митомицин–С (0,02% раствор) при аппликациях в течение 2 минут на зону фотоабляции роговицы не вызывает осложнений.
2. Аппликации ММС, не затрагивающие лимба, не замедляют эпителизацию центрального дефекта эпителия роговицы.
3. Интраоперационное профилактическое применение ММС при ФРК статистически достоверно снижает частоту возникновения помутнений в 8 раз, а их степень – в 5 раз.
4. Применение ММС повышает (с малой достоверностью) безопасность, предсказуемость и эффективность ФРК.
Литература
1. Клюева З.П., Золотарёв А.В., Спиридонов Е.А. // тезисы 7 Съезда офтальмологов России, ч 2. – стр. 22.
2. Куренков В.В. Эксимерлазерная хирургия роговицы // М., Медицина, – 1998г. – стр.134–138.
3. Липнер М. Технология WaveFront: оценка результатов. // EyeWorld – №3. – стр.18–19.
4. Морозов В.В., Яковлев А.А. Фармакотерапия глазных болезней // Медицина. – 1998г. – стр.125–127.
5. Румянцева О.А., Ухина Т.В. Изучение патогенеза гиперплазии эпителия и регресса рефракции после фоторефракционной хирургии. // Клиническая офтальмология. – Т1. – № 4. – стр.101–104.
6. Фёдоров А.А., Куренков В.В., Каспаров А.А., Полунин Г.С. Особенности регенераторных процессов в роговице после фоторефракционной кератэктомии. // Тезисы докладов 7 съезда офтальмологов России. – ч 2. – стр. 49.
7. Akpek Е.К., MD, Hasiripi Н., MD., Christen W.G. ScD, Kalayci D., MD. A Randomized Trial of low–dose, Topical Mitomycin–C in the Treatment of Severe Vernal Keratoconjunctivitis. // Ophthalmology. – 2000 – 107. – 2. – p 263–270.
8. Brunette I., MD, FRCPC, Gesset J., OD, PhD, Boivin J.–F., MD, ScD, Pop M., MD, FRCPC, Thompson P., MD, FRCPC, Lafond, G.P. MD, FRCPC, Makni H., MD. Functional Outcome and satisfaction after PRK. // Ophthalmology. – 2000. – 107. – p 1790–1795.
9. Donnenfeld E.D., Perry H.D., Wallerstein A., et al. Subconjunctival Mitomycin C for Treatment of Ocular Cicatricial Pemphigoid. // Ophthalmology – 1999. – 106. – p72–79
10. Dougherty P.J., Hardten D.R., Lindstorm R.L. Corneoscleral melt after pterygium surgery using a single intraoperative application of mitomycin–C. // Cornea 1996. – 15. – p. 537–540.
11. Fujitani A., Hayasaka S., Shibuya Y., Noda S. Corneoscleral ulceration and corneal perforation after pterygium excision and topical mitomycin–C therapy. // Ophthalmologica – 1993. – 203. – p. 162–164
12. Kremer I., MD, Kaplan A., MD, Novikov I., PhD, Blumental M., MD. Pattern of Late Corneal Scarring after Photorefractive Keratectomy in High and Severe Myopia. // Ophthalmology. – 106. – 3. – p 467–473.
13. Lanzl I.M., MD, Wilson R.P., MD, Dudley D., MD, Augsburger J.J., MD, Aslandes I.M., MD, Spaeth G.L., MD. Outcome of Trabeculectomy with Mitomycin–C in the Iridocorneal Endothelial Syndrom. // Ophthalmology. – 107. – 2. – p 295–302.
14. Majmudar P.A., MD, Forstot L.S., MD, Dennis R.F., MD, Nirankari V.S., MD, Damiano R.E., MD, Brenart R., OD, Epstein R.J., MD. Topical Mitimycin–C for Subepithelial Fibrosis after Refractive Corneal Surgery. // Ophtalmology. –2000. – 107. – p 89–94.
15. Moller–Pedersen T., MD, PhD, Cavanagh H.D., MD, PhD, Perol W.M., PhD, Jester J.V., PhD Stromal Wound Healing Explains Refractive Instability and Нaze Development after Photorefractive Keratectomy: A 1–year confocal microscopic study. // Ophthalmology. – 2000. – 107. – p 1235–1245.
16. Palmer S.S. Mitomycin as adjunct chemotherapy with trabeculectomy. // Ophthalmology – 1991. –98. – p. 317–321.
17. Rubinfeld R.S., Pfister R.R., Stein R.M., et al. Serious complications of topical mitomycin–C after pterygium surgery. // Ophthalmology – 1992. – 99. – p 1647–1654.
18. Sidoti P.A., MD, Belmonte S.J., MD, Liebmann J.M., MD, Ritch R., MD. Trabeculectomy with Mitomycin–C in the Treatment of Pediatric Glaucomas. Ophthalmology. – 107. – 3. – p 422–430.
19. Tabbara K.F., MD, El–Sheikh H.F., MD, Sharara N.A., MD Aabed B., BSc. Corneal Haze among Blue Eyes and Brown Eyes after Photorefractive Keratectomy. // Ophthalmology. – 106. – 11. – p 2210–2216.
20. Waring G.O.III. Standart graphs for reporting refractive surgery. // J.Refractive Surg. – 2000. – 16. – p 459–466.
21. Wong V.A., MD, Law F.C.H., MD, FRCSC. Use of Mitomycin C with Conjunctival Autograft in Pterygium Surgery in Asian–Canadians. // Ophthalmology – 1999. – 106. – p 1512–1515.
Источник


