Лечение отека глаз при сахарном диабете
Диабетический макулярный отёк (заболевания глаза, связанные с сахарным диабетом).
Сахарный диабет (СД) – одно из самых распространенных заболеваний на Планете. К сожалению, с каждым годом количество больных СД увеличивается. Связано это, в первую очередь, с неправильным питанием и малоподвижным образом жизни. Именно сахарный диабет может стать причиной потери зрения, что является частым осложнением данной болезни. Диабетическая ретинопатия – это заболевание глаза, являющееся следствием длительно существующего сахарного диабета. Может встречаться как при СД 1 типа, так и 2 типа и характеризуется поражением сетчатки глаза вследствие поражения кровеносных сосудов. Чем выше уровень сахара крови и артериального давления, тем раньше проявит себя диабетическая ретинопатия.
Симптомы диабетической ретинопатии
на начальной стадии отсутствуют. При поражении сосудов центральной области сетчатки возникает макулярный отёк, снижающий остроту зрения.
Длительное повышение уровня сахара провоцирует разрастание новообразованных сосудов, приводящих к внутриглазным кровоизлияниям. При этом пациент может видеть плавающие помутнения. Зрение сильно снижается, вплоть до слепоты.

Стадии диабетической ретинопатии:
- 1-я стадия — Легкая непролиферативная ретинопатия – характеризуется легким повреждением сосудов сетчатки;
- 2-я стадия — Умеренная непролиферативная ретинопатия – закупорка некоторых сосудов сетчатки, локальные участки гибели сетчатки.
- 3-я стадия — Препролиферативная ретинопатия – недостаток кровотока в сетчатке, формирование дополнительных связей между сосудами, грубые изменения сосудистой стенки;
- 4-я стадия — Пролиферативная ретинопатия – рост новых патологически-хрупких кровеносных сосудов.
Диагностика диабетической ретинопатии
Только тщательное исследование позволит диагностировать диабетическую ретинопатию. Врач-офтальмолог проверит зрение, посмотрит глазное дно, предварительно расширив зрачок с помощью специальных капель. Тонометрия позволит измерить внутриглазное давление (ВГД). Также исследование включает в себя проверку сетчатки на наличие кровоизлияний, отека, повреждения нервной ткани и других изменений. Большой информативностью обладают методы ОКТ (оптической когерентной томографии) и ФАГ (флюоресцентной ангиографии).

Причины развития диабетической ретинопатии:
- сахарный диабет 1-го, 2-го типа (чем дольше человек болеет сахарным диабетом, тем больше вероятность заболеть диабетической ретинопатией);
- беременность при СД;
- гипертония;
- курение;
- анемия;
- ожирение;
- повышенный уровень холестерина в крови.
Профилактика диабетической ретинопатии
Для того, чтобы предотвратить развитие данного заболевания, нужно в первую очередь раз в год посещать окулиста, особенно, если человек страдает СД. Постоянно нужно контролировать уровень сахара в крови и артериальное давление (сейчас это возможно и в домашних условиях). Курильщикам, болеющим СД, нужно отказаться о вредной привычки. Питание должно быть сбалансированным и правильным (без холестерина).
Лечение диабетической ретинопатии
На первых трех стадиях лечение обычно не нужно, если только не обнаружен макулярный отек. Радикально лечение диабетической ретинопатии возможно только с помощью лазерной фотокоагуляции сетчатки глаза. Задачами лечения являются: сохранение зрения, нормализация артериального давления, понижение уровня холестерина, сахара в крови.
Операция при диабетической ретинопатии
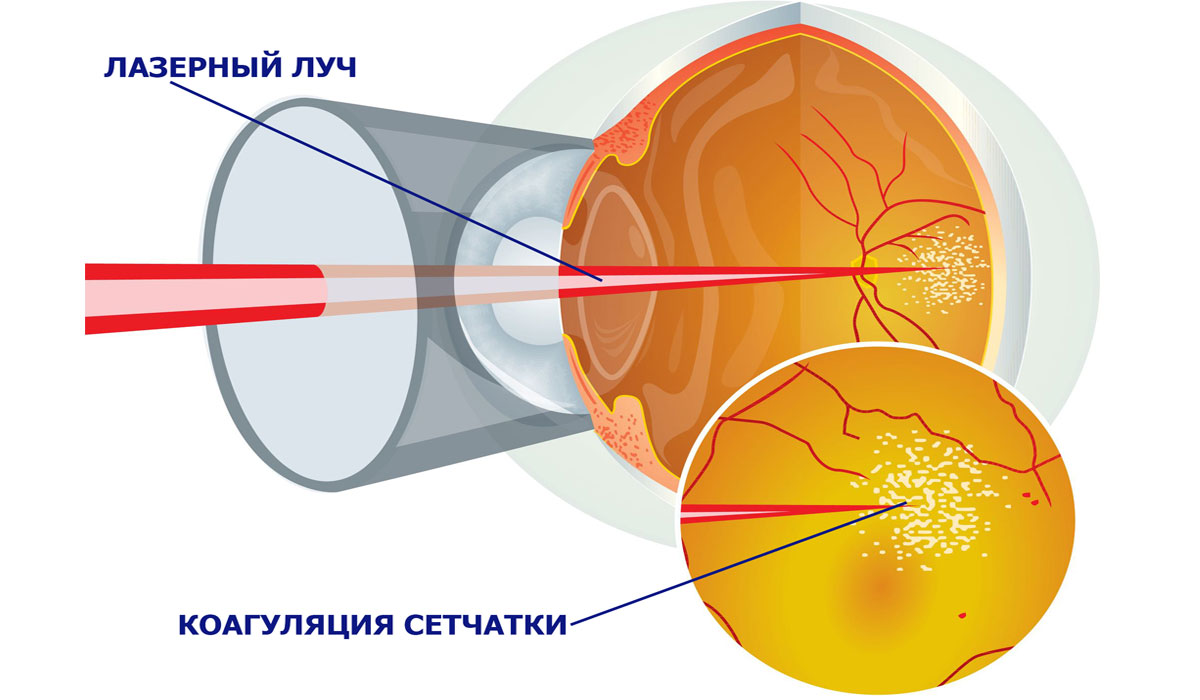
Лечение диабетической ретинопатии возможно только с использованием такой методики как панретинальная лазерная фотокоагуляция, благодаря которой количество аномальных кровеносных сосудов уменьшается. Суть операции в том, что лазером равномерно прижигается всё глазное дно, кроме центральной области. Зрение не восстанавливается полностью, но центральное зрение сохранится. На сегодняшний день во всём мире лазерная коагуляция является «золотым стандартом» в лечении диабетической ретинопатии.
Если же пациент поздно обратился за помощью и сосуды уже начали кровоточить, то прибегают к более сложной и дорогостоящей операции — витрэктомии (во время этой процедуры кровь удаляется из глаза).
Макулярный отек (МО)
бывает у диабетиков и характеризуется тем, что центральные отделы сетчатки глаза видоизменены. Из названия можно догадаться, что при данном патологическом процессе возникает отёк центральной области сетчатки. МО может развиться при любой стадии диабетической ретинопатии. Такой отек значительно ухудшает зрение, но не до полной потери. Он может быть диффузным и фокальным. Чаще развивается у больных сахарным диабетом 2-го типа.
Симптомы макулярного отека
на начальных этапах могут отсутствовать. При увеличении толщины сетчатки острота зрения существенно снижается вплоть до «счёта пальцев у лица».
Диагностика наличия макулярного отека
Только специалист врач — офтальмолог сможет диагностировать данную патологию. Проводится детальный осмотр глазного дна, и при выявлении макулярного отека врач рекомендует дополнительные исследования ОКТ(оптическая когерентная томография) и ФАГ(флюресцентная ангиография). Только комплексная диагностика позволит точно определить степень и локализацию МО и выработать тактику лечения.
Причины и профилактика макулярного отека идентичны причинам и профилактическим методам при диабетической ретинопатии.

Лечение макулярного отека
Основным методом лечения является лазерная коагуляция сетчатки. Процедура относится к непростым и требует современного оборудования в распоряжении хирурга. В качестве дополнительно метода возможно введение внутрь глаза кортикостероидов или ингибитора фактора роста сосудов. Правильно подобрать лечение доктор может только после комплексного обследования. Данное лечение, как правило, направлено на сохранение существующего зрения, так как длительно существующий отёк приводит к гибели клеток, восстановить которые уже невозможно, поэтому борьба идёт за оставшиеся зрительные функции.
Если поражены оба глаза, то сначала делают операцию на одном глазу, а через несколько недель оперируют второй глаз.
Вследствие заболевания сахарным диабетом у пациента также могут возникнуть такие осложнения со стороны глаз как катаракта, глаукома.
Источник
Диабетическая ретинопатия — это офтальмологическое заболевание, развивающееся на фоне сахарного диабета. Последствия данного недуга очень тяжелые, при запущенном состоянии наступает слепота. Как распознать первые признаки патологии? Рассмотрим степени диабетической ретинопатии и существующие способы ее лечения.
Что такое сахарный диабет?

Сахарный диабет — это заболевание эндокринной системы, при котором повышается допустимый уровень сахара (глюкозы) в крови. Такое состояние называется гипергликемия.
Происходит это из-за того, что организм вырабатывает недостаточно инсулина при диабете. Инсулин — гормон, который синтезируют бета-клетки поджелудочной железы. Они реагируют на повышенное содержание глюкозы и отправляют определенное количество инсулина для снижения ее уровня в крови. При диабете нарушается обмен веществ всех видов: углеводный, водно-солевой, белковый и прочие.
В последние годы происходит неуклонный рост числа больных сахарным диабетом. В России на 2019 год зарегистрировано более 3,7 млн. больных с этим диагнозом. Однако по данным Международной диабетической федерации реальное количество пациентов достигает 12 млн. человек. Половина пациентов даже не догадываются о своем заболевании. А ведь если его вовремя не начать лечить, оно приводит к тяжелым последствиям для здоровья. Одно из них — диабетическая ретинопатия.
Что такое диабетическая ретинопатия?
Эта патология — одно из самых тяжелых осложнений диабета. Она возникает у 90% заболевших. При развитии заболевания в ткань сетчатки начинают попадать нежелательные вещества, так как стенки капилляров становятся более проницаемыми.
На начальных стадиях заболевания человек не ощущает никаких проявлений.
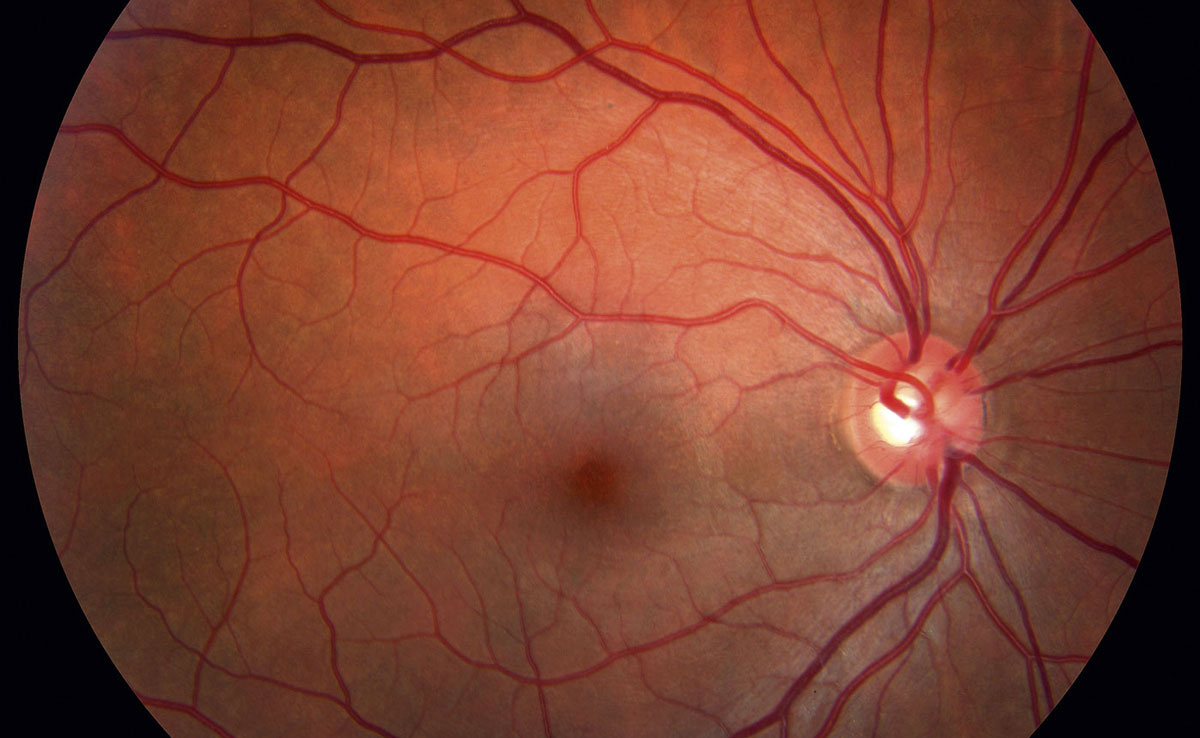
Когда врач при исследовании приборами видит тяжелые изменения на глазном дне, больной сахарным диабетом может не испытывать вообще никакого дискомфорта. Тем временем наступает прогрессирование заболевания. Ухудшение зрения заметно уже при отеке макулы, либо на поздних стадиях пролиферативной ретинопатии. Вот почему только ранняя диагностика и своевременная терапия лежат в основе профилактики возникновения слепоты при сахарном диабете. Современные приборы для исследования глазных структур позволяют получить полную картину состояния глаз.
Что происходит со зрением при диабетической ретинопатии?
Сетчатка — очень сложная и чувствительная структура глаза. Она состоит из 10 слоев и содержит светочувствительные фоторецепторы — палочки и колбочки, отвечающие за цветное, дневное и сумеречное зрение. Неудивительно, что любая патология сетчатой оболочки приводит к негативным последствиям для здоровья глаз. При наличии сахарного диабета зрительные функции начинают страдать только по прошествии нескольких лет, когда диабетическая ретинопатия переходит во вторую и третью стадии. Вот какие симптомы при этом наблюдаются:
- «мушки» в глазах — помутнения, особенно заметные на светлом фоне;
- размытость изображения, двоение;
- неправильное восприятие формы и размеров объектов, их цветности, искривление прямых линий;
- появление «молний» и вспышек в глазах;
- в поле зрения появляются скотомы, или слепые участки, то есть выпадают фрагменты видимой картинки.
У больных сахарным диабетом, по сравнению со здоровыми людьми, риск полной потери зрения выше в целых 25 раз! Не зря диабетическая ретинопатия стоит на втором месте по причинам слепоты в мире. Это также один из основных факторов, приводящих к инвалидности и потере зрения среди населения в наиболее трудоспособном возрасте — от 25 до 65 лет.
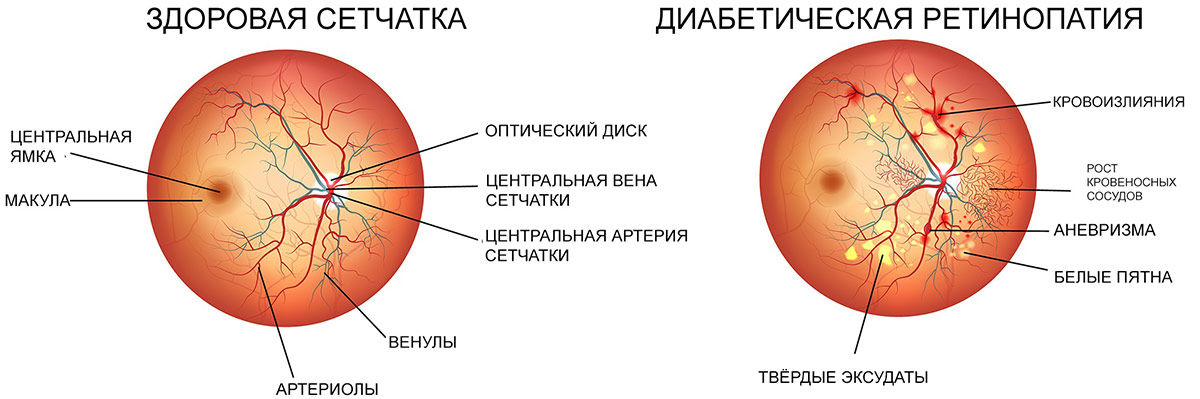
Снижение остроты зрения при диабетической ретинопатии происходит по трем основным причинам.
- Из-за макулярного отека или ишемии макулы страдает центральное зрение.
- Кровоизлияния в сетчатку или стекловидное тело способствуют резкому ухудшению резкости зрения. Обычно такое состояние наступает при пролиферативной ретинопатии.
- Разрастание и сокращение соединительной ткани приводит к отслойке сетчатки, в результате чего наступает потеря зрения.
Стадии диабетической ретинопатии
В течении заболевания выделяют три стадии, принятые ВОЗ в 1992 году:
- непролиферативная, или начальная;
- препролиферативная;
- пролиферативная.
Для каждой из них характерны свои симптомы. Рассмотрим подробнее, в чем они выражаются.
1. Непролиферативная. Для первого этапа развития диабетической ретинопатии характерны точечные кровоизлияния, микроаневризмы, возникающие вследствие хрупкости и ломкости сосудов, экссудативные очаги, макулярный отек сетчатки. При этом на протяжении нескольких лет зрение может оставаться стабильным, и пациент не будет подозревать о наличии у него заболевания.
2. Препролиферативная. На второй стадии ретинопатии при сахарном диабете, которая нередко развивается у пациентов, страдающих миопией, признаки поражения глазной внутренней оболочки более заметны. Наблюдается умеренное ухудшение остроты зрения. Из-за кислородного голодания сетчатки существует риск ее геморрагического инфаркта. Также присутствует большое количество кровяных сгустков в сетчатке.
3. Пролиферативная. На третьей стадии, пролиферативной, в результате нарушения кровоснабжения сетчатой оболочки происходит обширное ее поражение с распространением патологического процесса на роговицу. Развивается неоваскуляризация, образование фиброзной ткани. Стенки новых сосудов весьма хрупкие, поэтому кровь просачивается через них, вызывая повторные кровоизлияния, способствующие отслойке сетчатки. Из-за новообразованных сосудов радужки часто развивается вторичная глаукома. Макулярный отек становится выраженным и способен привести к частичной потере зрения. Пациенту становится трудно читать, мелкие предметы он почти не различает, очертания объектов становятся нечеткими.
Также выделяется и четвертая стадия — терминальная, когда повреждения в сетчатке уже необратимы. Это последний этап ретинопатии, который диагностируется в 2% случаев. В таких ситуациях у пациента наступает слепота.
Признаки диабетической ретинопатии
На первой и зачастую второй стадиях заболевания пациент может не замечать никаких проявлений болезни. Лишь на третьем, пролиферативном этапе, дают о себе знать первые признаки патологии: ухудшение сумеречного зрения (куриная слепота), размытость, искажение очертаний предметов. Вот почему при наличии диабета 1 или 2 типа осмотры у окулиста должны являться обязательными — минимум раз в полгода.
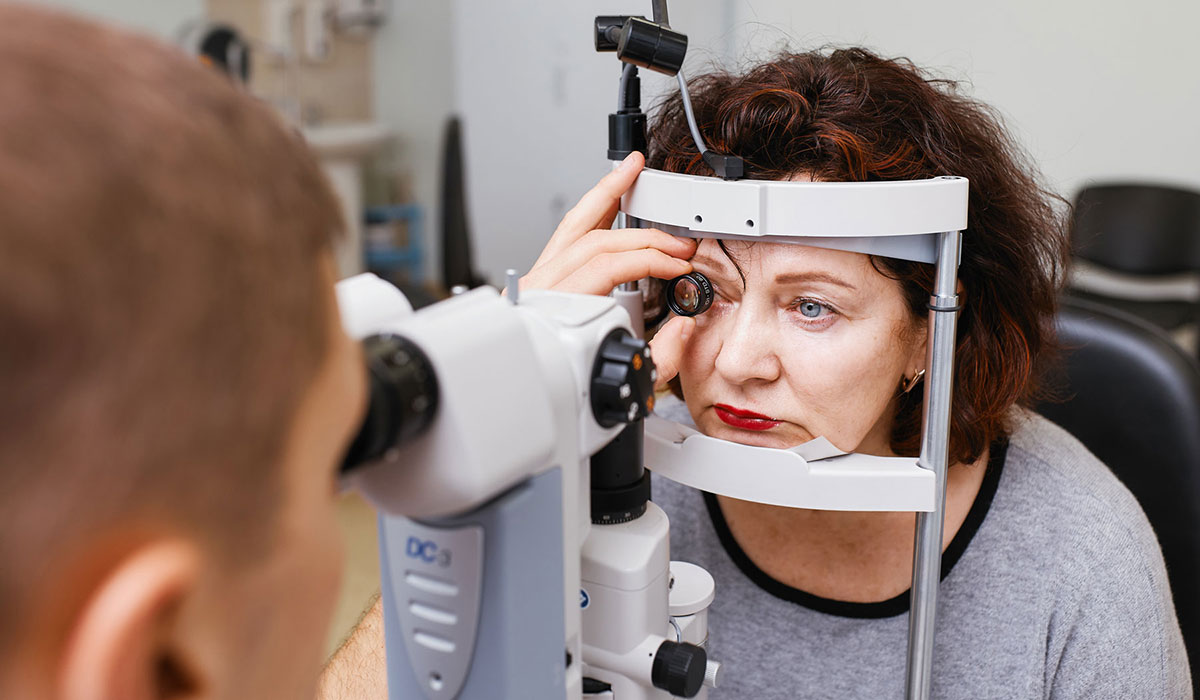
С помощью приборов врач увидит изменения в глазном дне, когда сам пациент еще не будет испытывать никакого дискомфорта. Ранняя диагностика очень важна для успешного лечения заболевания.
Симптомы диабетической ретинопатии обычно наступают друг за другом в определенном порядке:
- просветы сосудов расширяются, в очаги воспаления прилипают Т-лейкоциты;
- нарушения обмена веществ приводят к увеличению кровотока;
- поражается эндотелий кровеносных сосудов;
- капилляры закупориваются, повышается их проницаемость;
- образуются микроаневризмы (выпячивания стенок сосудов и капилляров);
- наступает неоваскуляризация — разрастание капилляров на тех участках, где их быть не должно;
- в глазу начинаются кровоизлияния, так как стенки новообразованных сосудов очень хрупкие и не выдерживают давления увеличившегося кровотока;
- часть капилляров разрушается, и происходит дегенерация сосудов глаза.
Эти процессы постепенно приводят к нарастающему возникновению кровоизлияний, кислородному голоданию сетчатки, отеку макулы и постепенной дегенерации ткани.
Какие факторы могут спровоцировать ретинопатию при диабете?
При наличии этого заболевания пациенту нужно предельно внимательно относиться к состоянию своего здоровья. Многие факторы могут спровоцировать прогрессирование диабетической ретинопатии. Людям пожилого возраста нужно обследоваться даже чаще, чем 2 раза в год, так как в глазах в это время происходят и старческие изменения, что в комплексе может привести к значительному ухудшению зрения.

Но возраст — не единственный фактор, повышающий риск развития диабетической ретинопатии, есть и другие:
- затяжная гипергликемия, когда уровень сахара в крови долгое время выше нормы;
- повышенное артериальное давление;
- атеросклероз;
- курение и употребление алкоголя;
- заболевания печени и почек;
- беременность;
- ожирение;
- генетическая предрасположенность и некоторые другие факторы.
Однако, две основные причины, по которым у диабетиков возникают поражения крупных и мелких сосудов, и не только глаз, но и почек, сердца, нижних конечностей, являются повышенные показатели сахара в крови и артериальная гиперстензия. Если эти факторы держать под контролем, то риск развития диабетической ретинопатии значительно снижается. Она может вообще не развиться при диабете при постоянном контроле здоровья — такие случаи тоже бывают.
Диагностика диабетической ретинопатии
При диагнозе «сахарный диабет» нужно проходить обследование у офтальмолога чаще, чем здоровые люди — хотя бы два раза в год. Как мы сказали выше, первые признаки ретинопатии становятся заметны уже на последних стадиях. Ранняя диагностика поможет выявить изменения в глазном дне и своевременно заняться лечением патологии.
Вот какие процедуры проводит специалист с целью исследовать состояние глазных структур.
- Опрос пациента и визометрия — проверка остроты зрения с помощью таблиц Сивцева-Головина.
- Тонометрия — измерение внутриглазного давления (особенно у пациентов со стажем заболевания более 10 лет).
- Офтальмоскопия — осмотр глазного дна.
- Биомикроскопия сетчатки, хрусталика, стекловидного тела.
- Ретинография — фотографирование сетчатки специальной камерой.
- Инструментальный осмотр зрительного нерва, макулы.
- При выявлении помутнения какие-либо оптических сред — стекловидного тела, хрусталика, роговицы — назначается УЗИ сетчатки.
- Оптическая когерентная томография. Этот способ позволяет получить снимки глазных структур настолько высокого разрешения, что на них можно рассмотреть самые тонкие слои тканей толщиной в 1 мкм.
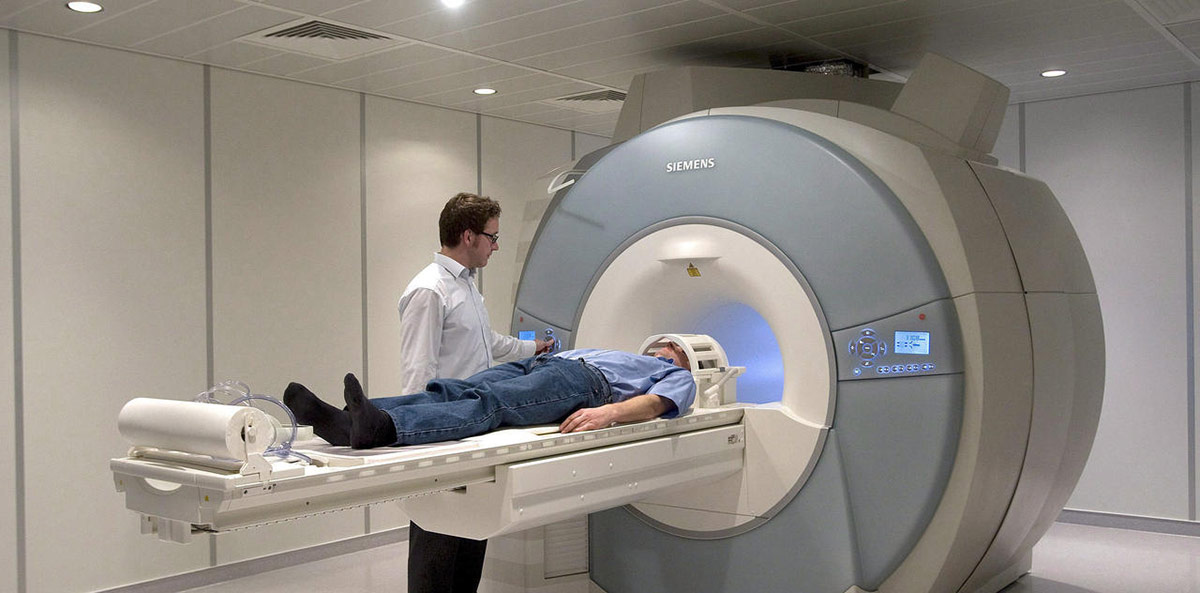
- Флуоресцентная ангиография.
- Периметрия.
При необходимости также назначается диагностика у других специалистов, в частности, у эндокринолога, поскольку диабет входит в группу эндокринных заболеваний. После сбора анамнеза и получения всех результатов исследований специалист принимает решение о методе лечения в зависимости от состояния глаз.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами. В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов. При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Источник

