Лечение опухоли глаза лазером
Одна из самых распространенных эстетических проблем, связанная со зрительными органами — наличие у человека новообразования на верхних и нижних веках или под бровью, вокруг глаз. Такой визуальный дефект не только не добавляет привлекательности, но вызывает дискомфортные ощущения. Избавиться от него довольно легко, среди наиболее безболезненных и безопасных методов специалисты выделяют лазерное удаление аномалии.
Что такое новообразования глаз?
Прежде чем решиться на операцию лазерным методом, пациенту необходимо понимать, насколько это безопасно для его здоровья, и какую природу носят данные дефекты.
Дело в том, что ткани зрительных органов человека являются очень уязвимыми к механическим повреждениям, ожогам, воздействию различных внешних факторов, в особенности канцерогенных — химических веществ, вирусов, радиации.
Помимо этого, проявление новообразования на глазах может быть обусловлено генетической предрасположенностью, опухолями и тому подобным.
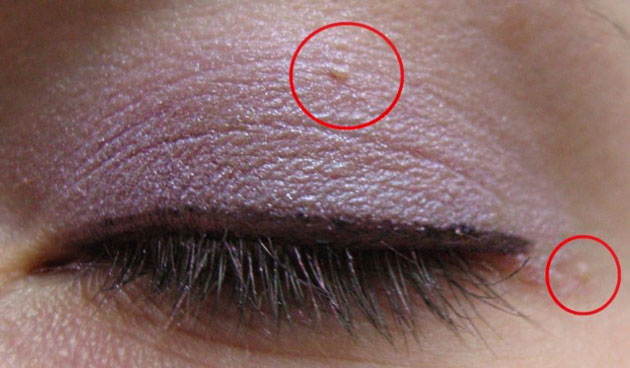
В офтальмологической практике встречается огромное количество причин, способствующих данному процессу. Для того, чтобы определить природу аномалии, специалисту необходимо провести комплексное обследование пациента.
Типы эстетических дефектов глаз
Новообразования глаз классифицируются по такому же принципу, что и опухоли на всем теле в целом. Так, бывают:
1.Доброкачественные:
медленно растущие без метастазов и токсических воздействий. Но, бывают случаи, когда новообразование перерождается и становится злокачественным (старческая бородавка, папиллома, доброкачественный невус и прочие);
с местнодеструирующим прогрессированием без метастазов, но с инвазивным ростом (прогрессирующий невус, базалиома).

2.Злокачественные. Для них характерно очень быстрое прогрессирование, в результате чего происходит разрушение других тканей из-за выделения токсинов. Клетки таких образований переносятся через кровь в разные участки организма и могут давать уже вторичные метастазы (рак мейбомиевых желез или конъюнктивы, меланома и саркома век).
Новообразования зрительных органов также различают по месту расположения. Так, бывают:
- опухоли глазницы (орбиты);
- образования на веках (придаточный аппарат);
- внутриглазные опухоли (сетка и сосудистая оболочка).

Практически все типы новообразований глаза визуально заметны, они проявляются в виде уплотнений, наростов, пигментных пятен на коже век, покраснений в уголках зрительных органов, отеков.
Если аномалия возникает на роговичной оболочке или конъюнктиве, она выглядит как помутнение или желтое пятно. А в случае, если поражена сосудистая оболочка, новообразования проявляются в виде пятен на радужке.
Поражение глубоких тканей зрительной системы не видно невооруженным глазом, только при тяжелых формах заболевания у человека возникают болевые ощущения, резь, прогрессирует экзофтальм (смещение глазного яблока) и косоглазие.

Именно поэтому не стоит игнорировать плановые осмотры у специалиста, ведь необходимость лечения возникает еще на ранних этапах возникновения патологии.
Очень важно обращать внимание также на такие симптомы, как обильное слезотечение, темные пятна в глазах при рассмотрении предметов, дискомфорт, резкое снижение остроты зрения.
Почему стоит выбрать лазерное лечение новообразования?
Операция по удалению новообразования глаза лазерным оборудованием является довольно распространенным в офтальмологической практике методом, поскольку имеет ряд преимуществ:
- процедуру можно проводить даже в труднодоступных зонах зрительной системы, не причиняя вред пациенту;
- после такой операции не остается эстетических дефектов, шрамов и рубцовых тканей;
- процесс лечения проходит быстро (до 15 минут) в комфортных для человека условиях (без болевых ощущений);
- реабилитация после операции, как правило, проходит очень легко и без осложнений;
- в процессе операции производится максимально эффективная профилактика онкологических аномалий.
- за одну операцию можно устранить несколько кожных дефектов;
- это бескровная процедура;

- операция обладает коагуляционным эффектом, то есть происходит процесс запаивания сосудов, при котором кровь очень быстро сворачивается;
- лазер оказывает на зону воздействия асептическое действие;
- лазерная операция является максимально точной и исключает возможность ожогов и повреждений тканей;
- процесс не подразумевает риск инфекционного заражения;
- исключено повторное формирование новообразований;
- процедура лечения убивает вирусы и бактерии.
Очень важно уделить особое внимание выбору специалиста и клиники, так как имеющиеся у пациента дефекты располагаются в непосредственной близости от зрительной системы.

Решение о том, как производить лечение новообразований, и есть ли необходимость в операции, должен принимать исключительно высококвалифицированный специалист.
Помните, что при своевременном выявлении патологии, лечение новообразования на ранних этапах позволит добиться наиболее эффективных результатов и избавит пациента от дальнейшего развития опухоли.
Реабилитация после операции
После лазерного лечения новообразования реабилитация зрительных органов проходит совершенно безболезненно. Однако пациенту необходимо соблюдать ряд правил и использовать специализированные гидрофильные препараты, нацеленные на безрубцовое заживление уязвленных зон.
Так, на протяжении трех месяцев после операции не рекомендуется находиться под открытыми лучами солнца, загорать, посещать солярии. Желательно защитить место, подвергнутое воздействию лазерного прибора от ультрафиолетового излучения.
Глаза после операции (если были выявлены внутриглазные опухоли), как и участки кожи, очень восстанавливаются, человек не испытывает ощущений дискомфорта.
Возможные осложнения после операции
Как правило, сам процесс хирургического вмешательства протекает без каких бы то ни было сложностей. В редких случаях после лазерного лечения новообразования у пациента появляется гиперемия или отек, которые проходят уже через 5 дней.
Если дефект был крупных размеров, такие симптомы могут продлиться до двух недель после операции. Зону, на которую было произведено воздействие, не рекомендуется трогать, чесать и мочить на протяжении суток.
Мифы о лазерной операции по удалению новообразований
Одно из самых распространенных заблуждений в том, что доброкачественные новообразования глаз нельзя удалять, поскольку они могут стать злокачественными. В реальности операция напротив оказывает профилактическое действие на быстро растущие папилломы, родинки, бородавки, выпуклые невусы и прочее. Однако очень важно перед процедурой пройти комплексное обследование и проконсультироваться с дерматологом.

Исследования специалистов и статистические данные показывают, что при постоянном механическом воздействии на кожную аномалию, вероятность появления злокачественного образования достигает 68%, в особенности на открытых участках кожи.
Также часто встречается мнение, что такая процедура является дорогостоящей. На самом деле, расценки во многих профильных клиниках доступны для большинства людей.
Многие пациенты беспокоятся, что на месте зоны воздействия появится рубец или шрам. Однако тонкая корочка, возникающая после процедуры, исчезает через 4-9 дней. А через месяц на этом месте не останется ни следа.
Источник
Макула (желтое пятно) — это центральная часть сетчатки глаза, на которой фокусируется пучок света. При такой патологии, как макулярный отек, нарушается центральное предметное зрение. В зависимости от вызвавших его причин, отек принимает различные формы. От разновидности данного заболевания зависит способ лечения.
Причины макулярного отека

Диаметр макулы составляет примерно 5 мм, но именно эта небольшая часть глазного яблока состоит из фоторецепторов — светочувствительных клеток, отвечающих за центральное предметное зрение человека.
Если в области желтого пятна скапливается жидкость, образуется отек макулы. Его также называют синдромом Ирвина-Гасса, впервые описавшего данное состояние желтого пятна. Отек зачастую является признаком одного из следующих офтальмологических заболеваний:
- диабетическая ретинопатия;
- тромбоз центральной вены сетчатой оболочки;
- увеиты (различные воспаления сосудистой оболочки глаза);
- отслоение сетчатки;
- глаукома;
- новообразования в органах зрения (как доброкачественные, так и злокачественные).
Также макулярный отек бывает осложнением после операции на глазах (например, после удаления катаракты), результатом тупой травмы глазного яблока или отравления токсическими веществами.
Существуют и не глазные болезни, сопровождающиеся макулярным отеком:
- инфекционные заболевания (ВИЧ, туберкулез);
- патологии почек;
- заболевания головного мозга (менингит) и травмы головы;
- болезни крови;
- аллергия;
- атеросклероз;
- ревматизм.

Факторов, провоцирующих отечность центральной части сетчатки, достаточно много. При обнаружении такого симптома назначается комплексное обследование. Пациенту придется провериться у нескольких специалистов, а не только у офтальмолога.
Формы отека (макулярного)
Причина синдрома Ирвина-Гасса влияет на то, в какой форме он будет развиваться. Так, диабетический макулярный отек является следствием поражения сосудов сетчатки, что случается при диабетической ретинопатии.
Тромбоз вены сетчатки вызывает кистозный отек макулы. Жидкость проникает в околососудистую область глаза и остается в центре сетчатой оболочки.
Воспаления сетчатки и травмы глаза приводят к сращению соединительных мембран, связывающих с сетчаткой стекловидное тело. Оно начинает оказывать тянущее воздействие на сетчатую оболочку, провоцируя отек.
Симптомы, возникающие при макулярном отеке
Любая форма синдрома вызывает серьезные нарушения зрения. Пациенты жалуются на:
- размытое изображение в центральной зрительной области;
- розоватый цвет получаемого глазами изображения;
- фотофобия;
- ухудшение остроты зрения, которая изменяется в зависимости от времени суток;
- визуальные искажения предметов (деформируются прямые линии видимых объектов).

Если симптомы отека замечены своевременно, серьезных нарушений зрения не будет, хотя и восстанавливается оно очень медленно (от двух месяцев до года). Хронический отек (макулярный) может привести к необратимым повреждениям рецепторов сетчатки, которые замещаются фиброзной тканью, что вызывает сильное ухудшение центрального видения без возможности дальнейшей коррекции.
Диагностика синдрома Ирвина-Гасса
Потенциально отек макулярный может привести к полной слепоте, поэтому важно вовремя начать лечить патологию. Своевременно начатое лечение позволяет не только остановить развитие заболевания, но и восстановить зрение. Для диагностирования синдрома используются стандартные и специализированные методы исследования:
- Офтальмоскопия (осмотр глазного дна). Локальный отек макулы этот метод выявить не позволит, поэтому могут понадобиться дополнительные исследования.
- Тест Амслера (сетка или решетка Амслера) — черный квадрат с множеством маленьких квадратов внутри на белом фоне и черной точкой посередине. Пациент смотрит на решетку с расстояния 30 см одним глазом, через 5 секунд приближается к сетке на 20 см и снова смотрит в ее центральную точку. Через 5 секунд обследуемый вновь занимает исходное положение. Если центральное зрение не нарушено, человек видит все линии и углы без искажений. При повреждениях сетчатки линии квадрата искривляются.
- Оптическая когерентная томография (ОКТ) — метод обследования, позволяющий оценить изменения сетчатки, ее толщину, объем.
- Флюоресцентная ангиография (ФАГ) — исследование, которое помогает выявить области ишемии сетчатой оболочки и сосудистые нарушения.
- Гейдельбергская ретинальная томография — лазерное сканирование сетчатки, позволяющее определить ее толщину в центре.
Для постановки диагноза врач подбирает методику индивидуально для каждого пациента.
Макулярный отек: лечение синдрома
Отек макулярный лечится тремя способами: консервативным (медикаментозным), хирургическим и лазерным. Выбор метода лечения зависит от формы, которую принял отек. Кистозный тип синдрома лечат с помощью противовоспалительных препаратов. Макулодистрофию, сопровождающуюся отеком, устраняют посредством хирургического вмешательства. При макулярном диабетическом отеке наиболее эффективным является лазерный способ лечения — лазерная фотокоагуляция сетчатки. Рассмотрим данный способ подробнее.
Диабетический макулярный отек: лазерное лечение
Лазерная коагуляция сетчатки — это малоинвазивная процедура, которая проводится амбулаторно под местной анестезией. Суть операции заключается в следующем: сетчатая оболочка прижигается лазером и припаивается к сосудистой оболочке. Сосуды после этого перестают разрастаться и кровоточить. У людей с диабетом после такой процедуры перестает снижаться острота зрения.
Лазерная коагуляция применяется для лечения разрывов и отслоения сетчатки, вызванных самыми различными причинами. Такая процедура назначается даже беременным, у которых обнаружена отслойка сетчатой оболочки. После фотокоагуляции женщинам разрешают рожать естественным путем.
Однако есть и ряд противопоказаний к такому лазерному лечению:
- ретинальные кровоизлияния (излияния крови на сетчатку и области глаза рядом с ней);
- помутнение роговицы, стекловидного тела, хрусталика (нарушения прозрачности оптических сред помешает врачу следить за глазным дном в ходе процедуры);
- разрастание сосудов радужки;
- кровоизлияние в стекловидное тело из-за повреждения сосудов сетчатки (гемофтальм);
- острота зрения менее 0.1 (это противопоказание является относительным и врач может принять решение в пользу проведения процедуры).
Любая форма катаракты, бельмо, дистрофия роговой оболочки, деструкция стекловидного тела — все это становится ограничением для назначения процедуры.
Как проходит лазерная коагуляция?
Лечение макулярного отека лазером полностью безболезненное и бескровное. Процедура длится всего 20-30 минут. Пациенту не нужно брать отпуск или больничный. Через пару часов после процедуры он сможет покинуть клинику. Перед началом лазерного лечения больному закапывают в глаза обезболивающие капли и мидриатический препарат для расширения зрачка. Через 10-15 минут врач приступает к коагуляции. Пациент во время нее сидит неподвижно и смотрит перед собой в одну точку. Двигать глазами запрещено. Врач наводит лазер на сетчатку. Под его воздействием повышается температура тканей глаза, что приводит к их свертыванию (коагуляции). Лазер образует плотное соединение между сетчаткой и сосудистой оболочкой, устраняя полость, появившуюся в результате отслоения или разрыва.
Чтобы полностью проникнуть во внутренние среды глаза, на него устанавливается зеркальная линза Гольдмана. Она помогает точно локализовать зону воздействия лазера. Во время процедуры оперируемый может видеть вспышки света, издаваемые лазером, но при этом боли или иного дискомфорта он не ощущает. За ходом коагуляции врач наблюдает через стереомикроскоп, обеспечивающий объемное восприятие.
Реабилитационный период после лечения лазером макулярного диабетического отека
Обычно после операции пациенту какое-то время приходится ограничивать себя при занятиях спортом, работе за компьютером, нельзя употреблять некоторые продукты питания. После лазерной коагуляции нужно первые два-три дня закапывать в глаза капли, прописанные офтальмологом. Также надо защищать глаза от ультрафиолетовых солнечных лучей и яркого света. На улицу в дневное время лучше выходить в солнцезащитных очках. От зрительных нагрузок в первые несколько дней тоже лучше отказаться. В ближайшие две-три недели придется ограничить и физическую активность. Физическая культура не противопоказана. Однако поднимать тяжести очень опасно. Это может привести к рецидиву заболевания.
Так как макулярный диабетический отек вызван сахарным диабетом, то пациенту нужно постоянно следить за своим питанием и уровнем глюкозы в крови.

Врач после лазерной процедуры назначит день следующего осмотра. Пропускать его нельзя. Лазерная коагуляция — безопасный метод лечения, но и он не лишен недостатков. Могут возникнуть некоторые осложнения.
Лазерное лечение сетчатки: осложнения
Любая операция предполагает определенные риски. Возможными последствиями лазерной коагуляции могут стать:
- развитие воспалительного процесса в конъюнктиве, возникающее вследствие несоблюдения пациентом гигиены в период восстановления (воспаление лечится каплями в течение 4-5 дней);
- отек роговицы, который сопровождается временным снижением зрительных функций;
- нарушение оттока внутриглазной жидкости, вызываемое отеком цилиарного тела.
Эти осложнения проявляются почти сразу после процедуры. Позже пациент может столкнуться с лучевой катарактой, ухудшением сумеречного видения и дефектами в поле зрения. В этих случаях потребуется пройти новый курс лечения. Чтобы избежать осложнений, необходимо соблюдать все рекомендации окулиста.
Диабетический отек макулы — заболевание очень серьезное, но оно не является приговором для пациента. Если больной сахарным диабетом будет вести здоровый образ жизни и регулярно обследоваться, то ему удастся предотвратить или вовремя обнаружить глазные и другие патологии.
Источник
В глазах чаще всего возникают такие виды рака, как меланома, лимфома и ретинобластома. Все они требуют разного подхода в лечении. Из этой статьи вы сможете узнать о самых эффективных методах хирургии и противоопухолевой терапии при раке глаза: как они проводятся, в чем их преимущества и недостатки, а также какого эффекта можно ожидать.

Основная цель врачей при данной патологии – остановить распространение опухоли и по возможности сохранить зрительную функцию.
Варианты лечения рака глаз зависят от нескольких факторов, включая тип и стадию рака, возможные побочные эффекты, а также предпочтения пациента и общее состояние его здоровья.
В современной медицине используют:
- хирургическую операцию;
- криодеструкцию;
- лазерную терапию;
- рентгенотерапию;
- лучевую и химиотерапию.
Также проводится симптоматическая терапия для устранения клинических симптомов и побочных эффектов.
Для людей без каких-либо жалоб, пожилых, серьезно больных или с опухолью в единственном глазу используют выжидательную тактику. Пациент тщательно контролируется, а если опухоль проявляет признаки более агрессивного роста (становится более 10 мм в диаметре или 2мм в толщину), то принимают решение о начале активного лечения.
Выбор правильной тактики лечения в зависимости от стадии онкопроцесса
- На 1 стадии новообразование имеет небольшой размер, оно затрагивает лишь один слой тканей глаза. Его подвергают удалению при помощи обычной хирургии, облучения, лазерной терапии или криодеструкции. При этом практически всегда удается сохранить целостность органа и зрение.
- На 2 стадии проводится операция, а затем облучение, брахитерапия или криодеструкция.
- Рак 3 стадии уже довольно сильно распространился по тканям глаза, поэтому чтобы его вылечить, прибегают к более обширным операциям, после которых проводят лучевую терапию, а в некоторых случаях – и химиотерапию.
- 4 стадия рака глаз отличается наличием отдаленных метастазов. По этой причине большинство опухолей уже невозможно резецировать полностью. На данном этапе могут провести паллиативную операцию на глазах по уменьшению объема опухоли, а также химио и лучевую терапии.
Хирургическое лечение
Хирургия глаза широко распространена при лечении внутриглазной меланомы и ретинобластомы всех стадий. Проводит ее хирург-офтальмолог. Во время операции под общим наркозом удаляется часть или весь пораженный глаз, в зависимости от размера и распространенности опухоли.
Существуют следующие варианты операций при раке глаза:
- иридэктомия – удаление части радужной оболочки. Если кроме радужки удаляют цилиарное тело, то это называется иридоциклектомия. Оба метода применяют для мелких меланом радужной оболочки;
- хориоидэктомия – резекция части сосудистой оболочки глаза. Также используется для небольших опухолей хориоидеи;
- энуклеация – удаление глаза. Энуклеация является стандартным выбором при больших или распространенных новообразованиях. Также ее проводят, если есть вторичные осложнения (глаукома, катаракта, гемофтальм и др.) или глаз уже утратил зрительную функцию. Если опухоль образовала регионарные метастазы, то вместе с ней удаляют и окружающие пораженные ткани (мышцы, кожу, лимфоузлы и т.д.).
Важно! Если произошел рецидив рака, то его будут лечить более радикальными способами, чем вначале. Например, если первый раз проводили иридэктомию, то при рецидиве, скорее всего, выполнят энуклеацию.
По окончанию операции на глаз накладывают повязку на 3-5 дней. После снятия повязки больного выписывают. Дома он должен проводить промывание полости глаза и закапывание специальных капель. Реабилитация проходит не столь тяжело, так как этот орган окружен костью и нет слишком обширной раны.
Швы снимают через 2-4 недели и переходят к установке протеза. Косметическая хирургия, доступная сегодня, обычно дает хорошие результаты. Искусственный глаз будет выглядеть и вести себя почти так же, как естественный.
Хирургическое лечение рака глаз имеет свои опасности. Среди возможных осложнений находится кровотечение, заражение, боль, катаракта, потеря зрения. Также операция на глазах может оказаться весьма травматичной. Именно поэтому сейчас широко используют альтернативные способы (криодеструкция, лазер и т.д.).
Химиотерапия при раке глаз
Показания к проведению химиотерапии:
- ретинобластома или меланома глаза 3 и 4 стадии. Химиотерапия малоэффективна при меланоме, но при наличии метастазов ее назначают обязательно, так как химия – это единственный верный способ борьбы с метастазами по всему организму;
- рецидивы рака. При повторных опухолях часто использую высокодозную химиотерапию в надежде устранить болезнь;
- лимфома, саркома. Химиотерапия для данных видов онкологии глаз является основным способом лечения.
Выбор лекарственного средства, схемы и варианта его введения зависят от типа опухоли ее стадии, а также от состояния здоровья больного, так как сильные препараты негативно сказываются на разных органах и системах. При меланоме помогают Митомицин С и Фторурацил. При ретинобластоме показана адьювантная химиотерапия (4-5 курсов) препаратами Циклофосфан, Этопозид и Карбоплатин.
Для лечения лимфомы проводят полихимиотерапию (до и после лучевой терапии) по схемам:
- COP (Циклофосфан, Винкристин, Преднизолон);
- R-FC (Ритуксимаб, Флударабин, Циклофосфамид);
- R-FMD (Ритуксимаб, Флударабин, Митоксантрон, Дексаметазон).
Примечание! Есть много других схем химиотерапии при лимфоме. В статье приведено лишь несколько примеров.
Всего проводят 4 курса (для 1 стадии) или 6-8 курсов (для 2, 3 и 4 стадии).
Препараты назначаются перорально, внутривенно, в виде глазных капель или инъекций. При лимфоме могут проводить интратекальную терапию, которая подразумевает введение химиопрепаратов в спинномозговую жидкость (ликвор). Лекарство вводят по определенным дням в стационарном режиме (за исключением таблетированных форм, которые можно пить дома).Химиотерапия нередко проводится вместе с лучевой терапией. Это самый эффективный подход для неоперабельных больных.
Химиотерапию при раке глаз могут сочетать с иммунотерапией, когда человеку вводят препараты для повышения иммунных сил организма, но это лишь немного помогает улучшить результат лечения.
Самые распространенные последствия химиотерапии – это общая слабость и усталость, потеря аппетита, тошнота, выпадение волос, диарея, запор. Для борьбы с ними назначают дополнительные лекарства и со временем эти побочные эффекты проходят.
Лучевая терапией при раке глаз
Лучевая терапия подходит для лечения:
- маленьких новообразований в глазу. Применение лучевой терапии вместо стандартной операции дает больше вероятности сохранения зрения;
- более крупных опухолей (в комплексе с операцией, до или после нее). Такой подход способствует полному уничтожению раковых клеток и понижению вероятности рецидива;
- рецидивирующего рака;
- больных с 4 стадией для облегчения симптомов и приостановления роста метастазов.
Важно! Лучевая и химиотерапия являются основным видом лечения при лимфоме глаза. Операцию при данном виде рака глаз не проводят.
Разновидности лучевой терапии
Наиболее распространенным видом облучения при раке глазаявляется внешняя лучевая терапия (дистанционная), во время которой луч радиации направляется на опухоль снаружи глаза.
Она может быть таких видов:
- Лучевая терапия на линейном ускорителе. Это самая распространенная, стандартная методика, применяемая во всех онкологических центрах. Процедура облучения проходит 1 раз в день на протяжении нескольких недель. Ее длительность составляет около 10 минут. Врач-онколог устанавливает необходимый режим и дозу облучения. В среднем, суммарная очаговая доза при раке глаз составляет 35-45 Гр.
- Короткофокусная рентгенотерапия. В этой методике используют рентгеновское излучение высокой дозировки с близкого расстояния, которое позволяет воздействовать на более глубокие образования. Короткофокусная рентгенотерапия при раке глаз может сочетаться с другими методами лучевой терапии. Она может оказать хороший результат при такой агрессивной и не чувствительной к излучению опухоли, как саркома.
- Протонная терапия. Ее применяют при поражении орбиты, зрительного нерва, слезного протока и некоторых других частей глаза. Преимущество протонного облучения – это минимальное воздействие на здоровую ткань. Методика доступна в разных городах России. В Санкт-Петербурге даже есть центр протонной терапии.
- Стереотаксическая радиотерапия Кибер-нож и Гамма-нож. Их принцип – это подача высокой дозы радиации прямо в опухоль. При этом голова пациента фиксируется в специальной раме, а направление лучей осуществляется по специальным компьютерным системам. Для уничтожения опухоли потребуется всего 1-2 сеанса по 30-60 минут, но такой вариант подходит далеко не для всех онкоопухолей. Установка Кибер-нож применяется для лечения рака глаза в Москве (клиника европейской онкологии «Инновация»), Киеве (клиника Спиженко), Латвии («Сиглуда»), а также ведущих онкоцентрах Израиля, Европы и Соединенных Штатов.
Побочные эффекты
Лучевая терапия может привести к различным побочным эффектам, степень которых зависит от типа и дозы радиации, а также общего состояния здоровья пациента.
Среди самых распространенных осложнений находится:
- катаракта;
- потеря ресниц;
- сухость глаз;
- радиационная ретинопатия;
- радиационная оптическая невропатия;
- неоваскулярная глаукома;
- потеря зрения.
Для более крупных опухолей существует больший риск возникновения побочных эффектов, причем они могут появиться не сразу, а спустя какое-то время.
Брахитерапия при раке глаз
Брахитерапия – это внутренняя лучевая терапия. Ее суть заключается в том, что больному вводя в ткани рядом с опухолью специальную капсулу с радиоактивным веществом. Излучение попадает на рак и приводит к его гибели. Капсула должна находиться внутри глаза неделю, а затем ее вынимают. Все это время человеку нужно пребывать в больнице.
Брахитерапия при раке глаза позволяет применить максимальную дозу радиации с минимальным повреждением окружающих тканей. У нее меньше побочных эффектов, чем у внешнего облучения, но она не эффективна при глубоких опухолях, проникших в глазную впадину.
Эффект от брахитерапии обычно проявляется через 3 месяца после лечения. Опухоль сокращается примерно до 40% и становиться неактивной. При необходимости брахитерапию комбинируют с внешним облучением.
Как и при любой офтальмологической операции, во время размещения капсулы в глазу могут возникать вторичные осложнения, такие как отслойка сетчатки, кровоизлияния или инфекция. Некоторые жалуются на раздражение и сухость глаз, выпадение ресниц, ухудшение или полную потерю зрения.
Криодеструкция и другие альтернативные виды терапии при раке глаз
В настоящее время существует много альтернативных способов, заменяющих хирургическое удаление опухоли глаза и лучевую терапию.
Самые известные из них:
- Криотерапия – это заморозка жидким азотом. Она может использоваться в качестве основного лечения на 1 стадии или в дополнение к лучевой терапии при больших поражениях коньюктивы или век. Криодеструкция при раке глаз минимум побочных эффектов, но ее приходится повторять 2-3 раза с перерывом в 1 месяц. Среди частых осложнений – разбухание глаза и века, но это проходит через несколько дней. Жидкий азот может повредить сетчатку и привести к появлению слепого пятна. Эффективность криотерапии составляет 70-80%.
- Фотодинамическая терапия. Включает в себя использование лазерного излучения с фиксированной частотой, в сочетании с фотосенсибилизирующим веществом. Его водят в кровоток, а спустя определенное количество времени он накапливается в опухоли. Сам по себе фотосенсибилизирующий краситель безвреден и не влияет на здоровую и раковую ткань. Однако, когда лазер направляется на новообразование, препарат активируется и происходит разрушение клеток. Преимущество фотодинамической терапии заключается в минимальном ущербе для здоровой ткани. Но у нее есть побочный эффект в виде повышения чувствительности глаз, которое длится 6 недель. Поэтому пациентам рекомендуется избегать прямого солнечного света в течение этого времени. С помощью фотодинамической терапии вылечиваются 80% больных с неглубокими опухолями глаз. Ее применяют для лечения рака глаз в Израиле в таких клиниках как Ассута, Ихилов, Хадасса, Герцлия.
- Транспупиллярная термотерапия (лазерокоагуляция).Опухоль прижигают при помощи мощного лазерного луча. Термотерапией уничтожают меланому хориоидеи разных стадий. Причем после процедуры больной сразу может отправляться домой, но может понадобиться повторить сеанс позже. Лазерокоагуляция используется для лечения рака глаз в Германии, Финляндии и других странах.
Продолжительность жизни при раке глаз
Прогноз жизни при раке глаз зависит от конкретного вида онкологии, стадии заболевания и ответа опухоли на лечение.Показатели излечения на 1 и 2 стадии меланомы очень хорошие. Примерно 70-80% больных переживают 5-летний рубеж. На 3 стадии прогноз хуже – всего 50% доживают до 5 лет. Наличие метастазов при раке глаз снижает прогноз до 15%.
Дети с ретинобластомой после комплексной терапии в 95% случаев доживают до 5 лет и больше. Конечно же, если опухоль нашли на поздней стадии или в случае рецидива эта цифра будет значительно меньше.
Лимфома глаза встречается редко, поэтому сказать точные данные о выживаемости больных нельзя. Одно известно, что они намного хуже, чем при меланоме. Все потому, что лимфомы распространяются быстрее, их находят на более продвинутых стадиях, и даже радикальное лечение не помогает устранить болезнь.
Информативное видео:
Будьте здоровы!
Источник


