Лечение макулодистрофии сетчатки глаза влажная форма
Макулодистрофию относят к возрастным заболеваниям, связанным со склеротическими изменениями макулы (центра сетчатки глаза, отвечающего за остроту зрения, а также за цветовосприятие). Следствием разрушения становится изменение центрального зрения. Влажная форма макулодистрофии характеризуется ростом аномальных кровеносных сосудов позади сетчатки глаза, под макулой, где их не должно быть. Они очень хрупкие, недоразвитые и неполноценные, поэтому в них часто возникают кровоизлияния, смещающие фоторецепторы. Влажная макулодистрофия становится причиной необратимых изменений в сетчатке глаза всего за несколько недель или месяцев. Поэтому если начинает ухудшаться зрительная функция, следует обратиться к врачу для диагностики и назначения лечения.
Симптомы
Признаки заболевания обуславливаются дегенеративными процессами, происходящими в макуле. В ней нарушается капиллярный кровоток, разрушаются оболочки колбочек сетчатки, что приводит к появлению скотомы – пятна темного цвета по центру глаза.
При влажной макулодистрофии в новообразованных сосудах случаются кровоизлияния, повреждающие светочувствительные клетки, расслаивающие и смещающие их. Постепенно они отмирают в области центрального зрения.
Основными признаками того, что развивается влажная макулодистрофия, становятся:
- выпадение во время чтения букв из слов, искривление строчек;
- резкое снижение четкости зрения;
- искажение видимых предметов;
- появление скотом (слепых пятен в поле зрения).
Все эти признаки – серьезные сигналы о том, что следует проконсультироваться с офтальмологом.
Причины
Причины влажной макулодистрофии до сих пор точно не установлены. Специалисты придерживаются мнения, что развивается заболевание из-за сосудистой патологии и нарушения трофики тканей, находящихся в центральной зоне сетчатой оболочки глаза.
Другими провоцирующими факторами являются:
- Пожилой возраст. Исследования показали, что примерно у 10% людей старше 60 лет в различной степени снижено центральное зрение. У 75% из них наблюдаются признаки инволюционной, возрастной макулодистрофии.
- Генетическая предрасположенность. Влажная макулодистрофия является следствием склероза сосудов, который во многом обуславливается генетической предрасположенностью.
- Неправильное питание. Нехватка цинка, антиоксидантов, лютеина, аскорбиновой кислоты, ретинола, токоферола приводит к окислению клеток макулы, быстрому их старению.
- Табакокурение (увеличивает риск развития заболевания в 3-6 раз). Сетчатка под его воздействием разрушается.
- Гипертония. Постоянное повышенное артериальное давление приводит к нарушению кровотока в сосудах, которые питают мозг и глаза.
Диагностика
Заподозрить влажную макулодистрофию можно по характерной симптоматике, на которую жалуется больной (снижение зрения, темное пятно перед глазами).
В качестве дополнительных методик используют определенные процедуры, суть которых отображена в таблице.
| Методика. | Для чего проводят. |
| Периметрия. | Определяют скотомы. |
| Тест Амслера. | Помогает выявить искажение зрения (при рассматривании нарисованной ровной решетки больной видит линии волнистыми или искривленными). |
| Оптическая когерентная томография. | На снимках можно увидеть отек макулы. |
| Флюоресцентная ангиография. | Эта процедура помогает увидеть разрывы аномальных сосудов и кровоизлияния. |
| Визометрия. | Определяют остроту зрения. Его нарушение является косвенным признаком влажной макулодистрофии. |
| Офтальмоскопия. | Выявляют кровоизлияния, аномальные сосуды, очаги геморрагического пропитывания. |
Лечение влажной макулодистрофии
Лечение влажной макулодистрофии может быть консервативным и хирургическим. Консервативные методики включают в себя антиоксиданты, иммуномодуляторы, дедистрофические средства. Входят туда и витаминно-минеральные комплексы, в составе которых должны быть ликопин, цинк, медь, зеаксантин. Эти вещества замедляют прогрессирование заболевания. Содержатся в препаратах Витрум Вижн Форте, Окувайт Лютеин, Нутроф Тотал.
Для приостановки прогрессирования заболевания специалисты советуют принимать зеаксантин и лютеин. Их необходимо принимать более 3 месяцев. Если лечение будет длиться меньше, то оно становится бессмысленным, так как именно за 3 месяца эти вещества накапливаются в организме в необходимой концентрации, чтобы замедлить развитие патологии.
Операции
Хорошую эффективность показывают различные хирургические методики.
- Лазерная коагуляция. Лечение лазером при влажной макулодистрофии заключается в устранении аномальных сосудов и предотвращении потери зрения. Терапия эффективна, если патологически измененные сосуды находятся далеко от центра макулы, так как в ходе операции возможно повреждение рядом расположенных здоровых сосудов.
- Фотодинамическая терапия. Фотохимическое воздействие основано на внутривенном введении препарата Визудин. Он распространяется по организму, попадая в недоразвитые кровеносные сосуды глаза. После этого проводят кратковременное (в течение 1,5 минуты) световое облучение сетчатки пучком света. Оно активизирует Визудин, который разрушает аномальные сосуды.
- Ингибиторы ангиогенеза. Операция сводится к введению специальных препаратов в глаз с помощью тоненькой иглы. Такие средства, как Авастин, Эйлия, Луцентис при влажной макулодистрофии блокируют рост патологических сосудов, перекрывая их. Процедура безболезненная, человек чувствует только небольшое давление на глаз. Она устраняет отечность сетчатой оболочки глаза, из-за этого происходит улучшение зрения. Через месяц операцию следует повторить. Обычно для закрепления результата требуется проведение 3 операций по введению в глаз ингибиторов ангиогенеза. Процедура не может восстановить участки сетчатки, которые уже погибли.
Профилактика
Особенных мер по предупреждению заболевания не существует.
Профилактика сводится к общим правилам:
- соблюдение гигиены зрения (чтение в хорошо освещенном месте, защита глаз от яркого света);
- диета с оптимальным сочетанием витаминов, минимумом холестерина; отказ от курения; контроль гипертензии;
- отказ от проведения серьезных косметологических процедур на лице без согласования с офтальмологом. Например, вопрос: “можно ли ставить ботокс при влажной макулодистрофии” должен решать только врач. Инъекции этого токсина противопоказаны при многих офтальмологических болезнях.
- посещение офтальмолога раз в год.
Влажная макулодистрофия сетчатки глаза считается опасной патологией. Она провоцирует отслоение сетчатки, формирование рубцовой ткани, что становится причиной потери зрения. Современные методики лечения подавляют формирование аномальных сосудов, действуют на симптоматику, стимулируют зрение, но не приводят к полному устранению патологии.
Важно вовремя обращать внимание на первые признаки влажной макулодистрофии, что бы остановить ее прогрессирование.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
«Вернуть и сохранить зрение с диагнозом «влажная макулодистрофия» невозможно», – говорят врачи.
Между тем, наш опыт показывает – бороться за свое зрение можно и нужно. Начиная с 2009 года уже несколько пациентов профессора Ковалёва с диагнозом «влажная макулодистрофия» постепенно отвоевали зрение со стадии не видения и вернулись к самостоятельной жизни.
Давайте познакомимся с одной историей болезни:
Михаил Петрович, 79 лет
Когда прямые линии стали казаться волнистыми и начались трудности с чтением, Михаил Петрович просто списал это на давление. Но однажды он не смог узнать внука на улице. На приеме у офтальмолога прозвучал страшный диагноз влажная макулодистрофия сетчатки глаза (ВМД). Прогноз – полная потеря центрального зрения, лечения не существует.
Михаил Петрович аккуратно следовал рекомендациям врачей и одновременно применял лечение народными средствами.
Увы, морковь при влажной макулодистрофии силы не имеет. Ухудшение зрения при влажной форме ВМД и потеря центрального зрения происходят очень быстро. В центре растет серое пятно и со дня на день грозит стать черным.
Михаил Петрович — военный в отставке. Он не собирался смиренно ждать инвалидности и жить в темноте. О профессоре Ковалёве он узнал по сарафанному радио и на следующий день, в декабре 2013 года, в сопровождении водителя пришел на прием. Диагноз – возрастная макулодистрофия (влажная форма) сетчатки обоих глаз, артифакия правого глаза, незрелая катаракта левого глаза. Острота зрения правого глаза — 0,05, левого — 0,07. Коррекция на обоих глазах невозможна.
После трех сеансов регенеративной терапии Михаил Петрович видит левым и правым глазом – 0,2 (не корректируется). Серое пятно стало гораздо меньше, поля зрения расширились. При обследовании глазного дна обнаружено существенное улучшение картины. Он читает, узнает близких, вновь сел за руль и ездит самостоятельно.
Что представляет из себя влажная форма возрастной макулярной дегенерации и почему она не лечится
Макулярная дегенерация проходит 3 этапа: сухая форма, влажная форма и рубцовая стадия. Официальная медицина не может предложить эффективного лечения ни одной из форм.
Сухая макулодистрофия сетчатки глаза начинается с нарушения работы пигментного эпителия в основании макулы – он атрофируется. Так макула перестает получать полноценное питание, начинает разрушаться.
Это проявляется растущим серым пятном перед одним или двумя глазами.

Заболевание неуклонно прогрессирует, и на каком-то этапе переходит в опасную, влажную форму. На этой стадии потеря зрения стремительно ускоряется. Счет идет на недели, и процесс заканчивается буквально в течение нескольких часов полной потерей центрального зрения.
Влажная форма ВМД характеризуется так называемой неоваскуляризацией, когда новые сосуды начинают прорастать непосредственно под макулой — там, где их быть не должно. Есть гипотеза, что так организм пытается компенсировать ухудшение питания и работы макулы.
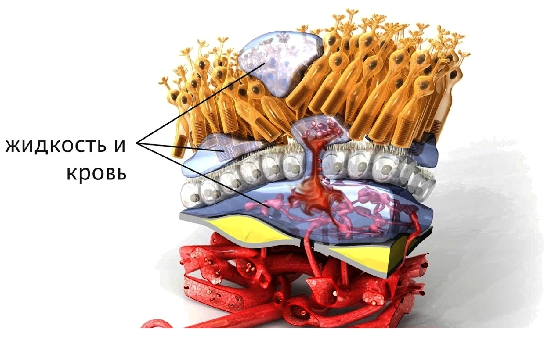 | |
| Кровоизлияния смещают фоторецепторы, и человек начинает видеть прямые линии и предметы искривленными. | |
Один из признаков влажной макулодистрофии – кажущееся искривление прямых линий. Новые сосуды очень ломкие и часто провоцируют микро-кровоизлияния, которые расслаивают и смещают зрительные клетки. Возникающий оптический эффект искривляет и искажает форму предметов.
Эта стадия опасна по двум причинам.
С одной стороны, ненужная жидкость провоцирует отслоение сетчатки — одну из необратимых причин потери зрения.
С другой стороны, кровоизлияния заканчиваются образованием на их месте рубцовой ткани — второй причины потери зрения. Рубец – сродни пустыне. Глаз в зоне рубца никогда не сможет видеть вновь.
Все современные методы контроля макулодистрофии не могут сохранить зрение сколь-нибудь продолжительное время, тем более — восстановить его.
Одни воздействуют на симптомы или осложнения болезни, другие «стимулируют» видение. Но ни один из них не восстанавливает пигментный эпителий и зрительные клетки глаза. Процесс разрушения на фоне классического лечения лишь немного замедляется, и со временем возобновляется в полной мере.
В противовес существующим методам лечения, метод регенеративной терапии направлен на усиление естественных восстановительных процессов глаза.
Клеточный трансплантат, перенесенный в область макулы, восстанавливает структуры глаза (клетки пигментного эпителия и фоторецепторы) и подавляет патологический процесс — останавливает рост новых патологических сосудов и вызывает запустевание существующих. Достигнутые позитивные изменения, таким образом, надежно задерживают прогресс болезни на срок примерно около года.
Регенеративная терапия – единственный на сегодня метод, который ВОССТАНАВЛИВАЕТ СОБСТВЕННУЮ СТРУКТУРУ ГЛАЗА.
«Современная офтальмология достигла успехов в замене хрусталика глаза, стекловидного тела, пересадке роговицы. Но восстановить структуру сетчатки глаза и зрительного нерва классическая медицина не способна. Даже самые современные методы микрохирургии в принципе не способны воздействовать на эти нарушения.
В нашей клинике успешно практикуется лечение влажной формы макулодистрофии методом регенеративной терапии. Этот уникальный метод разработан и запатентован профессором Ковалёвым и основан на активации естественных механизмов восстановления структуры глаза.
По схожим векторам развития двигаются наши коллеги в Японии и Германии.
Эта методика позволяет возвращать зрение и поддерживать видение даже с атрофией зрительного нерва и дистрофией макулы, которые классическая медицина все еще относит к неизлечимым заболеваниям и лечить не умеет».

Марина Юрьевна, главный врач клиники «УникаМед»
Лечение влажной (экссудативной) формы макулодистрофии: о чем молчат офтальмологи
Классическая медицина для лечения влажной макулодистрофии рекомендует препараты «Авастин» и «Луцентис». Препарат «Луцентис», например, назначается курсом из 3-х инъекций и вводится с интервалом строго в 1 месяц. Потом инъекции прекращают и следят за динамикой зрения.
Вне сомнения, «Луцентис» — революционный препарат. Мы используем его в своей практике в качестве подготовительного этапа лечения, и у многих пациентов он действительно улучшает состояние сетчатки.
Но мало кто знает, что конгрессе офтальмологов по результатам клинических наблюдений принял рекомендованный порядок работы с препаратом: если 3 последовательные инъекции «Луцентис» не оказывают эффекта (а они действуют не на всех пациентов), препарат отменяют.
К сожалению, это лекарство используют для необоснованных спекуляций, и некоторые офтальмологи предлагают при снижении зрения «провести еще один курс лечения «Луцентисом». До многих пациентов не доводят и того факта, что «Луцентис» никак не воздействует на причины макулодистрофии: пигментный эпителий продолжает разрушаться, а человек — терять зрение.
Внушая необоснованную надежду на улучшение, использование такой моно схемы лечения лишает пациента шанса обратить свое внимание на другие эффективные средства для сохранения и восстановления зрения.
«Мне часто задают вопрос, можно ли приостановить развитие влажной макулодистрофии.
Можно. Причем приостановить на очень продолжительное время — на несколько лет и дольше.
Но нужно осознавать, что макулодистрофия – это хроническое, прогрессирующие заболевание. Мы не знаем причину разрушения пигментного эпителия, а, значит, не можем и «выключить» ее.
В процессе регенеративной терапии пациенты показывают значительное улучшение: они снова начинают видеть цвета и предметы, сами себя обслуживать. Но на 100% излечение рассчитывать нельзя.
При регулярном поддерживающем лечении у всех пациентов эффект терапии сохраняется, зрение не снижается и на протяжении многих лет показывает положительную динамику.
Если сравнивать метод с результатами известного Международного центра пигментного ретинита имени Камило Сьенфуэгос, Куба, и клиники Мулдашева в Уфе, регенеративная терапия показывает значительно более выраженный и продолжительный терапевтический эффект при полном отсутствии осложнений.
Ключевым фактором успеха регенеративной терапии в лечении влажной формы возрастной макулярной дегенерации является эффект запустевания и «схлопывания» патологических кровеносных сосудов. И всё это – без применения хирургии и лекарств.
Впрочем, влажная форма возрастной макулодистрофии – агрессивное заболевание с терапевтическим окном в 12 месяцев. Оно дает шанс только тем, кто начал лечение на ранних стадиях, до стадии «выпота» включительно.
Пациентам с отслойкой сетчатки и рубцовыми изменениями регенеративная терапия помочь уже не сможет.»
Как проходит лечение влажной формы возрастной макулярной дегенерации в «УникаМед»
Процедура регенеративной терапии представляет собой мини-инвазивную амбулаторную операцию с выпиской в тот же день.
Лечение возрастной макулодистрофии сетчатки потребует трёх процедур регенеративной терапии с интервалом в три месяца и показывает эффект уже после первого сеанса. Поддерживающее лечение назначается индивидуально. Обычно требуется одна процедура в год.
Перед процедурой мы проводим лабораторные исследования и МРТ.
Вторым этапом, за неделю до операции, в стекловидное тело вводится «Луцентис». Препарат блокирует гормон роста патологических сосудов, предотвращает новые кровоизлияния и уменьшает тем самым отек макулы.
Третий этап – сама процедура. Она занимает 10-12 часов. Утром профессор забирает костный мозг и направляет в лабораторию. Группа клеточных биологов особым образом его обрабатывает и возвращает в операционную в виде готового клеточного трансплантанта. Во второй половине дня офтальмолог вводит трансплантант в проблемные области глаза. Клетки трансплантанта выполнят роль индуктора – запустят процессы регенерации.
На следующий день после операции мы проводим постдиагностическую МРТ и назначаем дату очередного сеанса.
Высылайте выписку из истории болезни и результаты своих анализов на электронную почту farmmed-k@mail.ru. По результатам медицинского консилиума мы примем решение и о перспективах лечения и пригласим вас на прием. Уточнить детали вы можете по телефону клиники «УникаМед» в Москве – 7 (495) 215-18-19.
Источник
«Влажная» форма макулодистрофии характеризуется тем, что под макулой позади сетчатой оболочки начинается рост патологических кровеносных сосудов. В силу их хрупкости часто происходит проникновение крови и жидкости, приподнимающих макулу с ее нормального положения. Все это становится причиной патологических изменений в этой зоне сетчатки. «Влажная» дистрофия макулы прогрессирует гораздо быстрее «сухой» формы и приводит к резкому и быстрому снижению зрительной функции в области центрального зрения.

Эта форма дистрофии считается поздней и не имеет стадийности, как «сухая» ВМД. Всего 10% пациентов с возрастной макулодистрофией имеют эту форму заболевания, но при этом в 90% случаев слепоты от этой патологии именно «влажная» форма становится причиной такого тяжелого последствия. Правда, стоит упомянуть, что речь идет не о полной утрате зрения (отсутствии даже светоощущения), но о практической слепоте – очень значительном ухудшении зрительных функций. При поражении обоих глаз возможна потеря трудоспособности, появление серьезных сложностей в быту (узнавание лиц, переход через дорогу, счет денег, просмотр телевизора, вождение автомобиля и др.). Все это может привести к потере независимости и даже к психическим расстройствам.
«Влажная» форма ВМД может стать причиной необратимых изменений сетчатки в течение нескольких недель или месяцев. Если быстро ухудшается зрение, необходимо как можно скорее обратиться в специализированную клинику к офтальмологу, который проведет обследование и назначит лечение.
Симптомы «влажной» ВМД
Ухудшение зрения, искривление строк и выпадение букв из слов при чтении, проявление перед глазами пятна – все это серьезные симптомы, заметив которые нужно незамедлительно получить консультацию офтальмолога.
Факторы риска:
- возраст более 50 лет;
- наследственность (родственники, болевшие макулодистрофией);
- курение (увеличивает риск заболевания в 6 раз);
- неправильное питание;
- гипертония.
Продукты, полезные для здоровья, полезны и для глаз – постарайтесь сделать свое питание сбалансированным. Уменьшите в рационе животные белки и жиры, больше употребляйте рыбы, овощей (морковь, сладкий перец, шпинат, огурцы и др.) и фруктов (апельсины, красный виноград, киви и т. п.). Кроме того, пользу приносят орехи и употребление одного бокала красного сухого вина в день.
Лечение «влажной» формы макулодистрофии
Во множестве лечебных учреждений России и стран СНГ традиционно широко применяется консервативная терапия ВМД – различные дедистрофические препараты, антиоксиданты, иммуномодуляторы.
Очень жаль, но такое лечение не особенно эффективно и зачастую является причиной позднего обращения людей в специализированные офтальмологические центры, которые располагают современными методами терапии патологий сетчатой оболочки.
Кроме того, многие специалисты рекомендуют принимать лютеин и зеаксантин. Данные препараты не могут вернуть зрение, но способны приостановить прогрессирование патологического процесса. Принимать лютеин и зеаксантин необходимо не менее 3 месяцев, в противном случае это бессмысленно – за меньший срок эти вещества просто не наберут необходимую концентрацию.

В настоящее время активно используются методы, клиническая эффективность которых является подтвержденной:
- лазерная коагуляция;
- введение в полость глаза ингибиторов ангиогенеза;
- фотодинамическая терапия.
Лечение лазером
При своевременном проведении лазерной коагуляции в случае локализации патологических сосудов не в центре макулы возможен высокий функциональный результат. При проведении лазерной коагуляции неизбежно происходит тепловое повреждение тканей глазного дна, что становится причиной их атрофии и создает ограничения возможности проведения такого лечения в случае «влажной» ВМД.
Фотодинамическая терапия
ФТД является относительно новым способом лечения. Сутью его является фотохимическое воздействие на патологические сосуды. Внутривенно пациенту вводится специальное вещество, которое затем активизируется безопасным для сетчатой оболочки слабым лазерным воздействием. При разложении фотосенсибилизатора выделяется атомарный кислород, закупоривающий патологические сосуды, в результате чего отек сетчатой оболочки исчезает.
Данный метод обладает более щадящим действием, если сравнивать с лазерной коагуляцией – фотодинамическая терапия не вызывает атрофии оболочек глазного дна. В последнее время ФТД вытесняется ингибиторами ангиогенеза, которые обеспечивают лучшие функциональные результаты. Однако в случае некоторых возрастных патологий сетчатой оболочки (например, полиповидной неоваскулопатии) фотодинамическая терапия является более эффективной.
Ингибиторы ангиогенеза
Действие ингибиторов ангиогенеза заключается в блокировании стимулов роста патологических сосудов и их закрытии. Это снимает отек сетчатки и приводит к быстрому повышению остроты зрения. К таким препаратам относятся Луцентис, Авастин, Эйлия.
Препарат в условиях операционной безболезненно вводят внутрь глаза тончайшей иглой. По прошествии месяца проводят повторное обследование пациента и при необходимости укол повторяют. Как правило, рекомендуется 3-кратное введение препарата, однако иногда для достижения хорошего результата достаточно одной процедуры.
Исследования многих центров показали высокую долговременную эффективность ингибиторов ангиогенеза, а также их безопасность. Поэтому в настоящее время в большинстве стран Европы и Америке их уже ввели в национальные стандарты лечения «влажной» ВМД.
Как проходит лечение ингибиторами ангиогенеза?
Для предотвращения инфекционных осложнений в течение нескольких дней до и после процедуры рекомендуются инстилляции антибактериальных глазных капель. Обязательно нужно проинформировать врача до лечения о наличии воспалительных заболеваний или аллергии на лекарства. Во время интравитреальной инъекции Вы не будет чувствовать ничего, кроме небольшого давления на глаз.
Возможно появление небольшого покраснения склеры в месте инъекции, а также плавающих пятен в поле зрения. Все эти проявления обычно проходят в течение нескольких дней.
Иногда может возникать воспалительная реакция в течение первой недели после укола. В случае усиления покраснения, возникновения дискомфорта, повышенной светочувствительности или болей нужно обратиться к лечащему врачу.
Эффект лечения, как правило, становится заметен через несколько дней после процедуры. Однако не стоит прекращать лечение при отсутствии результата после первой инъекции, улучшение может проявиться после повторных уколов.
После процедуры возрастает вероятность кровотечения из патологических сосудов. Поэтому необходимо как следует высыпаться в первые дни после инъекции, контролировать артериальное давление, избегать физических нагрузок и движений туловища (наклонов и др.), которые вызывают усиление притока крови к голове.
Источник


