Лечение кератита при глаукоме
Зрение человека во многом зависит от свойств роговицы. Под влиянием определённых факторов может произойти воспаление роговицы — кератит. Лечить его необходимо сразу после обнаружения первых симптомов. Если этого не сделать, то может развиться слепота.

Причины
Чаще всего кератит глаз возникает из-за снижения иммунитета. С учетом разновидности кератита определяются причины его развития:
- Инфекционные кератиты: бактериальные, вирусные, грибковые, хламидийные, паразитарные.
- Травматические кератиты формируются в процессе влияния на роговицу повреждающих факторов: термических, химических, лучевых и механических.
- Аллергические кератиты. Развиваются в результате весенней катары, поллиноза, медикаментозного гигантского сосочкового кератоконъюнктивита.
Роговица может быть воспалена из-за нехватки витаминов, нарушенного метаболизма, сахарного диабета, подагруы, ревматоидного артрита. При снижении местного и общего иммунитета, носке контактных линз, наличии синдрома сухого глаза риск развития патологии увеличивается.
Симптоматика
Клиническая картина имеет ярко-выраженный характер. Причем она характерна для всех типов кератитов. Пациент испытывает следующую симптоматику:
- светобоязнь;
- слезотечение;
- болезненные ощущения в глазах;
- ощущение постороннего предмета в глазах;
- дискомфорт;
- ухудшение зрения.
Кроме этого, кератит приводит к тому, что человеку сложно приоткрыть веки. Он испытывает головную боль. Она присутствует в том месте, где расположен пораженный глаз.
Виды
Вирусный кератит
На развитие вирусного кератита чаще всего влияет вирус герпеса. Не менее распространен аденовирусный кератоконъюнктивит. Он формируется на фоне общих простудных заболеваний.
На развитие герпетического кератита влияет активизация эндогенного вируса. Он присутствует в нервной ткани человека, а возникает на фоне сниженного иммунитета. Для заболевания свойственен рецидивирующий характер.

Грибковый кератит
Грибковый кератит возникает под влиянием различных видов грибков. Для него характерна выраженная боль и гиперемия глаз. Развитие патологии происходит на фоне пониженного иммунитета. Для лечения используют антибактериальную терапию.
Бактериальный кератит
На формирование бактериального поражения роговицы влияет ношение контактных линз или травма. Может развивается акантамебный кератит при заражении акантамебой. Причина патологии становится поражение золотистым стафилококком и синегнойной палочки. Выявить грибковый кератит трудно. По своей симптоматикие он похож многие другие глазные болезни.
Кератит бактериальной формы у детей развивается на фоне врожденного сифилиса. Результатом паренхиматозного кератита у детей является наследственный фактор. Патология этого типа возникает в результате травмы, острой инфекции, эндокринного расстройства, тяжелой нагрузки и инфекции.
Диагностика
Основным методом диагностики кератита является биомикроскопия глаза. В процессе обследования можно оценить характер и площадь поражения роговицы. Ее толщину можно измерить при помощи оптической и ультразвуковой пахиметрии. Для оценки глубины воспаления роговицы при кератите выполняется конфокальная и эндотелиальная микроскопия.
Для исследования кривизны поверхности роговицы используют такие методы диагностики:
- компьютерная кератометрия;
- кератотопогравия.
Чтобы определить корнеальный рефлекс, используют тест на чувствительность роговицы или эстезиометрию. Для обнаружения язв и эрозий используется флюоресцеиновая инстилляционная проба. Если на поверхность роговицы нанести 1% раствор флюоресцеина натрия. Если на поверхности присутствуют эрозии, то она окрашивается в зеленый цвет.
Чтобы определить лечебную тактику при кератите врач проводит:
- бактериальный посев материала, взяв его с дна и краев язвы;
- цитологическая диагностика соскоба эпителия роговицы и конъюнктивы;
- ПЦР, ПИФ, ИФА-диагностика;
- аллергологические, туберкулиновые пробы.

Лечение
Терапия кератита происходит под контролем врача в специализированным стационаре. В зависимости от стадии патологии лечение составит 2-4 недели.
Медикаментозное лечение
При лечении кератитов используют местную и системную этиотропную терапию. Она предполагает применение антибактериальных, противогрибковых, противовирусных средств.
В зависимости от типа кератита назначается определенный вариант лечения:
- Вирусная форма. Для устранения обнаруженной инфекции используют инстилляции интерферона и ацикловира местно. Для компрессов могут назначить Флореналевую, Бонафтоновую, Теброфеновую мази. Внутрь пациент должен применять иммуномодуляторы – Левамизол, препараты Тимуса.
- Бактериальная форма. Для ее лечения не обойтись без антибиотиков. В их составе должны присутствовать компоненты, которые чувствительны к возбудителю. Могут назначить антибиотики в виде капель, парабульбарных и субконъюнктивальных инъекций. При тяжелой форме течения парентерально вводят цефалоспорины, пенициллины, аминогликозиды, фторхинолоны.
- Туберкулезная форма. Лечение такого кератита осуществляется под контролем фтизиатра. Используют для этого противотуберкулезные химиопрепараты.
- Аллергическая форма. Для лечения назначают антигистаминны, гормональные препараты для инсталляций и субконъюнктивального введения.
- Гонорейная форма. Для лечения назначают специфические препараты. А осуществлять его нужно под контролем венеролога.
Для кератитов разного происхождения вводят местно мидиатикик – Атропина Сульфата, а также препараты для стимуляции восстановления тканей роговицы – Таурин и ранозаживляющие мази. Если наблюдается снижении остроты зрительный функции, то пациенту назначают Фонофорез и Электрофорез с ферментами.
Глазные капли
Для лечения кератита глаза в схему терапии обязательно будут входить следующие препараты:
- Гаразон. Это лекарство комбинированного действия. Получили активное применение в офтальмологии. Терапевтическое влияние обусловлено входящими в состав компонентами. Главный компонент – бетаметазона натрия фосфат – сильный кортикостероид. При местном использовании оказывает длительное и быстрое противоаллергическое, противовоспалительное и сосудосуживающее влияние. Применять по 1-2 капли в конъюнктивальный мешок. Проводить такие мероприятия 3-4 раза в сутки.
- Баларпан. Это стимулятор для восстановления тканей роговицы. В роли главного компонента выступают гликозаминогликаны. Это природный компонент соединительной ткани роговицы. Благодаря им удается запустить регенерацию роговицы. Применять по 1-2 капли 4-5 раз в сутки. Длительность терапии составит 7 дней.
- Унифлокс. Лекарство противомикробного действия. Используется местно в офтальмологической практике. В роли главного компонента выступает офлоксацин. Это антибиотик, относящийся к группе фторхинолонов, оказывает выраженное бактерицидное влияние. Взрослые и подростки используют лекарство по 1-2 капли каждый час на протяжении 2-х дней лечения. Затем вводить 1-2 капли 6-7 раз в сутки на протяжении 2-3 дней.
- Неладекс. Комбинированный препарат, оказывающий антибактериальное и противовоспалительное влияние. В составе присутствует неомицин. Это антибиотик широкого спектра влияния. Относится к группе аминогликозидов. Оказывает выраженное бактерицидное влияние, нарушает синтез белка в микробной клетке. Применять по 1-2 капли в конъюнктивальный мешок 3 раза в сутки.

Хирургическое лечение
Показанием для проведения хирургического вмешательства остается изъявление роговицы. Могут использовать такие методики:
- микродиатермокоагуляцию,
- лазеркоагуляцию,
- криоаппликацию.
При резком снижении зрительной функции и наличия рубцового помутнения роговицы врач принимает решение о проведении эксимерлазерной операции. Если на фоне кератита развивалась вторичная глаукома, то назначают лазерное или оперативное лечение глаукомы. При тяжелом течении кератита может быть использована энуклеация глазного яблока.
Народные средства
При лечении кератита кроме аптечных препаратов можно использовать проверенные средства народной медицины.
Каланхоэ
Содержит множество микроэлементов:
- марганец,
- магний,
- медь,
- кальций,
- алюминий.
Еще присутствуют полисахариды, витамин С и органические кислоты. Используют каланхоэ для лечения воспалительных процессов и ожогах. Для терапии кератита необходимо выдавить сок их свежих листиков растения. Смочить в нем ватные диски и приложить на область глаза. Держать 15 минут. Проводить подобные действия нужно 3 раза в сутки.

Василек синий
Это растение характеризуется, как мощное ранозаживляющее средство. Оно оказывает противовоспалительное, спазмолитическое, обезболивающее влияние. Василек показан при сильной усталости глаз и для лечения кератита. Необходимо взять 20 г сырья, залить 200 мл кипятка. Настаивать 40 минут, отфильтровать. В остуженном настое смочить ватные диски, приложить на глаза. Длительность процедуры составит 10 минут. В сутки таких манипуляций должно быть 3-4.
Очанка
Это растение одно из самых лучших при лечении различных глазных болезней. На основе очанки разработано множество препаратов, помогающих устранить утомляемость глаз и такие серьёзные заболевания, как глаукому или катаракту. Не менее эффективна очанка при лечении кератита.
Чтобы приготовить настой, необходимо взять 60 г очанки, добавить 2 л кипятка. Прикрыть емкость крышкой, подождать 40 минут, отфильтровать. Применять средство для промывания глаз или в качестве капель.
Чистотел
Взять несколько веточек чистотела, помыть и отжать сок. Смешать его с водным экстрактом прополиса в пропорции 1:3. Применять как капли, отправляя в пораженный глаз по 2-3 капли. Эффективно справляются с нагноением, которое сопровождается формированием бельма. При выраженной форме раздражения, пощипывании в капли стоит еще добавить водный экстракт прополиса.
Алоэ
Взять несколько листиков растения. Причем цветку должно быть не менее 3 лет. Уложить листики в бумагу, положить в холодильник. Держать там 7-10 дней. Затем отжать сок, отфильтровать и отправить в стеклянную тару, добавив 1 зернышко мумие. Капать по 1 капле в оба глаза раз в сутки.
Масло облепихи
Применять масло можно в качестве капель при лечении кератита. В каждый глаз отправить по 1 капле. На протяжении первых 2-х дней капать каждый час, а затем частоту закапываний снижать.

Примочки
Эффективно лечат кератит следующие примочки:
- Глиняные. Это очень эффективный способ для купирования воспаления и неприятной симптоматики. Нужно взять кусочек бинта, уложить на него слой глины. Толщина слоя составляет 2-3 см. Консистенция глины должна быть густой, а сам продукт гладким и плотным, чтобы не растекался. Протереть место, куда будет закладываться компресс, влажной салфеткой, а затем приложить глину. Время проведения манипуляции составит 1,5 часа. На веки уложить компрессы из глиняной воды. В сутки достаточно выполнить 2-3 раза.
- Ржаной хлеб. Для приготовления лекарства необходимо залить хлеб стаканом воды и собрать капельки жидкости. В свежем хлебе выполнить углубление, плотно установить туда стакан верх дном. Капли, образованные на стенках стакана, собрать и каждый день капать в глаза.
- Контрастные примочки. Каждый день необходимо прикладывать к глазам примочки, смоченные вначале в холодной, а затем теплой воде. Необходимо взять стакан холодной и стакан горячей жидкости. Держать примочки с холодной водой 1 минуту, а с горячей – 2 минуты. Таких процедур сделать 5, а затем довести до 10.
- Подорожник. Взять 20 г сырья, залить 200 мл кипятка. Настаивать 6 часов. Отфильтровать средство, подогреть, окунуть ватные диски и приложить на глаза. Держать 10 минут. Проводить 2 раза в сутки.
- Шиповник. Взять 20 г мелко измельченный ягод шиповника, залить 200 мл кипятка. Настаивать 1,5-2 часа. Отфильтровать, добавить недостающей воды. Принимать средство по ½ стакана 2 раза в сутки.
- Медовая мазь. Это эффективное средство для снижения отечности и боли. Взять 10 г меда и 200 мл чистой воды. Капать по 3 капли 2 раза в сутки. Полученный раствор можно применять для примочек.
Мокрица
Настой, полученный из этого целебного растения, эффективно купирует кератит на роговице. Капать его стоит при помутнении роговой оболочки. Для приготовления взять 20 г свежего сырья, добавить 200 мл кипятка. Подождать 1 час, а затем отфильтровать. Применять в качестве капоте по 1-2 капли в пораженный глаз 4 раза в сутки.
Прополис
Для лечения вирусной формы кератита и ранениях роговицы целесообразно закапывать 1% водный раствор прополиса. Капать по 1 капле 4-10 раз в сутки. Благодаря этому снижается снизить боль, уменьшить проявления светобоязни и слезотечение. Длительность терапии составляет 4-6 недель. Затем сделать отдых на 1 месяц и снова повторить.
Профилактика
Суть профилактики в том, чтобы не допустить травматизацию и микротравмы глаза. Для этого нужно носить защитные очки, соблюдать технику безопасности, работая на производстве.
Профилактика предполагает соблюдение следующих правил:
- При ношении линз нужно тщательно соблюдать все правила по уходу за ними.
- Защищать глаза от проникновения химических веществ, которые могут послужить причиной ожога роговицы и слизистой глаза.
- Вовремя обнаружить и лечить хронические блефариты, конъюнктивиты.
- Вовремя проводить коррекцию иммунодефицитных состояний.
- При обнаружении неприятной симптоматики необходимо сразу посетить врача.

Последствия
Начальная форма воспалительного процесса протекает в острой форме. Например, поверхностная форма травматического кератита длится 7 дней. Кератит при отсутствии должной лечебной схеме может привести к развитию печальных последствий. Воспалительный процесс оказывает влияние на передний отдел увеального тракта. Он важен для процессов иннервации и кровоснабжения.
Под конец образуется рубцовое помутнение в области воспалительного инфильтрата. Размеры рубца определяются с учетом протекания процесса рассасывания. Это говорит о том, сформированный воспалительный инфильтрат больше конечного помутнения роговицы.
Отличить воспаленный инфильтрат от рубцового помутнения можно по определённым признакам. У второго присутствуют четкие границы и различные проявления воспаления. По обширности помутнения и уровню интенсивности характеризуется воспалительный процесс. За счет этих проявлений можно понять исходы патологии.
При легком помутнении образуется облачко. Чтобы его зафиксировать придется использовать методы объективной диагностики органов зрения. Угроза снижения зрительной функции возникает если помутнение сосредоточено в центре.
Если помутнение интенсивное и большое, то это бельмо. Тотальным является то бельмо, которое занимает по площади всю роговицу. Сращенным бельмо будет в том случае, когда в его область впаяна поверхность радужки, а передняя камера характеризуется неравномерной глубиной. Когда бельмо направилось к сосудам, то его называют васкуляризованным.
Кератит глаз – это опасное заболевание, которое кроме неприятной симптоматики может привести к развитию слепоты. Лечение патологии сложное, так как важно определить форму кератита, а еще причину его развития. Только комплексный подход и тщательное выполнение всех рекомендаций врача позволит быстро устранить все проявления кератита и сохранить зрение.
Контактные линзы каких брендов вам знакомы?
Источник
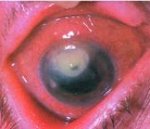
Кератиты – группа воспалительных поражений роговицы — передней прозрачной оболочки глаза, имеющих различную этиологию, вызывающих помутнение роговицы и снижение зрения. Для кератита типичен, так называемый роговичный синдром, характеризующийся слезотечением, светобоязнью, блефароспазмом; ощущение инородного тела глаза, режущие боли, изменение чувствительности роговицы, снижение зрения. Диагностика кератита включает проведение биомикроскопии глаза, пробы с флуоресцеином, цитологического и бактериологического исследования мазка с конъюнктивы и роговицы, постановку иммунологических, аллергологических проб. При выявлении кератита проводится этиотропное (противовирусное, антибактериальное, противоаллергическое и т. д.) лечение. При изъязвлениях роговицы показано микрохирургическое вмешательство (кератопластика).
Общие сведения
Воспалительные заболевания глаза являются наиболее частой патологией в офтальмологии. Наибольшую группу среди них составляют конъюнктивиты (66,7%); воспалительные поражения роговицы – кератиты встречаются в 5% случаев. В конъюнктивальной полости глаза постоянно присутствует микрофлора, которая даже при минимальном повреждении роговицы легко вызывает ее воспаление. В половине случаев последствием кератита становится стойкое понижение зрения, требующее применения микрохирургических методик для восстановления оптических свойств роговицы, а в ряде случаев течение кератита может привести к необратимой слепоте. Развитие гнойной язвы роговицы при кератите в 8% случаев сопровождается анатомической гибелью глаза и в 17% — требует энуклеации глазного яблока в связи с безуспешностью консервативного лечения.
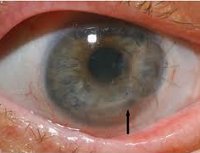
Кератит
Причины кератитов
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом периартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Классификация кератитов
Кератиты классифицируются в зависимости от этиологии, течения воспалительного процесса, глубины поражения роговицы, расположения воспалительного инфильтрата и других признаков.
В зависимости от глубины поражения различают поверхностные и глубокие кератиты. При поверхностном кератите в воспаление вовлекается до 1/3 толщины роговицы (эпителий, верхний стромальный слой); при глубоком кератите – вся строма.
По локализации инфильтрата кератиты бывают центральными (с расположением инфильтрата в зоне зрачка), парацентральными (с инфильтратом в проекции пояса радужки), и периферическими (с инфильтратом в зоне лимба, в проекции цилиарного пояса радужной оболочки). Чем центральнее расположен инфильтрат, тем сильнее страдает острота зрения во время течения кератита и в его исходе.
По этиологическому критерию кератиты подразделяют на экзогенные и эндогенные. К экзогенным формам относят эрозию роговицы, кератиты травматического, бактериального, вирусного, грибкового генеза, а также кератиты, обусловленные поражением век, конъюнктивы и мейбомиевых желез (мейбомиевый кератит). В число эндогенных кератитов входят инфекционные поражения роговицы туберкулезной, сифилитической, малярийной, бруцеллезной этиологии; аллергические, нейрогенные, гипо- и авитаминозные кератиты. Эндогенные кератиты неясной этиологии включают нитчатый кератит, разъедающую язву роговицы, розацеа-кератит.
Симптомы кератита
Общим проявлением, характерным для всех форм заболевания, служит развивающийся при кератите роговичный синдром. При этом возникают резкие боли в глазу, непереносимость яркого дневного или искусственного света, слезотечение, непроизвольное смыкание век (рефлекторный блефароспазм), ухудшение зрения, ощущение инородного тела под веком, перикорнеальная инъекция глазного яблока.
Роговичный синдром при кератите связан с раздражением чувствительных нервных окончаний роговицы образующимся инфильтратом. Кроме этого, вследствие инфильтрации уменьшается прозрачность и блеск роговицы, развивается ее помутнение, нарушается сферичность и чувствительность. При нейрогенном кератите чувствительность роговицы и выраженность роговичного синдрома, напротив, снижены.
При скоплении лимфоидных клеток инфильтрат приобретает сероватый оттенок; при преобладании лейкоцитов его цвет становится желтым (гнойный инфильтрат). При поверхностных кератитах инфильтрат может рассосаться практически бесследно. В случае более глубокого поражения на месте инфильтрата образуются различные по интенсивности помутнения роговицы, которые могут в разной степени снижать остроту зрения.
Неблагоприятный вариант развития кератита связан с образованием изъязвлений роговицы. В дальнейшем, при отслаивании и слущивании эпителия, вначале образуется поверхностная эрозия роговицы. Прогрессирование отторжения эпителия и некроз тканей приводит к формированию язвы роговицы, имеющей вид дефекта с мутным серым дном, покрытым экссудатом. Исходом кератита при язве роговицы может быть регресс воспаления, очищение и эпителизация язвы, рубцевание стромы, приводящее к помутнению роговицы – образованию бельма. В тяжелых случаях глубокий язвенный дефект может проникать в переднюю камеру глаза, вызывая образование десцеметоцеле — грыжи десцеметовой оболочки, прободение язвы, формирование передних синехий, развитие эндофтальмита, вторичной глаукомы, осложненной катаракты, неврита зрительного нерва.
Кератиты нередко протекают с одновременным воспалением конъюнктивы (кератоконъюнктивит), склеры (кератосклерит), сосудистой оболочки глаза (кератоувеит). Нередко также развиваются ирит и иридоциклит. Вовлечение в гнойное воспаление всех оболочек глаза приводит к гибели органа зрения.
Диагностика кератита
В диагностике кератита важное значение имеет его связь с перенесенными общими заболеваниями, вирусными и бактериальными инфекциями, воспалением других структур глаза, микротравмами глаза и т. д. При наружном осмотре глаза офтальмолог ориентируется на выраженность роговичного синдрома и местные изменения.
Ведущим методом объективной диагностики кератита служит биомикроскопия глаза, в ходе которой оценивается характер и размеры поражения роговицы. Толщину роговицы измеряют с помощью ультразвуковой или оптической пахиметрии. С целью оценки глубины поражения роговицы при кератите проводится эндотелиальная и конфокальная микроскопия роговицы. Изучение кривизны роговичной поверхности осуществляется путем проведения компьютерной кератометрии; исследование рефракции – с помощью кератотопографии. Для определения корнеального рефлекса прибегают к проведению теста на чувствительность роговицы или эстезиометрии.
С целью выявления эрозий и язв роговицы показано выполнение флюоресцеиновой инстилляционной пробы. При нанесении на роговицу 1% раствора флюоресцеина натрия, эрозированная поверхность окрашивается в зеленоватый цвет.
Важную роль для определения лечебной тактики при кератите играет бактериологический посев материала с дна и краев язвы; цитологическое исследование соскоба эпителия конъюнктивы и роговицы; ПЦР, ПИФ, ИФА-диагностика. При необходимости проводятся аллергологические, туберкулиновые пробы и т. д.
Лечение кератита
Лечение кератита должно проводиться под наблюдением офтальмолога в специализированном стационаре в течение 2-4 недель. Общие принципы фармакотерапии кератитов включают местную и системную этиотропную терапию с применением антибактериальных, противовирусных, противогрибковых и др. лекарственных средств.
При вирусных кератитах с целью подавления выявленной инфекции применяются местные инстилляции интерферона, ацикловира; закладывание мазей (теброфеновой, флореналевой, бонафтоновой, с ацикловиром). Парентерально и внутрь назначают иммуномодуляторы (препараты тимуса, левамизол).
Бактериальные кератиты требуют назначения антибиотиков с учетом чувствительности к ним возбудителя в виде глазных капель, парабульбарных и субконъюнктивальных инъекций, в тяжелых случаях – путем парентерального введения пенициллинов, цефалоспоринов, аминогликозидов, фторхинолонов.
Лечение туберкулезного кератита проводят под руководством фтизиатра, используя противотуберкулезные химиопрепараты. При аллергическом кератите назначаются антигистаминные средства, субконъюнктивальное введение и инстилляции гормональных препаратов. В случае сифилитического или гонорейного кератита показана специфическая терапия под наблюдением венеролога.
При кератитах различной этиологии с целью профилактики вторичной глаукомы показано местное применение мидриатиков (атропина сульфата, скополамина); для стимуляции эпителизации дефектов роговицы — закапывание таурина, нанесение заживляющих мазей и т. д. При снижении остроты зрения назначают фонофорез и электрофорез с ферментами.
Изъязвления роговицы являются основанием для проведения микрохирургических вмешательств: микродиатермокоагуляции, лазеркоагуляции, криоаппликации дефекта. В случае резкого снижения зрения и ввиду рубцового помутнения роговицы показано проведение эксимерлазерной процедуры удаления поверхностных рубцов или кератопластики. При развитии на фоне кератита вторичной глаукомы показано лазерное или хирургическое лечение глаукомы. При тяжелых кератитах может потребоваться энуклеация глазного яблока.
Прогноз и профилактика кератитов
Исход и последствия кератита в значительной мере зависят от этиологии поражения, характера и локализации инфильтрата, сопутствующих осложнений. Своевременная и рациональная терапия кератита приводят к бесследному рассасыванию инфильтратов роговицы или образованию легких помутнений типа облачка. При глубоких кератитах, в особенности осложненных язвой роговицы, а также при парацентральном и центральном расположении инфильтрата, развиваются помутнения роговицы различной степени выраженности.
Исходом кератита может стать бельмо, вторичная глаукома, атрофия зрительного нерва, атрофия глазного яблока и полная потеря зрения. Особенно угрожающими для жизни являются септические осложнения в виде тромбоза пещеристой пазухи, флегмоны глазницы, сепсиса.
Профилактика кератитов включает предупреждение травм глаза, своевременное выявление и лечение конъюнктивитов, блефаритов, дакриоцистита, соматических заболеваний, общих инфекций, аллергий и т. п.
Источник


