Лечение эрозии роговицы майчук
of treatment
D.Yu. Maichuk
Author describes etiology, different clinical forms, modern methods of therapeutic and surgical treatment of corneal erosions.
Эпителиальная эрозия – это поражение роговицы, сопровождающееся потерей эпителиального слоя. Эрозия роговицы часто выявляется при самых различных глазных заболеваниях. В статье обобщены собственные исследования в отделе хирургии роговицы МНТК «Микрохирургия глаза» имени С.Н. Федорова и совместные наблюдения в Московском НИИ глазных болезней им. Гельмгольца и в Московском офтальмологическом центре «Новый взгляд».
Эпителиальные эрозии можно классифицировать:
– по размеру: мелкие – точечные, крупные – макроэрозии;
– по месту расположения: в верхней или в нижней зоне роговицы;
– по охвату роговицы: на отдельном участке или диффузно по всей поверхности;
– по течению заболевания: однократная реакция, упорные рецидивы.
Эрозии роговицы легко выявляются при применении витальных красителей. После инстилляции 0,1% раствора флюоресцеина зона дефекта эпителия ярко окрашивается в зеленый цвет. Не приводится каких–либо данных о частоте заболевания.
Клинические формы
В таблице 1 приведены клинические формы эпителиальной эрозии роговицы при различных заболеваниях глаз.
Заболевания, являющиеся причиной эпителиальной эрозии
Эрозия роговицы при синдроме сухого глаза (сухом кератоконъюнктивите)
Под синдромом сухого глаза (ССГ) подразумевается комплекс поражений конъюнктивы и роговицы, возникающих в связи с выраженным снижением слезопродукции и нарушением стабильности слезной пленки.
ССГ относится к числу широко распространенных заболеваний, чаще у женщин, часто у пациентов после 70 лет, особенно часто у перенесших инфекционные заболевания глаз, после аденовирусных конъюнктивитов – в 80%, герпетических кератоконъюнктивитов – в 78%, хламидийных конъюнктивитов – в 52%, после бактериальных блефароконъюнктивитов – в 87%. ССГ нередко развивается после кератопластики и фоторефракционных операций [17].
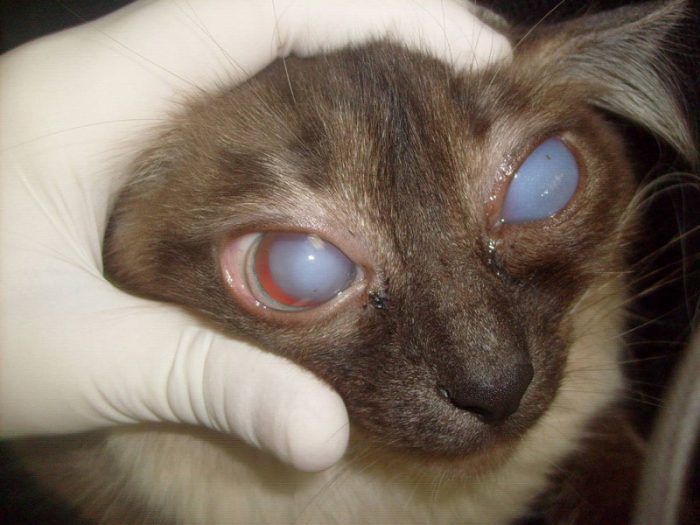
Жалобы на ощущение инородного тела под веками, жжение, резь, сухость в глазу. Отмечают светобоязнь, плохую переносимость ветра, дыма. Неприятную реакцию вызывают инстилляции любых глазных капель. Объективно: расширенные сосуды конъюнктивы склеры, тенденция к образованию складок слизистой, неравномерность поверхности роговицы, хлопьевидные включения в слезной жидкости. Выделяют следующие клинические формы роговичных поражений, соответствующие тяжести ССГ: наиболее часто – микроэрозии, реже – макроэрозии, эпителиальная кератопатия, нитчатый кератит (рис. 1), язва роговицы.
В диагностике ССГ учитывают характерные жалобы больного, биомикроскопическое исследование краев век, конъюнктивы и роговицы, а также результаты специальных тестов: стабильность слезной пленки (проба по Норну), проба Ширмера со стандартной фильтровальной полоской, окраска 1% бенгальским–розовым, которая позволяет выявить погибшие клетки эпителиального покрова роговицы и конъюнктивы.
Лечение. Главное место занимают средства слезозаместительной терапии: Лакрисифи применяют 3–8 раз в день, а гелевую композицию Видисик гель 2–4 раза в день [5]. При явлениях аллергического раздражения конъюнктивы добавляют капли Пренацид на 1 неделю, капли Октилия или Кромогексал 2 раза в день, 2–3 недели. При поражении роговицы применяют капли Тауфон, Карнозин, гель Солкосерила или Корнерегель.
Эрозия роговицы при лекарственном конъюнктивите
Лекарственный аллергический конъюнктивит может возникнуть остро уже после первого применения любого лекарства, но обычно развивается хронически при длительном применении препарата, причем аллергическая реакция может быть как на основное лекарство, так и на консервант глазных капель. Реакция острого типа возникает в течение часа после введения лекарства, а реакция затяжного типа проявляется в течение нескольких дней и недель, обычно при длительном местном применении лекарственных средств. Последний тип глазных реакций встречается наиболее часто (90%) и носит хронический характер [8]. Практически любое лекарственное средство может вызвать аллергическую реакцию глаза. Один и тот же препарат у разных больных может вызвать различные проявления. Вместе с тем, различные препараты могут вызвать сходную по своим проявлениям клиническую картину лекарственной аллергии.
Характерными признаками острого аллергического воспаления является гиперемия, отек век и конъюнктивы, слезотечение, иногда кровоизлияния; хроническому воспалению свойственны зуд век, гиперемия слизистой, умеренное отделяемое, образование фолликулов. При лекарственном конъюнктивите часто поражается роговица, обычно в виде микроэрозий, реже – макроэрозий, преимущественно в нижней части роговицы (рис. 2).
Лечение. После отмены «виновного» препарата: при остром течении – Сперсаллерг 2–3 раза в день; при хроническом – капли Кромогексал или Пренацид 2 раза в день, Лакрисифи – 3 раза в день, Корнерегель – 2 раза в день.
Эрозия роговицы при весеннем катаре
Весенний катар обычно поражает детей в возрасте 3–7 лет, чаще мальчиков, имеет преимущественно хроническое течение, упорное, изнуряющее детей [8]. Клиника и распространенность весеннего катара варьирует на разных территориях. Наиболее характерным клиническим признаком являются сосочковые разрастания на конъюнктиве хряща верхнего века (конъюнктивальная форма), разрастания мелкие, уплощенные, но могут быть крупные, деформирующие веко. Реже сосочковые разрастания обнаруживаются вдоль лимба (лимбальная форма). Иногда встречается смешанная форма. Почти во всех случаях поражается роговица в виде микроэрозий, реже макроэрозий, обычно захватывающих верхнюю или среднюю часть роговицы. Эрозии роговицы могут сочетаться с кератитом, язвой роговицы, гиперкератозом [7].
Лечение. Легкое течение: Кромогексал 3 раза, 3–4 недели. Тяжелое течение: Сперсаллерг 2 раза в день. Во всех случаях противоаллергические капли сочетаются с кортикостероидом: Пренацид или дексаметазон 2–3 раза в день, 3–4 недели. При эрозии и язве роговицы: репаративные средства (Лакрисифи или Солкосерил). Дополнительное системное лечение может включать антигистаминные препараты внутрь.
Эрозия роговицы при контагиозном моллюске
Хронический фолликулярный конъюнктивит и эпителиальный кератит, развивающийся при образовании одиночного или множественных узелков на коже век, вызванных вирусом контагиозного моллюска [6]. Возбудитель относится к группе поксвирусов, патогенных только для человека. Заражение возможно путем аутоинфицирования или через предметы при контакте с больными. Чаще заболевают дети и лица юношеского возраста. Растут узелки медленно, не сказываясь на общем состоянии. На коже век образуются узелки размером от булавочной головки до горошины, сферической формы, гладкие, плотные, безболезненные, цвета нормальной кожи или с жемчужным блеском (рис. 3). Позднее в центре узелка появляется вдавление. При локализации узелка по краю век возникает упорный хронический фолликулярный конъюнктивит с папиллярной гиперплазией слизистой, часто рецидивирующий. Нередко развивается микропаннус. Эрозии роговицы возникают в верхней части или по всей поверхности, мелкие, могут сочетаться с точечной эпителиальной кератопатией.
Лечение: электрокоагуляция или криотерапия узелков, а при множественных и крупных – выскабливание их острой ложечкой с последующим прижиганием йодной настойкой.
Прогноз хороший. При лечении узелки подсыхают и отпадают, не оставляя рубцов, в последующем исчезают явления конъюнктивита и эрозия роговицы.
Эрозия роговицы при стафилококковом блефарите
Стафилококковый блефарит – воспаление краев век, вызванное хронической стафилококковой инфекцией волосяного мешочка ресниц, что приводит к вторичному дермальному и эпидермальному изъязвлению и деструкции ткани [16]. Ресницы могут слипаться у основания, образуются желтоватые струпья, кожа под ними изъязвлена, на месте язвочек впоследствии образуются рубцы. В тяжелых случаях ресницы выпадают (мадароз) [9], отдельные ресницы становятся белыми (полиоз), передний край века может становиться морщинистым, иссеченным, гипертрофированным (тилез) [6]. При рубцевании кожи ресницы растут неправильно (трихиаз). Возникают эпителиальные микроэрозии или эрозии средней величины в верхней части роговицы или диффузно по всей поверхности. В основе их возникновения – токсический эффект инфекции. Если ресницы оказываются повернуты к глазу и касаются роговицы, то может возникнуть макроэрозия роговицы, а при ее инфицировании – язва роговицы, угрожающая потерей зрения. Гиперчувствительность к стафилококку может вести к вторичным осложнениям типа хронического капиллярного или фолликулярного конъюнктивита.
Протоки мейбомиевых желез расширены, выходы забиты отделяемым (рис. 4). Развившаяся дисфункция мейбомиевых желез приводит к нарушению липидного слоя слезной пленки.
Лечение: необходима тщательная гигиена век. Корочки и отделяемое удаляют влажным ватным тампоном. При грубых корках их предварительно размягчают влажной примочкой или смазыванием краев век мазью. На края век наносится пальцем или стеклянной палочкой мазь, содержащая кортикостероид (Пренацид) и мазь антибиотиков: Колбиоцин. При эрозии роговицы или изъязвлении роговицы – глазные капли Вита–йодурол, Корнерегель или Лакрисифи.
Рецидивирующая эрозия роговицы
Рецидивирующая эпителиальная эрозия роговицы, характеризующаяся внезапной острой болью в глазу, возникающей ночью или под утро. Появляется через несколько дней или лет после травмы роговицы пальцем, веткой, углом листа бумаги и т.д. Место первичной травмы подживает быстро. Рецидивирующая эрозия обычно не развивается на глазах с травмой инородным телом или травмой с поражениями поверхностных слоев стромы [12]. Рецидив сопровождается острой болью, светобоязнью, слезотечением. Обнаруживается ограниченная или обширная зона, лишенная эпителия. Обычно в центре или ниже центра роговицы. В течение нескольких часов или дня зона эрозии закрывается, глаз успокаивается. При повторных атаках на месте эрозии выявляется легкое нарушение поверхности с едва заметными при биомикроскопии точечными отложениями. Отмечается, что эпителий непрочно фиксирован к базальному слою и к Боуменовой мембране, как в период рецидива, так и в период между атаками.
При поверхностной эпителиальной дистрофии роговицы также обнаруживается непрочность адгезии эпителия к базальному слою и Боуменовой мембране, что и приводит к рецидивирующей эрозии. Рецидивирующая эрозия часто встречается при решетчатой, макулярной первичной дистрофии роговицы, при эпителиально–эндотелиальной дистрофии Фукса.
Предполагается, что во время сна роговичный эпителий адгезируется к краю века или конъюнктиве век, а в период первого открытия век при пробуждении вырывается этот участок эпителия.
Описан случай наследственной рецидивирующей эрозии роговицы, прослеженной в четырех поколениях [15].
Лечение. Главное место занимает метаболическая терапия: глазные капли Витасик/Вита–йодурол 4–5 раз в сутки или Корнерегель 2 раза в сутки. Принципиальную роль в лечении рецидивирующей эрозии имеет Миртилене форте. В остром периоде необходима антиаллергическая терапия: глазные капли Сперсаллерг/Кромогексал /Пренацид/ 1–2 раза в сутки. При сильных болях назначают: Лакрисифи, Корнерегель. Лабораторное исследование может подтвердить герпесвирусную инфекцию [10]. Тогда применяют дополнительно антигерпетическое лечение: глазная мазь Зовиракс, 3–4 раза в сутки или глазные капли интерферона – Локферон 4–6 раз в сутки. При подтвержденной или предполагаемой бактериальной инфекции показана антибактериальная терапия – глазные капли Колбиоцин 3 раза в сутки.
При упорных рецидивах в последние годы применяется хирургическое лечение – эксимерлазерная фототерапевтическая кератэктомия (ФТК).
В Московском офтальмологическом центре «Новый взгляд» ФТК была применена у 6 больных с рецидивирующей эрозией роговицы [4]. В послеоперационном периоде применяли интерфероноген полудан в сочетании с гелем Солкосерила и исключали кортикостероиды. У всех больных достигнута полная эпителизация, рецидивы отсутствовали в сроки наблюдения от 6 до 24 мес. Положительный эффект ФТК отмечают многие исследователи [3,11]. Причем было показано, что при недостаточной эффективности первичной ФТК, вмешательство может быть повторено у больных с упорными макроэрозиями роговицы [14]. При болезненных рецидивирующих эрозиях при буллезной кератопатии хорошие результаты были получены при сочетании ФТК с терапевтическими контактными линзами [13].
Источник
Майчук Д.Ю.
В зависимости от причины возникновения, хронические эрозии можно разделить на две большие группы.
Первая группа – хронические персистирующие эрозии – это дефекты эпителия роговицы, которые постоянно присутствуют у
Согласно данным статистики, на долю заболеваний роговицы приходится около четверти всех глазных болезней. Современные подходы к диагностике и лечению этих заболеваний обсуждались на симпозиуме, проводимом при поддержке компании BAUSCH+LOMB/VALEANT во время научно —практической конференции «Белые ночи 2014».
Своими мнениями по этим вопросам поделились ведущие специалисты по проблемам переднего отрезка глаза: В.В. Бржеский, Д.Ю. Майчук и С.Ю. Астахов. пациента, несмотря на проводимое лечение.
К ним относятся:
• токсические (рис. 1);
• трофические (рис. 2);
• микозные эрозии (рис. 3).
Вторая группа – это собственно рецидивирующие эрозии, которые эпителизируются в результате лечения, а через некоторое время возникают вновь. К этому типу дефектов можно отнести:
• герпетические (рис. 4);
• посттравматические (рис. 5);
• постинфекционные (рис. 6);
• дистрофические эрозии (рис. 7).
Соответственно, клиническое отношение к этим двум видам эрозий должно быть различным.
Каждая разновидность эрозий имеет свои особенности терапии, однако основные принципы лечения одинаковы для любых хронических эрозий роговицы.
Терапия эрозий всегда должна состоять из следующих компонентов:
• антибактериальный;
• противовоспалительный;
• репаративный;
• противоотечный;
• защитный.
Слезозаместительная терапия
Лечение любой эрозии начинается с антибактериальной терапии.
Антибиотики назначают на срок до 7 дней, далее рекомендуется отмена препарата. Однако за это время дефект эпителия может не исчезнуть, а на открытую раневую поверхность легко присоединяется новая микрофлора. Поэтому после отмены антибиотиков необходим переход на антисептики (Витабакт) 3 —4 раза в день. Антисептики можно использовать длительно, до 3 —4 мес. в зависимости от течения заболевания.
В качестве противовоспалительной терапии эффект дает Офтан дексаметазон. Если требуется более длительное противовоспалительное лечение, через месяц можно перейти на циклоспорин А 2 раза в день, который может применяться до 6 мес. и более. Если использование стероидов противопоказано, то препаратами выбора могут быть и нестероидные противовоспалительные средства – Индоколлир, Диклоф, Неванак, Акьюлар. Допустимо их длительное применение более 3 мес.
Наилучшими репаративными свойствами обладает препарат Корнерегель (рис. 2). Его аналог – Солкосерил – по эффекту ему почти не уступает, но хуже переносится больными. Дело в том, что Солкосерил предназначен для ускорения регенерации ран кожи в общей хирургии, а Корнерегель создавался компанией BAUSCH+LOMB специально для глаз. В меньшей степени репаративным действием обладает Хилозар —Комод (за счет наличия в нем декспантенола) и Баларпан.
Современным препаратом с противоотечным эффектом является Хилопарин —Комод: за счет входящего в его состав гепарина он быстро улучшает прозрачность отечной роговицы. Кроме этого, отек тканей может уменьшиться при применении Арутимола и Баларпана. Офтальмоферон также в какой —то степени обладает противоотечными свойствами, но при эрозиях его нельзя применять более трех раз в день, так как этот препарат ухудшает репаративные свойства эпителия.
К защитным мероприятиям относятся закладывание на ночь Корнерегеля, Вит —А —Поса или Визмед —геля (0,3%), а также ношение контактных линз. Как правило, назначаются обычные однодневные линзы. Если пациент пользуется контактными линзами, то требуется обязательное параллельное применение антисептиков. Закапывать Витабакт в течение дня можно, не снимая линз; его инстилляции необходимы, чтобы не допустить накопления под линзой микрофлоры. Пользоваться гелевыми препаратами на ночь следует в течение года уже после полного заживления эрозии с целью предупреждения нового рецидива.
Слезозаместительная терапия требуется пациентам с хроническими эрозиями минимум на год, а лучше на 4 —5 лет после последней атаки эрозии. Для пациентов, у которых дефект роговицы эпителизовался, хороши гелевые формы препаратов (Видисик, Офтагель).
Если же эрозия относится к разряду хронических персистирующих, и дефект окончательно не заживает, то лучше использовать гиалуроновую кислоту повышенной концентрации (Оксиал, Визмед монодозы, Хиломакс —Комод, Хилабак). Присутствие консервантов в препаратах в данной ситуации является плюсом, так как они оказывают антисептический эффект и препятствуют присоединению вторичной инфекции в зоне эпителиального дефекта.
Помимо общих принципов, терапия каждой разновидности хронических эрозий имеет свои особенности.
Токсические эрозии развиваются, как правило, на фоне тяжелых хронических блефаритов, контагиозного моллюска, после витреоретинальных операций или как острая лекарственная аллергия. Естественно, что в этом случае нужно постараться устранить причину заболевания: провести лечение блефарита, заменить тяжелый силикон на легкий или удалить хирургическим путем контагиозного моллюска.
Этим пациентам необходима периодическая антибактериальная терапия (Флоксал или Офтаквикс – 7 дней), а затем проводится длительное применение антисептиков до достижения полной эпителизации, так как при токсическом поражении сохраняется высокая вероятность присоединения вторичной инфекции. Противовоспалительное лечение, как правило, в таких случаях требуется в течение долгого времени. Дексаметазон назначается на месяц, а после его отмены возможен переход на длительное применение Рестазиса 2 раза в день (до 6 мес.). При необходимости возможно парабульбарное введение кортикостероидов.
Трофические эрозии возникают при несмыкании век, выраженном отеке конъюнктивы, невралгии тройничного нерва. Полностью вылечить этот вид эрозии практически невозможно, однако при этом заболевании все же обычно имеется выстилание роговичного дефекта эпителиальными клетками. Инфицирование у таких пациентов происходит реже, поэтому им требуется только периодическое применения антибактериальных препаратов. Витабакт можно применять кратковременным курсом 4 раза в день в течение двух недель каждые 3 мес. Особое внимание при этом должно уделяться репаративным и защитным мероприятиям.
Микозные эрозии осложняют травмы глаз веткой или травой, могут развиваться при системных микозах и требуют системного применения противогрибковых препаратов. Дефект роговицы сопровождается субэпителиальным отеком, в последующем происходит разрыв эпителия и присоединяется вторичная бактериальная инфекция. Поэтому противомикозная терапия должна обязательно сопровождаться назначением антибиотиков. Практикующему врачу важно дифференцировать грибковое поражение с лентовидной дистрофией роговицы. При этом заболевании также возможно появление крошкообразного отделяемого, но у пациентов отсутствует болевой синдром, а хороший лечебный эффект дает противовоспалительная терапия вплоть до системного применения кортикостероидов.
Классические описания пациентов при собственно рецидивирующих эрозиях весьма характерны: проснулся от резкой боли; проснулся, открыл глаза – резкая боль; боль прошла к середине дня; боль становилась слабее в течение нескольких последних дней. Механизм образования этих эрозий таков: за счет несостоятельности слезной пленки ночью конъюнктива век адгезируется к поверхности роговицы, и в случае слабости связи эпителия со стромой роговицы при открывании век происходит отрыв эпителия (рис. 8). Из —за отека чувствительность проблемной зоны за несколько часов становится меньше, эрозия быстро эпителизируется, а через некоторое время атака вновь повторяется, так как причины заболевания не устранены.
Герпетическая эрозия проявляется либо рецидивом герпеса, либо выпадением поверхностных клеток эпителия, либо географическим кератитом. При малейшем подозрении на герпес необходимо направить пациента на вирусологическое исследование.
В комплекс терапии при герпетических эрозях нужно добавить противовирусный препарат. Поскольку
Ацикловир можно использовать не более пяти дней ввиду его токсичности, лучшим вариантом будет применение Зиргана, допустимое до трех недель. Чем дольше использование противовирусного препарата, тем выше шанс получить более длительную ремиссию. Параллельно необходимо использование антибиотиков, а после окончания курса Зиргана начинается длительное (минимум 2 мес.) применение Дексаметазона, затем возможен переход на Рестазис. В последующем проводится длительная защитная (Вит —А —Пос на ночь) и слезозаместительная терапия.
Дистрофические эрозии (например, нитчатый кератит), как правило, возникают на фоне ревматоидного артрита или тиреоидита и требуют одновременного лечения основного заболевания.
Точечные эрозии возникают при сочетании синдрома «сухого глаза» и любого кератита в анамнезе, поэтому основной упор в этом случае делают на слезозаместительную терапию. При наличии точечных эпителиальных вакуолей невозможно сразу сделать вывод о том, что они собой представляют: анатомическое образование, рецидивирующую эрозию или герпес. Поэтому даже при наличии мелких точечных вкраплений необходимо полноценное обследование на герпетическую инфекцию. При частых рецидивах возможно проведение фототерапевтической кератэктомии.
Кроме перечисленных мероприятий, пациентам с хроническими эрозиями желательно использовать в помещениях увлажнители воздуха.
Источник