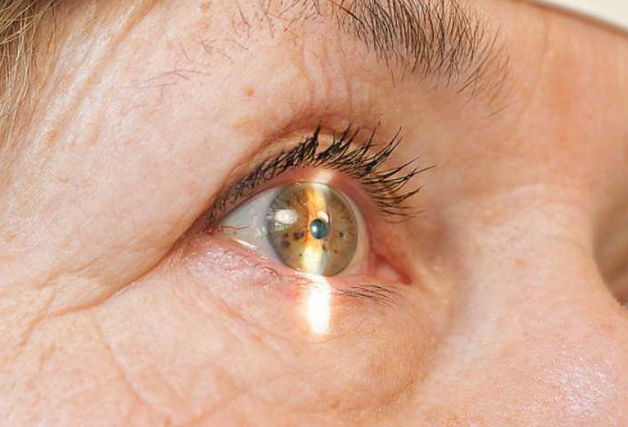
Лечение глаз в будущем
«Когда я впервые увидел человека, подумал: «Как это так! Не может быть!» Снимаю очки — ничего не видно. Надеваю — человек передо мной стоит».
58-летний Григорий Ульянов из Челябинска стал первым в России пациентом, которому имплантировали бионический глаз. Операцию ему сделали летом прошлого года. А в декабре в нашей стране была проведена вторая операция по имплантации уникального устройства — обладателем импланта стала землячка Григория Антонина Захарченко. Теперь, чтобы видеть, им достаточно надеть устройство в виде очков, а дальше запускается процесс передачи изображения в мозг.
При создании устройства разработчики выбрали привычную форму очков, которая не привлекает внимание. Вся система состоит из внешних и внутренних элементов. Внешние устройства: микрокамера, которая находится в очках, и преобразователь размером с мобильный телефон, который крепится на поясе.
«Преобразователь переводит визуальное изображение в цифровую информацию, которая возвращается к очкам, — рассказал врач-офтальмолог, который провел уникальную операцию, Христо Тахчиди. — На боковой дужке очков находится антенна, которая с помощью радиоволн передает информацию на глазное яблоко».
Операция по внедрению в глаз внутренних элементов шла шесть часов. Сложность состояла в том, что за это время врачам необходимо было провести по сути несколько операций: замена хрусталика и стекловидного тела, затем установка на глазном яблоке всей конструкции. «Условно говоря, это бандаж вокруг экватора глазного яблока, на который крепится микроантенна и микропреобразователь. Далее через микроразрез внутрь глаза имплантируется микрочип с микрокабелем. Микрочип имплантируется на сетчатку и фиксируется», — продолжает Христо Тахчиди.
Вторая сложность заключалась собственно в формате — «микро». Одно неправильное движение грозит обернуться повреждением конструкции, а хрупкость деталей требует аккуратности и колоссального напряжения. «В микрокабеле — 60 микроскопических проводков, идущих к такому же количеству электродов микрочипа, если вы этот кабель два-три раза перегнете, какое-то волокно надорвется, если пережмете пинцетом, можно перекусить несколько волокон. Поэтому все манипуляции осуществляются с ограниченным количеством движений, а все инструменты обернуты в силиконовые трубочки», — рассказывает врач.
Впрочем, в Научно-исследовательском центре офтальмологии ФГБОУ ВО РНИМУ им. Н.И. Пирогова провели операции с лучшим показателем, какой только мог быть. «Очень хорошим результатом считается, если при такой операции потеряны пять электродов, — отметил Христо Тахчиди. — У нас в обоих случаях — ноль. Конструкция оказалась в целом состоянии».
Бионический глаз способен вернуть зрение людям с тяжелой формой наследственного заболевания — пигментный ретинит, при котором зрение уходит с возрастом постепенно.
Первые проблемы со зрением Григорий Ульянов испытал в пять лет, ситуацию осложняло ухудшение слуха после перенесенного гриппа. «О проблемах со зрением молчал, никому ничего про это не говорил, — вспоминает Григорий в интервью ТАСС. — А мой плохой слух окружающие сами заметили. Из-за него учился не очень успешно». В итоге из ближайшей к башкирскому селу Месягутово школы подростка отправили в Уфу, в школу-интернат для слабослышащих.
Все начинается с философии, понимания мира, взаимоотношений людей, социума, явлений природы, их взаимоотношений с людьми. Это фундамент человеческих знаний, к которому нам необходимо возвращаться
Христо Тахчиди
врач-офтальмолог, директор Научно-исследовательского центра офтальмологии ФГБОУ ВО РНИМУ им. Н.И. Пирогова
С возрастом зрение продолжало ухудшаться. Григорию пришлось уйти с Челябинского тракторного завода. «Спустя несколько лет зрение упало еще сильнее — без трости уже не мог ходить. А в 1996–1997 году я окончательно ослеп», — рассказал Григорий.
История 57-летней Антонины Захарченко удивительно похожа на судьбу Григория — обучение в сельской школе, затем переход в интернат для слабослышащих, получение инвалидности и увольнение из детского садика из-за ухудшения зрения. В 2004 году Антонина ослепла полностью.
О том, что современные технологии возвращают зрение, женщина вместе с мужем узнала в интернете.
«В прошлом году прочитали, что людям делают операции на глазах, восстанавливают зрение, — рассказала Антонина. — Стали интересоваться и нашли, что можно подать заявку в Фонд поддержки слепоглухих «Со-единение». Нашу заявку приняли, мне предложили пройти обследование. Я согласилась. По итогам был ответ, что мне операцию делать можно».
Григорий о шансе снова начать видеть узнал от заместителя председателя Областной общественной организации слепоглухих «Эльвира» Натальи Залевской. «Она об этом прочитала где-то в интернете. Я сначала не понял, о чем вообще идет речь, — есть очки, которые надеваешь и видишь окружающий мир в черно-белом варианте», — вспоминает Григорий.
Через несколько дней после операции Григорий Ульянов начал учиться пользоваться бионическим глазом
© Федеральный научно-клинический центр оториноларинголоиии ФМБА России
Антонина признается, что сомнений нужно ли проводить операцию не было. «Да, в то время мне еще было непонятно, что это такое, — рассказала она. — Но я совсем слепая, а хотелось бы видеть».
Спустя две недели после операции, когда воспаление спало и биологические процессы внутри глаза восстановились, врачи Научно-исследовательского центра офтальмологии ФГБОУ ВО РНИМУ им. Н.И. Пирогова впервые включили устройство, чтобы увидеть, как бионический глаз прижился у их пациентов.
«Первым предметом, который увидел, был контур человека. Видел контуры людей, которых было очень много, — вспоминает Григорий. — Постепенно стал видеть стаканы, ложки и многие другие предметы. Привык к новому зрению за два-три месяца. До операции я практически ничего не видел. После нее — стал различать предметы».
«Это только начало»
Сейчас имплантируемый в глаз модуль позволяет воспринимать мир только в черно-белом цвете в виде контуров. «Сам предмет выглядит как белое поле, а по краям у него все черное, — описывает Григорий. — Могу брать их в руки, к примеру, ручку, телефон… На улице вижу бордюры, ямы, контуры людей. Это намного лучше, чем не видеть вообще ничего».
«Первое, что увидела, были вспышки. Я подумала: «Наконец-то я хотя бы что-то вижу!» — вспоминает первые впечатления от использования бионического глаза Антонина Захарова. — Сейчас я дома очки надеваю и хожу в них. Пока у меня получается различать стены, двери, и видно, если кто-то идет навстречу».
Пока что операции проводятся только при диагнозе пигментный ретинит и на определенной стадии заболевания — когда человек еще воспринимает свет, но уже не может определить его источник. Именно до такой стадии пигментный ретинит развился у Григория и Антонины.
Однако специалисты уверены: в ближайшем будущем технологии позволят людям с физической инвалидностью — со слепотой и глухотой — воспринимать мир почти так же, как воспринимают его здоровые люди.
Впрочем, бионический глаз, который имплантирован Григорию и Антонине, — это уже вторая модель ретинального импланта — Argus II c 60 электродами. Первая модель Argus I включала всего 30 электродов. Всего в мире проведено около 300 операций по имплантации бионического глаза.
«Электроды — это как пиксели в компьютере, — популярно объясняет Христо Тахчиди. — Они отвечают за четкость изображения». Григорий Ульянов стал 41-м пациентом в мире с системой Argus II, Антонина — 56-м. Уже сейчас специалисты трудятся над созданием новой модели Argus III, которая будет передавать изображение по 200 электродам.
«Вспомните, каким был первый мобильный телефон или компьютер, — говорит Христо Периклович. — Однозначно, со временем устройство будет передавать цветное изображение. Сейчас мы ответили на самый главный вопрос — можно ли с помощью современной электроники передать зрительную информацию в мозг. Мы уже научились успешно это делать и хотим пойти дальше, сделать картинку цветной и четкой — максимально приближенной к привычным представлениям об окружающем мире. Это уже техническая задача ближайшего будущего».
Движение в направлении микромира
Впрочем, в начале даже Христо Тахчиди, выдающийся офтальмолог страны, ученик и преемник известного глазного микрохирурга Святослава Федорова, не сразу воспринял идею о бионическом глазе серьезно, прочитав о нем несколько лет назад в журнале.
«Изложение было непрофессиональным, неглубоким. Я посмотрел, и это не вызвало во мне какой-то уверенности, — вспоминает Христо Периклович. — Показалось, что это из разряда тех идей, которые вспыхивают и гаснут».
Второй раз с бионическим глазом профессор столкнулся в 2015 году, уже когда трудился директором Научно-исследовательского центра офтальмологии ФГБОУ ВО РНИМУ им. Н.И. Пирогова, руководителем научно-клинического отдела офтальмологии, когда получил приглашение от представителей компании-производителя бионического глаза Second Sight Medical на научную конференцию.
Первое подобное устройство, призванное вернуть зрение невидящим, разрабатывалось в Германии в конце ХХ века. Однако до клинической части дело тогда не дошло. А примененный на практике протез сетчатки Argus был изобретен американцем Марком Хумаюном.
«Съездив туда, пообщавшись с инженерами, которые создавали это устройство, я понял самую главную мысль: с помощью бионического глаза информация передается в мозг, и мозг эту искусственную информацию от микрокамеры воспринимает и реагирует на нее, — говорит врач. — Это самый главный вопрос в этой истории».
После этого на базе Научно-клинического центра оториноларингологии ФМБА России, где располагается НИЦ офтальмологии РНИМУ им. Н.И. Пирогова, и началась подготовка к уникальной операции. «За это время центр тестировали, приезжали в клинику, смотрели оборудование, — рассказывает профессор Тахчиди. — Это штучная операция, поэтому фирма дает добро только высококлассным клиникам. Сейчас в мире такие операции осуществляются в считанных клиниках и странах».
На самом деле хирургия — это от нашего незнания. Это специальность, которая должна постепенно съежиться
Христо Тахчиди
врач-офтальмолог, директор Научно-исследовательского центра офтальмологии ФГБОУ ВО РНИМУ им. Н.И. Пирогова
Изучением самой недоступной области глаза — сетчатки — Христо Тахчиди занимается с 1980-х годов и является одним из первых и ведущих специалистов в области витреоретинальной хирургии.
«Практически тысячу лет хирургия глаза развивалась только в переднем сегменте — то, что было доступно, и к чему можно подобраться, — говорит врач. — А вот проникнуть внутрь глаза, дойти до сетчатки и там манипулировать мы практически не умели до конца прошлого века».
Первые попытки дойти до сетчатки через небольшие разрезы глазного яблока относятся к 1960–1970 годам. Именно тогда начали делать первые шаги в освоении самой малоизученной области заднего сегмента глаза, появились элементы витреоретинальной хирургии.
«Первые приборы, которые позволяют измельчать стекловидное тело и удалять его полностью, витреотомы, у нас были самодельные, — рассказывает Христо Тахчиди. — Конструировали их с инженерами разных оборонных заводов. А конец века ознаменовался тем, что в масштабах мировой офтальмологии мы могли однозначно сказать, что занимаемся задним сегментом глаза и можем делать в нем самые примитивные манипуляции».
С появлением микропроколов — 0,75 мм, 0,5 мм — появились и новые возможности в хирургии глаза. И Тахчиди стал одним из первых хирургов, кто масштабно стал использовать эти технологии. «Когда в 2010 году на европейском конгрессе витреоретинальных хирургов докладывали об операции, оказалось, что мы делаем больше 90% операций через прокол 0,5 мм, тогда как лучший показатель по Европе в среднем составлял 40%», — говорит врач.
А в 2010 году в России была проведена одна из первых операций в мире через прокол 0,3 мм.
«Прокол 0,3 мм дает минимальный по травматичности доступ к внутреннему содержимому глаза и к сетчатке. Первыми мы ее и попробовали. Но на самом деле и 0,3 — это не предел», — убежден профессор Тахчиди.
По его прогнозам, следующее поколение уже будет жить в другой системе медицинской помощи.
«На самом деле хирургия — это от нашего незнания, — уверен Христо Тахчиди. — Это специальность, которая должна постепенно съежиться. Например, чтобы зашить межпредсердную перегородку, еще недавно надо было вскрыть грудную клетку, остановить сердце, подключить искусственное кровообращение, вскрыть сердце, залатать дырочку размером в сантиметр или пол, зашить сердце, зашить грудную клетку. То есть огромное количество травм, чтобы зашить микроскопическую дырку. И месяцы реабилитации. Сейчас эта операция делается эндоваскулярно: через артерию с помощью зонда-манипулятора закрывают дефект межпредсердной перегородки, и через сутки человек свободен».
Уже сейчас в НИЦ офтальмологии РНИМУ им. Н.И. Пирогова почти все операции проводятся без швов и без разрезов. «Мы работаем через микропроколы, и мы их не зашиваем. Потому что организм умеет самостоятельно закрывать микродефекты за счет естественных механизмов. Таким образом, два элемента классической хирургии в офтальмологии уже отсутствуют — нет разреза и нет шва. А это уже не классическая хирургия».
Специалист уверен, что на самом деле все операции можно делать через микроскопические проколы, а будущее нынешней хирургии — в переходе к работе на клетках. «Мы должны уйти в зону естественной реконструкции организма. Мы должны работать так, как работает наш организм, который каждый день меняет тысячи клеток, и мы с вами этого не замечаем. Поэтому чем меньше хирург разрушает и чем целенаправленнее воздействуем на пул пораженных клеток, тем выше эффект, и сопутствующих проблем гораздо меньше.
Базовым элементом медицины будущего Христо Тахчиди, как ни странно, называет философию. «90% врачей считают, что они лечат больного, то есть они заменяют организм. На самом деле наша миссия — помогать организму пациента бороться с болезнью. Если врач этого не понимает — это философская профессиональная драма. Мы вообще забыли философию. Все начинается с философии, понимания мира, взаимоотношений людей, социума, явлений природы, их взаимоотношений с людьми. Это фундамент человеческих знаний, к которому нам необходимо возвращаться. В медицине основа — это медицинская философия».
Дарья Бурлакова, Александр Чирков
Источник
Благодаря разработкам, позволяющим внедрять новые методики диагностики и лечения патологий глаз, многие люди имеют возможность адаптироваться в обществе, даже если страдают от серьезных заболеваний. О каких новинках идет речь, поговорим в статье.
Как развивается офтальмология в последние годы?
Многие люди по всему миру страдают от нарушений рефракции, частичной потери зрения или полной слепоты. Независимо от того, насколько серьезны офтальмопатологии, они служат причиной дискомфорта и трудной социализации человека.

Возможность иметь полноценное зрение позволяет людям чувствовать себя независимыми и свободными. Поэтому научные деятели регулярно внедряют в офтальмологию новейшие технические разработки и прочие решения, позволяющие успешно корректировать аномалии рефракции, упрощающие диагностику глазных патологий и улучшающие способы их терапии.
За последние годы в офтальмологии произошли значимые открытия, связанные с совершенствования методик, помогающих людям «увидеть» окружающий мир в случае частичной или полной слепоты.
Последние достижения в офтальмологии
Среди последних достижений следует выделить технологию KAMRA, которая уже активно используется в странах Южной Америки, Азии и Европы. Она базируется на имплантации тонких колец, заменяющих частицы роговицы, поврежденные по причине возрастных изменений. 17 апреля 2015 года эта инновационная методика была одобрена экспертами FDA. Методика пока не нашла широкого применения из-за дороговизны материалов. В настоящее время она была протестирована на небольшой группе людей и дала положительный результат: улучшение четкости зрения до 80% при высокой степени близорукости. Считается, что в будущем эта технология исключит необходимость использования очков и контактных линз.

Существуют и другие перспективные новинки, находящиеся в активной стадии разработки. Исследователи постепенно внедряют в сферу офтальмологии такие понятия, как лечение стволовыми клетками и даже бионический глаз. Большинство значимых достижений в офтальмологии и открытий были сделаны в течение последних 10 лет, за которые были:
- Созданы очки с настраивающимися в автоматическом режиме линзами (изделие продемонстрировали в 2012 году в Лондоне);
- Изобретены биосовместимые импланты;
- Обнаружен ген близорукости и т.д.
Кроме того, за последние годы были проведены новые исследования коры головного мозга, отвечающей за зрительные процессы, а также проведены другие работы в сфере генной инженерии. Количество значимых в офтальмологии достижений непрерывно растет.

К чему стремится офтальмология сегодня?
Активно развивается в числе последних достижений направление, связанное с перспективами лечения дегенерации желтого пятна. На сегодняшний день, по данным американской статистики, этим заболеванием, характеризующимся поражением сетчатки глаза и вызывающим слепоту, страдают около 2 миллионов местных жителей. В России этот показатель также не менее впечатляющий. Еще 7 лет назад не существовало эффективных способов лечения этой патологии, но теперь все изменилось с появлением действенных методик, позволяющих купировать даже запущенные формы болезни. Это стало возможным благодаря технологии холодной лазерной коррекции и появлению инновационных препаратов, часть из которых все еще находится в стадии тестирования.
Ученые усердно трудятся над тем, чтобы добиться положительных изменений на генном уровне путем внедрения стволовых клеток. По словам исследователей, это откроет неограниченные возможности в лечении серьезных патологий органов зрения. В ближайшей перспективе ученые намерены создать искусственные условия для трофики и нормального функционирования глаз. Такой подход, по словам ведущих западных научных деятелей, частично уже начали тестировать для терапии синдрома дисперсии пигмента.

Современная офтальмология шагнула настолько вперед, что сегодня в большом количестве проводятся испытания с искусственными сетчатками — специальными глазными датчиками, которые подключаются к мини-компьютеру, интерпретирующему световые сигналы и передающему полученную информацию в головной мозг.
Но все-таки самые интересные и необычные методы лечения офтальмологических патологий приходятся на долю применения стволовых клеток. Брюс Ксандер, доктор философии, профессор офтальмологии Гарвардской медицинской школы, большую часть жизни посвятивший исследованию глаз, называет стволовые клетки будущим человечества. В этом вопросе ему вторят и другие ведущие эксперты своей области.
Поверхность глаз человека покрыта тончайшей оболочкой — роговицей, без которой невозможен зрительный процесс. В одном из исследований ученые превращают стволовые клетки в специфический тип клеток сетчатки в надежде на то, что процесс их внедрения положительно повлияет на восстановление зрения у людей макулярной дегенерацией.
Захватывающим является тот факт, что такие клинические испытания активно практикуются в настоящее время. В связи с этим специалисты рассчитывают, что в ближайшие 10-20 лет новые методики лечения стволовыми клетками помогут офтальмологам научиться приостанавливать или вовсе купировать процесс слепоты.
Но, несмотря на трендовые технологии и достижения в области офтальмологии, лучшим методом лечения все же считается профилактика. Многие пациенты клиник обращаются к специалистам уже по факту частичной потери зрения. Следует помнить, чем раньше будет проведена диагностика, тем больше шансов на успешное лечение.
На сайте интернет-магазина Очков.Нет Вы сможете выгодно приобрести различные средства контактной коррекции. Советуем обратить внимание на продукцию от мировых брендов: Acuvue, Contact Day и пр.
Источник