Лазерный барраж сетчатки глаза что это
(в назначении врача это звучит как «периферическая лазерная коагуляция сетчатки, или ПЛКС»)
Периферическая лазерная коагуляция сетчатки (ПЛКС) – это безболезненная лазерная амбулаторная операция, направленная на лечение дистрофии сетчатки, профилактику отслойки сетчатки или отграничение зоны уже существующей отслойки сетчатки небольшого размера.
Дистрофия сетчатки часто (особенно при близорукости) предшествует разрывам и отслойке, плохо поддающимся лечению, что может привести к необратимой потере зрения. ПЛКС позволяет предупредить отслойку сетчатки, улучшает кровоснабжение и питание ее пораженных областей, препятствует проникновению жидкости под сетчатку.
Описание процедуры
Сетчатку укрепляют, нанося лучом лазера коагуляты (микроожоги) диаметром от 50 до 300 микрон. В зоне коагулята ткани сначала слипаются, а затем в течение 7 дней в этом месте сетчатка крепко срастается с подлежащей оболочкой глаза (хориоидеей).
ПЛКС включает различные по объему и методам лазерные операции
При единичных разрывах или дистрофических (дегенеративных) очагах на фоне нормальной сетчатки укрепление (ПЛКС) проводится в виде их отграничения (барража), при котором по границе измененных участков сетчатки наносят 2–3 ряда лазерных коагулятов. Слабый участок сетчатки должен быть отграничен со всех сторон, это требует большого опыта и высокого профессионального мастерства ретинального микрохирурга, особенно при расположении очагов на крайней периферии сетчатки.
Для проведения лазерной коагуляции сетчатки в Центре «Реалайз» используется самая современная лазерная установка – CARL ZEISS VISULAS 532s, обеспечивающая идеальные параметры для проведения операции. Операции проводят ретинальные микрохирургии высшей квалификационной категории с большим опытом работы и тысячами успешно проведенных операций на сетчатке глаза.
При множественных дегенеративных изменениях выполнение только отграничивающего барража очаговых изменений неэффективно, так как разрывы сетчатки могут образовываться не только в ослабленных, но и в, казалось бы, совершенно нормальных ее участках. Это происходит из-за множественных спаек между сетчаткой и прилежащим к ней стекловидным телом (спайки образуются практически при любой форме дистрофии периферических отделов сетчатки, но при выраженной дистрофии их количество значительно увеличивается). При подобных выраженных изменениях, кроме отграничения отдельных очагов, необходимо укрепить всю периферию сетчатки – проводят лазерный циркляж. Это позволяет не только обезопасить уже имеющиеся изменения, но и значительно снизить вероятность образования новых зон дистрофии.
ПЛКС в два (и более) этапа проводят при большом объеме операции для уменьшения риска натяжения сетчатки лазерными коагулятами. Первый этап включает укрепление сетчатки в самых опасных участках, а на втором этапе проводят лазерный циркляж и дополнительный барраж всех очаговых изменений.

Безболезненно
Безболезненная лазерная амбулаторная операция

Эффективно
Самый эффективный способ
профилактики отслойки
сетчатки

На всю жизнь
Результат операции
сохраняется всю жизнь

Сотрудники Центра «Реалайз», которым была проведена операция ПЛКС: врачи-офтальмологи, ретинальные микрохирурги А.О. Белокопытов, И.Ю. Гурьев, И.А. Белова, врачи-офтальмологи Л.А. Блинова, И.Н. Козлов, Е.А. Крайнева, медицинские сестры М.В. Голякова, Е.Г. Захарова, Е.П. Хомутова, администратор М.А.Куркова

Микрохирург офтальмолог высшей категории
Заслуженный врач России

Микрохирург офтальмолог высшей категории
Кандидат медицинских наук
Офтальмолог
Врач высшей категории
Источник
Лечение ишемической нейрооптикопатии является нерешенной проблемой офтальмологии, так как на сегодняшний день не существует достаточно эффективных методов, гарантирующих положительный результат. Хотя исследования Hayreh и Zimmerman (2008) показали, что системное применение стероидов может оказать благоприятный эффект на восстановление остроты зрения. Лечебное действие кортикостероидов связано со снижением проницаемости эндотелия капилляров, улучшением микроциркуляции, ускорением резорбции макулярного отека, что способствует восстановлению функциональной активности сетчатки и зрительного нерва.
Лечение передней ишемической нейрооптикопатии должно быть направлено на стабилизацию артериального давления, улучшение реологических свойств крови, восстановление основного и коллатерального кровотока, т.е. на коррекцию системных сосудистых нарушений.
По данным ряда авторов первостепенное значение в лечении ПИН имеет назначение сосудорасширяющих средств и проведение антикоагулянтной терапии в первые 7-10 дней от начала заболевания [2].
Лечение артериитной формы ишемической нейрооптикопатии является совместной задачей офтальмологов, ревматологов и эндокринологов, так как терапия проводится высокими дозами кортикостероидов (500-1000 мг эквивалента преднизалона внутривенно до 2-4 разовых доз в день) в условиях стационара.
Лазерное лечение
Достаточно успешно в последнее десятилетие в лечении ПИН применяется барраж диска зрительного нерва.
Точный механизм действия лазерной коагуляции в этом случае неизвестен. Одна из теорий объясняет положительный эффект созданием новых каналов для диффузии кислорода из хориокапилляров не только во внешние, как это происходит обычно, но и во внутренние слои сетчатки, что позволяет уменьшить тканевую гипоксию. Предположительно такой эффект вызван разрушением мембраны Бруха и пигментного эпителия. Все это позволяет в острой фазе патологического процесса, до 72 часов от начала заболевания, ускорить процесс резорбции перипапиллярного и макулярного ишемического отека. Другая теория предполагает, что при воздействии на пигментный эпителий лазеркоагуляция стимулирует выработку цитокинов, противодействующих VEGF-фактору.
Для выполнения лазерной коагуляции в настоящее время применяют твердотельные лазеры на алюмоиттриевом гранате с удвоенной частотой (длина волны зеленой части спектра – 532 нм). Во время лазерной операции обычно используется линза Mainster 90°. Коагуляты наносят с носовой стороны в 3-4 ряда в виде подковы, открытой к ДЗН на расстоянии диаметра одного коагулята друг от друга. Диаметр пятна, как правило, составляет 100-200 мкм, длительность импульса – 0,1-0,2 с, мощность излучения начинают подбирать с 100 мВт, постепенно увеличивая до получения коагулята средней интенсивности (рис. 5.3.1).
Эффективность лазерного лечения ПИН можно подтвердить следующим клиническим примером.
Пациент 60 лет обратился в Иркутский филиал МНТК «Микрохирургия глаза» с жалобами на резкое снижение остроты зрения левого глаза три недели назад. Из анамнеза выявлено, что пациент в течение 10 дней проходил консервативное лечение по месту жительства. Сопутствующее заболевание: сахарный диабет второго типа.
При обращении острота левого глаза 0,015 эксц. При офтальмоскопии: ДЗН слегка гиперемирован, отечен, границы смазаны, перипапиллярный отек, вены расширены, артерии сужены, микрогеморрагии (рис. 5.3.2). В макулярной зоне отек (рис. 5.3.3).
Пациенту выставлен диагноз «передняя ишемическая нейрооптикопатия с венозным компонентом левого глаза». Проведен барраж ДЗН левого глаза. На второй день острота зрения составила 0,02 нк, выраженность отека ДЗН и макулярной зоны не изменились. Через два месяца острота зрения левого глаза повысилась до 0,4, при этом значительно уменьшился отек ДЗН(рис. 5.3.4)и макулярной зоны (рис. 5.3.5).
Таким образом, барраж ДЗН в сочетании с консервативным лечением на ранних стадиях у пациентов с ПИН позволяет улучшить остроту зрения и уменьшить выраженность отека в макулярной зоне и самого зрительного нерва.
Источник
Дистрофия сетчатки глаза — это дегенеративное изменение ткани сетчатой оболочки. В зависимости от локализации различают центральную и периферическую форму заболевания. В данной статье мы рассмотрим центральную (макулярную) дегенерацию.
Существуют два вида макулодистрофии сетчатки — это влажная и сухая форма, давайте рассмотрим их.
Макулодистрофия сетчатки – «сухая форма»
Макулярная дегенерация возрастная (ВМД) или инволюционная центральная дистрофия, сенильная макулодистрофия. Так называется дегенеративное заболевание нашей сетчатки, которое приводит к понижению центрального зрения.
Главной причиной заболевания является необратимый процесс старения всего организма человека, и в том числе его глазных органов. Также дистрофия сетчатки может быть следствием травмы, перенесенных воспалительных или инфекционных заболеваний, развитой близорукости, а иногда таким образом сказывается негативное влияние наследственности.
Курение, заболевания сердечно-сосудистой системы, излучение может провоцировать развитие заболевания.
Первые симптомы, по которым определяется дистрофия сетчатки глаза:
- Искривление контуров и затуманивание предметов.
- Трудности при чтении, из-за заметного «ломания» букв.
- Снижается яркость изображений.
- На поздних этапах в центральной части зрительного поля возникает как бы прозрачное пятно.
При обнаружении подобных изменений, крайне важно не медлить с обращением к офтальмологу для того, чтобы вовремя и правильно диагностировать болезнь. Начальные стадии заболевания поддаются лечению намного эффективнее, чем запущенная дистрофия сетчатки.
На ранних стадиях, в случаях «сухой» формы этого заболевания врачами для улучшения функционального состояния и питания сетчатки применяется обычно медикаментозное лечение.
В зависимости от типа заболевания, дистрофия сетчатки подвергается лазерной коррекции или оперативному вмешательству. Процедуры, проводимые с помощью лазера, безболезненны и в качестве анестезии используются только специальные глазные капли. В результате такой операции удаляются накопившиеся шлаки с пораженного участка сетчатки. Обычно одной процедуры бывает достаточно, но в особых случаях врач может назначить ее повторно.
Хирургическое лечение зачастую направлено на сохранение зрительных функций у больных дистрофическими процессами глазного дна. Современный метод хирургической коррекции гемодинамики (отдельно или вместе с консервативным курсом лечения) заключается в использовании специальных препаратов, вводимых в стекловидное тело глаза и тем самым уменьшающих отек в центральной части сетчатки. Проводится такая операции также с использованием местной анестезии.
Дистрофия сетчатки глаза лечение и ход операции
Имплантант из коллагена (ширина – 6 мм, длина – 20 мм) пропитывается антиоксидантным или сосудорасширяющим препаратом и через разрез в конъюнктиве вводится в субтеноново пространство (нижненосовый или нижневисочный квадрант, 8 мм от лимба) без накладывания швов. На протяжении 10 послеоперационных дней проводятся закапывания против возникновения воспалений.
Результаты:
Коллагеновая губка «Ксенопласт» вводится в субтеноновое пространство для расширения сосудов за счет развивающегося асептического воспаления в окружающих его тканях микроциркуляторного русла. Этим стимулируется с новообразованными сосудами рост соединительной ткани.
По прошествии 1-2 месяцев с дня проведения операции в месте введения губки происходит формирование грануляционной ткани. Уже после 2-3 месяцев губка совершенно рассасывается, а степень васкуляризации новообразованных эписклеральных тканей остается довольно высокой.
Улучшение кровотока в сосудистой оболочке, которая участвует в кровоснабжении сетчатки и диска зрительного нерва является фактором, который приводит к повышению остроты на 61.4%, также и к расширению на 75,3%, поля зрения.
Операция, в ходе которой корректируется дистрофия сетчатки глаза, может проводиться неоднократно, однако не чаще, чем по истечению 2 месяцев со дня проведения предыдущей.
Показания:
Коррекция остроты зрения до 0,4 Д:
- При наличии пигментной абиотрофии сетчатки
- При наличии сухой формы хориоретинальной центральной дистрофии сетчатки
Не всем пациентам с диагнозом дистрофия сетчатки глаза могут рекомендовать оперативные вмешательства. Поэтому необходимо заранее знать об имеющихся противопоказаниях:
- Возраст больше 75 лет
- Зрение с остротой ниже 0,02 Д
- Тяжелые некомпенсированные соматические заболевания (коллагенозы, ГБ III ст., онкологические и пр.)
- Сахарный диабет
Также дистрофия сетчатки не лечится в период, когда в организме протекают любые воспалительные процессы, в том числе и касающиеся заболевания глаз.
Макулодистрофия «влажная форма»
Сейчас одним из методов наиболее эффективного лечения макулодистрофии «влажных» форм считается введение люцентиса (ингибитора роста новообразовывающихся сосудов) в стекловидное тело. Это приводит к замедлению прогрессии снижения центрального зрения, а также к восстановлению (частичному) остроты зрения примерно у 25-40% обратившихся пациентов, стабилизации ее у 95%. 0,05мл (0,5 мг).
Дистрофия сетчатки корректируется в несколько этапов: три первых инъекции частотой 1 р/месяц выполняют последовательно в течение трех месяцев. После этого лечение Люцентисом прекращается, наступает фаза стабилизации, и не реже 1 р/месяц проверяется острота зрения. Между двумя дозами вводимого препарата необходим интервал в 1 месяц. Лечение Люцентисом заболевания «Дистрофия сетчатки глаза» должен проводить только врач-офтальмолог, соблюдая асептические условия.
Фотодинамическая терапия
Еще одна наиболее эффективная лечебная методика, применяемая для лечения центральной дистрофии сетчатки «влажной» формы при формировании неоваскулярной субретинальной мембраны. Проводится лечение следующим образом: пациенту в вену вводят фотосенсибилизатор Визудин (специальное вещество, накапливающееся под сетчаткой в неоваскулярной патологической мембране). После этого облучается лазером (специалистом задаваемой длиной волны) центральная зона сетчатки, поглощаемая этим фотосенсибилизатором. Неоваскулярная патологическая мембрана разрушается под сетчаткой, в результате чего частично заболевание дистрофия сетчатки излечивается. Для устойчивого эффекта требуется 3 сеанса фотодинамической терапии, интервал между которыми 2-3 месяца.
Барраж макулярной области
Такая операция проводится с целью лечения определенных форм центральной дистрофии сетчатки «влажной». По кругу около центральной зоны сетчатки на нее наносятся лазеркоагуляты. Обычно после этой процедуры отек сетчатки проходит, с частичным или полным восстановлением зрительных функций.
Как и любая другая болезнь, дистрофия сетчатки легче предупреждается, чем лечится. Поэтому соблюдение несложных профилактических мероприятий, помогает снизить вероятность развития заболевания. А именно: здоровый образ жизни, сбалансированное питание, с необходимыми микроэлементами и витаминами, обязательное наличие умеренных физических нагрузок, систематическое посещение офтальмолога (достаточно одного-двух раз в год, при отсутствии жалоб) и обязательное лечение хронических заболеваний.
Источник
Основная цель данной процедуры – остановка дистрофических и дегенеративных процессов в сетчатке глаза. С помощью лазера можно ликвидировать патологические новообразования, а также устранить некоторые последствия сосудистых недугов.
Благодаря точечному влиянию лазерного луча, риск обострений в будущем минимален, а высокая точность воздействия обеспечивает хороший результат лечения. Кроме того, для осуществления лазеркоагуляции общий наркоз не требуется, что значительно сужает число противопоказаний к ней.
Преимущества лазерной коагуляции сетчатки глаза перед обычным оперативным вмешательством
Рассматриваемая манипуляция имеет ряд положительных сторон:
- Отсутствие надобности в предварительной подготовке.
- Бесконтактное лечение. Руки доктора с операционным участком не соприкасаются.
- Минимальное количество побочных эффектов. Благодаря стерильности лазерного луча риск занесения инфекции минимален, а точность инструмента дает возможность избежать кровотечений и рубцевания тканей в будущем. Кроме того, в ходе процедуры пациент не испытывает боли, а лишь незначительный дискомфорт от вспышек лазера.
- Отсутствие необходимости в госпитализации. Процедуру проводят в амбулаторном режиме без общего наркоза. По завершению лазерной коагуляции пациента отпускают домой. В некоторых случаях, для полного излечения требуется повторная процедура.
- Быстрое восстановление после лечения. Пациент в кратчайшие сроки возвращается к привычному образу жизни.
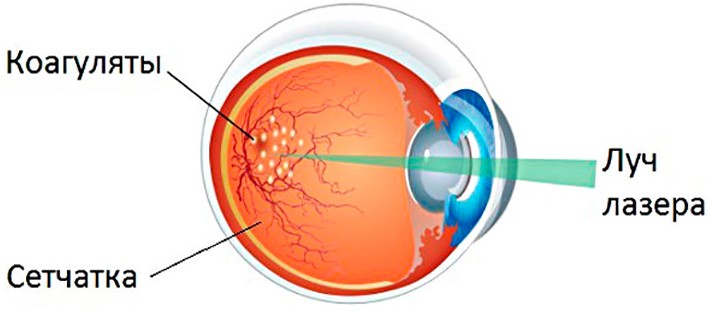
Лазерная коагуляция сетчатки глаза – виды операций и показания к ним
На сегодняшний день, существует несколько видов лазерной коагуляции сетчатки:
1. Барьерная
В данном случае микрокоагулянты наносят рядом с макулой в виде нескольких рядов. В результате манипуляции создается определенный барьер, что приостанавливает патологические процессы в сетчатке.
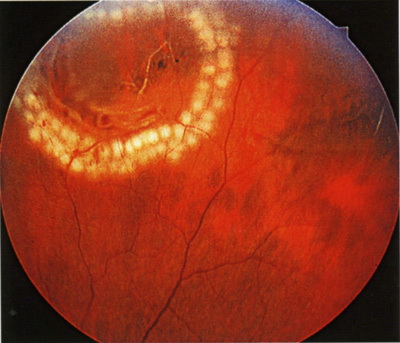
К указанной технологии обращаются при следующих патологических состояниях:
- Пороки в структуре сетчатки.
- Диабетическая ретинопатия.
- Высокая степень близорукости, при которой повышен риск отслоения сетчатки.
- Сосудистые недуги.
- Поражение центральной области сетчатки, что сказывается на качестве зрения и диагностируется у пожилых людей.
2. Панретинальная
Предусматривает коагуляцию всего участка сетчатки, кроме зоны зрительного нерва.
За один сеанс доктор наносит максимум 800 микроожогов.
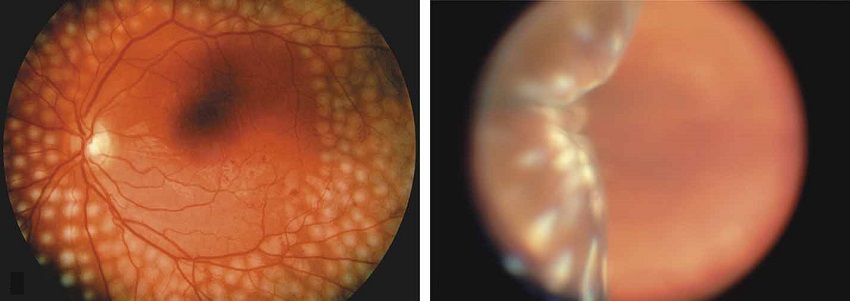
Для получения нужного эффекта 1 процедуры недостаточно: соответствующий специалист назначает от 3 до 5 сеансов, в зависимости от стадии заболевания.
Рассматриваемая лазерная технология лечения сетчатки показана при выраженном пролиферативном процессе, либо в случае обширного отслоения сетчатки.
3. Периферическая
Ее также именуют ограничительной, — специалист укрепляет только периферический участок сетчатки.
Является профилактической процедурой, нацеленной на предупреждение отслойки сетчатки.
Проводят такую манипуляцию в амбулаторных условиях, под местной анестезией. Один сеанс занимает около 15 минут.
Рассматриваемый вид лазерной коагуляции сетчатки могут проводить в следующих случаях:
- Высокая степень близорукости. У беременных женщин в подобной ситуации периферическая лазеркоагуляция дает возможность рожать естественным путем. При отсутствии должного лечения естественные роды могут закончится разрывом и отслоением внутренней оболочки глаза.
- Скачки артериального давления.
- Черепно-мозговая травма.
- Сахарный диабет.
4. Фокальная
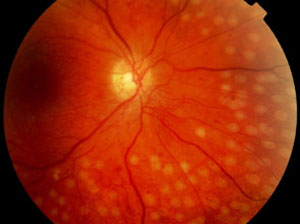 Коагуляцию осуществляют на определенных зонах сетчатки при следующих состояниях:
Коагуляцию осуществляют на определенных зонах сетчатки при следующих состояниях:
- Мизерные новообразования на внутреннем слое глаза.
- Разрывы сетчатки, что имеют локальный характер.
- Точечные кровоизлияния.
5. Секторальная
На сетчатку воздействуют лазерным лучом в рамках пораженной секции.
К подобному лечению прибегают при наличии дистрофических и ишемических трансформаций в зоне с плохим кровообращением.
Основным показанием к проведению рассматриваемой лазеркоагуляции является сосудистая патология сетчатки.
6. Барраж макулярной области
Актуален при диагностировании центральной дистрофии сетчатки.
В ходе манипуляции хирург по периметру центральной области наносит строго дозированные микрокоагуляции.
Благодаря указанному лечению, можно уменьшить отечность сетчатки и полностью/частично восстановить зрительные способности.
7. Лазеркоагуляция субретинальной неоваскулярной мембраны
Лазерный луч в подобной ситуации будет способствовать угнетению роста новообразованных кровеносных сосудов. Это сказывается на кровообращении в указанных сосудах и замедляет экссудативные процессы в глазном дне.
Согласно проведенным исследованиям подобный вид лечения дает возможность стабилизировать дегенеративный процесс. Что же касается зрительных функций — они улучшаются только в 13% случаев.
Кроме того, для поддержания сетчатки в хорошем состоянии указанную процедуру необходимо повторять каждые 3-6 месяцев.
Противопоказания к проведению лазерной коагуляции глаза
Рассматриваемую манипуляцию не проводят при наличии у пациента следующих патологий:
- Высокая степень дальнозоркости либо близорукости является ограничением для осуществления данного типа лечения.
- Помутнение оболочек глаза, а также катаракта. При подобных состояниях хирург не способен четко визуализировать операционный участок и устранить присутствующий дефект.
- Наличие эпиретинального глиоза. В процессе указанного недуга образовывается тонкая пленка, через которую лазерному лучу пробиться достаточно сложно.
- Множественные кровоизлияния в зоне глазного дна. Перед лазеркоагуляцией такие геморрагии устраняют посредством терапевтических мероприятий.
- Психические расстройства.
Выполнение лазерной коагуляции сетчатки – подготовка пациента и этапы операции
Перед проведением данной процедуры с целью выявления противопоказаний, а также для определения точной локализации дегенеративных участков проводят следующие диагностические мероприятия:
- Флуоресцентная ангиография. Внутреннюю оболочку глазного яблока исследуют для определения дозировки микроожогов и участков их нанесения.
- Прямая офтальмоскопия. Дает возможность изучить диск глазного нерва, глазное дно, а также сетчатку.
- Биомикроскопия глаза. Помогает определить прозрачность структур глазного яблока.
- Визометрия. Нужна для точной установки остроты зрения. Следует отметить, что рассматриваемый вид лечения сетчатки нацелен на предотвращение ухудшение зрительных способностей, но не на полное восстановление зрения.
Видео: Лазерная коагуляция сетчатки
Алгоритм процедуры следующий:
- Применение капельной — либо инъекционной — анестезии.
- Закапывание глазных капель, что расширяют зрачки. После этого пациента усаживают перед оборудованием. Подбородок фиксируется на нижней планке прибора, а лоб упирается в верхнюю.
- Установка линзы Гольдмана, благодаря которой обеспечивается фокусировка над участками, что требуют коагуляции. Данная линза призвана также оберегать веки от ожогов и предотвращать непроизвольные движения.
- Нанесение коагулятов. На данном этапе пациент может испытывать небольшой дискомфорт, связанный со вспышками света в глазах. Кроме того, взгляд постоянно должен быть нацелен в одну точку, что особо сложно для неусидчивых пациентов. Во время коагуляции, вследствие резкого повышения температур, выделение крови не происходит, а хорошо разогретая ткань отлично «приклеивается» к соседним слоям. Благодаря этому сетчатка достаточно прочно соединяется с кровеносными сосудами, которые ее питают. Для контроля над ходом операции офтальмолог использует стереомикроскоп.
- Снятие линзы. Взгляд при этом нужно направить вверх.
- Обработка глаза антисептическими средствами.
Цена операции лазерная коагуляция сетчатки в клиниках России
Стоимость рассматриваемой процедуры будет определяться престижем медицинского учреждения, где будут проводить операцию, репутацией врача, а также сложностью патологического процесса в структурах глазного яблока.
В целом же, цены на лазерное лечение сетчатки на сегодняшний день приблизительно следующие:
- Барьерная лазерная коагуляция обойдется в среднем в 8000 рублей.
- Стоимость за 1 процедуру панретиальной лазеркоагуляции стартует от 5 тыс. рублей. Хотя в некоторых престижных клиниках Москвы аналогичная процедура может достигать 30 тыс. рублей.
- Цена за периферическую лазеркоагуляцию варьируется в пределах от 5 до 15 тыс. рублей.
- Стоимость фокальной и секторальной лазеркоагуляции определятся категорией сложности заболевания — и, в среднем, составляет 10 тыс. рублей.
Источник


