Лазерная коррекция помутнение роговицы
С помощью лазерной коррекции зрения можно не только исправить близорукость, дальнозоркость и астигматизм, но и различные патологии роговицы. Одной из наиболее распространенных среди них является ее помутнение. Как избавиться от помутнения роговицы при помощи лазерной коррекции зрения?
Помутнение роговицы глаза часто возникает на фоне недолеченного кератита или является последствием дистрофии различного генеза. Помутнения всегда сопровождаются разным видами аметропии, например, близорукостью, дальнозоркостью или астигматизмом.
Данная патология роговой оболочки глаза существенно мешает качественной коррекции зрения не только из-за самого помутнения, но и в связи с ухудшением пропускания света. Кроме того, роговица человеческого глаза утрачивает присущую ей первоначально сферическую форму, что также негативно сказывается на качестве зрения.
Почему возникает помутнение роговицы?
Помутнение роговицы глаза может возникать при разных обстоятельствах. Наиболее распространенными среди них являются:
- травма или любое физическое повреждение роговицы;
- повреждение роговой оболочки вследствие ожога;
- поражение роговицы вирусной инфекцией.

По мнению врачей-офтальмологов, риск возникновения помутнения существенно возрастает при нарушении правил использования контактных линз. Например, если не снимать их перед сном, то роговица помутнеет с большой долей вероятности. Основными симптомами нарушения являются: покраснение глаз, светобоязнь, повышенное выделение слезы. Объективно говоря, помутнение роговицы может заметить и обычный человек, а не только врач-офтальмолог.
Одной из разновидностей патологии является бельмо, которое всегда имеет белую окраску. Что касается снижения зрительных функций, то они напрямую зависят от того, какова площадь поврежденной роговой оболочки глаза. В любом случае, помутнение глазной роговицы негативно сказывается на зрении.
Применение лазера в лечении помутнений роговицы
С целью лечения различных заболеваний роговицы сегодня широко используется метод ФРК (фоторефракционная кератэктомия). Впервые данная технология была применена в середине 80-х годов прошлого века в Германии.
Сегодня данная эксимерная методика применяется для лечения различного рода патологий роговой оболочки глаза. Во время проведения ФРК лазер, согласно «указаниям» компьютерной программы, всего за несколько минут удаляет поврежденную часть роговицы. Это необходимо для дальнейшего лечебного воздействия, в том числе устранения помутнений глаза, а также повышения прочности верхнего слоя роговой оболочки.
Достичь этого удается благодаря формированию постлазерной мембраны. Если же устранить помутнение полностью с помощью ФРК не удается, как, например, часто бывает при поражении глаза вирусами герпеса или аденовируса, вследствие чего на роговице образуются рубцы, то врачи могут сократить его интенсивность.
Подготовка пациента к проведению операции
Проведение ФРК основывается на трех основных этапах, включающих в себя: подготовительный процесс, непосредственно саму операцию и реабилитационный период. Подготовительный процесс при помутнении глазной роговицы мало чем отличается от подготовки к любому другому виду операции, он включает в себя сдачу анализов и проведение обследований. Как правило, это биохимия крови и флюорография. Кроме того, пациенту понадобится пройти терапевта, а также специалистов узкого профиля, например, эндокринолога или ревматолога.
Каждый из них должен будет выдать собственное заключение о состоянии здоровья человека и, соответственно, направление на сдачу дополнительных анализов. Фоторефракционная кератэктомия не проводится в периоды обострения хронических заболеваний, а также во время ОРВИ и ОРЗ.
Если ранее пациент использовал линзы, то их ношение необходимо прекратить за семь дней до операции. Если же офтальмологом ему были рекомендованы жесткие линзы, то отказаться от их ношения придется за две недели. Для того, чтобы избежать воспалений после операции роговицы, красить глаза, брови, а также пользоваться тенями для век в день проведения лазерной коррекции не стоит.
Поэтапное проведение лазерной коррекции
Лазерная коррекция помутнения роговицы осуществляется в следующем порядке.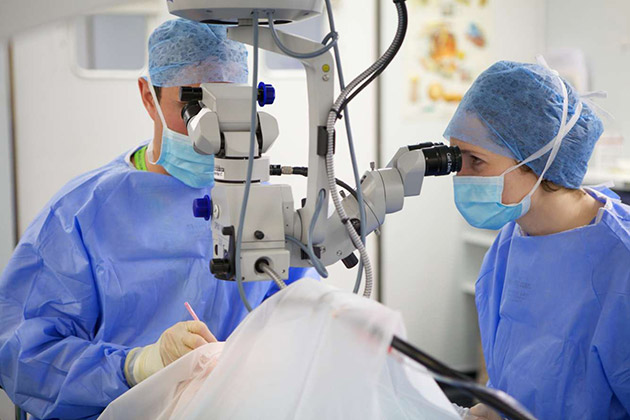
В самом начале врач-анестезиолог закапает в глаза специальные капли. Этот способ называется капельной анестезией. Далее на глаз, роговица которого нуждается в лечении, устанавливается специальный векорасширитель, предназначенный для того, чтобы пациент не закрыл глаза во время операции. После этого врач просит пациента сконцентрировать внимание на светящейся точке внутри аппарата. При необходимости может быть осуществлена установка специального вакуумного кольца.
Когда все необходимые процедуры завершены врач осуществляет удаление той части эпителия роговицы, которая и стала причиной помутнения глаза. Затем хирург с помощью лазера формирует роговую оболочку с необходимыми параметрами. По завершении операции поверхность глаза обрабатывается дезинфицирующим средством, закапываются противовоспалительные лекарственные препараты и устанавливается временная линза. Ее ношение способствует защите прооперированного глаза от внешних воздействий.
Реабилитационный период после операции роговицы
По завершении лечения особое внимание следует уделить реабилитационному периоду.
В это время нужно употреблять в пищу как можно больше витаминов группы А и С. Под запрет попадают жирное мясо, жареные блюда и алкогольные напитки. Кроме того, стоит сократить физические нагрузки и не поднимать тяжестей. Отказаться стоит и от использования декоративной косметики. Соблюдение этих простых рекомендаций поможет в восстановлении роговицы.
Источник
При проведении лазерного кератомилеза (ЛАСИК) очень важную роль играет толщина роговичного лоскута, так как именно этот параметр определяет биомеханические свойства роговицы в дальнейшем. При этом главное найти золотую середину. При формировании очень тонкого лоскута с применением фемтосекундного лазера (толщина менее 110 нм) заживление роговицы будет значительно быстрее. Также при суббоуменном ЛАСИК болевой синдром практически отсутствует, а риск послеоперационной эктазии роговицы сведен к минимуму. При этом отмечается высокая острота зрения после операции. Однако, при формировании тонкого лоскута нарушаются биомеханические свойства роговицы в послеоперационном периоде.

В большинстве случаев помутнение роговицы связано с влиянием внешних факторов: ожог, травма, инфекция, в том числе и вирусная, язвенный дефект или послеоперационное осложнение. Одним из факторов риска является длительное непрерывное ношение контактных линз, так как при этом возрастает риск инфицирования роговицы.
Виды помутнений
Интенсивность и размер помутнения роговицы может различаться: бельмо, облачко, пятно. Облачко представляет собой ограниченное помутнение, которое с трудом удается выявить при осмотре. Если такие серые помутнения сформировались в области макулы, то острота зрения несколько снижается. Пятнами называют ограниченные и довольно интенсивные помутнения в центральной или периферической области. При центральной локализации пятна значительно снижают остроту зрения. Бельмо формируется в результате рубцовых изменений. Оно может занимать только часть роговицы или всю ее поверхность.
Симптомы
При помутнении роговицы возникает фотофобия, покраснение глаз, слезотечение. Его почти во всех случаях можно определить без использования специальных методик. Бельмо обычно окрашено в белый цвет, иногда оно представлено локальным рубцом. Снижение остроты зрения напрямую зависит от области поражения роговицы. Помутнения способствуют искажению зрения и формированию астигматизма. Если поражается оптическая часть роговичной оболочки, то степень снижения зрения более значительная.
По сути помутнения представляют собой воспалительную инфильтрацию с элементами дегенерации и дистрофии. При рубцевании поврежденных тканей формируется бельмо.
Обычно помутнения окрашены в серый или белый веет, имеют блестящую поверхность, иногда в этой зоне можно выявить признаки васкуляризации (сосудистое бельмо). При центральном плотном бельме у пациента зрение падает вплоть до светоощущения.
При язвенном дефекте роговицы образуется плотное бельмо, которое имеет сращения с радужкой. В этом случае обычно формируется вторичная глаукома. При повышении внутриглазного давления происходит истончение и растягивание бельма. Оно приобретает вид стафиломы (эктазированное бельмо).
Лечение
При наличии остаточных воспалительных явлений в области бельма, нужно провести противовоспалительную и рассасывающую терапию. Для этого используют глюкокортикостероиды в форме капель и мазей.
Чтобы улучшить рассасывание воспалительного инфильтрата закапывают 1-2% этилморфина гидрохлорид. Препарат этот можно вводить в конъюнктиву (через день по одной дозе 2% раствора). Для местных инстилляций используют также лидазу, йодид калия. В конъюнктивальный мешок можно закладывать желтую ртутную мазь (1-2%). Протеолитические ферменты также можно вводить в конъюнктиву (курс терапии составляет 10 дней).
Чтобы сделать рубцовую ткань менее грубой, можно назначить электрофорез с применением гидрокортизона. Для рассасывания рубцов используют ультразвук, электрофорез с лидазой, алоэ, йодидом калия. Курсы физиотерапии повторяют каждые два месяца, при этом производят смену лекарства, используемого для электрофореза.
Можно улучшить состояние роговицы путем назначения биогенных стимуляторов, которые вводят подкожно. При специфическом процессе, ставшим причиной помутнения роговицы (туберкулез, сифилис и т.д.), следует направить усилия на лечение основного заболевания. При вторичной глаукоме полезными оказываются инстилляции раствора пилокарпина, тимолола, прием диакарба перорально.
При грубом бельме консервативные методики лечения оказываются неэффективными. При наличии показаний таким пациентам проводят хирургическое удаление. Обычно оно включает сквозную пересадку роговицы, при которой удаляется часть роговицы (вся ее толща), взамен которой пересаживается донорский трансплантат (вместе с эндотелиальной выстилкой). Также можно заменить только внутренний слой роговицы с эндотелием.
Следует еще раз отметить, что помутнение роговицы представляет собой серьезное заболевание, в связи с чем при наличии симптомов, следует незамедлительно обратиться к врачу. При этом важно выбрать качественную и надежную клинику, в которой окажут квалифицированную помощь. Ниже приведен рейтинг офтальмологических больниц, в которых могут провести обследование и назначить лечение при помутнении роговицы.
Источник
Помутнение роговицы, возникновение которого связано с повреждением глаза вследствие воспалительного либо язвенного процесса с образованием непрозрачного рубца, называют бельмом или лейкомой.
Процессы рубцевания роговицы делают ее непрозрачной, неспособной пропускать потоки света к внутренним оптическим структурам глазного яблока. Сначала роговица с бельмом выглядит фарфорово-белой, но с течением времени в бельме происходит жировое перерождение, внутрь прорастают кровеносные сосуды. Это приводит к изменению оттенка лейкомы с белого на желтоватый.
Размер бельма и местоположение его на роговице значительно влияют на качество зрения. Так, расположенное напротив зрачка, оно может серьезно снизить зрение, нередко до наступления слепоты. Бельма, локализованные на периферии роговичной поверхности, в большинстве случаев практически не влияют на качество зрения.
Почему возникает бельмо?
Бельма возникают в процессе рубцовых изменений ткани роговицы к которым могут приводить следующие заболевания и состояния:
- Язвенный кератит
- Травматические поражения роговицы (ранения, ожоги)
- Офтальмологические операции
- Заболевания конъюнктивы
- Врожденные помутнения роговицы
Какие бывают бельма
Бельма (лейкомы) роговицы бывают врожденными и приобретенными.
Врожденное бельмо может возникнуть у плода во внутриутробном периоде из-за бактерий или вирусов, поразивших роговицу глаза.
Приобретенные бельма возникают после рождения, вследствие вышеперечисленных причин и встречается в разы чаще врожденных.
По форме принято выделять следующие их виды: облачко, пятно и собственно рубец (бельмо).
Бельмо и его осложнения
Поверхность бельма (лейкомы), возникшего в результате изъязвления роговицы либо ее механического повреждения, как правило, шероховатая и неровная. Сама роговица в проекции бельма зачастую оказывается истонченной. Кроме того, при наличии бельма на роговице иногда возникают спайки с радужкой, что становится причиной деформации зрачка, а также развития вторичной глаукомы.
Снижение остроты зрения, вызванное возникновением бельма (лейкомы), сопровождается целым рядом серьезных осложнений: высокой степенью миопии, спазмом аккомодации, аккомодативной и мышечной астенопией, косоглазием, нистагмом (непроизвольным дрожанием глаз).
Диагностика бельма
Диагностика бельма трудности не представляет, так как оно визуализируется невооруженным глазом. При офтальмологическом осмотре возможно детальное исследование образования при помощи щелевой лампы и определение глубины помутнения. Кроме того, обязательно назначение офтальмоскопии, при которой, с помощью необходимых инструментов, проводится тщательная ревизия глазного дна. Она помогает получить рефлекс с глазного дна и выяснить степень прозрачности лейкомы.
Лечение бельма
Медикаментозная терапия при лечении бельма проводится в случае протекающих в роговице остаточных воспалительных процессов. При этом выбор лекарственных средств напрямую связан с причиной заболевания — это противотуберкулезные или противовирусные медикаменты, которые в редких случаях приводят к незначительному просветлению лейкомы. Однако лекарственное лечение не может вернуть остроту зрения и не излечивает от бельма полностью.
Современным эффективным способом радикального избавления от бельма специалисты считают выполнение хирургической операции – кератопластики. В результате довольно сложного хирургического вмешательства поврежденный участок роговицы с бельмом заменяется на абсолютно прозрачный трансплантат. В процессе операции может использоваться донорская ткань или специальный роговичный трансплантат, производимый по специальной технологии, как медицинское изделие.
Операцию выполняют амбулаторно, с применением местною анестезии или общего наркоза.
Реабилитационный период после операции кератопластики может занять довольно много времени — до года включительно. Это обусловлено индивидуальными особенностями роговицы пациента, его возрастом и состоянием здоровья. В течение всего времени реабилитации обязательно регулярно (по составленному графику) посещать офтальмолога.
Прогноз при выполнении кератопластики в большинстве случаев благоприятный.
Профилактика
С целью предупреждения возникновения бельм (лейком) необходимо своевременно и адекватно излечивать любые повреждения роговицы, купировать ее воспалительные процессы. Для этого при любом дискомфорте или боли в области глаз нужно сразу обращаться к специалисту-офтальмологу.
Источник
Одним из кардинальных способов улучшить зрение при миопии является операция по лазерной коррекции. Но часто прекрасное настроение, появившееся у пациента в связи с новым, ясным взглядом на мир, бывает испорчено неожиданно возникшими симптомами конъюнктивита. Почему бывает конъюнктивит после лазерной коррекции зрения?
Чтобы разобраться в возможных вариантах осложнений после лазерной коррекции зрения, надо понять, какие виды операций по лазерной коррекции практикуются на сегодняшний день.
Виды операций по лазерной коррекции зрения

Современная офтальмология предлагает несколько разновидностей данных операций, которые эффективно исправляют близорукость, дальнозоркость и астигматизм. У каждого из них есть свои плюсы и минусы:
- Фоторефрактивная кератэктомия (ФРК) — методика, при которой происходит срезание эпителиальной ткани, а затем испарение при помощи лазера поверхностного слоя роговицы и изменение ее кривизны, благодаря чему нормализуется зрение. Особенностью восстановительного периода является необходимость ношения около 7 дней специальной лечебной линзы и длительный период общего восстановления. Осложнением данного метода является помутнение роговицы — хейз, он может длиться несколько месяцев.
- Лазерный эпителиальный кератомилез (LASIK) — разновидность ФРК, при котором поверхность снятой при помощи лазера роговицы закрывается слоем сохраненной эпителиальной ткани. Это ускоряет процесс послеоперационного восстановления и уменьшает возможность появления хейза. Требует ношения лечебной линзы на протяжении 3-х дней.
- Фемтосекундная лазерная коррекция (ReLEx Smile) — методика, при которой не требуется смещения роговичного эпителия, благодаря чему данный вариант подходит для пациентов с тонким роговичным слоем. Человек может вернуться к привычному образу жизни: водить автомобиль, работать, не ограничивая себя в зрительных нагрузках, уже на следующий день после операции.

Данный перечень вариантов лазерной коррекции зрения охватывает лишь основные из современных методик и не является исчерпывающим. Помимо вышеперечисленных вариантов, существуют и смешанные методики, например, Эпи-ЛАСИК, СуперЛАСИК, СуперФемтоЛАСИК, ПресбиЛАСИК и ПресбиФемтоЛАСИК (для пациентов с пресбиопией), ТрансФРК и др.
Особенности операций лазерной коррекции
Хотя операция по лазерной коррекции зрения занимает всего лишь 10 – 20 минут, это полноценное оперативное вмешательство, которое нарушает целостность оболочек глаза. Речь идет о глазном эпителии, боуменовой оболочке и непосредственно роговице. При разных методиках степень вмешательства различна, поэтому отличаются и сроки восстановления.
При проведении операции обеспечивается полная стерильность, по ее завершении закапывают специальные противовоспалительные капли широкого спектра действия. Обычно первый час-полтора после операции пациент остается под наблюдением врачей, после чего, при наличии положительной динамики, может отправиться домой.
Каждому пациенту выдается на руки памятка, в которой подробно расписано, какие действия нежелательно осуществлять в послеоперационный период. В целях успешного восстановления необходимо строго соблюдать данные рекомендации:

- Закапывать в глаза прописанные капли, не нарушая режим их применения.
- Не дотрагиваться до глаз, не тереть их в течение первых суток после операции.
- Отказаться от алкоголя за сутки перед операцией и 2 – 3 дня после ее проведения, поскольку он может вызвать припухлость глаз.
- На протяжении 2 – 3 дней не допускать попадания в глаза мыла/шампуня.
- Не пользоваться декоративной косметикой 7 – 10 дней.
- Около недели нельзя посещать баню, сауну, бассейн, открытые водоемы.
- Нельзя загорать, для пребывания на ярком солнце необходимо применять солнцезащитные очки.
Осложнения
В зависимости от вида операции возможно присутствие болевого синдрома (резь в глазах, особенно при воздействии яркого света), который сохраняется до 3-5 дней. Помимо этого, глаза могут чесаться, иногда очень сильно. Часто присутствует ощущение инородного тела в глазу, слезотечение. Все эти симптомы похожи на конъюнктивит, но им не являются. Непосредственно конъюнктивит в качестве осложнения после операции по лазерной коррекции зрения не указан ни в одной из памяток, выдаваемых врачом. Однако в специализированной медицинской литературе значительное место занимают случаи лечения таких возможных осложнений, как:
- Хейз (помутнение роговицы);
- Синдром «сухого глаза»;
- Конъюнктивит невыясненной этиологии.
Стоит более подробно рассмотреть каждый из вариантов, чтобы понять причины возникновения и определиться с действиями в каждом конкретном случае.
Хейз, или помутнение роговицы
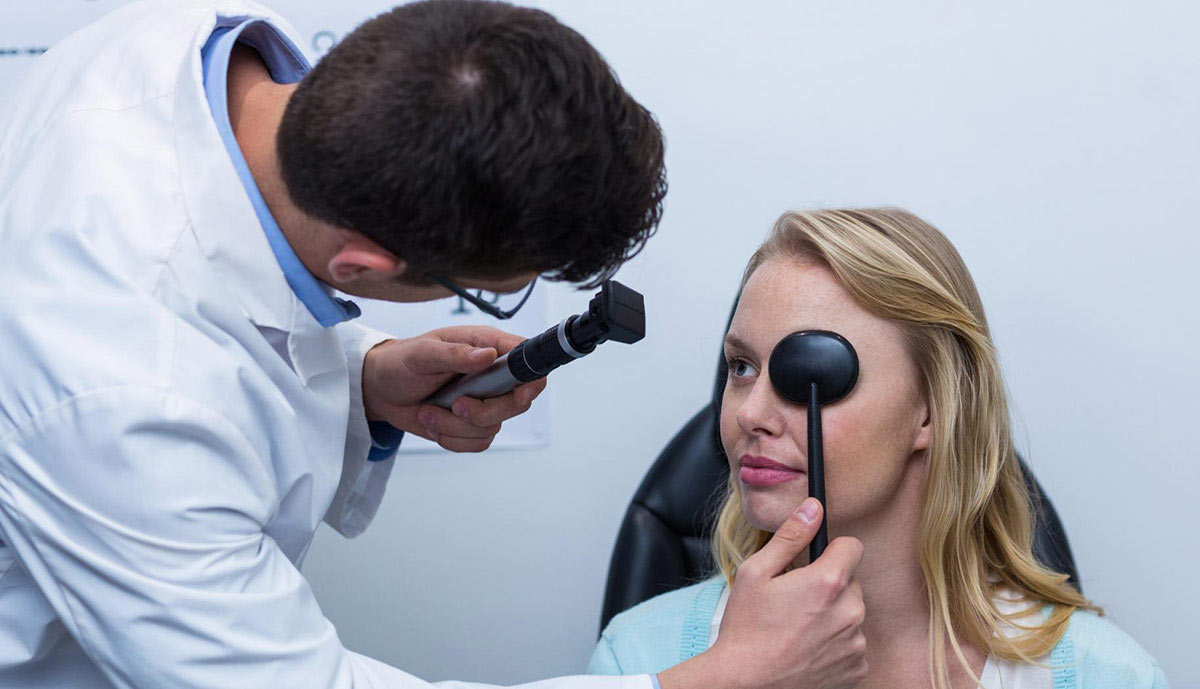
Хейз обычно возникает в случае проведения ФРК и представляет собой доброкачественное помутнение прооперированной роговицы глаза, которое в течение нескольких месяцев нормализуется. Иными словами, это осложнение является восстановительной реакцией нарушенного эпителиального слоя, которое достаточно изучено и поддается медикаментозной коррекции. При этом препаратами регулируется скорость процесса заживления, поскольку именно излишняя его активность приводит к помутнению роговицы и жалобами на ухудшения зрения.
Чтобы не осложнить протекание процесса, необходимо максимально точно следовать врачебным назначениям и показываться врачу при любых неприятных симптомах.
Следует помнить, что в ряде случаев хейз может оказаться аномально интенсивным, требуя более активного медикаментозного, лазерного либо хирургического лечения.
Синдром «сухого глаза», или сухой кератоконъюнктивит
Часто после операций по лазерной коррекции зрения происходит развитие синдрома «сухого глаза», что, по мнению врачей, связано с травмой, нанесенной нервным сплетениям роговицы во время оперативного вмешательства. При этом уменьшается частота миганий, стимулирующая выработку слезной жидкости. Полное восстановление роговицы требует длительного времени. После операции ReLEx Smile чувствительность роговицы полностью восстанавливается через 3 месяца, после LASIK через 6 месяцев, а после операции ФРК — через 12 месяцев. Все это время пациент находится в зоне риска появления такого осложнения, как синдром «сухого глаза».
Симптомы сухого кератоконъюнктивита: жжение и ощущение «песка» в глазах, покраснение, ощущение стянутости и сухость. Степень выраженности симптомов зависит от многих специфических факторов, понятных лишь рефракционным хирургам, стоит лишь отметить, что наиболее редко данное осложнение встречается при операциях по технологии ReLEx Smile.
Во всех случаях назначаются слезозаменяющие препараты минимум на один месяц, после чего их применение регулируется врачом по мере необходимости. Предпочтение отдается глазным каплям без консервантов, поскольку последние негативно влияют на травмированный участок глазной поверхности и замедляют процесс заживления.
Конъюнктивит невыясненной этиологии, переходящий в кератит
Это заболевание является осложнением после операции по лазерной коррекции зрения, оно может появиться на фоне сниженного после операции иммунитета. Пациенты могут столкнуться с симптомами конъюнктивита через 2 – 3 недели после операции. Это выраженное покраснение и отек конъюнктивы, болезненность, появление выделений, точечные инфильтраты. Обычно болезнь сопровождается снижением остроты зрения. Опасностью данного заболевания является быстрое распространение на область роговицы и превращение в кератит.
Подобные кератиты имеют затяжной характер, смешанную этиологию (чаще акантамебного и грибкового характера) и требуют тщательного медицинского наблюдения. Иногда проводится оперативное лечение с поднятием лоскута эпителиальной ткани и промыванием ложа роговицы.

Как можно видеть, причины осложнений разнообразны, иногда пациент не в состоянии понять, с чем именно он столкнулся, и бывает, что конъюнктивитом человек называет послеоперационное состояние, похожее по симптоматике. Тем не менее во всех случаях необходимо как можно скорее обратиться в клинику.
Источник

