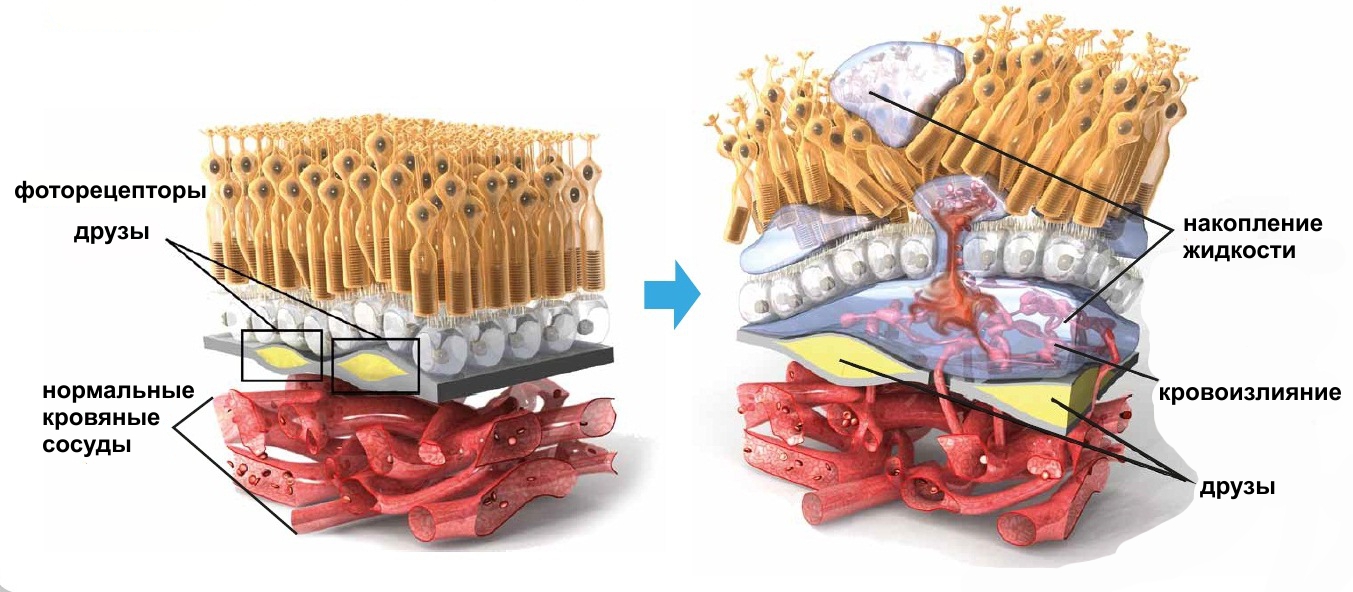
Лазерная коагуляция сетчатки недоношенным детям
Лазерное лечение ретинопатии недоношенных (РН) детей. Техника
Как упоминалось ранее, показаниями для лазерной коагуляции при ретинопатии недоношенных новорожденных являются поражение зоны II при наличии «плюс-болезни» (независимо от обширности области неоваскуляризации) и неоваскуляризация в зоне I, независимо от наличия «плюс-болезни».
Проведение анестезии при лазерном лечении ретинопатии недоношенных новорожденных. Авторы статьи предпочитают проводить лазерное лечение в неонатальном блоке интенсивной терапии (НБИТ) на фоне легкой внутривенной седации при мониторировании состояния пациента и обезболивания опиатами, без использования эндотрахеального наркоза во всех случаях, когда это возможно.
Техника выполнения лазерной коагуляции имеет большое значение для уменьшения продолжительности процедуры и вероятности осложнений со стороны других органов и систем. К сожалению, часто требуется проведение эндотрахеальной анестезии в связи с тяжестью сопутствующей сердечно-сосудистой патологии и интраоперационной десатурацией кислородом и брадикардией.
Тем не менее интубации у многих детей можно избежать, если на начальных этапах выполнения лазерной коагуляции пациент хорошо переносит лечение. Авторы статьи считают необходимым всегда проводить лечение в условиях операционной под контролем опытного детского анестезиолога или в неонатальном блоке интенсивной терапии (НБИТ) при доступности немедленного перехода на ИВЛ и при постоянном наблюдении пациента командой неонатологов.
Техника выполнения лазерной коагуляции при лечении ретинопатии недоношенных новорожденных
Авторы статьи выполняют лазерную коагуляцию с помощью лазера, излучающего в БИК-диапазоне (длина волны 810 нм). Преимуществом использования данного типа лазера является меньшее поглощение энергии сосудистой оболочкой хрусталика, которое может привести к развитию катаракты. Целью лечения является нанесение сливных лазерных коагулятов по всей ава-скулярной области сетчатки.
Крайне важно в конце процедуры произвести осмотр всего глазного дна методом непрямой офтальмоскопии, чтобы быть уверенным, что все участки аваскулярной сетчатки были коагулированы и что отсутствуют зазоры между коагулятами. Для ротации глазного яблока в целях обеспечения визуального контроля при проведении лазерной коагуляции наиболее периферических участков сетчатки используют депрессор склеры.
Депрессию склеры следует осуществлять осторожно, чтобы уменьшить проявления глазосердечного рефлекса и минимизировать вероятность прогрессивного помутнения оптических сред во время лазерной коагуляции. Авторы книги редко считают необходимым повторное выполнение коагуляции, в большинстве случаев достаточно однократной процедуры сливной лазерной коагуляции. Исключением является агрессивная задняя уменьшения продолжительности процедуры и вероятности осложнений со стороны других органов и систем.
К сожалению, часто требуется проведение эндотрахеальной анестезии в связи с тяжестью сопутствующей сердечно-сосудистой патологии и интраоперационной десатурацией кислородом и брадикардией.
Тем не менее интубации у многих детей можно избежать, если на начальных этапах выполнения лазерной коагуляции пациент хорошо переносит лечение. Авторы книги считают необходимым всегда проводить лечение в условиях операционной под контролем опытного детского анестезиолога или в неонатальном блоке интенсивной терапии (НБИТ) при доступности немедленного перехода на ИВЛ и при постоянном наблюдении пациента командой неонатологов.
— Также рекомендуем «Лечение IVa стадии ретинопатии недоношенных новорожденных. Тракционная отслойка сетчатки (ТОС)»
Оглавление темы «Лечение заболеваний глаз»:
- Лазерное лечение ретинопатии недоношенных (РН) детей. Техника
- Лечение IV стадии ретинопатии недоношенных новорожденных. Тракционная отслойка сетчатки (ТОС)
- Лечение V стадии ретинопатии недоношенных новорожденных. Рекомендации
- Неудачное лазерное лечение ретинопатии недоношенных новорожденных. Организация медицинской помощи
- Терапия ретинопатии недоношенных новорожденных антагонистами СЭФР. Рекомендации
- Техника 25G витрэктомии при ретинопатии недоношенных детей. Рекомендации
- Поражение глаз Toxocara canis. Техника операции
- Осложнения кератопротезирования. Группы заболеваний
- Техника витрэктомии у пациентов с кератопротезами. Рекомендации
- Пенетрация глазного яблока: диагностика, лечение
Источник
Коленко О.В., Егоров В.В., Сорокин Е.Л., Пшеничнов М.В., Кашура О.И.
Актуальность
Ретинопатия недоношенных (РН) занимает лидирующие позиции среди причин детской слепоты и слабовидения. В России РН встречается с частотой от 17 до 37,4% случаев. Столь большой разброс в частоте РН объясняется, региональными особенностями выхаживания недоношенных детей.
В Хабаровском крае, начиная с 2008 года, ежегодно рождается более 17 000 детей, что на 8-10 % больше, чем в предыдущие годы. В структуре недоношенных детей 3,5-4,0% составляют дети, родившиеся с экстремально низкой массой тела (ЭНМТ) [1].
В своём клиническом течении РН имеет две фазы: активную и рубцовую. Активная фаза заболевания характеризуется прогрессирующим течением и стадийностью процесса, длится в среднем 3-5 месяцев и завершается спонтанным или индуцированным (в результате крио- или лазеркоагуляции сетчатки) регрессом или фазой рубцевания с разной степенью остаточных изменений на глазном дне, вплоть до отслойки сетчатки [6]. Необходимо отметить, что выделение второго периода РН термином «рубцовый» практикуется только в России и странах ближнего зарубежья. В европейских странах и США в подобных случаях предпочитают использовать термин «регрессивная РН» или описывают эту картину как поздние осложнения РН [15].
Разработанная клиническая классификация рубцового периода [15], основанная на рекомендациях Международного Комитета по классификации (1987), позволяет точно определять степень патологического процесса в рубцовой фазе и планировать на этой основе меры по оказанию пациентам необходимой помощи. Выделяют 5 степеней остаточных изменений при РН (от минимальных изменений глазного дна до стадии тотальной отслойки сетчатки).
Рубцовый период РН характеризуется медленным, но часто неуклонно прогрессирующим течением пролиферативного процесса. Если в течение года ранее выявленные у ребёнка витреоретинальные изменения в заинтересованном глазу не претерпевают каких-либо изменений, то это свидетельствует о стабилизации патологического процесса. Развитие поздних осложнений выявляют у 31,2% пациентов в возрасте от 10 мес. до 17 лет. При благоприятных исходах заболевания основным видом осложнений, по данным литературы, являются прогрессирующие дистрофические изменения, витреоретинальные сращения, истончения сетчатки и разрывы на периферии глазного дна. Среди поздних осложнений, по данным литературы, у 20,1-46,7% недоношенных детей рубцовый период РН осложняется развитием поздней отслойки сетчатки [6, 14].
Зрительные функции у детей, перенесших РН, могут быть значительно снижены даже при благоприятных исходах заболевания и отсутствии грубых изменений в макулярной области [7, 8]. В связи с этим в Хабаровском крае разработана четкая организационная система раннего выявления, лечения и мониторинга за течением болезни с применением новейших технологий.
Оснащение Краевого перинатального центра Хабаровского края современным оборудованием (RET-САМ II, США) для проведения офтальмологического активного скрининга РН в группе риска и для динамического наблюдения за ее клиническим течением улучшило выявляемость РН в ранних стадиях.
Итогом проведенной работы явился внедренный в клиническую практику в 2008 году единый протокол оказания медицинской помощи недоношенным детям группы риска развития РН, утвержденный министерством здравоохранения Хабаровского края [2].
Первичное офтальмологическое обследование и динамическое наблюдение за картиной глазного дна осуществляется офтальмологами Перинатального центра. Первое офтальмологическое обследование проводится при достижении ребенком постконцептуального возраста 31-32 недель. При отсутствии признаков РН дальнейшие осмотры выполняются с интервалом в 2 недели до 44 недель постконцептуального возраста, при выявлении классической РН – еженедельно, при наличии «+»-болезни и задней агрессивной РН (AP-ROP) – 1 раз в 3 дня.
При выявлении предпороговой и пороговой стадий РН дети направляются для углубленного диагностического обследования и лечения в Хабаровский филиал ФГАУ МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России. Офтальмологическое обследование на этом этапе включает в себя биомикроскопию бинокулярной ручной щелевой лампой, цифровую ретиноскопию с помощью RET-САМ II (США), при необходимости – эхографию (835 Hamphery Instruments, США), другие необходимые исследования.
Наша клиника является одним из немногих офтальмологических учреждений в РФ, выполняющих весь спектр лазерного и витреоретинального хирургического лечения РН. Врачами филиала накоплен большой опыт по диспансерному наблюдению детей в активном и рубцовом периодах РН [3-5, 9-13].
Цель
Анализ отдаленных результатов лазерного лечения пороговых стадий РН.
Материал и методы
Методом сплошной выборки было отобрано 135 детей (245 глаз), которым была выполнена ЛК при пороговых стадиях РН (2008-2012гг.) и проанализированы отдалённые результаты проведённой ЛК сетчатки.
Структура детей по гестационному возрасту при рождении: менее 26 нед. – 5,9%, 27-28 нед. – 25,2%, 29-30 нед. – 33,3%, 31 нед. и более – 35,5%. Структура массы тела при рождении: ЭНМТ (IV ст. недоношенности, менее 1000г.) – 26 детей (19,3%), III ст. (1001-1500г.) – 62 ребёнка (45,9%), II ст. (1501-2000г.) – 45 детей (33,3%), I ст. (2001-2500г.) – 2 ребёнка (1,5%). Структура оперированных глаз (245 глаз) по стадии РН: III ст. «+» болезнь – 145 глаз (59,1%), задняя агрессивная форма (AP-ROP) – 96 глаз (39,9%), прочее – 4 глаза (1,6%).
Жителей г. Хабаровска было 51,8%, из Хабаровского края – 34,8%, из Сахалинской области – 7,4%, из Амурской области – 2,9%, из других регионов – 3,1%.
Всем детям выполнялась лазерная коагуляция аваскулярных зон сетчатки (офтальмологический лазер «Coherent Radiation» модель «Novus-2000», США). Лазерные операции выполнялись в специально приспособленной операционной, расположенной в анестезиологическом блоке.
Операции осуществлялись под масочным наркозом с использованием раствора фторотана. В зависимости от состояния ребенка, срока гестации, наличия сопутствующей патологии содержание фторотана в газовоздушной смеси колебалось от 0,9 до 2,9 объемных процентов. Во всех случаях в состав операционной бригады входили: лазерный хирург и медицинская сестра отделения лазерной хирургии, а также врач-анестезиолог и медицинская сестра-анестезист.
Достижение адекватного мидриаза является важным условием выполнения ЛК сетчатки. Нами применяется собственный способ расширения зрачка. В нижний конъюнктивальный свод помещается гемостатическая губка, пропитанная 1% раствором мидриацила и 2,5% раствором ирифрина. Через 30 минут практически во всех случаях достигался необходимый для проведения оперативного лечения мидриаз – не менее 5 мм. Длительность мидриаза составляет не менее 60-90 минут, что достаточно для проведения лазерной операции.
Лазерному воздействию подвергалась вся аваскулярная сетчатка II и III зон глазного дна. При наличии в I зоне участков ишемии и экссудации также проводилась их коагуляция. Одномоментно наносились от 960 до 2500 коагулятов. Диаметр пятна составлял от 400 до 600 мкм, плотность нанесения от 1/2 до 1 диаметра коагулята. Мощность: от 0,10 до 0,25 мВт; экспозиция: от 0,08 до 0,15 сек. Критерием эффективности ЛК являлось получение коагулята II порядка по L’Esperance.
Подавляющее большинство ЛК сетчатки выполнялось с помощью контактных линз: Quad Pediatric Laser Lens фирма «Volk» (США) и усовершенствованная линза «Mainster Wide Field» фирма «Ocular Instruments» (США), диаметр контактной поверхности которой был уменьшен со стандартных 15 до 11,5 мм.
В единичных случаях для нанесения лазерных коагулятов в области крайней периферии мы применяли трехзеркальную педиатрическую линзу производства фирмы «Ocular Instruments» (США). У одного ребенка мы столкнулись с выраженной депрессией дыхания и развитием апноэ во время лазерной коагуляции сетчатки при использовании контактных линз. В связи с чем этому ребенку на обоих глазах для коагуляции нами был использован лазерный налобный офтальмоскоп и бесконтактная линза 30 Дптр.
Во всех случаях при выполнении ЛК ребенок располагался на специально приспособленном моторизованном столике. При проведении стандартной лазерной операции ребенок располагался на боку перед щелевой лампой с интегрированным лазерным световодом. При выполнении ЛК сетчатки правого глаза ребенок лежал на левом боку, при лечении левого глаза ребенок переворачивался на правый бок. Медицинская сестра отделения лазерной хирургии фиксировала ребенка и при необходимости перемещала его во время лечения. При использовании налобного лазерного офтальмоскопа ребенок лежал на спине. Длительность операции на одном глазу варьировала от 20 до 40 минут. После выполнения ЛК все дети находились под наблюдением врача-анестезиолога филиала, затем на специализированной машине скорой помощи дети перевозились обратно в отделение выхаживания недоношенных перинатального центра.
Критерием эффективности выполнения ЛК являлся регресс болезни: отсутствие отслойки сетчатки, снижение экссудативной и геморрагической активности, обратное развитие неоваскуляризации сетчатки, а также нормализация калибра и хода ретинальных сосудов.
Следует отметить, что проведение ЛК сетчатки детям с РН зачастую осложнялось следующими факторами. При требуемом массивном объеме ЛК ее нужно было выполнять в условиях плохой визуализации и в максимально сжатые сроки (учитывая нежелательность длительного масочного наркоза). Существенную сложность создавали участки ретинальной экссудации и наличие ретинальных геморрагий, что принуждало постоянно варьировать параметрами лазерного воздействия, для получения адекватного коагулята. Вышеперечисленные факторы значительно увеличивали длительность лазерной операции, что нежелательно в условиях общего наркоза новорожденного.
Критерием оценки эффективности отдаленных результатов ЛК являлось обратное развитие (индуцированный регресс) РН по окончании активного периода и в отдалённом рубцовом периоде (спустя 1,5-5лет после лазерного лечения).
Результаты и обсуждение
Во всех глазах выполнение ЛК было проведено без осложнений. По окончании активного периода (постконцептуальный возраст 40-42 недели при типичном течении и 55 недель при задней агрессивной форме РН) индуцированный регресс достигнут на 213 глазах (86,9% случаев). Регресс процесса выражался в уменьшении вазопролиферации, завершении васкуляризации сетчатки, запустевании неполноценных новообразованных сосудов, нормализации калибра, а также хода ретинальных сосудов и отсутствии отслойки сетчатки.
На 32 глазах (13,1%) в активном периоде отмечалось прогрессирование заболевания в виде формирования витреоретинальных тяжей, вплоть до стадии отслойки сетчатки, что потребовало проведения ранних хирургических вмешательств.
Первичные хирургические витреоретинальные вмешательства после ЛК были выполнены у 21 ребёнка (32 глаза), при этом у 11 детей – в активном периоде, у 10 детей – в рубцовом периоде (в возрасте 6-12 мес.). В 66% случаев отслойка сетчатки возникла при задней агрессивной форме РН.
Формирование тракционной отслойки сетчатки в отдалённом рубцовом периоде выявлено у 2-х детей с индуцированным регрессом в возрасте 2-х и 3,5 лет при плановых диспансерных осмотрах.
В отдалённом периоде (1,5-5 лет после ЛК) у подавляющего большинства детей картина глазного дна соответствовала 1-2 степени остаточных изменений. Это выражалось наличием участков посткоагуляционной хориоретинальной атрофии с лёгкой гетеротопией сосудистого пучка. В 35 глазах (16,4%) отмечался нистагм, астигматизм, частичная атрофия зрительного нерва, миопия на фоне патологии центральной нервной системы (ДЦП, гидроцефалия).
В 10 глазах (4,6%) сформировались более грубые остаточные изменения глазного дна (3 степень рубцового периода).
В 32 глазах, несмотря на проведенную лазерную коагуляцию, сформировалась отслойка сетчатки, что потребовало выполнения эндовитреального хирургического вмешательства.
За последние 2 года нами не было выявлено ни одного запущенного случая РН при диспансерном наблюдения детей.
Анализ результатов работы МСЭ показал, что за последние 5 лет первичная детская инвалидность по зрению в г. Хабаровске и близлежащих районах края снизилась в 1,9 раза. Так, она составила, в 2012г. 1,2 случая на 10000 детского населения (против 2,3 случаев в 2008г). При этом, РН в ее структуре заняла предпоследнее место (13%) против III места в 2008г.
Выводы
1. Рубцовый период РН у 85-90% детей с ее обратным развитием после ЛК характеризовался минимальными остаточными структурными изменениями сетчатки (1-2 степени), что позволило сохранить зрительные функции у большинства детей.
2. Отслойка сетчатки после ЛК развилась в 13,1% случаев, при этом в 2/3 случаев – в активном периоде болезни, в 1/3 случаев – в первые 6-12 мес. после ЛК. Поздние отслойки сетчатки возникли лишь в 2 случаях через 2 и 3,5 года.
3. Отработанный нами организационный алгоритм своевременного выявления РН и лечения ее пороговых стадий позволили:
— предотвратить переход РН в необратимые терминальные инвалидизирующие стадии в 86,9% случаев;
— значительно уменьшить необходимость эндовитреальных вмешательств как в раннем возрасте (до 1 года), так и более старшем возрасте;
— снизить первичную инвалидность по зрению почти в 2 раза, при этом РН стала занимать предпоследнее место в структуре первичной инвалидности по зрению у детей.
Источник
Нателла Суханова – врач «Национального медицинского исследовательского Центра Здоровья Детей» Министерства здравоохранения РФ, член ассоциации детских офтальмологов России, член Научного Комитета МЦПБА «Радужка», специалист по редким глазным заболеваниям.
Ответы на вопросы:
Здравствуйте! В Москве есть клиника, которая делает операции по исправлению косоглазия путем укола в глаз? Через месяц якобы мышцы начинают работать правильно и все исправляется. Это правда? Выскажите пожалуйста свое мнение на эту тему, какие минусы и плюсы, надолго ли сохранится эффект?
— Да, такие операции есть, это правда. В мышцу вводится препарат на основе ботулотоксина. Иногда операция проводится в несколько этапов, это зависит от типа косоглазия. Какие плюсы: исправляется косметический дефект. Срок действия бывает разный, это зависит от угла косоглазия — от 3 месяцев до нескольких лет. Возможно, операцию придется делать повторно.
Если вам рекомендуют данную хирургическую манипуляцию, не отказывайтесь от этого метода, т.к. он дает очень хорошие результаты, и осложнений практически не бывает. Что может быть: может не исправиться косоглазие, но это максимум.
Нашей дочке 3,5 месяца, врожденная колобома сетчатки зрительного нерва, левый глаз здоровый. Хотелось бы понять, что в наших силах, что можно сделать в раннем возрасте?
— Данную патологию можно поддерживать только симптоматически, чтобы она не привела к дальнейшим осложнениям. К сожалению, больше ничего сделать нельзя. А чтобы разобраться что это за колобома, в первую очередь нужно обратиться к генетику.
Расскажите пожалуйста подробно про частичную атрофию зрительных нервов.
— Частичная атрофия зрительных нервов может подразумевать очень много разных патологий зрительного нерва, поэтому с каждым ребенком необходимо работать индивидуально и разбираться.
Как часто нужно наблюдаться у офтальмолога недоношенным детям, если риск ретинопатии снят?
— Если риск ретинопатии снят, ребенка, который родился до 26 недели — наблюдают до года 1 раз в 3 месяца; рожденного до 31 недели — раз в месяц до 6 месяцев паспортного возраста, далее раз в 3 месяца; рожденного в 32 и более недели — наблюдение раз в полгода. Профилактические осмотры проводят в год жизни ребенка. Если патологий не выявлено далее — в 3 года, 5 лет и 7 лет перед школой.
У ребенка 1 года (10 месяцев корригированного возраста) зрачки разного размера. Как это лечится, если самостоятельно ситуация не исправляется?
— Нужно обратиться к офтальмологу, чтобы измерить рефракцию. Возможно у ребенка есть врожденная близорукость.
Можно ли исправить зрение без операции?
— В зависимости от того, какой диагноз. Если это спазм аккомодации, исправляется с помощью гимнастики — ежедневной, длительной.
Комплекс упражнений сегодня можно легко найти в Интернете. Самые популярные: упражнения близь-даль: мы тренируем хрусталик, наводя его то на близкое расстояние, то на дальнее. Например, всем известное упражнение «Метка на стекле». Вы рисуете на стекле черную точку диаметром 4-5 мм, садитесь напротив окна на расстоянии 30 см и смотрите на эту точку. Потом уводите взгляд на самый дальний объект, который вы видите в окне. Делать 1 раз в день по 15-20 повторений.
У моей недоношенной двойни отслойка сетчатки 3 степени. Сказали, надо ехать в Санкт-Петербург на операцию. Я не могу дозвониться в больницу. Не знаю, что делать.
— Я рекомендую не тянуть с этим. Дозвониться туда сложно. Если есть рекомендация, нужно ехать срочно, так как отслойка сетчатки чревата полной потерей зрения. На сайте больницы указано, как к ним попасть.
Какая терапия частичной атрофии зрительного нерва? Нужен ли «Ретиноламин»? Как часто?
— Частичная атрофия зрительного нерва не лечится. «Ретиноламин» в зависимости от данных осмотра.
Недоношенность 4 месяца, ангиопатия. Рекомендации?
— По рекомендациям доктора.
Как часто нужно наблюдаться у офтальмолога ребенку после трех лет? 28 недель, была атрофия зрительного нерва, ретинопатия агрессивная задняя.
— Один раз в 6 месяцев для контроля рефракции, проверки глазного дна и выполнения дообследования, чтобы ребенок мог адаптироваться к школе.
Имеется ли протокол лечения дакриоцистита до года? Сильно гноится глаз у дочки, офтальмологи (их было 3) назначили все, кроме капель «Витабакт». «Тобрекс», «Сигницеф» и «Окомистин». В итоге глаза у ребенка покрылись болячками. После таких экспериментов хотелось бы понять: детям до года при дакриоцистите почему врачи не назначают «Витабакт»? Именно он помог старшим детям.
«Витабакт» назначается детям с рождения. В данном случае, возможно, было присоединение вторичной инфекции, поэтому «Витабакт» бы не справился. Были назначены более серьезные препараты.
Периферическая хореодистрофия — что это?
— Периферическая хореодистрофия — это дистрофия сетчатки глаза, которая возникает вторично, например, после высокой близорукости, хирургических лазерных вмешательств.
У ребенка после болезни выскакивает халязион. Что делать? 1,9 года.
— Халязион требует местного лечения: противовоспалительного, антибактериального. И если он не рассасывается — хирургического. К появлению халязионов приводит снижение иммунитета —необходимо обратиться к педиатру, чтобы проверить иммунный статус.
Сын родился на 29 неделе, скоро нам год. Ретинопатия 1 стадии, регресс, находимся под наблюдением. Заметила, что редко косят глаза. Беспокоюсь, записались к офтальмологу.
— Да, обязательно нужно к офтальмологу на прием, т.к. скорее всего у ребенка появилась патология рефракции, что необходимо лечить с помощью ношения очков.
У нашей малышки зрачки разного размера, на улице днем одинаковые, при комнатном освещении разные. Что это может быть? Ребенку 3 месяца. Врач-офтальмолог в детской поликлинике не придала этому значения — сказала, что перерастет.
— Скорее всего ребенок предрасположен к близорукости, поэтому на широкий зрачок нужно проверить рефракцию, возможно это начало близорукости.
Была ретинопатия 2 стадии, ушли в регресс. Недавно заметила у ребенка зрачки разного размера. Куда бежать, что делать?
— Необходимо срочно обратиться к офтальмологу.
Диагноз ЧАЗН (частичная атрофия зрительного нерва) ставят при обычном осмотре или на специальном оборудовании?
— Впервые выявляется при осмотре глазного дна, далее назначаются зрительно вызванные потенциалы, в дальнейшем если необходимо — МРТ головного мозга.
Родились на 35-36 неделе, двойня. У девочки зрение +5, ребенку 5 месяцев. Сейчас ставят гиперметропию 3 степени, сказали есть склонность к косоглазию. Ждать до года? Можно ли избежать? Существуют ли методики лечения?
— Нет, уже сейчас необходимо назначать очки. Может быть проявится, может нет. Если есть дальнозоркость и недоношенность, необходимо повторно обращаться к офтальмологу. Для начала назначают очковую коррекцию, потом окклюзия и после 4 лет — лечение на синоптофоре.
Периферическая дистрофия сетчатки у недоношенных возникает при каких условиях?
— Дистрофия просто так не может возникнуть. Это следы от лазеркоагуляции, либо врожденная генетическая дистрофия.
Сделали лазерную коагуляцию, сейчас 8 месяцев. Диск бледный, ничем не лечится. Что капать, чтобы избежать ЧАЗН?
— Бледность диска говорит о том, что ребенок родился недоношенным, вам необходимо просто переждать этот момент, капли к сожалению никакие не помогают, и капель для профилактики ЧАЗН нет. Вам необходим сделать зрительно вызванные потенциалы и если по ним будет все нормально, вам не стоит беспокоиться.
Диагноз ЧАЗН не подтвержден. Вы говорите, что лечения нет. Нужно ли тогда подтверждение диагноза?
— Да, обязательно. Сделайте зрительно вызванные потенциалы — это очень доступный метод, который помогает доктору определить изменен зрительный нерв или нет.
Ребенку 9 месяцев, зрение +3 — это нормально по возрасту?
— Да, нормально.
Ребенок родился на 26 неделе, врач поставил 0 ст. ретинопатии. Но зрачки то увеличиваются, то уменьшаются. Нормально ли это?
— Это нормальная зрачковая реакция на свет.
Какое действие у капель «Дексаметазон» и «Эмоксипин»?
— «Дексаметазон» — это гормональный стероидный препарат. «Эмоксипин» улучшает кровообращение, питает сосудистую стенку. Применяются при ретинопатии, если есть группа риска и в активной фазе.
У меня под опекой пятеро деток, у двоих астигматизм. Как уверяют кровные родители, это приобретенное косоглазие. Может ли появиться диагноз на нервной почве на базе изъятия детей из семьи?
— Нет, астигматизм бывает двух видов: либо врожденный, либо приобретенный. Врожденный бывает обычно у маленьких детей, приобретенный — после травм или операций на глазах.
При осмотре сказали ЧАЗН под вопросом, посоветовали препарат для улучшения кровообращения. Как поступить в такой ситуации?
— Если только невролог назначил ноотропный препарат — тогда принимайте, офтальмолог не лечит такие диагнозы.
Ребенок родился на 25 неделе, сейчас 1,9. Диагноз поставили гиперметропия 1 степени обоих глаз с обратным сложным астигматизмом. Скажите пожалуйста, что это значит?
— Это значит, что у ребенка неправильное строение роговицы. Следовательно, ребенок видит плохо изображение, в более искривленном виде, и здесь необходима конечно очковая коррекция.
Обязательно ли ношение очков при астигматизме?
— Обязательно. Потому что при астигматизме человек видит искаженное изображение и вблизи и вдали. Очки корректируют изображение. Особенно детям необходимо носить, т.к. развивается центральная зона сетчатки , которая отвечает за четкое изображение. Если при астигматизме ребенок не будет носить очки, то к 6-летнему возрасту, когда сетчатка заканчивает свое развитие, может начаться амблиопия — это «ленивый глаз», который, к сожалению, после 6 лет ничем нельзя исправить.
Рождены на 29 неделе, сейчас 5 месяцев. Офтальмолог ставит ретинопатию. Сказал, на проверку в 6 месяцев. Если ухудшений не будет, то диагноз снимут. Как часто нужно будет проверять глазки, если диагноз снимут?
— Глаза нужно будет проверять 1 раз в 6 месяцев.
Про ретинопатию много приходит вопросов, поэтому расскажу подробнее. Ретинопатия является одной из основных причин слепоты, слабовидения и нарушений зрения у детей раннего возраста во всех развитых странах, в том числе и в России. Чем раньше родился ребенок, чем выше риск возникновения ретинопатии. Частота возникновения ретинопатии у детей с массой тела при рождении менее 1000 граммов достигает 90%. Недоношенные дети нуждаются в обязательном осмотре офтальмолога.
У всех недоношенных детей в норме имеются признаки незрелости глазного дна и не завершен процесс формирования сетчатки. С рождения развитие сетчатки может идти двумя путями: нормальный рост, когда ретинопатия не возникает. И патологический — при котором происходит развитие ретинопатии.
Врач-офтальмолог с помощью современного офтальмологического оборудования выявляет все изменения созревающей сетчатки у недоношенных детей. Первый осмотр офтальмолога (у него обязательно должен быть сертификат по ретинопатии) проводится в 4-6 недель жизни ребенка.
На 1-2 стадиях ретинопатия может остановиться самостоятельно и не требовать никакого лечения — только лишь наблюдение.
Но если ретинопатия прогрессирует до 3 стадии, она сама не остановится — необходимо принимать меры, такие как лазерная коагуляция сетчатки — сроки определяет офтальмолог.
Если лечение не проводилось, или даже после проведенного лечения ретинопатия продолжает прогрессировать до 4 и 5 стадии, при которых развивается отслойка сетчатки, это естественно приводит к снижению зрения, которое потом не восстанавливается. В этих случаях проводят хирургическое лечение — удаляются рубцы, которые формируются после отслойки сетчатки.
Через какое время после лазерной коагуляции сетчатки можно выкладывать ребенка на живот?
— В зависимости от картины на глазном дне. Если не будет признаков воспаления и сетчатка будет спокойная, можно будет выкладывать. Нужно спросить у врача, который проводил осмотр и оперировал.
Можно ли ребенку смотреть телевизор в 8 месяцев? Родился на 27 неделе, ретинопатия 1-2 степени, регресс.
— Конечно можно (смеется — прим. «Право на чудо»).
Оперированная врожденная стабилизированная глаукома обоих глаз, ЧАЗН обоих глаз. Сложный гипертрофический астигматизм обоих глаз. Окулист назначил «Тауфон» и лечение у невролога. А очки нужно носить?
— Если есть астигматизм, нарушение рефракции, конечно же обязательно нужно носить очки, чтобы ребенок не утрачивал остаточные функции зрения.
При осмотре сказали, что на одном глазу нерв бледный и отправили к неврологу. Это лечится?
— Возможно, это признаки анемии. Да. Этого ребенка совместно должны вести невролог и офтальмолог, исключить неврологию.
Ретинопатия 1 степени. В 5 месяцев поставили гиперметропический астигматизм, сказали пока наблюдать. Есть ли шанс что уйдет?
— Есть шанс до 3 лет. В зависимости от того, какой астигматизм, сколько диоптрий, до 3 лет он может уменьшиться. Необходимо наблюдение. Естественно, очки сейчас никто не подберет.
В выписке осмотра офтальмолога было указано «сосуды 1 зоны». Через неделю уже — «сосуды 1-2 зоны».
— Значит идет активная фаза, сосуды прорастают, необходимо очень тщательное наблюдение офтальмолога, чтобы это не привело к отслойке сетчатке в дальнейшем.
Родился 1100 граммов на 26 неделе. Поставили ретинопатию 1 степени. Через неделю оставили так же 1 степени. Какие могут быть прогнозы?
— При грамотном наблюдении офтальмолога и педиатра самые благоприятные. Чаще всего так и бывает.
— Если подтверждение диагноза ЧАЗН не предполагает дальнейшее лечение, зачем его подтверждать?
— Скорее всего есть патологии в головном мозге, нужно хотя бы понять на каком уровне идет проблема, чтобы поддержать зрение ребенка. Обязательно необходимо только подтвердить или исключить ЧАЗН.
Если лопнул сосудик на глазу, обязательно ли идти к врачу? В анамнезе ретинопатия 1 степени.
— Да, обязательно к офтальмологу, т.к. мы не знаем из-за чего произошло кровоизлияние.
Можно ли делать массаж и ЛФК после выписки? Рождены на 24 неделе, сейчас 32, ретинопатия 2 стадии, сказали будут наблюдать.
— Массаж делать категорически нельзя, это может спровоцировать дальнейший рост и активность сосудов и более серьезные осложнения. Когда делают массаж, сосуды становятся активны, в том числе в глазах — может появиться отек, а мы с ним боремся. Как только офтальмолог разрешит, вам можно будет делать массаж.
Как вы относитесь к измерению внутриглазного давления тонометром eye icare?
— Очень хорошо отношусь, в зависимости от толщины роговицы и патологии ребенка.
Как попасть к вам на прием?
— В Национальном медицинском исследовательском Центре Здоровья Детей мы ведем прием как недоношенных детей, так и детей с различными патологиями, такими как патология рефракции, близорукость, дальнозоркость, астигматизм, редкие глазные заболевания детей, врожденная патология, ретинопатия недоношенных. Вся информация о том, как попасть к нам, есть на нашем сайте https://nczd.ru/. По ОМС большой очереди нет, максимум 1 неделя. Прием офтальмолога на платной основе стоит 2600 рублей, если пациент —гражданин РФ.
17.06.2019
Источник