Ксероз конъюнктивы и роговицы это
 Ксероз конъюнктивы и роговицы (ксерофтальмия) – патология органа зрения, при которой снижается продукция слезной жидкости, изменяются ее свойства, чрезмерно испаряется со слизистой. Сопровождается сухостью, дискомфортом, болью. Другие симптомы зависят от вида заболевания.
Ксероз конъюнктивы и роговицы (ксерофтальмия) – патология органа зрения, при которой снижается продукция слезной жидкости, изменяются ее свойства, чрезмерно испаряется со слизистой. Сопровождается сухостью, дискомфортом, болью. Другие симптомы зависят от вида заболевания.
Для правильного лечения необходима диагностика, устранение провоцирующих факторов. При несвоевременности действий возникает большой риск осложнений. Главные из них — дистрофия, слепота.
Причины ксерофтальмии
 Основная причина болезни – недостаточная выработка слезной жидкости, ухудшение ее стабильности, изменение свойств. Нарушается объем, состав и продукция слезы. Возникают первые симптомы. Нарушается питание органа зрения.
Основная причина болезни – недостаточная выработка слезной жидкости, ухудшение ее стабильности, изменение свойств. Нарушается объем, состав и продукция слезы. Возникают первые симптомы. Нарушается питание органа зрения.
Вызвать ксерофтальмию могут следующие факторы:
- недостаточное поступление в организм витамина A;
- ожоги, травмы роговицы;
- рубцовые изменения тканей;
- аутоиммунные заболевания;
- хирургические операции на органе зрения, слезной железе;
- нарушения гормонального фона;
- стрессовые ситуации, раздражительность;
- болезни других органов (дисфункция нервной системы, черепно-мозговая травма, инфекции и воспаления в организме);
- негативное воздействие контактных линз из-за неправильного подбора, условий их эксплуатации или непереносимости материала;
- патологические изменения переднего сегмента глаза;
- вредные привычки (курение);
- некоторые медикаменты, приводящие к снижению слезной жидкости;
- воздействие других факторов – смог, дым, кондиционированный или слишком сухой воздух, некачественные косметические средства и др.
Группа риска
Ксероз глаза у молодых развивается крайне редко из-за злоупотребления занятий за компьютером.
Группа риска – лица старше 50 лет:
- глаукома;
- блефароконъюнктивит и кератит;
- нарушение целостности эпителия роговицы;
- лечение бета-адреноблокаторами в течение длительного времени;
- синдромы Шегрена и Стивенса-Джонсона;
- нарушенный гормональный фон (климактерический синдром);
- дистрофия роговицы;
- механические травмы глаза.
Классификация
По степени тяжести болезнь различают трех видов:
- легкая – микропризнаки из-за недостатка слезы;
- средняя – наблюдаются микропризнаки, умеренно снижается объем слезной жидкости и нарушается ее стабильность;
- тяжелая – симптомы проявляются в большей степени, наблюдается критичное снижение объема слезы, угнетение ее функций.
На последней стадии болезнь бывает в трех формах: «нитчатый» кератит, «сухой» кератоконъюнктивит, рецидивирующая микроэрозия роговицы.
Симптомы
Симптомы зависят от вида заболевания, степени тяжести.
При ксерозе наблюдаются следующие симптомы:
- сильная сухость глаз, ощущаемая постоянно, покраснение конъюнктивы;
- жжение, дискомфорт, слезотечение;
- светобоязнь;
- отечность, ощущение инородного тела;
- эрозии и язвы роговицы, видимые при офтальмоскопии;
- болевой синдром, особенно при закапывании глазных капель;
- неполное закрытие глазной щели;
- ухудшение общего самочувствия (головная боль, головокружение, тошнота).
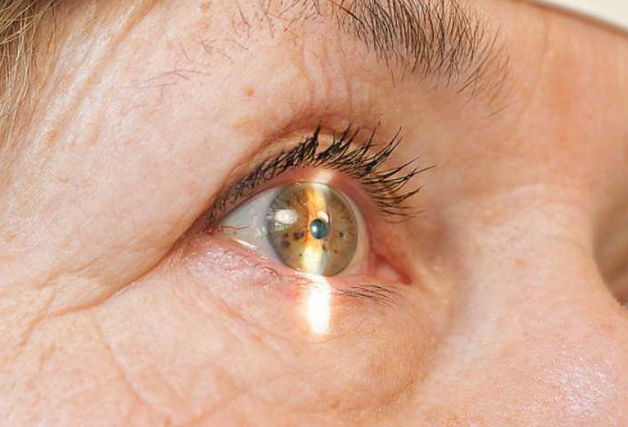
Фото
На фото – первые клинические проявления ксероза глаза и последствия несвоевременного лечения.



Диагностика
Для диагностирования ксероза применяются следующие методы:
- визуальный осмотр и сбор жалоб пациента;
- офтальмоскопия с целью определения сухости конъюнктивы, наличия шероховатых матово-белых пятен на ней;
- измерение остроты зрения;
- анализы крови – общий и биохимический;
- ультразвук глазного яблока.
Если ксероз вызван ношением контактных линз, определяется слезный мениск.
Лечение
Лечение ксероза роговицы глаза всегда комплексное. Оно включает исключение провоцирующих развитие болезни факторов, применение электрофореза, медикаментозной терапии.
Для этого используются следующие группы препаратов:
- глазные капли НПВС для снятия воспаления, болевого синдрома (Дикло-ф, Неванак, Диклофенак, Индоколлир);
- гормональные лекарства для устранения покраснения, отечности конъюнктивы (Дексаметазон, Офтан Дексаметазон, Максидекс);
- капли для увлажнения слизистой, устранения синдрома «сухого глаза», заменители натуральной слезы (Гипромеллоза, Визин Чистая слеза, Дефислез, Офтагель, Натуральная и Искусственная слеза, Видисик);
- медикаменты для заживления роговицы глаза, устранения эрозии, изъязвлений (Солкосерил гель глазной, Корнерегель).
Если патология связана с дефицитом витамина A, назначаются витаминные комплексы или отдельно Ретинол в капсулах.
Осложнения
При отсутствии лечения и своевременного определения болезни на роговице образуются участки с язвами и эрозиями. Они приводят к рубцам, помутнению глаза, дистрофическим изменениям и потере зрения.
Профилактика
Для предупреждения развития самого заболевания и рецидивов необходимо:
- регулярно проходить осмотры у офтальмолога;
- не заниматься самолечением при сухости глаз, дискомфорте, жжении;
- дважды в год пропивать витаминные комплексы для зрения;
- устранить по возможности провоцирующие болезнь факторы;
- лечить возникающие инфекционно-воспалительные заболевания органа зрения;
- соблюдать рекомендации по подбору, ношению контактных линз.
Полезное видео
Основные причины синдрома «сухого глаза». Признаки заболевания у разных возрастных групп. Лечение слезозаменителями для снятия симптомов, другие советы врача-офтальмолога.

В инновационном центре «Сколково» презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться…
Читать полностью
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Синдром «сухого глаза» (ССГ) представляет собой комплекс признаков клинически выраженного или латентного роговичного либо роговично-конъюнктивального ксероза, обусловленного длительным нарушением стабильности слезной пленки, тонким слоем покрывающей переднюю поверхность роговицы.
Эпидемиология
В структуре первичных обращений к офтальмологу на долю ССГ приходится около 45%, однако заболевание, как правило, маскируется другими нарушениями (хроническим блефаритом, блефароконъюнктивитом и т.п.). Примерно в 67% случаев ССГ выявляется у лиц пожилого возраста, в 12% — у больных в возрасте моложе 40 лет.
Классификация
В зависимости от этиологии выделяют ССГ:
■ синдромальный (обусловлен снижением продукции слезной жидкости при некоторых эндокринных заболеваниях и системных заболеваниях соединительной ткани);
■ симптоматический (связан с подсыханием тканей переднего отдела глаза вследствие различных причин).
По течению ССГ бывает:
■ легкий;
■ средней тяжести;
■ тяжелый и особо тяжелый.
Этиология
У лиц молодого возраста основными причинами ССГ служат глазной «мониторный» и «офисный» синдромы, ношение мягких контактных линз, а также непосредственные и отдаленные последствия перенесенных кераторефракционных операций.
Схема поэтапного ведения пациентов. Синдром сухого глаза

У лиц в возрасте старше 50 лет к развитию ССГ наиболее часто приводят климактерический синдром, нарушение целостности эпителиальной мембраны роговицы после перенесенного кератита, механических травм или дистрофии роговицы. Нередко ССГ развивается у больных с глаукомой, в течение длительного времени применяющих глазные капли, содержащие в-адреноблокаторы. Кроме того, факторами риска развития ССГ служат синдромы Шегрена и Стивенса—Джонсона.
Рост заболеваемости ССГ в последние годы обусловлен все более широким распространением кераторефракционных хирургических операций, совершенствованием контактной коррекции зрения, а также увеличением частоты возникновения «офисного» и «мониторного» синдромов (у молодых людей).
Патогенез
В основе развития ССГ лежит нарушение стабильности прероговичной слезной пленки. Оно может быть обусловлено различными причинами, действующими как изолированно, так и в комбинации. Ведущей из них служит сокращение продукции основных компонентов слезной пленки (слезы, муцинов, липидов). Вторая по значимости причина — непосредственное повреждение слезной пленки за счет воздействия экзогенных факторов, а также ее истончение при избыточном испарении. Наконец, определенную роль играет поражение переднего эпителия роговицы.
В результате этих процессов в прероговичной слезной пленке формируются разрывы, частота возникновения которых такова, что мигательные движения век не обеспечивают восстановления целостности. На месте таких разрывов на роговице образуются сухие участки, лишенные муцинового слоя слезной пленки, в совокупности своей служащие морфологической основой клинических проявлений ССГ.
Клинические признаки и симптомы
Заболевание развивается постепенно. Нередко признаки ССГ сопутствуют симптомам «сухого рта», полиартрита и других подобных состояний. При этом обострение общего заболевания (например, синдрома Шегрена) обычно сопровождается увеличением выраженности проявлений ССГ. У таких больных наличие разнообразных и выраженных субъективных симптомов сочетается с относительно слабо выраженными объективными признаками роговичноконъюнктивального ксероза, что затрудняет своевременную диагностику ССГ.
Субъективные симптомы (первые 3 признака патогномоничны для ССГ):
■ плохая переносимость ветра, кондиционированного воздуха, дыма и т.п.;
■ ощущение сухости в глазу;
■ болевая реакция на инстилляции в конъюнктивальную полость индифферентных глазных капель;
■ ощущение инородного тела, жжения и рези в глазу;
■ светобоязнь;
■ слезотечение (признак характерен для легкой формы ССГ в начальной стадии).
Объективные симптомы (при биомикроскопическом исследовании передней поверхности глазного яблока; первые 4 признака патогномоничны для ССГ):
■ уменьшение или отсутствие у краев век слезных менисков;
■ дегенеративные изменения эпителия роговицы и бульбарной конъюнктивы в пределах открытой глазной щели;
■ появление на роговице эпителиальных нитей;
■ медленное разлипание тарзальной и бульбарной конъюнктивы при оттягивании нижнего века;
■ появление на роговице микроэрозий;
■ локальный отек бульбарной конъюнктивы с переходом на свободный край века;
■ появление конъюнктивального отделяемого в виде слизистых нитей;
■ наличие включений, загрязняющих слезную пленку.
При легком ССГ время разрыва прероговичной слезной пленки составляет 8,3 ± 1,3 с, при среднетяжелом — 5,5 ± 1,2 с, при тяжелом — 2,1 ± 1,3 с.
Диагноз и рекомендуемые клинические исследования
Диагноз устанавливают на основании особенностей клинической картины.
Выявление некоторых из объективных признаков роговично-конъюнктивального ксероза упрощается при использовании красителей. Наиболее часто с этой целью используют 0,2% раствор флуоресцеина натрия, позволяющий прокрашивать участки роговицы, лишенные эпителия. Однако с его помощью нельзя выявить клетки эпителия конъюнктивы и роговицы, подвергшиеся дегенерации. Этого недостатка лишен другой краситель, 1% раствор бенгальского розового, окрашивающий еще и слизистые включения в прероговичной слезной пленке. Его применение позволяет выявлять более тонкие эпителиальные изменения, имеющиеся не только в роговице, но и в бульбарной конъюнктиве, а также в конъюнктиве у свободных краев век. При использовании 3% раствора лиссаминового зеленого можно добиться лучшего контрастирования участков прокрашивания и уменьшить местное раздражение, связанное с диагностической процедурой.
Обнаружение начальных, а тем более явных признаков ССГ, а также отсутствие патогномоничных для ССГ симптомов при наличии субъективных признаков заболевания служат показанием к постановке таких функциональных проб, как (в следующей последовательности):
■ оценка стабильности прероговичной слезной пленки (проба Норна). Взгляд обследуемого ориентируют книзу. Оттянув верхнее веко, врач орошает область лимба в меpидиане 12 ч одной каплей 0,2% раствора флуоpесцеина натpия, после чего включает секундомер и через окуляры щелевой лампы наблюдает за окрашенной поверхностью слезной пленки до появления в ней разрыва, имеющего вид черной дыры или щели. Секундомер останавливают в тот момент, когда появившийся дефект начинает увеличиваться в размерах или отдает от себя радиальные ветви. О клинически значимом нарушении стабильности слезной пленки можно говорить, когда время ее разрыва находится в пределах 10 с;
■ исследование общей продукции слезной жидкости (проба Ширмера). Врач сгибает рабочий конец (длиной около 5 мм) специальной тест-полоски из фильтровальной бумаги под углом 40—45° и помещает за нижнее веко в наружной трети глазной щели обоих глаз. При этом загнутая часть каждой полоски своим концом должна достигать дна нижнего свода конъюнктивы, не касаясь роговицы, а перегиб — края века. Затем врач просит больного закрыть глаза. Через 5 мин врач извлекает полоски и измеряет длину увлажненной части (от места перегиба). Результат пробы считается положительным при смачивании менее 15 мм тестовой полоски.
Дифференциальный диагноз
Дифференциальный диагноз проводят с хроническим аллергическим конъюнктивитом, кератоконъюнктивитами различной этиологии. Локализация дегенеративных изменений (выявленных при биомикроскопическом исследовании и окрашивании роговицы и конъюнктивы растворами красителей) в экспонируемой зоне роговицы и конъюнктивы, т.е. в пределах открытой глазной щели, свидетельствует в пользу ССГ. При обнаружении изменений в участках, прикрытых веками, можно думать о наличии других заболеваний.
Общие принципы лечения
Лечение проводят в амбулаторных условиях. Оно заключается в инстилляции в конъюнктивальную полость пораженного глаза препаратов «искусственной слезы» и аппликации глазных смазок (заместительная терапия; проводится пожизненно).
При необходимости дополнительно используют ЛС других групп: метаболические, антиаллергические, противовоспалительные и др.
В отсутствие эффекта от лечения показана обтурация слезоотводящих путей полимерными пробочками-обтураторами либо инвазивное, в том числе хирургическое, лечение.
Лечебные мероприятия, рекомендуемые больным с различной тяжестью роговично-конъюнктивального ксероза:

При легком и среднетяжелом ССГ:
Гидроксипропилметилцеллюлоза, 0,6% р-р, в конъюнктивальную полость по 1 капле 3—4 р/сут, длительно (кратность введения может быть увеличена до 6 р/сут исходя из динамики субъективных ощущений больного. Показанием к очередной инстилляции препарата служит возобновление дискомфорта, купированного предыдущим введением)
±
(при необходимости в частом (более 4 р/сут ) введении гидроксипропилметилцеллюлозы)
Карбомер 974/поливиниловый спирт, гель, в конъюнктивальную полость 2—3 р/сут, пожизненно или Полиакриловая кислота, 0,3% гель, в конъюнктивальную полость 2—3 р/сут, длительно.
Необходимость комбинированного применения препарата «искусственной слезы» низкой вязкости и гелевых лекарственных форм определяется индивидуально. Вместе с тем при использовании препаратов «искусственной слезы» следует стремиться к максимально возможному ограничению кратности введения. Это связано с тем, что частое закапывание глазных капель приводит к вымыванию из конъюнктивальной полости остатков нативной слезной жидкости, имеющей важное значение для метаболизма эпителия роговицы и конъюнктивы.
Поэтому при потребности в частом введении препаратов низкой вязкости предпочтение отдают гелевым формам, а при необходимости в частом введении последних — обтурации слезоотводящих путей. При снижении слезопродукции, а так-же неэффективности лекарственной терапии в течение 1 мес показана обтурация слезных точек или канальцев.
При тяжелом ССГ показаны инстилляции гелевых препаратов «искусственной слезы» в сочетании с закапыванием препаратов низкой вязкости и применением глазных смазок (ЛС, оказывающие репаративное действие):
Карбомер 974/поливиниловый спирт, гель, в конъюнктивальную полость 2—3 р/сут, пожизненно или Полиакриловая кислота, 0,3% гель, в конъюнктивальную полость 2—3 р/сут, длительно
+
Гидроксипропилметилцеллюлоза, 0,6% р-р, в конъюнктивальную полость по 1 капле 3—4 р/сут, длительно (кратность введения может быть изменена исходя из динамики субъективных, ощущений больного. Показанием к очередной инстилляции препарата служит возобновление дискомфорта, купированного предыдущим введением)
+
Глазная мазевая основа (вазелин и ланолин в равной пропорции) в конъюнктивальный мешок 1 р/сут на ночь, длительно или Декспантенол, 5% мазь, в конъюнктивальный мешок 1 р/сут на ночь, длительно или Депротеинизированный диализат из крови молочных телят, 20% гель, в конъюнктивальный мешок 1 р/сут на ночь, длительно.
В отсутствие эффекта показана окклюзия слезных точек или слезных канальцев, а при неэффективности последней и при выраженном снижении общей слезопродукции — пересадка в конъюнктивальную полость малых слюнных желез.
При дегенеративных изменениях эпителия роговицы или конъюнктивы ЛС, оказывающие репаративное действие, применяют более часто (длительность терапии определяют индивидуально):
Декспантенол, 5% мазь, в конъюнктивальный мешок 3—4 р/сут или Депротеинизированный диализат
из крови молочных телят, 20% гель, в конъюнктивальный мешок 3—4 р/сут или Таурин, 4%о р-р, в конъюнктивальный мешок по 1 капле 3—4 р/сут. Длительность терапии определяют индивидуально в зависимости от восстановления эпителия роговицы.
При признаках местной аллергической реакции дополнительно назначают (длительность терапии определяют индивидуально в зависимости от исчезновения симптомов аллергии):
Кромоглициевая кислота, 2% р-р, в конъюнктивальный мешок по 1 капле 2—3 р/сут или Лодоксамид, 0,1% р-р, в конъюнктивальный мешок по 1 капле 2— 3 р/сут
+
Азеластин, 0,05% р-р, в конъюнктивальный мешок по 1 капле 3— 4 р/сут.
При выраженном воспалении применяют НПВС:
Диклофенак, 0,1% р-р, в конъюнктивальный мешок по 1 капле 3—4 р/сут, 1—3 нед или Индометацин, 0,1% р-р, в конъюнктивальный мешок по 1 капле 3—4 р/сут, 1—3 нед.
Осложнения и побочные эффекты лечения
Наиболее частыми побочными эффектами при использовании «искусственных слез» служат ощущение «слипания» век, временное ощущение инородного тела сразу после инстилляции, временное затуманивание зрения после инстилляции. Возможно развитие синдрома отмены. В редких случаях возможно возникновение аллергических реакций.
Ошибки и необоснованные назначения
Несвоевременное использование гелевых «искусственных слез» приводит к необходимости слишком частого применения препаратов низкой вязкости, что не только ухудшает качество жизни больных, но и способствует вымыванию имеющейся нативной слезы, которая играет большую роль в физиологических процессах в роговице и конъюнктиве.
Оценка эффективности лечения
Клиническое улучшение наступает через 2—3 сут после начала терапии. Отсутствие эффекта служит показанием к смене препарата «искусственной слезы».
Критерием улучшения служит полное или частичное исчезновение объективных и субъективных симптомов заболевания.
Прогноз
При ССГ необходим постоянный контроль за состоянием больного. В отсутствие адекватного лечения при тяжелой форме заболевания возможно присоединение вторичной инфекции и развитие инфекционных кератитов. Тяжелое течение ССГ приводит к развитию дистрофий роговицы и стойкому снижению остроты зрения вследствие помутнения роговицы.
Шток В.Н.
Опубликовал Константин Моканов
Источник


