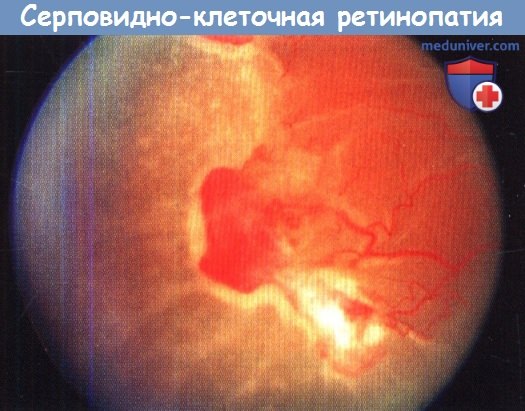
Круговое пломбирование склеры сетчатки
Пломбирование склеры. Показания, выбор метода, техника
Несмотря на современные успехи микрохирургической витрэктомии для оперативного лечения простых и сложных отслоек сетчатки, вопрос о выборе тактики лечения до сих пор активно обсуждается. Даже в эпоху доказательной медицины чрезвычайно сложно провести такое клиническое исследование, которое позволит оценить множество различных вариантов хирургических методик, использующихся врачами.
Авторы статьи не выполняют пломбирование склеры в комбинации с витрэктомией, так как, по их мнению, такое сочетание методов не обеспечивает получение дополнительных преимуществ, хотя и не приводит к увеличению рисков и осложнений.
В настоящее время авторы рекомендуют выполнение пломбирования склеры только молодым пациентам с факичными глазами при наличии простых отслоек сетчатки, передних разрывов и при отсутствии пролиферативной витреоретинопатии (ПВР). Наличие пролиферативной витреоретинопатии (ПВР) требует витрэктомии и исключает выполнение пломбирования склеры.
Губчатые имплантаты и твердые силиконовые пломбы. По мнению авторов данной статьи, гладкая поверхность и относительная несжимаемость твердых силиконовых пломб являются преимуществом по сравнению с губчатыми имплантатами при пломбировании склеры. Нежелательность использования силиконовых имплантатов обусловлена большим количеством случаев экструзии и инфицирования.
При их применении максимальное вдавление создается непосредственно под швами и меньшее между швами, это повышает вероятность образования радиальных складок. В областях, где вдавление меньше, под конъюнктивой образуются участки силиконовой губки выпуклой формы, что приводит к образованию блюдцсобразных дефектов конъюнктивы и в результате — к обнажению пломбы.
Хотя диссекция склеры и является приемлемым методом, в настоящее время она редко используется из-за неэластичности склеры и больших временных затрат на выполнение операции. Изначально причиной диссекции склеры была возможность избежать повреждения склеры при диатермии на ее полную глубину. Хотя наложение пломбы под лоскут и снижает вероятность экструзии склеры, такой вариант операции повышает риск интрузии, перфорации склеры, а также увеличивает время операции и снижает эластичность склеры.
Комбинированное выполнение пломбирования склеры и витреоретинального хирургического вмешательства
При оперативном лечении отслоек сетчатки используются различные варианты склерального пломбирования. Авторы статьи предпочитают быстрый упрощенный метод наложения склеральных пломб при всех видах вмешательств. Пломбирование склеры лучше осуществлять совместно с витреоретинальным хирургическим вмешательством. Пломбирование склеры очень часто является причиной возникновения косоглазия, птоза, болевых ощущений, повреждения конъюнктивы и нарушений рефракции.
Пломбирование склеры не показано при гигантских разрывах сетчатки, пролиферативной витреоретинопатии (ПВР) и стандартных регматогенных отслойках сетчатки. Устранение витреоретинальных тракций, приводящее к полному интраоперационному прилеганию сетчатки, по мнению многих хирургов, исключает необходимость комбинирования склерального пломбирования с витрэктомией.

Стягивание склеры при ее пломбировании
Профилактическое склеральное пломбирование со стягиванием склеры можно рассматривать как создание новой зубчатой линии для лечения периферических витреоретинальных тракций, предшествующих отслойке сетчатки. Раньше такое вмешательство часто выполнялось в профилактических целях. В наше время данный подход не используется из-за значительного прогресса в области хирургических методик, витреотомов, инфузионных жидкостей и методов рассечения мембран.
Местная анестезия, возможность амбулаторного проведения операции, уменьшение стоимости, так же как и возможность избежать послеоперационных осложнений, таких как косоглазие, болевые ощущения, нарушения рефракции, повреждение конъюнктивы и птоз, фактически привели к отказу от профилактического склерального пломбирования.
Круговое пломбирование склеры
Из-за того, что циркляжная лента является узкой, она не используется самостоятельно при лечении специфических разрывов сетчатки. Если при применении круговой пломбы задний край разрыва сетчатки оказывается на валу вдавления, то применение кругового пломбирования предпочтительнее радиального. Круговое пломбирование менее требовательно к локализации повреждения, не приводит к деформации макулярной зоны и используется при широком спектре патологических состоянии основания СТ.
При задних разрывах сетчатки выполняется витрэктомия. S.Charles не использует радиальное пломбирование склеры или пломбирование с помощью губчатых имплантатов ни как самостоятельный метод лечения, ни как дополнение к витрэктомии в течение последних 25 лет.
Для подшивания пломбы используют монофиламентные нейлоновые нити (№5-0) и одиночные круговые задние проколы склеры. В отличие от радиальных проколов склеры, при круговых проколах достаточно долго не происходит смещение задней поверхности пломбы. Выполнение одиночных проколов в 2 раза снижает риск перфорации сетчатки, по сравнению с выполнением парных проколов. Место расположения задних проколов всегда должно отстоять на 3, а лучше на 5 мм кзади от видимого края самого заднего разрыва сетчатки.
Расположение склеральной пломбы слишком кпереди часто приводит к необходимости повторного хирургического вмешательства.
Передние проколы склеры должны выполняться по кругу в областях утолщения склеры, которые соответствуют зонам прикрепления мышц глаза. Это обеспечивает подшивание пломбы в местах большей толщины склеры и увеличивает стабильность пломбы. Кроме того, расположение мышечного кольца соответствует зубчатой линии, поэтому выполнение проколов склеры по окружности позволяет предотвратить перфорацию сетчатки. Локализация круговой пломбы по зубчатой линии препятствует подтеканию СРЖ спереди, которое происходит при использовании узких склеральных пломб или размещении их более кзади.
Если ширина стандартного эксплантата не подходит, то он вырезается из большого куска силиконовой губки в соответствии с необходимыми размерами. Ширина экспланта всегда должна быть такой, чтобы его наружная поверхность соответствовала контуру глазного яблока после затягивания швов. Избыточная ширина эксплантата и швы, размещенные на расстоянии 1-3 мм от его края, не обеспечивают нужный эффект. Если швы выполнены на слишком большом расстоянии, то будет наблюдаться только частичное прижимание склеры.
Выпуклые участки пломбы между швами приведут к образованию блюдцеобразных дефектов, а затем отверстий в конъюнктиве, как это происходит при использовании губчатых эксплантов, и уменьшению эффективности пломбирования. Обрезание краев силиконовой пломбы под небольшим скосом снижает риск развития эрозии склеры и конъюнктивы. Два или три матрасных шва в каждом квадранте обеспечивают наиболее выраженный эффект вдавления и снижают вероятность экструзии пломбы или прорезывания швов через склеру. Использование эксплантатов без бороздок для нитей является предпочтительным, поскольку при этом не формируются складки вдоль бороздок, кроме того, авторы почти никогда не используют циркляжную ленту при наложении склеральной пломбы.
Круговое пломбирование склеры по методике, описанной выше, используется авторами статьи во всех случаях. Во всех квадрантах, в которых произошла отслойка сетчатки, должно быть выполнено пломбирование склеры, прямое дренирование субретинальной жидкости (СРЖ) с помощью иглы проводится в исключительных случаях, а циркляжные ленты, губчатые имплантаты и меридиональные пломбы никогда не используются.
Необходимо пытаться избежать воздействия на верхнюю прямую мышцу по причинам, упомянутым ранее, и только в случаях абсолютной необходимости она должна быть взята на швы-держалки. Минимальная ретинопексия может быть выполнена. Транссклеральная рстинопексия диодным лазером является альтернативой криопексии, однако она не должна выполняться у пациентов с выраженной пигментацией, кроме того, при ее использовании более сложно контролировать интенсивность воздействия.
Круговое пломбирование широкой пломбой
Авторы статьи в настоящее время не выполняют пломбирование склеры при наличии пролиферативной витреоретинопатии (ПВР). Для тех хирургов, которые верят в эффективность этого метода, они рекомендуют наложение пломбы по всей окружности, умеренно высоко, с использованием широкой пломбы и техники подшивания, описанной выше. Наложение стягивающих губчатых эксплантатов может привести к переднему или заднему подтеканию субретинальной жидкости (СРЖ).
Пролиферативная витреоретинопатия (ПВР) является диффузным процессом, поэтому не следует накладывать пломбу по контуру патологического очага, вместо этого следует наложить широкую пломбу по окружности и равномерно высоко.
Задние проколы склеры выполняют по кругу максимально кзади, избегая компрессии вортикозных вен, а передние проколы выполняют по окружности в местах утолщения склеры вдоль мышечного кольца. Обычно швы накладываются на расстоянии от 10 до 12 мм друг от друга, а ширина шины обычно составляет от 6 до 9 мм. Вдавление склеры приводит к тому, что поверхность склеральной пломбы находится на одном уровне с поверхностью глазного яблока.
Концы пломбы соединяются двумя отдельными швами нейлоновой нитью №5-0 с длинными проколами через силикон и погружением узла. Циркляжная лента, стягивающие швы или перекрытие концов пломбы не используются, чтобы обеспечить совершенно гладкую внутреннюю поверхность пломбы. Перед подшиванием пломбы СРЖ удаляется с использованием метода прямого дренирования иглой.
Пломбирование склеры при ее дефектах
Истонченная склера в большинстве случаев может быть пломбирована с помощью стягивающей или круговой силиконовой пломбы вышеописанными методами. Фиксирование склеры и широкой фасции увеличивает степень сложности операции, риск инфицирования и вероятность расхождения краев дефекта и поэтому редко используется. Дефекты на полную толщину склеры, за исключением случаев очень больших их размеров, как правило, могут быть устранены путем сопоставления и ушивания краев в пределах здоровых тканей, но не ушиванием через край. Такой подход приводит к укорочению склеры и может быть полезным при наличии ПВР или клеточной пролиферации в области операционной раны. Небольшие участки, где наблюдается подтекание, можно обработать различными тканевыми адгезивами. Губчатые имплантаты, по всей видимости, чаще приводят к развитию эрозивных дефектов, чем твердые силиконовые пломбы, и, следовательно, не должны использоваться.
— Также рекомендуем «Показания для витрэктомии при отслойке сетчатки. Рекомендации»
Оглавление темы «Оперативные методы в офтальмологии»:
- Методика лазерной фотокоагуляции сетчатки. Криоретинопексия
- Показания к пневморетинопексии. Развитие метода
- Техника пневморетинопексии. Рекомендации
- Амбулаторная замена жидкости на газовоздушную смесь. Показания, техника
- Профилактическая ретинопексия для предупреждения отслойки сетчатки. Показания
- Пломбирование склеры. Показания, выбор метода, техника
- Показания для витрэктомии при отслойке сетчатки. Рекомендации
- Техника витрэктомии при отслойке сетчатки. Рекомендации
- Тампонада витреальной полости после витрэктомии при отслойке сетчатки. Рекомендации
- Выбор метода лечения гигантских разрывов сетчатки. Рекомендации
Источник
Отслоение сетчатой оболочки — это опасное заболевание, которое может привести к полной утрате зрения. Лечится оно с помощью различных методов, выбор которых зависит от медицинских показаний. Один из них — эписклеральное пломбирование сетчатки. Узнаем, когда назначается эта операция и как она проходит.
Как и зачем пломбируют сетчатку?
Сетчатка представляет собой внутреннюю оболочку глаза, которая играет важнейшую роль в обеспечении зрения. Именно на ней собираются световые лучи после преломления. Сетчатая оболочка является самой тонкой структурой глазного яблока. Она прилегает к сосудистой стенке с внешней стороны и к стекловидному телу с внутренней. Размер сетчатки у взрослого человека составляет примерно 22 мм в диаметре и покрывает 72% площади глаза изнутри. В самом центре сетчатой оболочки располагается макула, а рядом с ней — диск зрительного нерва. Также в этой области находятся светочувствительные пигменты, отвечающие за преобразование первичной информации.
Свет после преломления хрусталиком и роговицей падает на внутреннюю оболочку, откуда по зрительному нерву соответствующие импульсы направляются в мозг. Благодаря этому мы видим. Любые повреждения сетчатки неизбежно приводят к ухудшению зрения. Отслоение внутренней оболочки — одно из опаснейших офтальмологических заболеваний, которое может стать причиной слепоты.
Лечится эта патология оперативно. Один из методов лечения — экстрасклеральное (эписклеральное) пломбирование. Есть и другие методики. Выбор способа устранения отслойки определяют медицинские показания и ряд других факторов. Сначала несколько слов о самой патологии.
Что такое отслоение сетчатки и из-за чего оно возникает?
Отслоение сетчатки — это отделение ее от сосудистой оболочки. Связь с кровеносными сосудами утрачивается, в результате чего нарушается кровообращение. Находящиеся во внутренней оболочке фоторецепторы — палочки и колбочки — начинают испытывать недостаток в питательных веществах. Из-за этого возникают различные нарушения зрения. По мере прогрессирования патологии пространство между сосудистой и сетчатой оболочками заполняется жидкостью, что вызывает еще большее отслоение.

Зачастую отслойка внутренней оболочки бывает после ее разрыва, что может быть спровоцировано:
травмой головы или глаза;
поднятием тяжестей;
родами;
воспалительными офтальмопатологиями;
болезнями, сопровождающимися нарушениями кровообращения.
Есть несколько заболеваний, которые повышают риск отслоения сетчатки. Одно из них — сахарный диабет. Он нередко приводит к диабетической ретинопатии, которая характеризуется повреждением сосудов. Это происходит вследствие повышения в крови уровня сахара. Сосудистые стенки становятся хрупкими, ломкими, что вызывает разрыв сосудов и кровоизлияния. Кровь попадает в сетчатку или область перед ней. Из-за этого образуются рубцы и происходит отслоение внутренней оболочки.
Риск развития этого патологического процесса достаточно высок при средней и высокой степени близорукости. При этом дефекте рефракции размер глазного яблока может быть слишком большим (относительно нормы). Сетчатая оболочка находится в постоянном натяжении, в результате чего она постепенно истончается. Ее разрыв может быть спровоцирован даже незначительной травмой или физической нагрузкой.
Еще одна распространенная причина отслоения сетчатки — дистрофия внутренней оболочки. Она возникает из-за отсутствия полноценного ее питания, что бывает при нарушении кровообращения в этой части глазного яблока. Это происходит при катаракте, глаукоме, высокой степени миопии и травмах глаз.
Причина патологии — это важный параметр, который необходимо выявить при диагностике. Он влияет на метод лечения, так как определяет характер развития недуга. Рассмотрим основные симптомы отслоения сетчатки.
Признаки отслойки сетчатой оболочки
Симптоматика определяется формой протекания патологического процесса и его локализацией. Симптомы будут более выраженными, если сетчатка отслоилась в верхней части, так как попавшая в пространство между оболочками жидкость начинает стекать вниз, вызывая еще большее отслоение. Из-за этого зрение падает очень быстро. Если отслойка происходит в нижней части, то признаки патологии более умеренные. Более того, на протяжении долгого времени она может протекать бессимптомно, что намного опаснее.
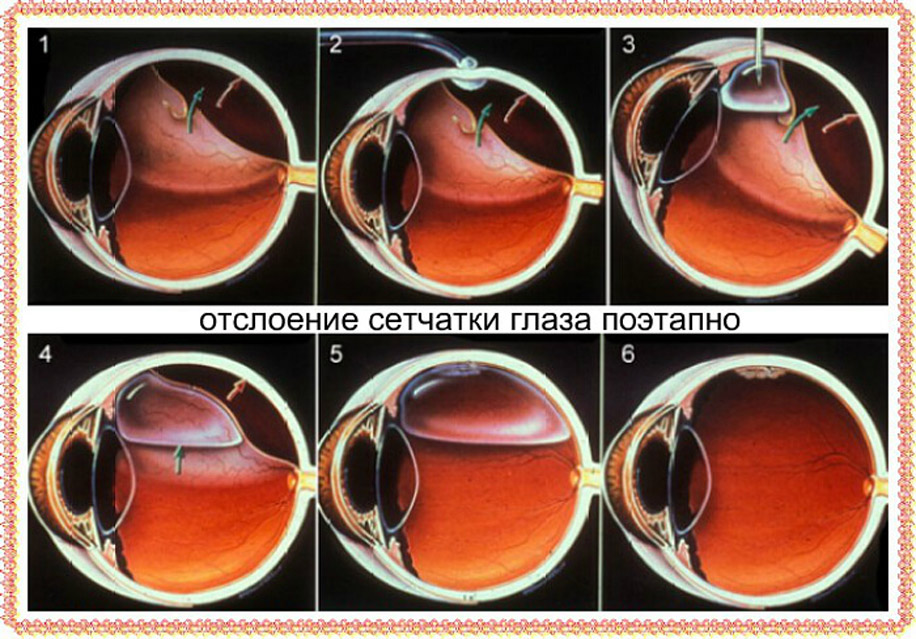
Общими для различных видов отслоений сетчатки можно считать следующие симптомы:
плавающие точки, «мушки»;
затуманивание зрения;
вспышки, молнии в глазах — фотопсия;
искажение очертаний объектов — метаморфопсия;
тени в поле зрения.
Острота зрения обычно падает к вечеру, а утром оно частично восстанавливается. Это связано с тем, что за ночь часть жидкости между сосудистой и сетчатой оболочками рассасывается.
Отслойка сетчатки может быть дистрофической, травматической, вторичной. В первом случае отслоение возникает после разрыва оболочки. Зачастую данный недуг развивается у пожилых. Причина этого в том, что с годами сетчатка становится менее упругой. При травматической отслойке симптомы могут не давать о себе знать месяцами. Вторичное отслоение сетчатки возникает при глазных заболеваниях инфекционной этиологии и воспалительного характера.
Существуют и другие разновидности рассматриваемой патологии. Она разделяется на виды по локализации и распространенности. В ходе диагностики все эти особенности болезни выявляются. Они становятся основанием для назначения того или иного метода лечения.
Диагностические исследования
Прежде чем будет назначена операция, больной должен сдать анализы и пройти обследование. Лабораторные исследования необходимы при сахарном диабете, заболеваниях печени и некоторых других органов. Также назначаются стандартные офтальмологические методы. Врач проверит остроту зрения и границы его полей. Это делается с помощью визометрии и периметрии. Кроме того, проводится тонометрия, позволяющая измерить внутриглазное давление. Но основные данные о характере патологии офтальмолог получает в ходе биомикроскопии и офтальмоскопии, посредством которых исследуется глазное дно.
В некоторых случаях есть показания к проведению УЗИ, электроретинографии, электроокулографии и электроэнцефалографии. Сдать анализы придется в любом случае, даже если нет сахарного диабета и других системных патологий. Результаты покажут, можно ли пациенту назначить пломбирование сетчатки, иначе придется выбрать другой метод.
Разновидности хирургического вмешательства при отслойке сетчатки
Лечится заболевания с помощью операции. Есть три основные методики:
эписклеральное пломбирование;
баллонирование;
витрэктомия.
При экстрасклеральном баллонировании за глазным яблоком устанавливается баллон, в который через специальный кратер заливается жидкость. Баллон начинает давить на склеральную оболочку. После этого врач лазерным лучом припаивает сетчатку к сосудистой оболочке. Заживление тканей длится примерно 5-7 дней. На протяжении всего этого времени за глазом находится баллон, который впоследствии извлекается.
Также для лечения данной патологии применяется витрэктомия, суть которой заключается в удалении стекловидного тела или его части. Вместо него в глазное яблоко вводится газ, полимер или солевой раствор. Эта процедура, как и все остальные при отслойке сетчатки, проводится с применением лазера.
Экстрасклеральное баллонирование
Это разновидность хирургического лечения отслойки сетчатки, при котором обеспечивается прилегание внутренней оболочки к сосудистой. В ходе операции на склеру устанавливаются фиксирующие ее пломбы. Они изготавливаются из силикона и прикрепляются в зоне отслоения без помощи швов или бесшовным методом. Пломбы давят на склеральную оболочку с обеих сторон, прижимая сетчатку к сосудистой оболочке. Благодаря этому удается восстановить кровоснабжение и питание глаза кислородом.
Ход операции
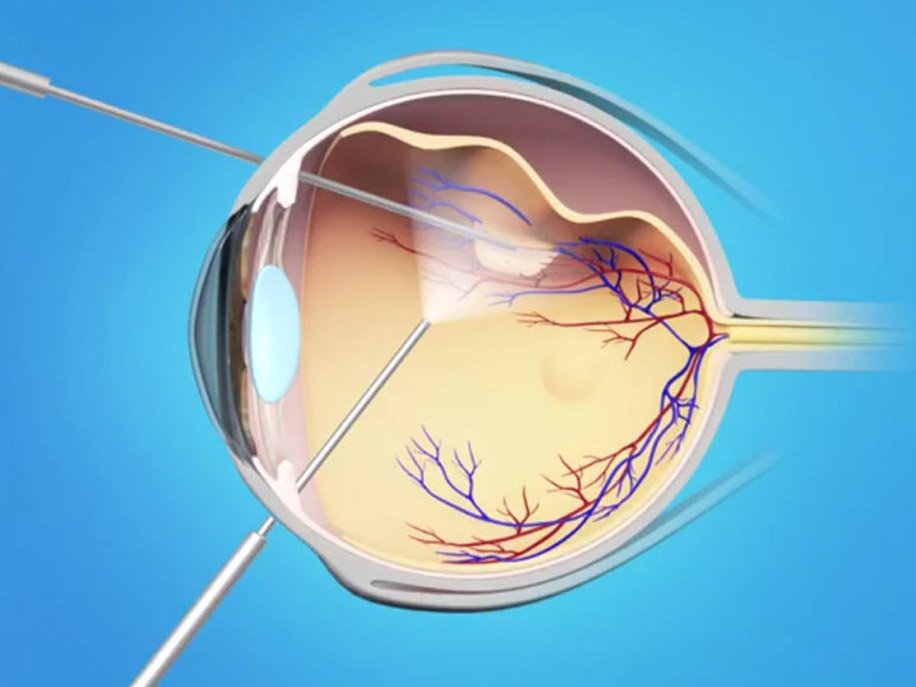
Пломбирование выполняется радиальным, секторальным или круговым способом, что определяется локализацией и масштабом отслойки. Пломбы изготавливаются по результатам диагностики. Непосредственно лечение начинается с инстилляции анестезирующих капель. После этого хирург разрезает соединительную оболочку глаза, конъюнктиву и вводит через разрез пломбы. Они крепятся на склере швами или бесшовным способом. Попутно из глаза выводится субретинальная жидкость. На конъюнктиву накладывают швы, а в глаза закапывается офтальмологический раствор с антибактериальным действием.
Реабилитация
Послеоперационный период во многом зависит от того, насколько правильно будет пациент следовать предписаниям врача. Перечислим стандартные советы специалистов людям, которые перенесли операцию по эписклеральному пломбированию:
Носите повязку на глазу. Необходимо беречь его от яркого света, пыли и других инородных предметов. Стерильную марлевую повязку нужно менять каждый день.
Откажитесь от физических нагрузок. В первые несколько недель придется отказаться от физкультуры. Особенно опасно поднимать тяжести. Это противопоказано и после восстановления, если причина отслойки — сильная близорукость.
Не используйте компьютер и гаджеты. Нагрузку на глаза также придется снизить, она может спровоцировать рецидив.
Защищайте глаз от воды и мыла. Нужно закапывать глазные капли. Мыть прооперированное глазное яблоко опасно. В него могут попасть бактерии.
Посещайте врача. Прийти на осмотр рекомендуется на следующий день после процедуры. Офтальмолог определит даты осмотров, пропускать которые нельзя.

Восстановление длится 2-3 месяца. У некоторых людей — полгода. В течение всего этого времени постепенно возвращаются зрительные функции. Длительность реабилитационного периода определяется возрастом пациента и характером повреждений.
Если не следовать предписаниям врача, могут возникнуть осложнения:
инфицирование тканей глаза;
нарушение работы глазных мышц;
отслойка сосудистой оболочки;
птоз верхнего века;
повышение внутриглазного давления;
обнажение импланта;
макулопатия;
катаракта;
прогрессирование близорукости;
повторное отслоение.
Развиваются они редко, но пациентам после отслойки сетчатки следует чаще бывать у окулиста, чтобы вовремя обнаружить осложнения или рецидив.
Источник