Косоглазие при опухоли сетчатки
Доброкачественные опухоли сетчатки встречаются крайне редко, представлены, как правило, опухолями сосудистого и глиального происхождения.
Сосудистые опухоли
Сосудистые новообразования сетчатки нередко сочетаются с сосудистыми опухолями кожи, ЦНС, внутренних органов (нейроокулокутанный синдром — системный факоматоз или гамартома). Представлены капиллярной, кавернозной и рацемозной гемангиомами.
Капиллярная гемангиома
Опухоль может проявляться как самостоятельное новообразование или как проявление системного синдрома Гиппеля-Линдау. Капиллярная гемангиома сетчатки была описана в 1895 г. E.Hippel. Спустя 31 год A.Lindau описал аналогичное поражение мозжечка, подчеркнув связь между сосудистыми изменениями в сетчатке и ЦНС.
С этого времени заболевание носит название болезни Гиппеля-Линдау. Среди капиллярных гемангиом она составляет 62 %. Заболевание расценивают как аутосомно-доминантный опухолевый синдром, обусловленный врожденной мутацией опухолевого гена, локализующегося в хромосоме 3р-25-26.
Частота заболевания составляет 1:85000 человек. До 20 % больных имеют семейный анамнез. В половике случаев поражаются оба глаза. Средний возраст к моменту выявления гемангиомы — 21 год, максимальное число выявленных случаев приходится на 30-87 лет.
В 38 % случаев капиллярная гемангиома представлена одиночной опухолью, локализующейся на диске зрительного нерва или в пара папиллярной области (рис. 7.1). Возникает в раннем возрасте, но диагностируется на 2-3-м десятилетии жизни.

Рис. 7.1. Капилярная гемангиома сетчатки
Клиника
Заболевание длительно протекает бессимптомно, иногда больные предъявляют жалобы на метаморфопсии. Диагностируется чаще случайно при осмотрах глазного дна.
При болезни Гиппеля-Линдау на периферии глазного дна, как правило, в темпоральной области выявляют капиллярную гемангиому в виде ярко-розового узелка, состоящего из сети крупных капилляров с незначительной проминенцией. На диске зрительного нерва опухоль обычно одиночная, представлена проминирующим грошевидным узлом, в котором хорошо видны отдельные сосуды, или она имеет розовато-белый цвет, плотная, собственные сосуды не видны (рис. 7.2).

Рис. 7.2. Ангиоматозный узел на периферии сетчатки при болезни Гиплеля-Линдау
В 1/3 случаев ангиома представлена множественными плоскими клубочками различных размеров (от 1 до 5 мм в диаметре) и формы (округлые, овальные, гроздевидные). Разнообразен и их цвет: красный, желтовато-розовый, серовато-белый (рис. 7.3). Ретинальные сосуды (артерия и вена), подходящие к ангиоме, резко расширены и извиты.

Рис. 7.3. Ангиоматозный узел на диске зрительного нерва при болезни Гиппеля-Линдау
Концевые разветвления сосудов могут образовывать петлистую сеть, анастомозируя друг с другом. В связи с локальным нарушением гемодинамики измененные артерии и вены не отличаются друг от друга По калибру и окраске. Ангиома имеет обычно один приводящий и один отводящий сосуды. В процессе крайне медленного роста вокруг ангиомы и над ней развивается мелкая сеть новообразованных сосудов.
С помощью флюоресцентной ангиографии (ФАГ) доказано наличие шунтирования между ангиомой и сетью новообразованных сосудов. Вблизи опухоли могут быть кровоизлияния в сетчатку и задние отделы стекловидного тела. Вокруг ангиомы появляется желтоватого цвета липидный экссудат, постепенно развивается отслойка сетчатки.
В патогенезе отслойки играет роль не только наличие экссудата, она может быть и тракционной при развитии вторичных дистрофических изменений в макулярной области или в результате появления глиозных разрастаний. Изменения в макулярной области в совокупности с отслойкой сетчатки приводят к резкому снижению остроты зрения.
Морфология
В опухоли находят пролиферирующие капилляры, которые растут как в хориоидею, так и в стекловидное тело. В сетчатке под новообразованными сосудами, помимо кровоизлияний, находят желтые, белые очаги, обусловленные липидными отложениями, клеточной инфильтрацией, дистрофией нервных элементов сетчатки и глиозными разрастаниями.
При ангиоматозе Гиппеля-Линдау в опухолевом узелке находят крупные капилляры с сохранением эндотелия, базальной мембраны, перицитов и внутрисосудистых стромальных клеток, содержащих гранулы гликогена.
Диагноз капиллярной гемангиомы устанавливают на основании офтальмоскопии (прямая, обратная, бинокулярная) и ФАГ. Необходимы консультация невропатолога, ангиография сосудов головного мозга или компьютерная томография (КТ) с контрастированием с целью исключения системного поражения.
Дифференциальный диагноз
Капиллярная гемангиома сетчатки требует дифференциального диагноза с телеангиэктазией сетчатки (начальные проявления болезни Коатса), кавернозной гемангиомой сетчатки, гемангиомой хориоидеи, вторичным глиозом сетчатки, ретинобластомой и увеальной меланомой, астроцитарной гамартомой сетчатки.
Лечение
Маленькие одиночные гемангиомы (диаметром до 3 мм), локализующиеся на периферии глазного дна или на диске зрительного нерва, можно успешно разрушить с помощью лазеркоагуляции. Коагуляты следует наносить вначале вдоль приводящего и отводящего сосуда с целью уменьшения напряжения их стенок.
Вокруг ангиоматозного узла наносят двойной барьер коагулятов с целью уменьшения отслойки сетчатки. Коагуляты вдоль сосудов наносят при размерах пятна — 100-200 мкм. экспозиции 0,05-0,1 с. Мощность излучения — 280-400 мВт. Спустя 7-14 дней наносят лазерные аппликации по поверхности узла при размерах окна — 500 мкм, экспозиции — 0,2-0,5 с и мощности 700-1000 мВт.
При коагуляции питающего сосуда диаметр коагулята должен превышать калибр сосуда в 2 раза. Используя описанную методику, Н.В.Макарская и Т.И.Форафонова (1978) при лечении ретинальной гемангиомы полного разрушения опухоли добились у 54 % больных. Оптимальный диаметр опухоли для получения хорошего терапевтического эффекта не должен превышать 3 мм.
Криодеструкция эффективна при таких же размерах опухоли, но экваториальной и преэкваториальной локализации. Хороший терапевтический результат удается получить, если температура хладагента не выше — 50 или — 60 °С. Нами с успехом используется при лечении таких опухолей в качестве хладагента жидкий азот. Диаметр наконечника, соприкасающегося со склерой, не должен превышать 5 мм, а время экспозиции низкой температуры — не более 30 с.
При опухолях больших размеров, расположенных вне диска зрительного нерва и осложненных отслойкой сетчатки, мы получали хорошие результаты при использовании брахитерапии. При этом у 60 % больных исчезает отслойка сетчатки, повышается острота зрения. Следует учитывать, что доза облучения зависит от размеров опухоли: чем больше опухоль, тем большая доза облучения требуется.
Следует учитывать, что при увеличении дозы облучения увеличивается опасность появления постлучевой ретинопатии, не способствующей повышению остроты зрения. В последние годы появились сведения о хорошем терапевтическом действии при облучении больших гемангиом сетчатки узким медицинским протонным пучком.
Наш опыт и многолетний опыт лечения ретинальных гемангиом другими авторами свидетельствует о том, что только раннее выявление и лечение периферических ретинальных ангиом предупреждает возникновение тяжелых осложнений с полной утратой зрения.
Прогноз для жизни при поражении только глаз благоприятный. Нелеченая гемангиома в исходе своего развития приводит к полной утрате зрительных функций.
Кавернозная гемангиома
Опухоль возникает в сетчатке как самостоятельное заболевание или может быть симптомом распространенного порока развития с поражением ЦНС, кожи лица, слизистой оболочки носоглотки. Чаще страдают женщины (60 %), обычно опухоль односторонняя. R.Levis (1975) при наблюдении над 37 случаями кавернозной гемангиомы сетчатки билатеральное поражение отметил лишь у 3 больных.
При изучении родословных К.Moffat (1988) отметил аутосомно-доминантный путь наследования с разнообразной экспрессией и неполной пенетрантностью. Обнаруживают обычно случайно, если опухоль располагается вне макулярной зоны.
Клиника
Клинически опухоль длительное время бессимптомна, но могут быть жалобы на плавающие помутнения или снижение центрального зрения. На глазном дне вблизи диска зрительного нерва или на нем обнаруживают локальную опухоль, состоящую из отдельных многочисленных тонкостенных сосудистых узелков, связанных с темного цвета аневризматически расширенной веной. Цвет опухоли малиновый с синюшным оттенком.
Иногда опухолевый узел и подходящая к нему вена покрыты тонкой белесоватой фиброзной тканью. В сетчатке гемангиома располагается в ее слоях. Вид опухоли напоминает «гроздь винограда». Калибр ретинальных сосудов, подходящих к опухоли и выходящих из нее, остается неизмененным. В зоне сосудистых разрастаний, как правило, отсутствуют экссудативные изменения.
Опухоль стационарна в своих размерах при длительном наблюдении. Практически единственным осложнением кавернозной гемангиомы сетчатки может быть кровоизлияние в стекловидное тело, но встречается оно нечасто.
A.Reese (1976) сформулировал следующие признаки, наиболее часто встречающиеся при кавернозной гемангиоме сетчатки:
1) опухоль представлена аневризматически измененными сосудами;
2) опухоль часто дренируется крупным ретинальным сосудом неизмененного калибра;
3) отсутствует экссудативная отслойка сетчатки;
4) редко возникают геморрагии в стекловидное тело;
5) во многих случаях поверхность опухоли прикрыта сероватой глиозной тканью;
6) исключительно низкое заполнение флюоресцеином сосудов опухоли при флюоресцентной ангиографии;
7) возможное сочетание ретинальной кавернозной гемангиомы с сосудистыми опухолями головного мозга.
Морфология
Обнаруживают рост опухоли во внутренних слоях сетчатки. Большая по размерам опухоль может занимать всю толщу сетчатки, состоит из аневризматически измененных вен с эндотелиальной выстилкой, соединяющихся между собой узкими каналами. При длительном существовании под опухолью в наружных слоях сетчатки возникает кистовидная дегенерация.
Диагноз устанавливают на основании офтальмоскопического обследования и ФАГ. При гемофтдпьмах информативно ультразвуковое сканирование, которое позволяет выявить зону утолщенной сетчатки, при этом типичная для увеальной меланомы экскавация хориоидеи отсутствует.
Дифференциальный диагноз проводят с болезнью Коатса, капиллярной гемангиомой сетчатки, телеангиэктазиями сетчатки (особенно при их периферической локализации), окклюзией вены сетчатки, диабетической ретинопатией, меланомой хориоидеи и ретинобластомой.
Лечение
При рано выявленных опухолях эффективна лазеркоагуляция, криодеструкция. Лазеркоагуляцию без труда можно выполнить при локализации опухоли в постэкваториальной зоне. Отсутствие отслойки сетчатки и увеличение калибра питающих сосудов позволяет проводить коагуляцию опухоли размером пятна 250-500 мкм, мощностью излучения 350-600 мВт и экспозицией лазерного воздействия 0,2-0,5 с.
Коагуляты следует наносить черепицеобразно до появления интенсивного белого цвета на поверхности гемангиомы. Во избежание появления кровоизлияний опухоль следует разрушать поэтапно.
Прогноз для зрения, как правило, хороший. При появлении геморрагий в стекловидное тело может быть снижение остроты зрения, но при рассасывании последних зрение восстанавливается. При локальной гемангиоме в сетчатке прогноз для жизни хороший. В случае сочетания с сосудистыми опухолями головного мозга прогноз отягощается возможными внутримозговыми кровоизлияниями,
Рацемозная гемангиома
Опухоль обнаруживают случайно, проявляется она в раннем возрасте. Наблюдаются семейные случаи.
Клиника
В раннем возрасте рацемозная гемангиома характеризуется монокулярным амаврозом, косоглазием. После 30 лет выявляется случайно. На глазном дне обычно в области диска зрительного нерва хорошо видны резко расширенные, извитые и полнокровные артерии и вены, соединяющиеся между собой. Мелкие сосуды (артериолы, капилляры и венулы) отсутствуют, что хорошо иллюстрирует ангиограмма (рис. 7.4).

Рис. 7.4. Ангиограмма. Рацемозная гемангиома сетчатки. Флюоресцируют резко расширенные и извитые сосуды
Пульсации сосудов нет. В сетчатке под сосудами — дистрофические изменения, участки гиперпигментации. Отслойка сетчатки отсутствует.
Морфология
Обнаруживают полностью развитые сосуды, непосредственный переход артерий в вены.
Диагноз устанавливают на основании офтальмоскопической картины. Необходимо неврологическое обследование для выявления аналогичных изменений в ЦНС.
Дифференциальный диагноз не представляет трудностей в связи с типичной офтальмоскопической картиной.
Лечение в связи с распространенностью процесса бесперспективно.
Прогноз для зрения и жизни неплохой.
Глиальные опухоли
Астроцитома
Астроцитарная гамартома сетчатки — астроцитома — растет из астроцитов сенсорной части сетчатки, нередко возникает на фоне туберозного склероза, для которого характерна нейроэктодермальная дисплазия (себорейная аденома кожи лица, нейрофиброматоз).
Заболевание наследуется по аутосомно-доминантному типу. Впервые опухоль на глазном дне при туберозном склерозе была описана в 1921 г. I.Van der Hoeva. Однако позднее F.Schwab показал, что опухоли на глазном дне появляются только у 20 % больных туберозным склерозом. Следует иметь в виду, что астроцитома может быть представлена солитарным узлом в сетчатке и у практически здоровых лиц молодого или детского возраста.
Клиника
На глазном дне, как правило, случайно выявляется хорошо отграниченная круглой или овальной формы проминирующая опухоль серовато-белого или желтоватого цвета. Опухоль локализуется как в центральной зоне, на диске зрительного нерва, так и на крайней периферии в зоне сенсорной сетчатки (рис. 7.5; 7.6).

Pиc. 7.5. Узловая астроцитома на периферии глазного дна у 15-летней девочки

Рис. 7.6. Астроцитома в области диска зрительного нерва у 7-летнего мальчика
Астроцитома лежит в слое нервных волокон, сосуды сетчатки могут проходить на поверхности ее и под ней. В опухоли могут быть кальцификаты. Размеры ее не превышают одного-двух диаметров диска зрительного нерва, границы неровные, но достаточно четкие. У маленьких детей по мере их взросления в астроцитоме могут возникать кисты. Это делает опухоль похожей на тутовую ягоду.
При спонтанном разрыве кисты ее содержимое изливается в стекловидное тело, что приводит к его помутнению и снижению остроты зрения. Как правило, опухоль практически не прогрессирует. Однако у маленьких детей возможно увеличение опухоли, что приводит к появлению интраретинального и субретинального экссудата и снижению остроты зрения.
Морфология
Опухоль представлена хорошо дифференцированными продолговатыми со светлой эозинофильной цитоплазмой клетками с круглыми и овальными ядрами. Фибриллярные отростки тел клеток глии образуют густой матрикс. J.Shields (1984) наблюдал редкие митозы в астроцитоме. Опухоль располагается во внутренних слоях сетчатки, при увеличении ее размеров возможно распространение в наружные слои. Поверхность опухоли покрывает нежная сеть новообразованных сосудов.
Диагноз устанавливают на основании прямой, непрямой офтальмоскопии. Большую информацию дает биомикроофтальмоскопия. ФАГ и ультразвуковое сканирование помогают в диагностике больших опухолей. Иногда диагноз астроцитомы настолько труден, что требуется тонкоигольная аспирационная биопсия (ТИАБ).
Дифференциальный диагноз астроцитомы труден в силу общности офтальмоскопических симптомов со многими заболеваниями. Прежде всего требуется дифференциация с ретинобластомой, беспигментной увеальной меланомой, кавернозной гемангиомой хориоидеи, ретинальной капиллярной гемангиомой. хронической гранулемой сетчатки, миелииовыми волокнами, друзами диска зрительного нерва, глиозом сетчатки.
Лечение
Маленькие, хорошо отграниченные астроцитомы лечения не требуют. При появлении признаков увеличения образования, возникновения отслойки сетчатки с целью локализации патологического процесса рекомендуется отграничительная лазеркоагуляция или криопексия.
Прогноз для зрения при маленьких астроцитомах хороший. Большие опухоли, сопровождающиеся экссудативной отслойкой сетчатки, могут приводить к снижению зрения. Прогноз для жизни хороший.
А.Ф.Бровкина, В.В.Вальский, Г.А.Гусев
Опубликовал Константин Моканов
Источник

Описание
Доброкачественные опухоли сетчатки встречаются редко, представлены в основном опухолями сосудистого (гемангиомы) и глиального (астроцитомы) генеза.
D31 Доброкачественное новообразование глаза и его придаточного аппарата.
D31.2 Сетчатки.
D18.0 Гемангиома любой локализации.
С69 Злокачественное новообразование глаза и его придаточного аппарата.
С69.2 Сетчатки.
Частота капиллярной гемангиомы составляет 1:85 000 человек. До 20% больных имеют семейный анамнез.
Осмотр детей офтальмологом в порядке диспансерного наблюдения.
Не проводят.
Сосудистые опухоли классифицируют на капиллярные, кавернозные и рацемозные гемангиомы.
Капиллярную гемангиому расценивают как аутосомно-доминантный опухолевый синдром, обусловленный врождённой мутацией опухолевого гена с локализацией в хромосоме 3р25.26. Кавернозную и рацемозную гемангиомы относят к порокам развития.
Остаётся до конца не распознанным.
Капиллярная гемангиома возникает в раннем возрасте, чаще диагностируется на 2-3 десятилетиях жизни, в половине случаев поражаются оба глаза. Опухоль расположена на ДЗН или в парапапиллярной области в виде одиночного ярко-розового узла, состоящего из сети крупных капилляров с незначительной элевацией. Длительное время опухоль протекает бессимптомно, иногда больные жалуются на метаморфопсии, но чаще опухоль диагностируют случайно при офтальмоскопии.
При болезни Гиппеля-Линдау капиллярная гемангиома, как правило, локализуется на крайней периферии темпоральной стороны в виде гроздевидного узла, в котором хорошо видны отдельные сосуды. Может быть представлена плотным узлом розовато-белого цвета, опухолевые сосуды не видны. Сосуды сетчатки, подходящие к ангиоме, резко расширены и извиты. Концевые разветвления их, анастомозируя друг с другом, могут образовывать петлистую сеть. В связи с локальным нарушением гемодинамики изменённые артерии и вены не отличаются друг от друга по калибру и окраске. В процессе медленного роста вокруг ангиомы и над ней развивается мелкая сеть новообразованных сосудов. Ангиографически доказано наличие шунтов между ангиомой и сетью новообразованных сосудов. Вблизи опухоли могут быть кровоизлияния в сетчатку, в задние отделы СТ. В процессе увеличения опухоли в размерах вокруг появляется жёлтого цвета липидный экссудат, постепенно развивается отслойка сетчатки. В патогенезе отслойки играет роль не только наличие экссудата, она может быть и тракционной при развитии вторичных дистрофических изменений в макулярной области или в результате формирования вторичных глиозных разрастаний. Изменения в макулярной области в совокупности с отслойкой сетчатки приводят к резкому снижению остроты зрения.
Кавернозная гемангиома чаще развивается у женщин (60%). Как правило, опухоль монолатеральна, длительно протекает бессимптомно. Могут быть жалобы на плавающие помутнения или снижение центрального зрения. На глазном дне вблизи ДЗН или на нём обнаруживают одиночную опухоль, состоящую из отдельных тонкостенных сосудистых узелков, связанных с аневризматически расширенной тёмного цвета веной. Цвет малиновый с синюшным оттенком. Иногда узел опухоли и подходящая к нему вена покрыты тонкой белесоватой фиброзной тканью. В сетчатке гемангиома располагается в её слоях. Вид опухоли напоминает «гроздь винограда». Калибр ретинальных сосудов, подходящих к опухоли и выходящих из неё, остаётся неизменённым. В зоне сосудистых изменений, как правило, отсутствуют экссудативные изменения. Опухоль стационарна в своих размерах. Практически единственным осложнением кавернозной гемангиомы сетчатки может быть кровоизлияние в СТ, но наблюдают его редко.
Рацемозная гемангиома сетчатки выявляется случайно в раннем возрасте. Наблюдают семейные случаи. Характеризуется монокулярным амаврозом, косоглазием. На глазном дне, обычно в области ДЗН, хорошо видны резко расширенные, извитые и полнокровные, полностью развитые сосуды с непосредственным артерий в вены. Пульсации сосудов нет. В сетчатке под сосудами — дистрофические изменения, участки гиперпигментации. Отслойка сетчатки отсутствует.
Чаще неинформативен в связи с отсутствием жалоб.
- Определение остроты зрения и поля зрения.
- Наружный осмотр (состояние век, конъюнктивы).
- Биомикроскопия (бульбарной конъюнктивы, роговицы).
- Офтальмоскопия.
ФАГ, УЗИ.
Необходимо дифференцировать с телеангиэктазией сетчатки (болезнь Коатса), гемангиомой хориоидеи, вторичным глиозом сетчатки, ретинобластомой, увеальной меланомой, астроцитарной гамартомой сетчатки.
Прогрессирование процесса может сопровождаться отслойкой сетчатки.
Консультация невролога для выявления аналогичных изменений в ЦНС.
Маленькие одиночные гемангиомы (диаметром до 3 мм), локализующиеся на периферии глазного дна или на ДЗН, разрушают с помощью лазеркоагуляции. При опухолях больших размеров, осложнённых отслойкой сетчатки, расположенных вне ДЗН, показано контактное облучение (брахитерапия).
Разрушение опухоли с целью профилактики гемофтальма и отслойки сетчатки.
Хирургическое лечение.
Не менее 4 нед.
Диспансерное наблюдение офтальмолога.
Ограничивать работу с тяжёлой физической нагрузкой до полной резорбции опухоли.
Прогноз для жизни хороший. Зрительный прогноз хороший при полной резорбции опухоли. При сочетании с сосудистыми опухолями головного мозга прогноз отягощается возможными внутримозговыми кровоизлияниями.
Астроцитома, астроцитарная гамартома сетчатки.
Расценивают как порок развития.
Астроцитома — новообразование, растущее из астроцитов сенсорной части сетчатки. Нередко возникает на фоне туберозного склероза, для которого характерна нейроэктодермальная дисплазия (себорейная аденома кожи лица, нейрофиброматоз). Заболевание наследуется по аутосомно-доминантному типу.
Астроцитома может быть представлена солитарным узлом в сетчатке у практически здоровых лиц молодого или детского возраста. На глазном дне случайно выявляют хорошо отграниченную круглой или овальной формы проминирующую опухоль серовато-белого или желтоватого цвета (рис. 36-34).
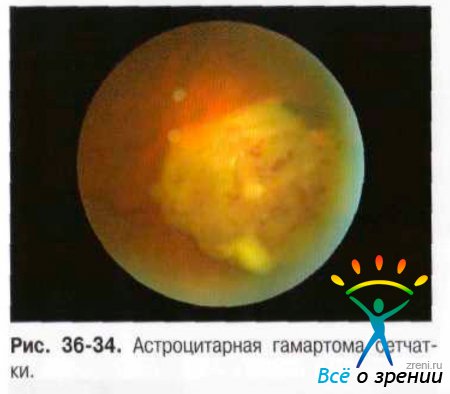
Опухоль может локализоваться в центральной зоне, у ДЗН, на крайней периферии и зоне сенсорной сетчатки. Астроцитома лежит в слое нервных волокон, сосуды сетчатки могут проходить на поверхности её и под ней. Размеры её не превышают 1-2 диаметров ДЗН, границы неровные, но достаточно чёткие. В опухоли могут быть кальцификаты. У маленьких детей по мере их роста в астроцитоме могут возникать кисты. Это делает опухоль похожей на тутовую ягоду. При спонтанном разрыве кисты её содержимое изливается в СТ, что приводит к его помутнению и снижению остроты зрения. Как правило, опухоль не прогрессирует. Однако у маленьких детей возможно увеличение опухоли, что приводит к появлению витраретинального и субретинального экссудата со снижением остроты зрения.
Анамнез чаще неинформативен (отсутствуют жалобы).
- Определение остроты зрения, поля зрения.
- Наружный осмотр (кожа вокруг глаза, состояние век, конъюнктивы).
- Биомикроскопия роговицы и конъюнктивы.
- Офтальмоскопия (прямая, непрямая, биомикроофтальмоскопия).
ФАГ и УЗИ помогают в диагностике больших опухолей. Иногда диагноз астроцитомы настолько труден, что показана тонкоигольная аспирационная биопсия.
Диагностика астроцитомы трудна в силу общности офтальмоскопических симптомов с другими заболеваниями. Прежде всего требуется дифференциация с ретинобластомой, беспигментной увеальной меланомой, кавернозной гомангиомой хориоидеи, ретинальной капиллярной гемангиомой, хронической гранулёмой сетчатки, миелиновыми волокнами, друзами ДЗН, глиозом сетчатки.
Прогрессирование процесса сопровождается отслойкой сетчатки.
Консультация невролога для выявления аналогичных изменений в ЦНС.
Лазеркоагуляция или брахитерапия.
Разрушение опухоли с целью профилактики отслойки сетчатки.
Для брахитерапии.
Необходима консультация невролога.
Не менее 4 нед (период формирования хориоретинального рубца).
Диспансерное наблюдение офтальмолога.
Объяснить необходимость ограничения работы с большой физической нагрузкой.
Прогноз для жизни хороший. Зрительный прогноз хороший при полной резорбции опухоли. В случае осложнения отслойкой сетчатки прогноз отягощается снижением зрительных функций.
Ретинобластома наиболее распространённая злокачественная опухоль оптической части сетчатки нейроэктодермального происхождения. Различают дне основные формы заболевания — монокулярную и бинокулярную. Монокулярная форма встречается в 60% случаев, бинокулярная в 40%. Первая чаще имеет спорадический характер, представлена одиночным узлом, вторая — наследственный, характеризуется многофокусным поражением.
РБ наследуется по аутосомно-доминантному типу с поражением хромосомы 13ql4.1. Опухоль развивается в результате инактивации гена Rb1, который является супрессором опухолевого роста. Структурные и функциональные мутации в гене Rbl нарушают регуляцию клеточного цикла и приводят к злокачественной трансформации клеток в тканях сетчатки.
С69.2 Злокачественное новообразование сетчатки.
Заболеваемость 1:10 000-14 000 живых новорождённых. Ретинобластома развивается в возрасте от 0 до 9-15 лет. В 70% случаев РБ развивается у детей до 3 лет. В последние десятилетия отмечено увеличение заболеваемости у детей старше 5 лет.
Молекулярно-генетическое обследование и пренатальная диагностика беременных женщин из группы риска.
Стадию роста ретинобластомы классифицируют по трём параметрам: Т — tumor, N — nodule, М — metastases.
- Т — первичная РБ:
- Тх — недостаточно данных для оценки первичной опухоли;
- Т0 — отсутствие первичной опухоли.
- Т1 — РБ занимает менее 1/4 площади сетчатки.
- Т2 — РБ занимает от 1/4 до 1/2 площади сетчатки.
- Т3 — РБ занимает более 50% площади сетчатки и /или распространяется за пределы сетчатки:
- Т3а — имеются клоны клеток опухоли в СТ;
- Т3b — РБ распространяется на ДЗН;
- Т3c — имеются признаки опухоли в передней камере, прорастает сосудистую оболочку.
- Т4 — РБ выходит за пределы глаза.
- Т4a — РБ прорастает в зрительный нерв, но не доходит до линии отсечения;
- Т4b — РБ распространяется до линии отсечения или формируется экстра-бульбарный узел.
Символом т обозначают мультицентричный рост, символом п — семейную или наследственную форму.
Проводят тщательный опрос родителей с целью выяснения возможной наследственной предрасположенности, состояния здоровья сибсов. Уточняют течение беременности и родов. Особое внимание уделяют гипоксии в родах и гипероксигенации ребенка в послеродовом периоде. Выявляют проживание в экологически неблагоприятной зоне.
Жалобы. Лейкокория или симптом «кошечьего глаза» — основная жалоба при ретинобластоме, свидетельствующая о поздней стадии заболевания. Косоглазие при ретинобластоме может быть ранним симптомом опухоли при локализации очага в центральной зоне. Покраснение и боль в глазу возникает при повышении офтальмотонуса. Экзофтальм — при экстрабульбарном росте опухоли.
Зрительные функции детей до 2-х лет определяют по синхронному слежению за беззвучными игрушками разной величины. Остроту зрения у детей старше 2 лет определяют стандартным образом. Дальнейшее обследование детей младше 5 лет проводят в условиях медикаментозного сна. При биомикроскопии переднего отрезка глаза обращают внимание на сохранение структурности радужки, наличие опухолевых конгломератов на поверхности радужки, в УПК (симптом псевдогипопиона), реакцию зрачка на свет (паралитический мидриаз). Проводят прямую и обратную офтальмоскопию при максимальном мидриазе с использованием склерокомпрессора для осмотра области зубчатой линии.
Ретинобластома проходит несколько этапов в клиническом развитии. В начальной стадии возможно изменение рефлекса глазного дна в зоне дальнейшего роста РБ. Позднее появляется плоский небольшой участок сероватого цвета с неправильными, нечёткими контурами (рис. 36-35).
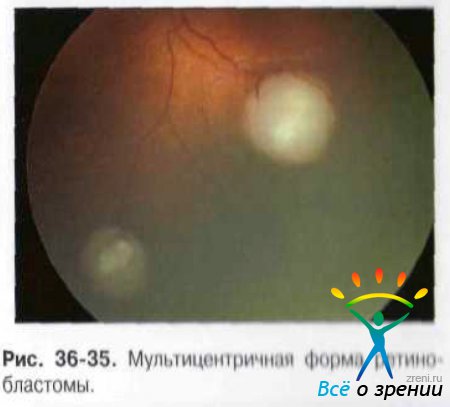
Сосуды сетчатки покрываются тканью опухоли.
По характеру роста ретинобластомы выделяют экзофитную, эндофитную, смешанную и диффузную ретинобластому.
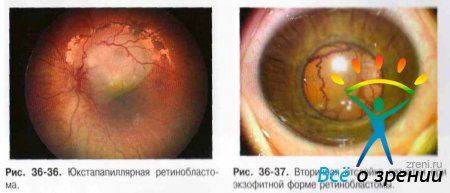
- Экзофитная ретинобластома растёт между наружными слоями сетчатки и пигментным эпителием, характерно прорастание в хориоидею. По мере роста ретинобластома отстаивает сетчатку, и под ней просматривается бело-серого цвета очаг с гладкой поверхностью, неравномерной структуры. К узлу ретинобластомы подходят резко расширенные сосуды сетчатки (рис. 36-36). Характерно присутствие кальцификатов. В исходе роста ретинобластомы развивается тотальная отслойка сетчатки (рис. 36-37).
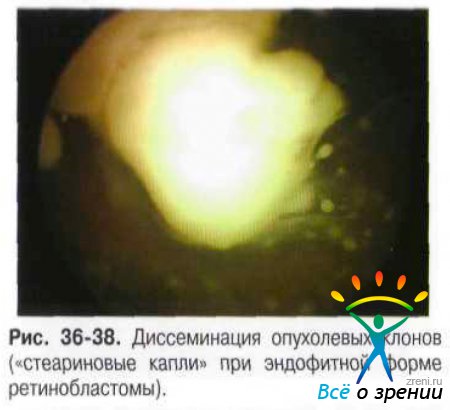
- Эндофитная ретинобластома распространяется на внутреннюю поверхность сетчатки и в СТ. Поверхность опухоли бугристая, структура дольчатая, пронизана собственными новообразованными сосудами. Окраска беловато-серая при наличии кальцификатов или розоватая, сосуды как бы исчезают в ткани опухоли, которая быстро прорастает в СТ, образуя множество округлых разнокалиберных отсевов, плавающих в СТ в виде «стеариновых капель» (рис. 36-38).
- Смешанная ретинобластома имеет признаки первых двух форм.
- Диффузная ретинобластома встречается не часто, равномерно инфильтрируя все слои сетчатки, прорастая в передние отделы глаза, симулируя зрительные изменения. Не характерно появление кальцификатов.
Клинический анализ крови, биохимический анализ с печеночными пробами.
УЗИ глаза и орбиты. КТ глаза, орбиты и головного мозга по показаниям, ретинография органов грудной клетки, УЗИ органов брюшной полости, исследования глазного дна с помощью ретинальной камеры.
Заболевания, с которыми следует дифференцировать ретинобластому: увеит, ретинит Коутса, врождённая катаракта, ретинопатия недоношенных, персистирующее СТ, фиброплазия СТ, астроцитома, миелиновые волокна, токсакароз.
Обследование педиатром, неврологом и общим онкологом.
Ликвидация опухоли для сохранения жизни ребёнка, глаза и его функций, профилактика рецидивов и метастазирования.
Для обследования ребёнка в условиях медикаментозного сна. проведения лечения, план которого определяют с учётом характера поражения.
Энуклеация показана:
- при большой ретинобластоме, заполняющей 2/3 полости глаза и более, с полной его слепотой;
- при ретинобластоме, распространяющейся на плоскую часть цилиарного тела, в структуры УПК; при выходе ретинобластомы через склеру (по данным КТ или МРТ);
- в случае узла ретинобластомы с длительно существующей распространённой отслойкой сетчатки и при появлении неоваскулярной глаукомы.
Органосохранные методы лечения
- Лазеркоагуляция возможна при постэкваториальной локализации и проминенции опухоли до 1,0 1,2 мм, максимальном диаметре до 12 мм.
- Криодеструкция осуществляется при преэкваториальной локализации ретинобластомы и толщине её не более 3 мм. Криоаппликации наносят наконечником криозонда диаметром 1.5 мм черепицеобразно с экспозицией 40- 60 с, до появления ледяной сферы в зоне опухоли.
- Транспупиллярная термотерапия возможна при центральном расположении ретинобластомы толщиной до 3 мм, максимальном диаметре 10 мм.
- Брахитерапия осуществляется с помощью стронциевых или рутениевых офтальмоаппликаторов. Условия облучения; одиночный узел толщиной до 4 мм и диаметром до 12 мм.
- Наружное облучение проводят в радиологических учреждениях. Оно показано при облучении «лучшего» глаза в качестве первого этапа лечения при билатеральной ретинобластоме; при монолатеральной в случае выхода опухоли за пределы склеральной капсулы или места резекции зрительного нерва (подтверждено гистологическим исследованием); при рецидиве ретинобластомы в орбите после энуклеации.
При билатеральной ретинобластоме худший глаз подлежит удалению, лучший глаз лечат органосохранными методами лечения.
Адъювантная полихимиотерапия направлена на профилактику метастазирования и рецидивов опухоли. Проводят в течение 12 мес после ликвидации основного узла РБ. Каждые 3 нед внутривенно струйно или капельно вводят растворы цитостатиков (винкристин 0,05 мг/кг веса, циклофосфамид 30 мг/кг веса) под контролем показателей периферической крови, биохимических анализов, анализа мочи.
Возможна химиотерапия, направленная на разрушение или уменьшение первичной опухоли в глазу. Используют следующую схему: карбоплатин 18,7 мг/кг веса, винкристин 0,05 мг/кг массы тела ребёнка 1 раз в 3 нед в течение 6 курсов. Первый терапевтический эффект отмечают после третьего курса. При отсутствии такового план лечения меняют.
Доза лучевой терапии колеблется в пределах 40-45 Гр. С целью уменьшения побочного действия облучения в последние годы рекомендуют уменьшение курсовой дозы до 36 Гр.
Диета. Учитывая побочные эффекты полихимиотерапии и сниженный иммунный статус у младенцев, желательно сохранять грудное вскармливание. У детей после года меню должно включать витамины, овощи и фрукты, а также продуты, стимулирующие кроветворение. Ограничение жиров и легкоусвояемых углеводов.
В послеоперационном периоде необходимы консультации общего онколога и педиатра.
После окончания лечения — пожизненное динамическое наблюдение не реже 1 раза в год.
Необходимо обязательное обследование детей офтальмологом в порядке диспансерного наблюдения пожизненно с учётом возможности появления вторых злокачественных опухолей, что характерно для этого типа заболевания.
Прогноз при далеко зашедшей ретинобластоме для жизни плохой. При комбинированном лечении выживаемость при монокулярной форме достигает 95%, при бинокулярной форме — 85-90%.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник