Конъюнктивит после прививки акдс
Вакцинация с младенческого возраста защищает детей от многих опасных и тяжелых заболеваний. Создавая коллективный иммунитет, массовая вакцинация дает детям возможность не заразиться от окружающих. Однако этот эффективный инструмент требует осторожного использования. Заболеваний и аллергических состояний, при которых нельзя проводить иммунизацию ребенка, немало.
Можно ли при конъюнктивите делать прививку?
 Конъюнктивит проявляется воспалением оболочек, выстилающих прилегающую к глазу сторону век. Младенцы начинают беспокоиться, тереть глаза кулачками, возможно повышение температуры тела.
Конъюнктивит проявляется воспалением оболочек, выстилающих прилегающую к глазу сторону век. Младенцы начинают беспокоиться, тереть глаза кулачками, возможно повышение температуры тела.
Далее веки отекают, краснеет конъюнктива, присоединяется боль, боязнь света, слезотечение. При бактериальном поражении выделяется гной. Воспаление может быть вызвано инфекцией или являться проявлением аллергии. В зависимости от причины, которая привела к заболеванию, меняется тактика проведения вакцинации.
Все обязательные прививки включены в установленный календарь, который определяет очередность проведения вакцинации против тех болезней, которые поддаются контролю. Важно соблюдать очередность и интервалы между прививками, поскольку иммунная система формирует иммунный ответ для каждой инфекции по-разному.
Конъюнктивит не отменяет проведение прививок по графику, а лишь вносит некоторые коррективы.
Когда можно ставить прививку ребенку?
Прививка разрешена, если:
- если воспаление имеет микробное происхождение (бактерии, вирусы), следует дождаться выздоровления и прививать ребенка через 2-4 недели после него, в легких случаях – сразу после нормализации температуры тела. То же касается и обострения хронического конъюнктивита;
- если конъюнктивит наблюдается у часто болеющих детей, прививку следует сделать через 5-10 дней после случая очередного заболевания, даже на фоне остаточных явлений, иначе время ожидания выздоровления может затянуться, вызывая значительный сбой в графике прививок;
- если конъюнктивит имеет аллергическое происхождение (астма, сезонный аллергический конъюнктивит), дети хорошо переносят вакцинацию во время приема антигистаминных препаратов или во время базисного лечения.
Если конъюнктивит инфекционный, прививаться нужно после выздоровления, а если аллергический – по графику, принимая при этом противоаллергические препараты.
Можно ли делать Манту при конъюнктивите?
 Кроме прививок, входящих в календарь, планово выполняется проба Манту. Ее проведение тесно связано с иммунизацией против туберкулезной инфекции. Знакомство новорожденных с вакциной против туберкулеза происходит в родильном отделении на первой неделе жизни. Для контроля формирования иммунитета и получения информации о возможном инфицировании туберкулезом ежегодно проба Манту ставится всем детям до восемнадцатилетнего возраста.
Кроме прививок, входящих в календарь, планово выполняется проба Манту. Ее проведение тесно связано с иммунизацией против туберкулезной инфекции. Знакомство новорожденных с вакциной против туберкулеза происходит в родильном отделении на первой неделе жизни. Для контроля формирования иммунитета и получения информации о возможном инфицировании туберкулезом ежегодно проба Манту ставится всем детям до восемнадцатилетнего возраста.
Суть этой процедуры заключается в развитии аллергической реакции на туберкулин (препарат из высушенных микобактерий туберкулеза) в месте введения. Чем ярче реакция, тем больше вероятность, что организм инфицирован. Сам механизм развития реакции на туберкулиновую пробу дает ответ на вопрос, можно ли делать Манту при конъюнктивите.
Аллергический конъюнктивит может исказить картину реакции на туберкулин, поэтому за 14 дней до пробы Манту ребенку начинают давать антигистаминные препараты. Если причиной воспаления явились бактерии или вирусы, проводится лечение инфекции, после которого можно делать пробу Манту через 1 месяц.
Сама проба Манту по своей сути не является прививкой, однако прежде чем ее проводить, конъюнктивит необходимо вылечить .
Меры предосторожности
Конъюнктивит не относится к абсолютным противопоказаниям для выполнения прививок или пробы Манту.
Достаточно соблюдать меры предосторожности, которые обеспечат успешную иммунизацию по установленному графику:
- конъюнктивит инфекционной природы – прививку делают через 2-4 недели после выздоровления, в легких случаях – как только нормализуется температура;
- конъюнктивит аллергической природы – можно прививаться, принимая при этом антигистаминные препараты.
Следует отметить, что для детей с диагностированным иммунодефицитом опасны все живые вакцины – против краснухи, паротита, кори, туберкулеза, оральная вакцина против полиомиелита, живая интраназальная вакцина против гриппа.
Все дети, которым предстоит сделать прививку, попадают на прием к педиатру перед ее проведением. Врач проводит осмотр ребенка и внимательно собирает анамнез – узнает у матери о наличии хронических заболеваний инфекционной или аллергической природы, о случаях контакта ребенка с инфекционным больным и возможности заразиться.
Перед введением вакцины в день проведения процедуры проводят осмотр внешних покровов ребенка, слизистых оболочек, измеряется температура тела. При необходимости назначаются дополнительные исследования или проводится лечение.
Видео по теме
Подробно о конъюнктивите в Школе доктора Комаровского:
К прививке будут допущены только те дети, которые не имеют противопоказаний. После проведения процедуры еще 30 минут организуется наблюдение за ребенком.
Источник
Цель вакцинации от дифтерии — создание антитоксического иммунитета, т.е. прививка защищает от развития тяжелой (токсической) формы болезни.
В России используются следующие препараты:
1.АКДС — (см. коклюш);
2.АДС – анатоксин дифтерийно-столбнячный;
3.АДС-м – анатоксин дифтерийно-столбнячный, более «лёгкий»;
4.АД-м-анатоксин дифтерийный «лёгкий»;
5.ДТ-вакс – то же, что и АДС
6.Имовакс ДТ-адюльт – то же, что и АДС-м
1,2,3,4-препараты российского производства
5,6 – Фирма «Авентис-Пастер», Франция
Чего зачем ставят:
АДС
— если нельзя ставить АКДС;
— если ребенок болел коклюшем (т.е. уже от коклюша не нужна прививка);
— если ребенок до 5 лет не прививался от дифтерии и столбняка;
АДС-м
— плановые ревакцинации детей 6, 16-17 лет и взрослых (каждые 10 лет);
— для вакцинации детей старше 6 лет, ранее не привитых против дифтерии и столбняка;
— в качестве замены АКДС или АДС у детей с реакциями или ос-ложнениями на эти вакцины;
— в очагах дифтерии;
АД-м
— для плановой ревакцинации против дифтерии
Иммунитет антитоксический, т.е. заболеть можно, но легко.
Метод введения: внутримышечно (детям в переднюю поверхность бедра, взрослым в дельтовидную мышцу)
Прививочные реакции: может быть покраснение и уплотнение в месте введения, иногда субфебрильная (до 38,0) температура.
Осложнения: описаны отдельные случаи сильных аллергических и неврологических реакций
Противопоказания: острые инфекционные заболевания, беремен-ность.
Примечание: ни одна из этих вакцин микробов не содержит. Пере-носимость, на мой взгляд чуть лучше у французского аналога.
КОКЛЮШ
Цель вакцинации – индивидуальная защита от коклюша.
Вакцины бывают корпускулярные (содержат компоненты микроб-ной клетки) и ацеллюлярные (бесклеточные). Последние дают го-раздо меньше прививочных реакций и осложнений, чем традиционные (корпускулярные), но в России они еще не зарегистрированы и о них я здесь упоминать не буду.
Цельноклеточные (корпускулярные) вакцины:
АКДС — коклюшно-дифтерийно-столбнячная вакцина. Содержит убитых коклюшных микробов и два анатоксина (дифтерийный и столбнячный); произведена в России;
Тетракокк – то же, что АКДС + содержит в себе инактивированную (убитую) вакцину против полиомиелита (ИПВ);
Чего зачем ставят:
АКДС(Тетракокк) в 3 – 4,5 – 6 месяцев (3-х кратно с интервалом 1,5 месяца на 1-м году жизни)
Ревакцинация в 18 месяцев (через 1 год после последней прививки
Иммунитет: курс вакцинации полностью защищает от коклюша 50-90% привитых, от дифтерии и столбняка более 95% и гарантирует защиту от тяжелых форм болезни практически в 100% .
Метод введения: внутримышечно (детям в переднюю поверхность бедра, взрослым в дельтовидную мышцу)
Прививочные реакции: может быть покраснение и уплотнение в месте введения (иногда до 2-3 недель), субфебрильная (до 38,0) температура (2-3 дня), аллергические реакции.
Осложнения: сильные общие реакции в виде повышения температуры до 40 и выше, тяжелые местные реакции (отек места укола), афебрильные судороги (т.е. не на фоне температуры) с частотой 1:30-40 тысяч вакцинаций.
Дальнейшая вакцинация в случае развития неблагоприятных реак-ций (НР) или осложнений проводится без коклюшного компонента (АДС или ДТ-вакс) в зависимости от ситуации план действий такой:
А: Если НР произошла после V1АКДС, то далее однократно ста-виться АДС, причем не ранее, чем через 3 месяца. Ревакцинация проводится через 9-12 месяцев.
В: Если НР произошла после V2АКДС, то курс вакцинации против дифтерии и столбняка считается законченным. Проводится ревакцинация АДС через 9-12 месяцев.
С: Нсли НР произошла после V3АКДС, то ревакцинация проводится АДС через 12-18 месяцев.
Противопоказания:
— острые инфекционные заболевания
— беременность
— прогрессирующие заболевания нервной системы
— афебрильные судороги в анамнезе (т.е. если раньше были судороги на фоне нормальной температуры)
Примечание: Все вакцины содержат компонент микробной клетки, взаимозаменяемы. Прививочные реакции могут быть на любую вакцину, хотя на Тетракокк немного чаще реагируют (оно и понятно, поскольку эта вакцина содержит в себе больше прививочного материала, чем АКДС). Но многие все же предпочитают Тетракокк (многие его спокойненько переносят, плюс в нем заложена полиомиелитная вакцина).
СТОЛБНЯК
Цель вакцинации – создание индивидуальной невосприимчивости к столбняку.
Плановая вакцинация осуществляется АКДС, АДС и АДС-м (я про них уже писала)
КОРЬ
Цель вакцинации – снижение восприимчивости к вирусу кори.
Какие есть вакцины:
1. Живая коревая вакцина (Россия) — моновакцина против кори, готовится на культуре клеток японских перепелов, содержит не-большое количество неомицина или канамицина (антибиотики)
2. Рувакс ( АвентисПастер, Франция) – моновакцина против кори
3. MMRII (MSD, США)-вакцина против кори, паротита и крас-нухи
4. Приорикс (ГлаксоСмитКляйн, Бельгия) – вакцина против кори, паротита и краснухи
2,3,4- готовятся на культуре клеток куриных яиц.
Чего зачем ставят:
Прививают не болевших корью детей в возрасте 12-15 месяцев, поскольку до года у детков в крови находятся мамины антитела, которые не дают развиться вакцинальному иммунитету.
Вторая прививка в 6 лет.
Иммунитет: при правильной вакцинации защитные антитела у 98% детей циркулируют более 25 лет.
Метод введения: внутримышечно в дельтовидную мышцу.
Прививочные реакции: все вакцины содержат живые аттенуированные (ослабленные) вакцинные штаммы (специально обученные группы микробов)! Реакция в связи с этим развивается от 5-6 до 15 дня после прививки. У 5-15% повышение температуры до 39, может быть кашель, конъюнктивит. У 5% бледно-розовая кореподобная сыпь. Такая реакция может быть 2-3 дня. Ребенок для окружающих НЕ ЗАРАЗЕН.
Осложнения: аллергические реакции (при наличии повышенной чувствительности к неомицину, канамицину или куриному белку). Неврологические нарушения 1:1000000.
Противопоказания:
— острые инфекционные заболевания
— беременность
— иммунодефицитные состояния (врожденные, вследствие онкологии, из-зи длительного приема высоких доз глюкокортикоидных гормонов)
— тяжелые аллергические реакции (небольшая сыпь не считается) на аминогликозиды (антибиотики такие) и яичный белок.
Примечание: Все вакцины взаимозаменяемы. Переносятся неплохо, но удобнее ставить тривакцины, поскольку в ином случае ребятенка надо колоть 3 раза (корь, паротит и краснуха, как правило ставятся вместе). «Разводят» прививки в том случае, если деть уже болел одной из трех (корь, паротит, краснуха, инфекций).
ПОЛИОМИЕЛИТ
Какие есть полиомиелитные вакцины (ПВ):
1. ОПВ (Отечественная Полиомиелитная Вакцина), Россия – содержит ослабленные штаммы вирусов полиомиелита 3-х типов
2. Имовакс Полио (АвентисПастер, Франция) – инактивированная (убитая) вакцина, содержащая вакцинные вирусы 3-х типов. Входит также в состав вакцины Тетракокк.
Сроки вакцинации:
V1-3 месяца
V2- 4,5 месяца
V3- 6 месяцев
RV1- 18 месяцев
RV2- 20 месяцев
Тэкс, сразу попытаемся внести ясность. Очень многие мелкие граждане на 1-м году прививаются Тетракокком, который содержит ИПВ (инактивированную полиомиелитную вакцину). В итоге после курса прививок у детя вырабатывается хороший гуморальный (общий) иммунитет и он (деть) защищен от неврологических проявлений полиомиелита. Но местный иммунитет на слизистой кишечника не вырабатывается и полиовирус может здесь напакостить (не сильно, но неприятно).
Резюмирую: На 1-м году лучше ставить Тетракокк, поскольку ОПВ ляль срыгнуть может, а если с кишечником проблемы, то ОПВ тоже капать нежелательно. А вот ревакцинации (или хотя бы одну, последнюю) лучше (но вовсе необязательно) проводить живой вакциной (ОПВ).
Как вводят:
ОПВ капают в рот пипеткой (4 капли) за 1 час до еды.
ИПВ вводят внутримышечно в переднюю поверхность бедра (до 1 года) или в дельтовидную мышцу (после 1 года).
Иммунитет: При правильно проведенной вакцинации стойкий им-мунитет у 90-95% привитых.
Прививочные реакции: могут быть аллергические реакции.
Осложнения:
— аллергические
— ВАП (вакцино-ассоциированный полиомиелит) на 4-30 день у привитых (1:1 000 000) и у контактных (1:14 000 000) на 60 день после контакта.
Противопоказания к ОВП:
— все виды иммунодефицита (тогда ставят ИПВ)
— неврологические расстройства после предыдущей ОПВ
— острое инфекционное заболевание
Источник
Многие родители, дети которых столкнулись с воспалением слизистой глаза, задаются вопросом — можно ли делать прививки при конъюнктивите? Если да, то какие, а от каких следует на время отказаться. На эти и другие вопросы Вы найдете ответы в данной статье.
Краткая характеристика заболевания
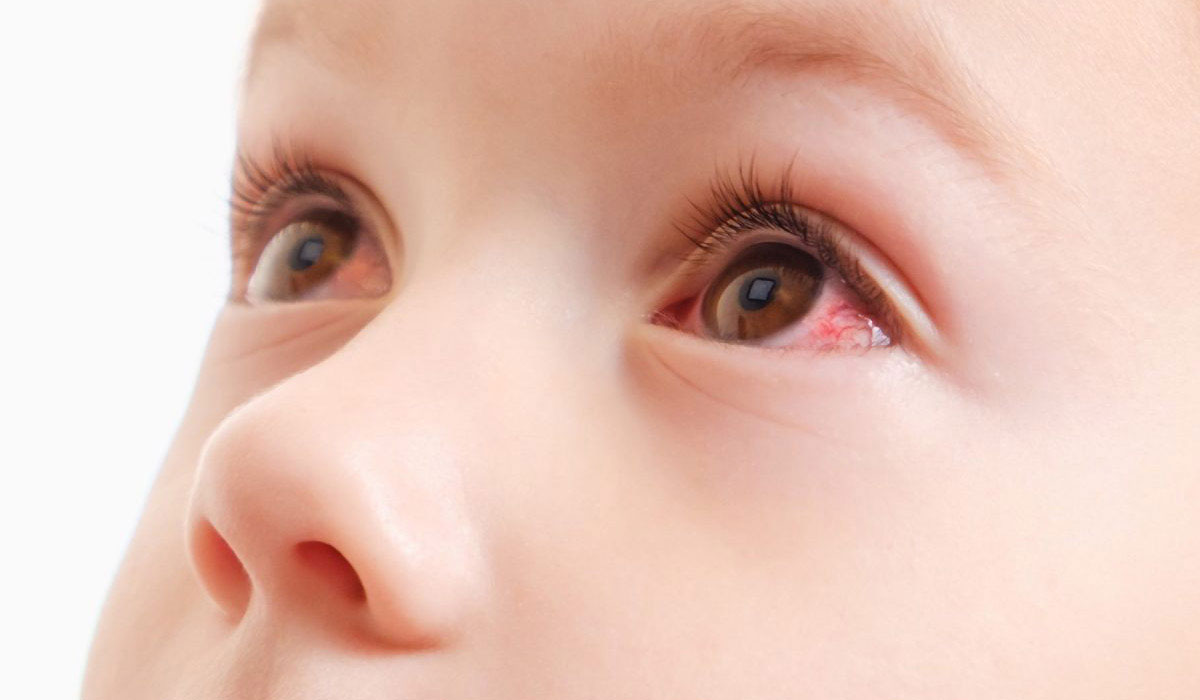
Конъюнктивитом называют заболевание слизистой глаза (конъюнктивы), которое характеризуется сильным воспалительным процессом, зудом, жжением, покраснением, гнойными выделениями и другими дискомфортными факторами. В большинстве случаев главной причиной заболевания является несоблюдение нормативов по гигиене. На сегодняшний день известно, что офтальмологи указывают и на ряд других причин, из-за которых может появиться данное заболевание.
Каким бывает конъюнктивит
В зависимости от возбудителя, окулисты подразделяют факторы развития конъюнктивита на экзогенные и эндогенные. Одни появляются как самостоятельное заболевания в виду инфекции или бактерий, попавших на слизистую. Другие являются следствием перенесенной болезни, например, у детей чаще всего конъюнктивит сопровождает оспу или краснуху. Он бывает острым или хроническим. Последний протекает крайне медленно и может затягиваться. По клинической форме выделяют катаральный, гнойный, фолликулярный и пленчатый конъюнктивит.
О причинах заражения
Офтальмологи отмечают, что основной причиной в большинстве случаев является несоблюдение правил гигиены: не вымытые после уборной руки, бактерии, попавшие в глаза, использование чужого полотенца и многие другие.

Но эти причины — только небольшая часть из всех возможных. В зависимости от вида конъюнктивита говорится и о путях его появления. Если заражение не связано с инфекцией, то, скорее всего, оно появилось как аллергическая реакция. Понять, с каким видом заболевания Вы имеете дело, может только грамотный специалист после осмотра глаз и лабораторного исследования. По итогам анализов будет назначаться лечение.
Симптоматика конъюнктивита
У каждого подвида конъюнктивита свой набор характерных признаков, но вместе с тем окулисты говорят о классических симптомах, которые сопровождают любой тип. Итак, по каким признакам можно понять, что у Вас данное заболевание?
У пациента наблюдается сильная отечность и гиперемия слизистой, из которой начинают отделяться гной с кровью. Появляются зуд, раздражение и слезоточивость, а также светобоязнь. Нередко люди жалуются на ощущение инородного тела в глазу. Если Вы обнаружили сразу несколько вышеупомянутых симптомов, рекомендуется тут же обращаться к врачу. Не затягивайте с диагностикой и лечением. Помните, что только специалист может назначить необходимые препараты.
Чаще всего это мази для закладывания, капли и антибактериальные лекарства, которые следует принимать внутрь. Кроме того, на время терапии (одна-две недели) следует ограничить просмотр телевизора, работу за компьютером, занятия в бассейне.
Можно ли делать прививку при конъюнктивите?
Офтальмологи на время лечения конъюнктивита не агитируют отсрочивать вакцинацию, но придерживаться некоторых правил все же обязывают. Все обязательные прививки включены в установленный календарь, который определяет очередность проведения вакцинации против тех болезней, которые поддаются контролю. Важно соблюдать порядок и интервалы между прививками, поскольку иммунная система формирует иммунный ответ для каждой инфекции по-разному. Конъюнктивит не отменяет проведение прививок по графику, а лишь вносит некоторые коррективы.
Когда можно делать прививку ребенку при конъюнктивите?
Как уже говорилось выше, наличие заболевания не отменяет вакцинацию, а лишь меняет ее срок. Об этом мы расскажем поподробнее ниже.

Окулисты не одобряют плановые прививки в том случае, если конъюнктивит спровоцирован бактериями или вирусами. Поэтому родителям необходимо дождаться полного выздоровления ребенка и отправляться делать прививку. Иногда врачи разрешают ускорить процесс и привиться сразу после понижения температуры. То же касается и обострения хронического конъюнктивита. Также прививки можно делать детям, которые очень часто болеют, примерно после недели терапии. Если конъюнктивит имеет аллергическое происхождение, то вакцинация разрешается, так как дети зачастую хорошо переносят ее во время приема антигистаминных препаратов или базисного лечения. Если конъюнктивит инфекционный, прививаться нужно после выздоровления, а если аллергический — по графику, принимая при этом антигистаминные лекарства.
Рекомендации
Конъюнктивит не относится к абсолютным противопоказаниям для выполнения прививки или пробы Манту, поэтому достаточно будет соблюдать меры предосторожности, о которых мы уже рассказали выше. Следует отметить, что для детей с диагностированным иммунодефицитом опасны вакцины против краснухи, паротита, кори, туберкулеза, оральная вакцина против полиомиелита, живая интраназальная вакцина против гриппа. Все дети, которым предстоит сделать прививку, обязательно посещают педиатра перед процедурой. Врач проводит осмотр ребенка и в случае необходимости говорит о противопоказаниях к прививке.
Источник