Конъюнктивит и рассеянный склероз
Конъюнктивит
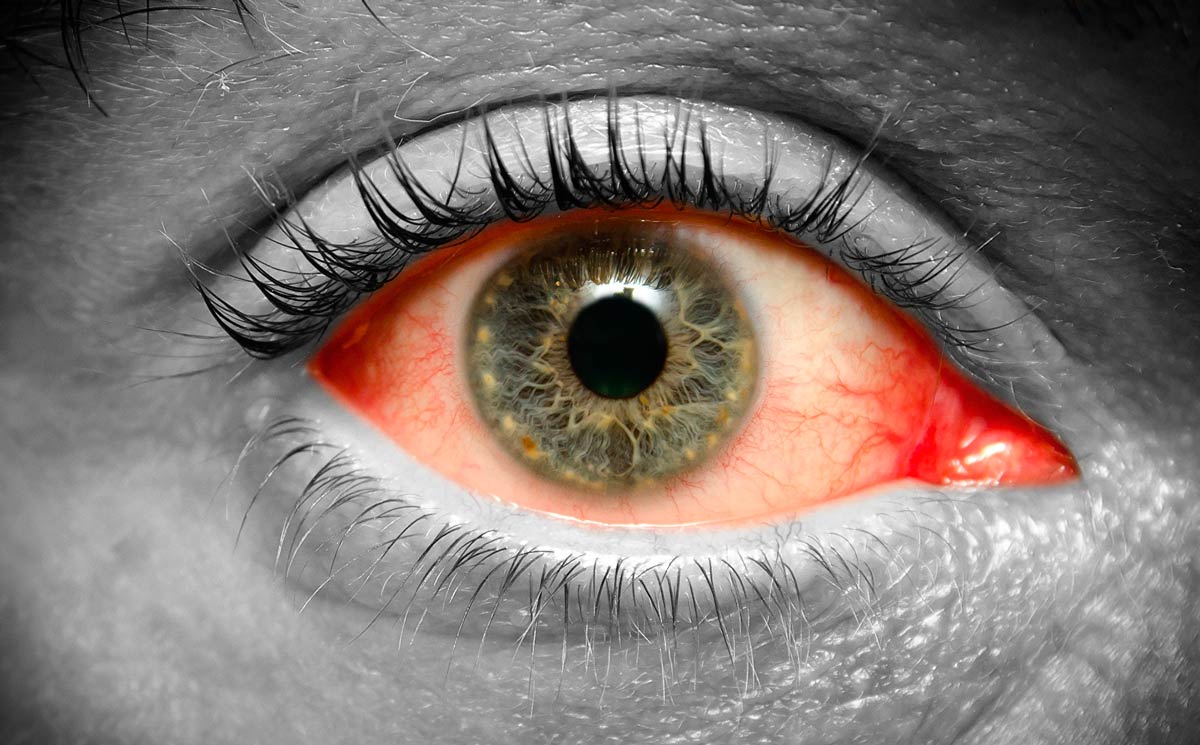
Конъюнктивит – это воспаление слизистой оболочки глаза (конъюнктивы). Причиной такого конъюнктивита являются бактерии, которые после смерти образуют гной, а именно он, скапливаясь на веках, мешает открыть глаза утром.
К симптомам конъюнктивита также относят:
- Покраснение глаза
- Слезотечение
- Боль в глазу
Конъюнктивит сам по себе никакой угрозы не несет, если вовремя начато лечение. Но многие игнорируют данное заболевание и пускают на самотек. Вот тогда и наступают осложнения. Одним из осложнений конъюнктивита, ведущих к тяжёлым последствиям с возможной потерей зрения, является кератит. Кератит – воспаление роговицы, которое приводит к помутнению роговицы и потере зрения. Необходимо обратиться к офтальмологу для выявления причины конъюнктивита и правильному подбору лечения. Лечение выписывается в виде глазных капель.
Блефароспазм
Блефароспазм – это разновидность лицевого спазма, неконтролируемое сокращение круговой мышцы глаза. Внешне такое сокращение выглядит как интенсивное смыкание век. На начальной стадии блефароспазма человек ощущает неконтролируемое учащенное моргание (так называемый клонический блефароспазм.) После спазмы становятся более длительными и сильными, лишая глаз возможности видеть. Первое время расстройство может затрагивать только один глаз. Со временем спазмы распространяются на обе стороны.
Блефароспазм может существовать сам по себе, а может выступать симптомом тяжелых неврологических заболеваний, например, рассеянного склероза.
Рассеянный склероз – заболевание нервной системы, которое затрагивает преимущественно головной и спинной мозг. При рассеянном склерозе происходит разрушение миелина нервов с последующим образованием соединительной ткани (склероз). Рассеянный склероз трудно поддается диагностике, т.к. симптомы заболевания вариабельны и носят периодический характер.
При появлении у вас блефароспазма, необходимо обратиться к неврологу. При подозрении на рассеянный склероз вам сделают МРТ для выявления очагов склероза и подтверждения диагноза. Лечение блефароспазма заключается в иньекции ботулотоксина в спазмированную мышцу.
Опухоль легкого
Синдром Панкоста – это сдавление опухолью верхушки легкого плечевого сплетения. В результате сдавления нервов нарушается передача импульсов и развивается синдром Горнера:
- Птоз (опущение верхнего века)
- Миоз (сужение зрачка)
- Энофтальм (западение глаза в полость орбиты)
Если вы наблюдаете у себя подобные симптомы, обратитесь к врачу и сделайте рентген легких.
Миастения
Миастения является аутоиммунным заболеванием. Основным клиническим проявлением миастении является синдром патологической мышечной утомляемости. При миастении происходит образование антител к рецептору ацетилхолина в мышцах. В результате импульс, который приходит по нервам, не передается на мышцу.
Заболевание чаще начинается с глазных симптомов (опущение век сначала на одному глазу, потом на двух; двоение). Особенностью является динамичность симптомов: утром птоз может быть меньше, чем вечером. Затем чаще присоединяется слабость проксимальных отделов мышц конечностей (трудно подняться по лестнице, подняться со стула, поднимать руки вверх). При этом на фоне физической нагрузки слабость отчетливо нарастает во всех группах мышц.
Если вы обнаружили у себя опущение века, вам в любом случае необходимо обратиться на прием к офтальмологу. Но есть простой тест на миастению, которые вы можете сделать дома: приложите к веку пакет со льдом на 5 минут. Если после этого ваш птоз уменьшился, то у вас миастения.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Источник
… нарушение зрения считается одним из наиболее частых симптомов рассеянного склероза.
Введение. Рассеянный склероз (PC) — демиелинизирующее заболевание нервной системы, которое поражает в основном лиц молодого возраста и характеризуется полиморфизмом клинических форм, разнообразием течения и ранними сроками инвалидизации. Очаги демиелинизации чаще локализованы в белом веществе центральной нервной системы (ЦНС), преимущественно перивентрикулярно, в зрительных нервах (ЗН), стволе головного мозга, мозжечке и спинном мозге. При РС поражение ЗН обусловлено его морфологической особенностью. Этот нерв наряду с обонятельным является, по существу, редуцированной долей головного мозга, по своему строению стоит ближе к проводникам ЦНС, чем к спинномозговым нервам.
Нарушение зрительных функций и глазодвигательные расстройства развиваются почти у 90% больных РС. У 70% больных одним из первых проявлений РС является оптический неврит, причем только у 35 — 55% пациентов развивается острая клиническая картина ОН, тогда как в 45 — 65% случаев поражение зрительного нерва (ЗН) протекает субклинически. При этом больные могут не обращаться за медицинской помощью, а через несколько лет обнаруживаются симптомы поражения различных отделов ЦНС
Максимально раннее выявление вовлечения зрительного анализатора в патологический процесс позволит осуществить диагностику рассеянного склероза (РС) на самой начальной стадии, своевременно назначить патогенетическую терапию и избежать быстрого прогрессирования иммунопатологического процесса и инвалидизации. В связи с этим выявление вовлечения зрительного анализатора в иммуно-патологический процесс является важным звеном как на этапе постановки диагноза «РС», так и при динамическом наблюдении за пациентами в процессе терапии.
Оптический (или ретробульбарный) неврит (РБН) является первым симптомом РС в 1/3 случаев (и часто единственным), возникает с одной или, реже, с обеих сторон. При этом РС диагностируется чаще после двустороннего РБН.
Критерии типичного РБН:
[1] возраст моложе 45 лет;
[2] боли в глазу при движении (в 90% случаев);
[3] быстрое (от нескольких часов до нескольких дней) снижение зрения;
[4] относительный афферентный зрачковый дефект;
[5] центральная или парацентральная скотома;
[6] начинающийся или полностью развитый, но не хронический отек диска ЗН;
[7] остановка ухудшения зрения через 7 (максимум 10) дней;
[8] отчетливая тенденция к улучшению через 2 — 3 недели.
При РБН в результате поражения миелиновой оболочки и самих аксонов страдает проведение импульсов. Нарушаются световая адаптация и фотопическое (дневное) зрение: возникает чувство ослепленности, даже при умеренной яркости, раньше хорошо переносимой. Исследование остроты зрения выявляет парадоксальную реакцию: чем выше освещенность, тем больше пациент видит темных пятен, мешающих зрению.
Изменение цветовой чувствительности является частым симптомом как самого РБН, так может быть и в структуре РС без РБН в анамнезе. Характерно нарушение восприятия всего спектра цветов, и особенно снижение в диапазоне желто-голубого и красно-зеленого цветового зрения. Даже при полном регрессе острых проявлений РБН при РС в последующем возможны эпизоды преходящего снижения остроты зрения, цветоощущения и изменения полей зрения под влиянием внешних факторов, сохраняется увеличение времени зрительной адаптации.
Немецким офтальмологом Wilhelm Uhthoff описано транзиторное, обычно монокулярное, снижение зрения у больных РС под влиянием повышения температуры тела (при физической нагрузке, тепловом воздействии или на фоне различных заболеваний), и обусловленное периодическим возникновением обратимого блока проведения нервных импульсов по частично демиелинизированным волокнам белого вещества мозга.
При РБН изменяются зрачковые реакции в виде их вялости или парадоксальной реакции. При одностороннем РБН диагностируют относительный афферентный зрачковый дефект. Его может вызвать поражение любой из составляющих афферентного пути зрачкового рефлекса (ЗН, перекреста, зрительного тракта или волокон, проходящих от зрительного тракта к претектальным ядрам).
Более чем в 70% случаев РБН при РС сопровождается горизонтальным нистагмом. Наблюдается также асимметричный нистагм с ротаторным компонентом (циркулярный или эллиптический нистагм, диссоциированный или односторонний), или «саккардирующие» движения глазных яблок и односторонний нистагм. При локализации очагов в среднем мозге встречается своеобразный гиперкинез глазных яблок — опсоклонус (синдром «танцующих» глаз), проявляющийся быстрыми, нерегулярными, содружественными, неравномерными по амплитуде подергиваниями глазных яблок, преимущественно в горизонтальном направлении, в начале фиксации взора. При очагах демиелинизации в верхних отделах ствола мозга возникает вертикальный нистагм. При поражении покрышки и крыши среднего мозга на уровне переднего двухолмия страдает центр вертикального взора и верхний отдел продольного пучка, обеспечивающий сочетанность движений глазных яблок: возникает вертикальный нистагм, парез или паралич взора вверх, птоз, ослабление конвергенции (синдром Парино).
Сложность нейрогенной организации саккадических движений глаз, их изменения вследствие демиелинизации нейронных путей мозга предопределяет их нарушения при РС. У всех пациентов с РС выявляется увеличение длительности латентного периода визуальных саккад, удлинение межсаккадической фиксации, большая продолжительность визуальных и слуховых саккад, более низкая пиковая скорость саккад и меньшая точность антисаккад.
Картина глазного дна при РС зависит от ряда причин: [1] длительности процесса; [2] локализации воспалительного процесса в зрительных путях; [3] интенсивности воспалительных изменений. Впервые возникший РБН в первые недели чаще не приводит к изменениям на глазном дне. При локализации процесса вблизи глазного яблока диагностируют отек диска ЗН (ДЗН). В макулярной области иногда определяют отек, серозную отслойку пигментного эпителия, в четверти случаев возникает диапедез лимфоцитов с образованием муфт вокруг вен сетчатки (хориоидит), может выявляться экссудат в области физиологической экскавации диска. Первым симптомом РС может быть увеит (однако тяжелый отек ДЗН, наличие экссудатов и геморрагий в сетчатке не характерно для РС). Через несколько недель после начала острого РБН в большинстве случаев обнаруживают побледнение височной половины ДЗН (признак частичной атрофии ЗН — АЗН), «щелевидные» дефекты сетчатки по краю ДЗН, дистрофические очажки в макулярной зоне или перераспределение пигмента.
В некоторых случаях частичная АЗН без клиники РБН может указывать на наличие субклинического повреждения ЗН. Установлено, что у пациентов с длительностью РС более 5 лет без РБН в анамнезе вовлечение зрительного анализатора в патологический процесс отмечено более чем в 70% случаев (побледнение височной половины ДЗН, изменение электрофизиологических показателей (увеличение латентности пика П100 ЗВП), снижение толщины слоя нервных волокон сетчатки при проведении оптической когерентной томографии [ОКТ]). РС часто сопровождается [!!!] клиническими диссоциациями: при снижении остроты зрения отсутствуют изменения на глазном дне, и, наоборот, при отчетливых признаках АЗН (побледнение ДЗН) нет снижения зрения.
Ухудшение зрения у пациентов с РС может быть обусловлено не только РБН, но и диплопией, которая обычно обусловлена межъядерной офтальмоплегией, значительно реже — демиелинизирующим поражением отводящего, глазодвигательного или блокового нервов. Межъядерная офтальмоплегия выявляется в трети случаев и возникает при поражении волокон медиального продольного пучка. При попытке взгляда в сторону на стороне поражения затруднено приведение глаза, а на противоположной — возникает абдукционный нистагм. На приводимом глазу может снижаться скорость скачкообразных движений, и это может быть [!!!] единственным проявлением легкой межъядерной офтальмоплегии. При этом конвергенция, в отличие от паралича медиальной прямой мышцы, сохранена. Таким образом, нарушения движения глаз, в основном, связаны с поражением ствола мозга и мозжечка. Чаще всего они развиваются медленно, прогрессируют с течением РС. В этом случае они могут определять прогноз заболевания.
читайте также статью «Межъядерная офтальмоплегия: причины, клиника, диагностика, лечение, прогноз. Описание клинического случая» А.Е. Грязева, ФГБОУ ВО ЮУГМУ Минздрава России, Челябинск (журнал «Вестник совета молодых учёных и специалистов Челябинской области» №3 2016) [читать]
Преходящие эпизоды двоения, дрожания, сливания предметов, появление темных или световых пятен в поле зрения, вспышек, мельканий и т.п. ощущений могут быть связаны с очагами демиелинизации в стволе мозга или в зрительной коре. По данным R.W. Beek (1993) даже при отсутствии РБН у большинства пациентов с РС можно обнаружить нарушение остроты зрения (15%), контрастной чувствительности (15%), субклинические дефекты полей зрения (48 — 69%), нарушения цветового зрения (32%) и зрачковых рефлексов (52%).
Методы исследования зрительного анализатора при РС. Периметрия часто выявляет классический дефект поля зрения — центральную скотому, хотя рандомизированное исследование по лечению оптического неврита (optic neuritis treatment trial — ONTT) показало, что могут встречаться любые выпадения поля зрения, включая алтитудинальные (выпадения поля зрения с границей по горизонтальному меридиану), дугообразные, а также диффузные. Кинетическая периметрия часто обнаруживает относительные и абсолютные центральные или парацентральные скотомы, у 20% больных отмечается сужение полей зрения на белый объект на 10 — 30° по 4 — 6 меридианам или концентрическое сужение полей зрения не только на ахроматический, но чаще и более значимые изменения на хроматические объекты. При статической периметрии у пациентов с РС выявляется значительное снижение порога световой чувствительности в центральных отделах поля зрения. Коротковолновая автоматическая периметрия является еще более чувствительным тестом для раннего выявления дефектов при РБН и РС, по сравнению со стандартной автоматической периметрией.
Для исследования цветового зрения в клинической практике наиболее распространены псевдоизохроматические таблицы (Ишихары, Фельхагена, Рабкина, Флетчера — Гамблина) и пороговые таблицы (Юстовой — Волкова — Алексеевой), которые при РБН выявляют характерную патологию.
При проведении флюоресцентной ангиографии глазного дна на ранних фазах развития РБН с явлениями папиллита наблюдается секторальная перипапиллярная гипофлюоресценция хориоидеи, исчезающая на поздних фазах ангиограммы. В раннюю артериовенозную фазу выявляется дилатация капилляров ДЗН, а затем — гиперфлюоресценция ДЗН. Отмечают неравномерное расширение и извитость вен сетчатки, расширение центральной аваскулярной зоны, единичные геморрагии в области ДЗН и в перипапиллярной зоне сетчатки. В артериовенозную фазу при РБН выявляют гипофлюоресценцию ДЗН с последующей гиперфлюоресценцией преимущественно в темпоральном сегменте на поздней артериовенозной фазе, что указывает на развитие частичной АЗН.
Обратите внимание! Если определяют снижение остроты зрения, изменения полей зрения, нарушение цветоощущения, болевой симптом, относительный афферентный зрачковый дефект, проблем с постановкой диагноза РБН обычно нет. Если РБН изолированный синдром — необходимо выполнить МРТ-сканирование головного мозга. При отсутствии очагов демиелинизации больному показано многолетнее динамическое наблюдение неврологом и офтальмологом для своевременного выявления признаков поражения ЦНС за пределами ЗН. Если при МРТ обнаружены 2 или более типичных очага поражения мозгового вещества, то внутривенное введение солумедрола в 2 раза снижает риск развития РС в течение ближайших 2 лет (по результатам ONTT).
читайте также пост: Клинически изолированный синдром (на laesus-de-liro.livejournal.com) [читать]
Однако применение стандартных офтальмологических методов обследования (визометрии, периметрии, офтальмоскопии) у пациентов РС и жалобами на ухудшение зрения, но без РБН, не позволяет объективно подтвердить вовлечение в демиелинизирующий процесс зрительного анализатора. Для данной группы больных необходимо использовать дополнительные методы: оценку контрастной чувствительности при визоконтрастометрии и низкоконтрастные тесты, комплексное электрофизиологическое исследование — зрительные вызванные потенциалы на шахматный паттерн и мультифокальные зрительные вызванные потенциалы, электроретинографию, оценку толщины перипапиллярного слоя нервных волокон сетчатки методом ОКТ или сканирующей лазерной поляриметрии; исследование цветовой чувствительности по пороговым и псевдоизохроматическим таблицам.
Острота зрения не характеризует возможность пациента различать крупные объекты, получить такую информацию позволяет лишь пространственная контрастная чувствительность (КЧ). Поэтому исследование КЧ при РС — один из чувствительных методов ранней диагностики активации процесса или выявления бессимптомного его течения. Снижение чувствительности к низким и средним пространственным частотам приводит к понижению отношения сигнал/шум в зрительной системе и соответствующим клиническим проявлениям. Было установлено, что контраст внутреннего шума у пациентов с РС более чем в 2 раза выше, чем у здоровых людей. Исследование КЧ позволяет иногда на самых ранних стадиях подтвердить развитие РБН, еще до снижения остроты зрения и появления центральной скотомы.
Среди объективных офтальмологических методов наиболее чувствительным является исследование ЗВП на реверсивный шахматный паттерн. Оно наряду с МРТ и анализом цереброспинальной жидкости входит в современную схему обследования с целью постановки диагноза РС (особенностью метода ЗВП является его объективность и отсутствие необходимости активного участия пациента в исследовании). Электрофизиологически демиелинизация при исследовании ЗВП проявляется замедлением проведения по аксонам ганглиозных клеток (увеличении латентного периода компонента Р100) вплоть до полного блока проведения. ЗВП на паттерн-стимул у 80 — 95% пациентов с РС позволяет выявить субклиническое вовлечение в патологический процесс зрительных путей. Диагностика такого бессимптомного очага позволяет трансформировать вероятный диагноз РС в определенный вследствие доказательства диссеминации очагов демиелинизации в пространстве.
Использование методов нейровизуализации зрительного анализатора позволяет выявить наиболее типичную МРТ-картину при РБН: усиление сигнала и умеренное расширение ЗН на Т1-взвешенных изображениях с контрастированием и на изображениях во фронтальной плоскости в режиме жироподавления. До 30% случаев процесс является двусторонним. Излюбленная локализация бляшек при РС — передний отдел орбитальной части (от решетчатой пластинки до места входа центральной артерии сетчатки в ЗН) и интракраниальная часть ЗН. В 60% повреждается участок ЗН сразу после выхода из канала ЗН до хиазмы.
Один из новых методов нейровизуализации — это диффузионная тензорная магнитно-резонансная трактография (ДТ-МРТ) позволяет визуализировать проводящие пути головного мозга in vivo, а также осуществить количественный анализ полученных данных. Подробнее в статье «Оценка эффективности комплексного лечения оптического неврита методом магниторезонансной трактографии» Х.М. Камилов, М.С. Касымова, Г.Х. Хамраева; Ташкентский институт усовершенствования врачей, Ташкент (журнал Офтальмо-хирургия» №1, 2015) [читать].
использованы материалы статьи «Изменения зрительного анализатора при рассеянном склерозе: клиника и методы диагностики» А.В. Коваленко, Г.Н. Бисага, И.Ю. Коваленко; Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург (журнал «Вестник Российской военно-медицинской академии» №2, 2012) [читать]
читайте также пост: Оптический неврит (на laesus-de-liro.livejournal.com) [читать]читайте также:
статья «Возможности нейроофтальмологического обследования в ранней диагностике рассеянного склероза» Н.Н. Маслова, Е.А. Андреева; ГБОУ ВПО «Смоленской государственной медицинской академии» (журнал «Медицинский альманах» №5, 2013) [читать];
статья «Оптический неврит при доброкачественном течении рассеянного склероза (клинический случай)» Е.Э. Иойлева, М.С. Кривошеева; ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Москва (журнал Офтальмо-хирургия» №4, 2016) [читать]
Источник