Коньюктивит покраснение вокруг глаза
Конъюнктивит — распространенное заболевание глаз, для которого характерно воспаление и покраснение внутренней поверхности века, называемой конъюнктивой. Аллергическая, бактериальная и вирусная формы этой глазной патологии встречаются наиболее часто. Рассмотрим признаки каждого вида и способы лечения конъюнктивита у взрослых и детей.
Общие причины, вызывающие конъюнктивит

Воспаление слизистой оболочки глаз может возникнуть под влиянием множества различных факторов:
Бактериальные инфекции различной этиологии. Через органы зрения в организм легко попадают возбудители опасных болезней: грибки, стафилококки, стрептококки и прочие патогенные микроорганизмы. Это происходит, если потереть глаза грязными руками,
воспользоваться просроченной косметикой, чужими предметами гигиены, искупаться в грязном водоеме и т.д.
- Вирусные конъюнктивиты. Их причиной зачастую являются аденовирусы, которых насчитывается около 50 видов. Они могут вызывать две формы этого заболевания: эпидемическую и аденовирусную. Вирусы способны проникать также через кровь, при гриппе, ОРВИ, ветрянке и т.д.
- Аллергический конъюнктивит — довольно распространенная форма этой патологии. Он способен развиться под воздействием множества различных факторов: воспаление и покраснение глаз вызывает пыльца цветущих растений, шерсть и пух животных, средства бытовой химии, косметические средства, дым, пыль, лекарственные препараты и другие раздражители для глаз.
- Неправильная эксплуатация контактной оптики также нередко становится причиной конъюнктивита. При небрежном уходе за ней бактерии с поверхности линз попадают на слизистую оболочку, вызывая раздражение и покраснение обоих глаз.
- Ультрафиолетовое излучение.
- Глазные патологии, особенно высокой степени: близорукость, дальнозоркость, астигматизм.
- Нарушение обмена веществ, авитаминоз.
- Хронические заболевания носоглотки и верхних дыхательных путей.
Любой из этих факторов может стать причиной воспалительной реакции на глазах. Расскажем об основных формах конъюнктивита и способах их лечения.
Вирусный конъюнктивит
Это самая распространенная форма — она встречается в 85% от общего числа случаев. Развивается болезнь при попадании в организм различных вирусов. Самый распространенный из них — аденовирус, некоторые его серотипы могут привести к серьезному течению заболевания. Аденовирусная форма конъюнктивита может развиться у человека в любом возрасте, нередко она возникает в детских коллективах. Иммунитет малышей еще слишком слаб, чтобы полноценно сопротивляться инфекции.

Аденовирус распространяется воздушно-капельным и контактным путем, вот почему в детских садах и школах подобные болезни часто принимают эпидемический характер. Стоит только пообщаться с носителем вируса, прикоснуться к нему, воспользоваться общими предметами (игрушками, ручкой и т.д.), а затем потрогать глаза или рот — вирус тут же попадает на слизистую оболочку, вызывая конъюнктивит глаз.
Симптомы вирусного конъюнктивита
С начала заражения может пройти до нескольких дней, прежде чем вирус начинает активно проявляться. Вот какие признаки характерны для острой стадии аденовирусной формы конъюнктивита:
- красные глаза и отек слизистой оболочки глаза, опухоль век, жжение и слезотечение;
- повышение температуры до 38 С, слабость;
- воспаление околоушных лимфоузлов;
- ощущение «песка» в глазах, светобоязнь.
Причиной вирусного конъюнктивита могут также стать и другие заболевания. Например, вирус герпеса довольно часто вызывает воспаление и покраснение глаз. Наиболее распространенные его виды: герпес Зостера, герпес Эйнштейна-Барр (человеческий вирус герпеса 4 типа), реже — цитомегаловирус. Течение заболевания, вызванного каким-либо герпесом, немного отличается от аденовирусного. Как правило, он затрагивает только один глаз, симптомы проявляются более медленно. Для него, помимо общих схожих признаков, также характерно наличие пузырьков на веках, которые лопаются, оставляя язвочки. При этом может поражаться роговица и кожа вокруг глаз. Осложнением такого типа вирусного конъюнктивита является герпетический кератит.

Спровоцировать острое воспаление конъюнктивы зрительных органов могут и вирусы других болезней:
- энтеровирус;
- грипп;
- корь, краснуха, паротит;
- опоясывающий лишай;
- вирус Коксаки и т.д.
Вирусный конъюнктивит может возникнуть через несколько дней после выздоровления, например, от гриппа. Однако такие формы болезни встречаются реже, чем аденовирусная — самая распространенная. Примерно две трети случаев заболеваний вирусным конъюнктивитом происходит контактным путем: через предметы гигиены, соприкосновение с больным. Вот почему так важно соблюдать повседневную гигиену и дома, и в общественных местах. Вирус конъюнктивита способен выживать до 2-3 недель на грязных, запыленных поверхностях. Стоит прикоснуться к ним руками, а затем потрогать слизистую оболочку — глаза, нос, рот, — как происходит заражение.
Лечение вирусного конъюнктивита каплями
При выявлении вирусной формы офтальмолог назначает эффективные препараты в виде капель. Покраснение глаз при конъюнктивите — самый частый признак этой патологии, и почти все средства направлены на его устранение. Назначенный препарат будет воздействовать именно на того возбудителя, который спровоцировал заболевание, облегчая симптомы и улучшая общее состояние.
Мы приведем краткий обзор лекарственных средств, используемых в современной офтальмологии для лечения конъюнктивита глаз.
«Полудан» — препарат, усиливающий синтез интерферона, что заметно ускоряет устранение симптомов конъюнктивита глаз. Основные вещества в составе этих капель — полиадениловая и полиуридиловая кислоты. Рекомендуемая доза для инстилляции — по 1-2 капли три-четыре раза в день. Уже на третьи сутки после начала использования «Полудана» заметны улучшения состояния, проходит раздражение красных, воспаленных глаз, зуд и слезотечение.
«Актипол» — противовирусные капли, также индуцирующие интерферон в организме, таким образом помогая значительно повышать собственную иммунную защиту организма. Использование этого препарата помогает устранить отеки и покраснение конъюнктивы, улучшить общее состояние. «Актипол» также оказывает кератопротекторное воздействие, способствуя регенерации тканей роговицы. Так как средство применяется местно, то основное действующее вещество — аминобензойная кислота — хорошо всасывается, оказывая быстрый терапевтический эффект.
«Альбуцид» (сульфацил натрия) — распространенные недорогие капли для местного применения. Их основной компонент — сульфацетамид 200 мг — подавляет различные патогенные микроорганизмы, препятствуя дальнейшему размножению. Преимущества «Альбуцида» — доступная цена и заметная эффективность при использовании на начальных стадиях заболевания. Лекарство быстро проникает в ткани зрительных органов, всасываясь в кровоток через конъюнктиву.
Лечение конъюнктивита с помощью мазей
Для комплексного воздействия и усиления лечебного эффекта врач также может выписать противовирусные мази от конъюнктивита — это зависит от течения заболевания. Перед применением нужно аккуратно промыть глаза любым антисептическим раствором: настоем ромашки, шалфея, борной кислоты, чтобы удалить следы выделений, затем ввести капли, а через полчаса можно использовать мазь. Используйте только прописанные в рецепте препараты, не занимайтесь самолечением.
«Флореналь» используется для устранения симптомов, вызванных различными вирусами герпеса, аденовируса. Мазь закладывают за веко 3 раза в день. Однако если улучшения не наступает в течение 5 дней, нужно рассмотреть другие средства терапии.
Мазь «Теброфен» эффективно борется с проявлениями аденовирусного конъюнктивита: отеком век, краснотой глаза и т.д. Она пользуется популярностью благодаря демократичной цене и хорошему фармакологическому воздействию. Для лечения заболевания назначается мазь в концентрации 0,5%. Аналогами «Теброфена» являются следующие препараты: «Виферон», «Гипорамин», «Ацикловир» и другие.
Мазь «Бонафтон» применяют для терапии аденовирусного и герпетического конъюнктивита. Она уменьшает покраснение глаз, ускоряет регенерацию язв на роговице. Препарат имеет концентрацию 0,05%. Вводить его нужно 3–4 раза в сутки в течение недели или чуть дольше до полного выздоровления.
Лечение герпетического конъюнктивита глаз
Вирус герпеса, попав в организм человека, распространяется не только на кожу, но и затрагивает слизистые оболочки, вызывая развитие герпетического вирусного конъюнктивита. Для лечения этого типа заболевания назначаются интерфероновые препараты: «Флореналь», «Зовиракс», «Виролекс», теброфеновая мазь и другие. Если вирус поразил также кожу вокруг зрительных органов, то дополнительно могут быть прописаны иммуномодуляторы.
Чтобы избежать бактериальной инфекции, дважды в день рекомендовано применять препараты с антибиотиками: тетрациклиновую или эритромициновую мазь, капли «Тобрекс» и прочие средства.

Бактериальный конъюнктивит глаз
Бактериальные формы данной глазной патологии довольно часто возникают у детей. Возбудителями заболевания являются стафилококки, стрептококки, гонококки, хламидии, синегнойная палочка. Пострадать от бактериального конъюнктивита может даже новорожденный ребенок, заразившись через родовые пути женщины. Особенно тяжелое воспаление у младенца вызывают гонококки и хламидии.
При стафилококковом поражении органы зрения краснеют и воспаляются, веки отекают, появляется гнойное отделяемое. Глаза начинают зудеть и сильно чесаться, а также развивается светобоязнь.
У взрослых бактериальная форма встречается гораздо реже и обычно сопутствует другим текущим инфекциям, нередко половым. Если вовремя не заняться терапией бактериального конъюнктивита, то он может перейти в хроническую форму, и тогда для выздоровления понадобится много времени. К тому же такая форма болезни просто опасна для глаз: при запущенном ее течении они могут серьезно пострадать. Самое тяжелое поражение вызывают гонококки и синегнойная палочка. Несвоевременное лечение глаз грозит изъязвлением роговицы, а это может стать причиной безвозвратной потери зрения.
Хламидийный конъюнктивит
Заражение этой разновидностью бактериального конъюнктивита происходит на фоне ослабленного иммунитета, хронических инфекций, ОРВИ, аутоиммунных патологий, а самой частой причиной является его развитие на фоне хламидиоза мочеполовой системы. Заболевание возникает при половом акте, контактно-бытовым путем, использовании общих предметов гигиены, посещении общественных бань и бассейнов.
Симптомы хламидийного конъюнктивита
Сначала происходит поражение только одного глаза, и лишь через 2-5 суток инфекция переходит на второй. При этом симптомы болезни следующие: покраснение глаз, обильное гнойно-слизистое отделяемое, от которого слипаются ресницы, возникновение довольно ощутимой светобоязни — больному становится трудно смотреть на яркий свет. Конъюнктива и веки отекают, лопаются сосуды на глазном яблоке, увеличиваются лимфатические узлы, могут также воспалиться уши и даже снижается слух.
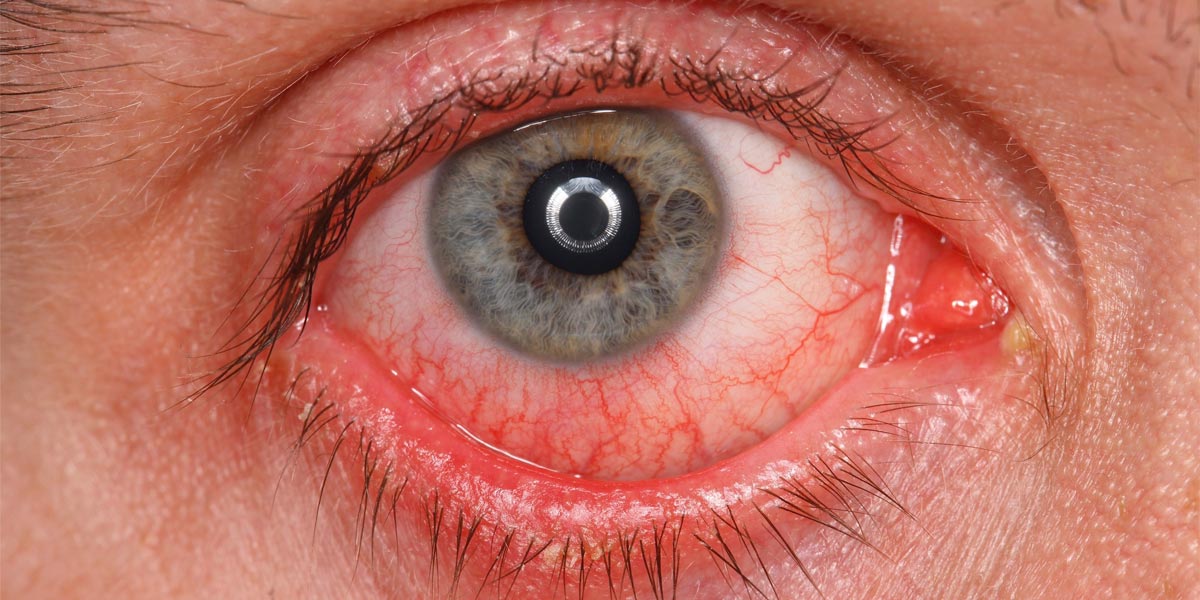
Хламидии сочетают в себе свойства как вирусов, так и бактерий, поэтому вызывают довольно тяжелые последствия для зрительных органов, например, трахому — поражение и слизистой оболочки глаза, и роговицы. Такое состояние называется хроническим кератоконъюнктивитом. Для его течения характерно образование фолликулов и сосочков на слизистой, помутнение роговичной ткани, деформация век. Они могут вывернуться внутрь или наружу, при этом ресницы начинают соприкасаться с роговицей, деформируя ее. Воспалительный процесс в области роговицы (паннус) ведет к ее помутнению и потере зрения.
Для лечения хламидийного конъюнктивита у детей и взрослых применяют антибактериальные капли и мази, глюкокортикостероидные препараты, способствующие уменьшению отечности и снимающие красноту глаз. Если запустить лечение, то болезнь может перейти в хроническую форму, вылечить которую будет гораздо сложнее.
Аллергические конъюнктивиты у детей и взрослых
Аллергия, приводящая к покраснению глаз, — частое явление. Медики отмечают заметное увеличение числа аллергических проявлений во всем мире. Причинами тому являются ухудшение экологии, снижение качества продуктов и другие факторы. Часто данная форма развивается на фоне таких заболеваний, как аллергический ринит, дерматит, бронхиальная астма и т.д. Его разделяют на несколько больших групп:
Весенний кератоконъюнктивит. Возникает весной и летом преимущественно у детей и подростков мужского пола до 20 лет. Выявлена генетическая предрасположенность к этому заболеванию. У пациентов отмечена повышенная чувствительность к УФ-излучению. Обычно весенний кератоконъюнктивит проходит к 18-20 годам, когда окончено половое созревание. Лечение этого вида аллергии состоит в назначении глазных капель: «Азеластина», «Лодоксамида», кромоглициевой кислоты, кортиткостероидных средств.
Поллиноз, или сезонный аллергический риноконъюнктивит. Распространенная форма аллергии — реакция организма на пыльцу цветущих растений. Для нее характерны следующие признаки: заметный отек век и конъюнктивы, красные глаза, жжение и зуд, обильное слезотечение, заложенность носовой полости. Нередко к этим симптомам присоединяется кашель, в некоторых случаях переходящий в бронхиальную астму. При поллинозе может проявиться аллергический дерматит, а также повышенная утомляемость, слабость, раздражительность. Для лечения глаз от поллинозного конъюнктивита применяют антигистаминные препараты, а в тяжелых случаях их дополняют кортикостероидами. Хроническим больным хорошо помогает заблаговременная профилактика: внутрикожное введение аллергена постепенно возрастающими дозами, начиная с осени. Это обеспечивает долговременную устойчивость к его воздействию. Также за 1-2 месяца до начала цветения назначается прием антигистаминных таблеток.
Лекарственный конъюнктивит. Данный вид аллергии возникает во время приема каких-либо препаратов в любой форме: капли, мази, таблетки. Может развиваться сразу или после длительного приема лекарств. Признаки этой формы аллергии схожи с остальными видами: отек век, покраснение глаз, слезотечение, возможны кожные высыпания и заложенность носа. Симптомы, как правило, проходят после прекращения приема лекарственных средств.
Аллергия на средства контактной коррекции. Может возникнуть из-за реакции слизистой оболочки на материал, из которого сделаны линзы, а также из-за несоблюдения правил эксплуатации оптики, подбора модели, не соответствующей параметрам органов зрения. Проявляется аллергия при ношении контактных линз следующими признаками: слезотечение, красные глаза, болезненные ощущения, зуд и жжение, светобоязнь. Реакция проходит при устранении причин.
Хроническая аллергия. Она может быть спровоцирована любым раздражителем: пылью, шерстью, косметикой, средствами бытовой химии и т.д. Заболевание может проявиться в любой момент при контакте с аллергеном — это не зависит от других факторов: времени года возраста и т.д. При воздействии аллергена немедленно начинается реакция: зуд и жжение в глазах, покраснение и отек век, слезотечение. После устранения раздражителя симптомы проходят.
Эпидемический фолликулярный кератоконъюнктивит
Данное заболевание вызвано 8-ым серотипом аденовируса и развивается в семье, организациях, внутри клиник. Передается через контакт: через руки, инструменты, различные предметы гигиены, упаковки с лекарствами и т.д., а также воздушно-капельным путем. Конъюнктивит начинается на одном глазу и быстро переходит на другом. Клинические проявления эпидемического кератоконъюнктивита: ощущение инородного тела или «песка» в глазах, обильное слезотечение, покраснение, отек век. На слизистой оболочке высыпают мелкие пузырьки (фолликулы). Примерно через неделю они распространяются на область роговицы, при этом может наблюдаться ухудшение зрения. Также нередко воспаляются околоушные лимфоузлы, появляется светобоязнь. Заболевание длится от 2 недель до 2 месяцев, но при правильной терапии заканчивается благополучно. После перенесенного эпидемического кератоконъюнктивита к нему остается иммунитет на всю жизнь.
Гигиена и питание при лечении конъюнктивитов
Важным условием при лечении является соблюдение личной гигиены и определенного рациона — это значительно способствует выздоровлению. Больному нужно завести отдельные полотенце, мыло. Спать по возможности тоже лучше отдельно (при бактериальном и вирусном конъюнктивите). Не стоит носить в этот период контактную оптику — на поверхности линз накапливаются выделения, вызывающие повторное раздражение. Следует отказаться от декоративной косметики, кремов для лица.
витаминами A, B, C, селеном, цинком, а также общеукрепляющие средства. Из меню нужно исключить соленое, жирное, острое, копченое, курение и алкоголь. Следует также избегать длительного времяпровождения за компьютером, чтобы не допустить сухости и перенапряжения глаз. Большой процент успеха в лечении заболевания зависит от соблюдения этих простых правил.
Последствия несвоевременного лечения
Конъюнктивит, особенно бактериальные и вирусные разновидности, при затягивании лечения может перерасти в хроническую форму, и тогда вылечить его будет гораздо сложнее. Не ставьте диагноз самостоятельно и не пытайтесь искать советов на интернет-форумах. Это не только усложняет выздоровление, но и представляет опасность для зрительных органов. Только специалист после грамотной диагностики установит истинную этиологию заболевания, назначит эффективные лекарства от конъюнктивита. При проведении терапии требуется контроль с его стороны и тщательное выполнение всех рекомендаций. Не следует самостоятельно превышать дозировку назначенных препаратов: использовать их нужно строго по схеме. Если лекарства не способствуют уменьшению симптомов в течение 3-5 дней, то нужно повторно обратиться к специалисту: он заменит лекарство. Длительный прием лекарств может вызвать суперинфекцию — рост бактерий другого типа, чем те, которые изначально вызвали болезнь, и в этом случае лечение значительно затянется.
Источник
Если родители заметили покраснение вокруг глаз у ребенка, нужно выяснить, почему это случилось, и как устранить проблему. Для этого следует обратиться к врачу и вместе с ним определить тактику лечения. О многом могут сказать дополнительные симптомы: отечность, повышение температуры тела, зуд, боль, нарушение сна.
Частые причины
Вокруг органов зрения у человека находятся очень нежные и восприимчивые к инфекциям и аллергенам ткани: веки, слезные каналы, высокочувствительная кожа. Поэтому причины покраснения вокруг глаз у взрослых и детей могут быть самыми разными. Условно их разделяют на внутренние и внешние.
К внешним можно отнести:
- использование косметики, на которую у взрослых может быть аллергия. Либо само средство не качественное или просроченное;
- стресс или психоэмоциональное перенапряжение, при котором усиленно вырабатываются гормоны, провоцирующие покраснениекоживокругглаз;
- аллергическая реакция на любой раздражитель;
- непереносимость применяемых лекарственных препаратов;
- травмы, механические повреждения кожных покровов.
Устранение провоцирующих факторов поможет полностью избавиться от неприятного симптома. Однако в некоторых случаях для выздоровления понадобится использование медикаментозной терапии.
К внутренним причинам относят различные заболевания, при которых наблюдается отечность, краснота лица вокруг глаз:
- печеночные заболевания;
- грибковые поражения;
- инфекционные заболевания;
- вирусные инфекции (герпес, аденовирус);
- нарушение обмена веществ;
- дерматологические болезни;
- воспалительные процессы;
- гипертония и гипертензия.
Подобные проблемы требуют диагностики и адекватного лечения, которое должно проходить под врачебным наблюдением.
Аллергия
Из-за иммунного ответа организма на продукты, химические соединения, моющие средства, косметику, пыль, шерсть, пыльцу у детей и у взрослых может начаться покраснение и зуд вокруг глаз.
Важно! Аллергия – это неожиданная реакция организма на какой-нибудь раздражитель. Она может проявиться как у детей, так и у взрослых.
Аденоиды
Если аденоидные образования начинают разрастаться, то они перекрывают носоглотку. В итоге у ребенка появляется храп и сопение, а также наблюдается покраснение кожи вокруг глаз.
Вегетососудистая дистония
Покраснение и отечность возле век иногда диагностируют вследствие патологии, вызванной сбоем регуляторной деятельности вегетативной нервной системы.
Усталость
Из-за хронического перенапряжения зрительного аппарата может наблюдаться покраснение кожи вокруг глаз. Если не дать организму отдохнуть, проблема усугубится, отрицательно сказавшись на нервной системе.
Механическое повреждение
Трение кожи, расчесывание, удар – все это может стать причиной покраснения вокруг глаз и бровей.
Укусы насекомых
После укуса насекомого могут наблюдаться:
- сильный отек тканей;
- зуд, жжение;
- покраснение;
- рост температуры тела;
- болевой синдром;
- общее недомогание.
Краснота в области укуса и век возникает в качестве аллергической реакции как у взрослых людей, так и у малышей.
Гемангиома
Это доброкачественное новообразование у младенцев, формирующееся под глазом и состоящее из сосудистых тканей. Имеет вид красно-синего пятна с неровными очертаниями. Опухоль может появиться не сразу, а только через несколько недель после рождения.
Папиллома
Нарост доброкачественного характера, имеющий мягкую либо плотную структуру. Он слега выступает над поверхностью кожных покровов и не вызывает неприятных ощущений. Может возникать как у взрослых, так и у детей.
Болезни почек
Наличие конкрементов, почечная недостаточность и другие патологические процессы, протекающие в почках, отражаются на кожных покровах отеками, мешками, кругами, покраснением, потемнением вокруг глаз.
Заболевания сердца
При патологиях сердца артерии глазного дна подвергаются изменениям, в результате чего больной может жаловаться на покраснение век, головные боли, болевые ощущения в области глазных яблок, туманность зрения.
Травмы глаз
К основным симптомам механического повреждения зрительного органа относят кровоизлияние в различные участки глаза, образование отека, гематомы, покраснения в зоне век.
Ангина
Инфекционное заболевание, возникающее из-за проникновения в организм болезнетворных бактерий и вирусов. Покраснение вокруг глаз у ребенка может произойти при обострении недуга.
Конъюнктивит вирусный
Чаще всего заболевание передается контакто-бытовым путем от инфицированных людей или животных. В группу риска входят маленькие дети, лица с ослабленным иммунитетом, люди, вынужденные принимать антибиотики длительное время. Вначале человек жалуется на жжение в области пораженного глаза, затем наблюдается покраснение, отечность века, гнойные выделения.
Стоматологические заболевания
Краснота в области носа и век в некоторых случаях служит симптомом болезней полости рта. Например, дети часто страдают кариесом, который нужно вовремя лечить и не запускать.
Важно! Даже если у ребенка молочные зубы, он должен ежегодно проходить осмотр у стоматолога.
Воспаление кожи
С подобной проблемой сталкиваются как дети, так и взрослые. Воспалительный процесс способен развиться на фоне инфекционных или аллергических явлений, вызывая дисфункцию зрительного аппарата, и сопровождаясь болевым синдромом, уплотнением, сильным слезотечением, отечностью, светобоязнью.
Существует несколько видов воспалительных недугов, у которых имеются свои причины и выраженные симптомы:
- блефарит;
- халязион;
- ячмень.
Блефарит
Может послужить симптомом какой-либо патологии или проявиться в качестве самостоятельного заболевания. Это воспаление, затрагивающее края век и уголков глаз. Сопровождается отечностью, припухлостью век, жжением, возникновением тонкой корки внизу под органом зрения.
Иные причины
Зуд, покраснение и шелушение кожи вокруг глаз могут вызываться соматическими заболеваниями, как врожденными, так и приобретенными. Главная причина их возникновения – это нервные потрясения, на фоне которых развиваются серьезные недуги, например, глаукома, катаракта, сахарный диабет, гормональный дисбаланс, патологии, поражающие внутренние органы.
Генетическая индивидуальная особенность
Врожденные кожные патологии (например, пигментные пятна) могут локализоваться в непосредственной близости от органов зрения, вызывая зрительное ощущение, что веки красные и постоянно опухшие.
Глистные инфекции
Покраснение и шелушение кожи вокруг глаз провоцируют глистные инвазии. Они угнетают иммунную систему организма, что приводит к воспалениям кожи век и развитию блефарита.
Возрастные особенности детей 1-3 года
Краснота и отек вокруг глаз у новорожденных и у детей до 3 лет указывает на то, что в организме развивается воспалительный процесс инфекционного характера. Он может сопровождаться интоксикацией внутренних органов и систем.
Кроме этого покраснение способны вызвать:
- изменения в кровеносной и лимфатической системе;
- склонность к простудным заболеваниям;
- болезни и прорезывание зубов;
- генетическая предрасположенность;
- недуги, поражающие печень, почки, сердце;
- малокровие.
Так как причина тревожной симптоматики может скрываться в любом факторе, то что делать для его устранения может сказать только врач.
Локализация покраснения
При постановке диагноза специалист обязательно обращает внимание на то, где именно покраснели веки: сверху, снизу, под обоими глазами или только под одним.
Под обоими глазами
Причиной покраснения вокруг глаз и наличия отечности в данном случае могут выступать аденовирусная инфекция, аллергия, бактериальное поражение, синдром сухого глаза.
Под одним глазом
Если у ребенка или взрослого появилась краснота под одним глазом, то это может быть признаком конъюнктивита, ячменя, фурункулеза, герпеса, рожи, эндофтальмита.
Покраснение век
Постоянная краснота глаз и век связана с вегетососудистой дистонией, гипотиреозом, онкологическими болезнями, дерматитом, брюшной водянкой, патологиями сердца и сосудов.
Диагностика заболевания
Отечность, припухлость вокруг глаз, покраснение и шелушение – это явный признак того, что нужно посетить офтальмолога, особенно, когда подобные симптомы наблюдаются у маленького ребенка.
Врач проведет визуальный осмотр, и при необходимости назначит лабораторную или аппаратную диагностику:
- общее тестирование крови и мочи;
- биопсия;
- гистология;
- аллерготесты;
- УЗИ.
По результатам обследования будет установлен диагноз и назначено лечение.
Лечение патологии
Терапевтические мероприятия зависят от выявленного патологического процесса. Специалист, отталкиваясь от индивидуальных особенностей пациента (вес, возраст) и степени тяжести болезни может назначить следующие медикаменты:
Противоаллергические средства
Применяются следующие препарты:
- Визин (стоимость 370 рублей);
- Аллергодил (стоит 450 рублей)
- Кетотифен (стоимость от 80 рублей).
В запущенных случаях назначают препараты, содержащие гормоны:
- Дексапос (стоимость 70 рублей);
- Дексаметазон (стоит 120 рублей);
- Макситрол (цена 560 рублей).
Противовирусные лекарства
Они укрепляют иммунитет, устраняют инфекцию, уменьшают риск возникновения осложнений и обострений, купируют болевые ощущения, ускоряют процесс излечения:
- Офтальмоферон (стоимость 270 рублей);
- Офтан Иду (стоимость от 90 рублей);
- Полудан (стоит от 95 рублей);
- Актипол (стоит от 270 рублей);
- Адгелон (стоимость от 650 рублей);
- Тобрадекс (цена 446 рублей);
- Фуциталмик (стоит 266 рублей);
- Окомистин (стоимость 170 рублей).
Противомикробные препараты
При инфекционных заболеваниях показано использование антибактериальных глазных капель, среди которых наиболее востребованными и эффективными считаются:
- Тобрекс (стоимость от 170 рублей);
- Цифран (стоит 187 рублей);
- Гентамицин (стоит 95 рублей);
- Левомицетин. Способен избавить от покраснения глаз у грудничка и взрослого. Недорогой, доступный препарат. Стоит 60 рублей.
Средства против демодекоза
Дерматологи при дермодекозе назначают антибиотики:
- Трихопол (стоимость 83 рубля);
- Орнидазол (стоимость 94 рубля);
- Метронидазол (стоит 160 рублей).
Дополнительно используют иммуномодуляторы и успокаивающие средства.
Терапия при раздражении глаз
Лечение покраснения, вызванное раздражением глаз, базируется на:
- использовании холодных компрессов и чайных пакетиков. Они убирают отекипокраснение, снимают неприятные ощущения;
- промывании глаз розовой водой. 5 капель средства растворяют в стакане теплой воды и осуществляют процедуру в утренние и вечерние часы. Промывные делают при помощи закапывания готового раствора пипеткой по 3-5 капель;
- применении травяных отваров в качестве компрессов. Они помогают убрать сухостьипокраснение, если запарить большую ложку травяного сырья в стакане кипятка, настоять полчаса, процедить, смочить в готовом растворе кусочки ткани и приложить к векам на 5-7 минут.
Народные методы лечения
Решая, как убрать мучительное покраснение и жжение в области век народными способами, необходимо исключить офтальмологические заболевания, фото которых можно посмотреть в интернете.
Неплохо помогают:
- Примочки из петрушки или укропа. Свежую зелень мелко нарезают и заворачивают в чистые марлевые кусочки, а затем прикладывают к глазам на 10 минут.
- Отвар ромашки. В нем смачивают марлю и также прикладывают к векам.
- Пищевая сода способна убратьпокраснение, если в слабом содовом растворе смочить марлю и приложить к векам.
- Свежая заварка из черного чая. Испытанный способ, благодаря которому можно снятьпокраснение, отечность и шелушениевокруг области глаз. Для этого заварку заливают кипятком, смачивают в ней ватные спонжики и прикладывают к проблемным местам на 10-15 минут.
Что делать, если красноту вызывает переутомление глаз? Народные целители и офтальмологи рекомендуют чаще моргать, работая за компьютером, следить за влажностью воздуха в помещении, делать гимнастику для глаз, обогатить рацион витаминами, чаще бывать на свежем воздухе.
Чего делать нельзя?
Если вокруг глаз чешется, и покраснение сильно портит внешний вид, очень хочется снять дискомфортные ощущения как можно быстрее. Поэтому люди часто прибегают к разнообразным неопробованным средствам и советам, которые могут навредить и ухудшить ситуацию.
Не зная, как убрать неприятный симптом, не стоит:
- смазывать покровы жирным кремом, маслом, отварами трав (особенно при аллергии и ожогах);
- распаривать кожу лица;
- наносить декоративную косметику, пытаясь замаскировать воспаление;
- пользоваться отшелушивающими скрабами;
- тереть поврежденную кожу, даже если очень хочется это сделать. В таком случае можно потереть брови, что снимет зудящие ощущения в пораженном глазе.
Важно! Нельзя заниматься самолечением, когда речь идет об офтальмологических проблемах. Все лекарственные препараты, которые будут контактировать с органами зрения (мази, капли, растворы) должен назначить опытный специалист после постановки диагноза.
Профилактика покраснения
Чтобы не задаваться вопросом, как убрать красноту и отек в области век и глаз, нужно придерживаться простых правил:
- своевременно лечить хронические системные заболевания;
- не пользоваться некачественной косметикой;
- правильно и сбалансированно питаться, дополнив рацион поливитаминными комплексами;
- не посещать общественные места в период эпидемий;
- не контактировать с аллергенами;
- своевременно принимать антигистаминные медикаменты при сезонных обострениях аллергии.
Профилактические мероприятия помогут снизить риск воздействия внешних и внутренних раздражителей на кожу глаз, хотя полностью защититься от различных заболеваний не получится. В этом случае нужно своевременно обращаться к специалисту, который подскажет, чем лечить патологию и как убрать красноту на кожных покровах.
Рекомендуем посмотреть видео о покраснении вокруг глаз
Врач-дерматолог высшей категории и автор сайта dermgid.com. Более 15 лет помогаю людям, страдающим от кожных заболеваний различного генеза.
Загрузка…
Источник

