Комплексное лечение при синдроме сухого глаза
Синдром сухого глаза – одно из самых распространенных глазных заболеваний. Он может развиваться как изолированная патология, являться следствием или осложнять течение других болезней. Вопросы комплексного лечения синдрома сухого глаза обсуждались на сателлитном симпозиуме, организованном фирмой Alcon в рамках VII Российского общенационального офтальмологического форума, где были представлены доклады специалистов по этой патологии: Бржеского В.В. (Санкт – Петербург), Сафоновой Т.Н. (Москва), Пановой И.Е. (Челябинск), Татаренко И.Г. (Самара).
Дисфункция мейбомиевых желез и синдром «сухого глаза»
(Бржеский В.В)
Синдром сухого глаза присущ всем странам мира, и его распространенность колеблется от 7 до 93%, при этом распространенность зависит исключительно от того, насколько выраженную симптоматику вкладывают в это понятие. Синдром сухого глаза – это комплекс признаков ксероза глазной поверхности глазного яблока вследствие длительного нарушения стабильности слезной пленки.
Лишь в 15% случаев заболевание стартует со снижения слезопродукции, и в 85% случаев причиной синдрома становится повышенная испаряемость слезной пленки. В молодом возрасте это связано, как правило, с хроническим мейбомиевым блефаритом, а в старшем возрасте – с периодом перименопаузы, так как мейбомиевые железы андрогензависимы.
Прероговичная слезная пленка состоит из липидного и водно – муцинового слоя. Липидный слой имеет сложную структуру. Его наружный подслой состоит из неполярных липидов – длинных цепей воска и сложных эфиров. Средний подслой включает длинные цепи липидов и эфиры стеролов. Внутренний подслой состоит из полярных липидов – фосфолипидов, сфингомиелина, церамидов и цереброзидов. Благодаря ему липиды распределяются равномерно по водно – муциновому слою, а не собираются в отдельные комочки.
В основе обмена слезной пленки лежит ее разрыв. Локальное нарушение целостности слезной пленки ведет к стимуляции мигания и слезопродукции, после чего следует восстановление объема и целостности слезы. Далее за счет оттока и испарения снова происходит истончение слезы и новый разрыв слезной пленки. Если за разрывом не следует мигание, возникает время нестабильной слезной пленки. Чем оно дольше, тем больше выражены симптомы синдрома сухого глаза.
Дисфунция мейбомиевых желез – это хроническое нарушение их секреторной функции, которое характеризуется обструкцией их выводных протоков и/или изменением секреции и сопровождается нарушением стабильности слезной пленки, поражением глазной поверхности и синдромом сухого глаза (60% его причин).
Дисфункция мейбомиевых желез чаще всего развивается на фоне инволюционных изменений, при снижении количества андрогенов в крови, при розацеа, себорейном и атопическом дерматите, хроническом блефарите, а также может быть индуцирована медикаментозно.
Субъективные признаки синдрома сухого глаза: неадекватная реакция на инстилляции индифферентных глазных капель, ощущение инородного тела в глазу (89,1%), плохая переносимость ветра и кондиционированного воздуха, ощущение сухости в глазу (лишь 29,5%), ощущение жжения и рези (49,9%), светобоязнь. При дисфункции мейбомиевых желез вышеперечисленные признаки более выражены утром.
Объективные признаки синдрома сухого глаза: уменьшение или отсутствие у краев век слезных менисков, появление конъюнктивального отделяемого в виде слизистых нитей, локальный отек бульбарной конъюнктивы с «наползанием» на свободный край века, вялая гиперемия конъюнктивы, наличие включений, загрязняющих слезную пленку.
При диагностике синдрома сухого глаза необходимо обращать внимание на частоту мигания, при оценке свободного края век определять выделительную способность мейбомиевых желез, качество и количество секрета, положение линии Маркса, неоваскуляризацию свободного края век, его толщину и деформацию, выпячивание хряща, метапластические изменения. Окрашивание глазной поверхности чаще выявляет дефекты при нарушении муцинового слоя и продукции слезы, чем при дисфункции мейбомиевых желез. Осмолярность слезы при синдроме сухого глаза, как правило, повышена из – за избыточного испарения воды.
При дисфункции мейбомиевых желез показаны препараты, протезирующие липидный слой слезной пленки. Систейн Баланс изготовлен по запатентованной компанией Alcon технологии на основе гуар/борат – ионов и содержит уникальную систему LipiTech, состоящую из минеральных масел и анионов фосфолипидов, что стабилизирует липидный слой слезной пленки (рис.1).
Показания к применению Систейн Баланс:
– ксероз на почве дисфункции мейбомиевых желез;
– ксероз при перименопаузе;
– хронический блефарит;
– розацеа;
– себорейный дерматит;
– атопический дерматит век.
В качестве лечения первой стадии синдрома сухого глаза достаточно только соблюдения гигиены век. При второй стадии необходимо проведение тепловых процедур, массажа век и применение препарата Систейн Баланс в качестве слезозаместительной терапии. При третьей стадии в дополнение к перечисленным мероприятиям можно добавить глюкокортикостероиды (дексагемодез), а при четвертой стадии возможно системное применение стероидов и назначение циклоспорина А.
Таким образом, в основе успешного лечения больных с синдромом сухого глаза на почве дисфункции мейбомиевых желез, лежит комплексный подход, сочетающий в той или иной комбинации гигиену век, инстилляции искусственных слез, противовоспалительную, иммуносупрессивную, метаболическую и противоаллергическую терапию.
Коррекция синдрома «сухого глаза» при первичной глаукоме
(Сафонова Т.Н.)
Заболеваемость глаукомой в мире в 2010 году составила 60 миллионов человек, а по прогнозам к 2020 году эта цифра увеличится до 80 миллионов. Распространенность синдрома сухого глаза среди больных глаукомой – 60%.
Специалистам по глаукоме необходимо помнить, что сухость глаз может влиять на результаты функциональных исследований. Например, закапывание слезозамещающих капель перед проведением компьютерной периметрии улучшает средние значения световой чувствительности, приближает индекс периметрии к достоверному значению, снижает процент потерь фиксации взора, а также снижает процент ложноположительных и ложноотрицательных ответов.
Основными препаратами, используемыми для лечения глаукомы, являются аналоги простагландинов, бета – блокаторы и ингибиторы карбоангидразы. Все они имеют в своем составе консерванты, которые препятствуют контаминации раствора и предотвращают биодеградацию основного компонента. Но помимо неоспоримых положительных свойств, консерванты обладают цитотоксическим действием на глазную поверхность. Они разрушают липидный слой слезной пленки, стимулируют экспрессию иммуновоспалительных маркеров и цитокинов, индуцируют воспалительный процесс на глазной поверхности, изменяют тканевой баланс и уровень матрикс – металлопротиназ, а также вызывают развитие плоскоклеточной метаплазии. Воздействуя на роговицу, консерванты нарушают барьерную функцию эпителия, воздействуют на процессы пролиферации в базальном слое, разрушают клеточные мембраны суббазальных и субэпителиальных нервов, что ведет к снижению чувствительности и вторичному снижению слезопродукции. Повышение уровня цитокинов ведет к экспрессии мембран – ассоциированных муцинов, то есть страдает гликокаликс эпителиальных клеток конъюнктивы. Слеза при этом перестает удерживаться на глазу.
Для лечения вторичного синдрома сухого глаза при отсутствии признаков воспаления можно использовать Систейн Баланс, при повышенной осмолярности слезы (более 310 mOsm/l) – Оптив, а также лечение при помощи прибора Блефастим в комбинации с циклоспорином А на фоне инстилляций Систейн монодоз, а также параллельное применение репаративных препаратов – Корнерегель, Вит – А – Пос, Баларпан и т.д.
Прибор Блефастим давно широко используется в Европе и скоро будет зарегистрирован в России. Он представляет собой специфические очки, внутри которых можно разместить вкладыши, пропитанные различными лекарственными препаратами. При подключении прибора к электрической сети, компресс разогревается, что способствует лучшему проникновению лекарства в веки. Блефастим высокоэффективен при лечении дисфункции мейбомиевых желез.
Систейн Ультра монодозы обеспечивают мгновенный комфорт и продолжительную защиту благодаря динамическому восстановлению слезной пленки. Препарат клинически значимо улучшает качество зрения у пациентов с синдромом сухого глаза. Он не содержит консерванта и подходит для пациентов с чувствительными глазами.
Группе пациентов с глаукомой и вторичным синдромом сухого глаза проводились различные исследования до и после курса вышеописанного лечения. Интерференционная картина слезной пленки до лечения показала значительное уменьшение участков с сохраненным липидным слоем (рис.2). При конфокальной микроскопии были выявлены резкая отечность и извитость суббазальных роговичных нервов, а также участки их прерывания (рис.3). После проведенного лечения импрессионно – цитологическое исследование показало практически полное восстановление числа бокаловидных клеток в конъюнктиве. По данным конфокальной биомикроскопии произошло улучшение состояния клеток эпителия роговицы (рис.4). Осмиевый тест (когда полоска фильтровальной бумаги прикладывалась к краю век, а затем окрашивалась осмием) выявил восстановление секреции мейбомиевых желез после лечения (рис.5).
Следует отметить, что описанная схема лечения не только высокоэффективна, но и минимализирована, так как пациентам с глаукомой лишние препараты крайне нежелательны.
Блефариты и синдром сухого глаза. Комплексный подход к лечению
(Панова И.Е.)
Блефариты – это большая группа разнообразных заболеваний глаз, сопровождающихся хроническим воспалением краев век.
Симптомами «сухого глаза» сопровождаются задние блефариты, для которых характерны жжение, чувство инородного тела, непереносимость контактных линз, затуманивание зрения, расширение выводных протоков мейбомиевых желез с закупоркой материалом, сходным по консистенции с зубной пастой, утолщение краев век. Эпидермальный или золотистый стафилококк, присутствующий в этом случае на веках, секретирует липазу, которая приводит к распаду липидов на мыла и жирные кислоты, поэтому у этих пациентов на ребре век часто имеется пенистое отделяемое.
Нормальный секрет мейбомиевых желез образуется из ненасыщенных жиров, и содержание в нем олеиновой кислоты определяет температуру его плавления. При снижении количества олеиновой кислоты происходит затвердение секрета. Под воздействием температуры тела мейбомиевые железы уплотняются, возникает вторичная обструкция выводных протоков и развитие гранулематозного воспаления.
Однако состав секрета мейбомиевых желез можно изменить: диета и системная терапия Омега – 3 полиненасыщенными жирными кислотами (Омега – 3 ПНЖК) в виде витаминов Систейн является основой системного лечения при заднем блефарите.
Омега – 3 ПНЖК участвуют в росте, развитии и функционировании фоторецепторов, а также обладают противовоспалительным эффектом, особенно при соблюдении баланса – увеличение потребления Омега – 3 при сниженном потреблении Омега – 6 ПНЖК. Омега – 3 ПНЖК играют роль в синтезе мейбомиевого секрета, восстановлении липидного слоя, блокируют экспрессию TNF – альфа, а, следовательно, уменьшают апоптоз и воспаление, увеличивают слезную секрецию.
Высокое содержание Омега – 3 ПНЖК подавляет метаболизм Омега – 6 ПНЖК, уменьшает общую воспалительную картину краев век и области мейбомиевых желез. Употребление достаточного количества Омега – 3 ПНЖК в виде витаминов Систейн приводит к стабилизации слезной пленки и предотвращает воспаление, возникающее вследствие закупорки мейбомиевых желез и застоя секрета.
Можно с уверенностью утверждать, что жирные кислоты Омега – 3 оказывают положительное воздействие на течение синдрома сухого глаза. Вероятно, преимущество их потребления более заметно при таких заболеваниях, как блефарит и болезнь мейбомиевых желез.
Синдром сухого глаза это многофакторное заболевание слезного аппарата и поверхности глазного яблока, которое характеризуется появлением симптомов дискомфорта, нарушением зрения, нестабильностью слезной пленки, возможностью повреждения поверхности глазного яблока. Это заболевание сопровождается повышением осмолярности слезы и воспалением глазной поверхности, при этом происходит сдвиг pH в щелочную сторону.
Осмопротекция – это новый поход к лечению синдрома сухого глаза за счет обеспечения сохранения клеточной целостности путем противодействия эффектам гиперосмолярности. Осмопротекторы защищают эпителиальные клетки роговицы от негативного влияния гипертонической слезы и обеспечивают их гидратацию. Препараты Систейн Ультра и Систейн Баланс восстанавливают pH слезы.
Помимо диеты и слезозаменителей, а также увлажнителей воздуха, при лечении синдрома сухого глаза необходимо помнить о важности гигиены век: массаж век, очищающие салфетки Систейн, очищающий гель могут служить для ежедневной гигиены век и ресниц.
Таким образом, на сегодняшний день линейка препаратов Систейн (витамины, слезозаменители, средства гигиены) может обеспечить полноценное комплексное лечение синдрома сухого глаза, в том числе при блефаритах (рис.6).
Синдром сухого глаза как прелюдия заболеваний роговицы
(Татаренко И.Г.)
За последние 30 лет частота обнаружения синдрома сухого глаза выросла в 4,5 раза.
Слезная пленка имеет сложный состав, а каждый ее компонент выполняет определенные функции. Внешняя липидная фракция защищает слезу от испарения, служит барьером для различных аэрозолей, в том числе инфекционной природы, обеспечивает поверхностное натяжение и служит оптической границей. Водянистая фракция принимает участие в обмене веществ в роговице, обеспечивает очищение и поддержание оптических функций. Муциновая фракция необходима для транспорта веществ между водной средой и гидрофобным эпителием, а также для сглаживания неровностей эпителиального покрова, и обеспечивает легкое скольжение век по глазному яблоку.
Нормальная слезная пленка содержит противомикробные белки, факторы роста, супрессоры воспаления, растворимые муцины и электролиты. При хроническом синдроме сухого глаза уменьшается количество некоторых белков, факторов роста, нарушается баланс протеаз и цитокинов. При активизации протеаз разрушается внеклеточный матрикс и клеточные соединения, повышается осмолярность слезной жидкости, а это приводит к увеличению уязвимости роговицы.
Клинические формы синдрома сухого глаза:
– хронический конъюнктивит;
– рецидивирующая микро – или макроэрозия роговичного эпителия;
– сухой кератоконъюнктивит;
– конъюнктивальный ксероз;
– «нитчатый» кератит;
– буллезно – нитчатый кератит;
– глубокий ксероз роговицы (вплоть до язвы);
– кератомаляция.
При лечении синдрома сухого глаза в зависимости от степени выраженности симптомов можно выделить три этапа. На первом этапе проводится информирование пациента, мониторинг состояния и лечение век и назначение слезозаменителей. Следует помнить, что независимо от состава ни один препарат искусственной слезы не является полноценным заменителем полноценной здоровой слезы и может служить лишь временной ее заменой. На втором этапе временно назначаются противовоспалительные препараты, проводится окклюзия слезных канальцев и назначаются препараты, увеличивающие секрецию слезы. На третьем этапе возможно применение аутосыворотки крови и амниотических мембран.
В заключение приведены несколько клинических примеров перехода синдрома сухого глаза при отсутствии его адекватного лечения в серьезную патологию роговицы (рис.7 – 9).
Источник
Общие сведения
Синдром сухого глаза или сухость глаз – это офтальмологическое заболевание, спровоцированное состоянием, при котором либо понижается выработка слез, либо повышается испарение слезной жидкости в связи с нарушением свойств и качества слезной жидкости. Термин «синдром сухого глаза» подразумевает комплекс симптомов высыхания (ксероза) поверхности конъюнктивы и роговицы ввиду нарушенной стабильности слезной пленки, которая покрывает роговицу. По МБК-10 код заболевания H-04.1.
Слезы важны для обеспечения нормального зрения и поддержания здорового состояния глаз. Эффект сухого глаза – широко распространенная проблема. Чаще всего такое состояние отмечается у работников, вынужденных много времени проводить в условиях офиса, а также у людей после 40 лет.
Однако это состояние в последнее время все чаще наблюдается и у людей молодого возраста. Это существенно ухудшает их качество жизни, а иногда – снижает работоспособность и даже вынуждает сменять сферу деятельности.
По статистике, болезнь диагностируется у 9-18% людей, но в последние годы частота подтверждения этого диагноза существенно увеличилась.
Патогенез
В основе развития этого состояния – нарушенная стабильность слезной пленки, которая при нормальном состоянии покрывает переднюю поверхность глазного яблока. У здорового человека в норме толщина слезной пленки равна 10 мкм, ее структура неоднородна. Наружную ее сторону покрывает тонкая пленка липидов, которые предупреждают слишком активное испарение влаги и отдачу тепла с конъюнктивы и роговицы. Второй слой – водянистый, его вырабатывают главные и добавочные слезные железы. Именно он является основой слезной пленки. Благодаря его постоянному обновлению обеспечиваются защитные, метаболические и другие функции слезной пленки.
Патологическое состояние возникает вследствие нарушения естественных процессов обновления слезной пленки. Такие нарушения могут быть связны с разными факторами – сбоем продукции слез, липидов и муцинов, нарушением скорости испарения пленки и др.
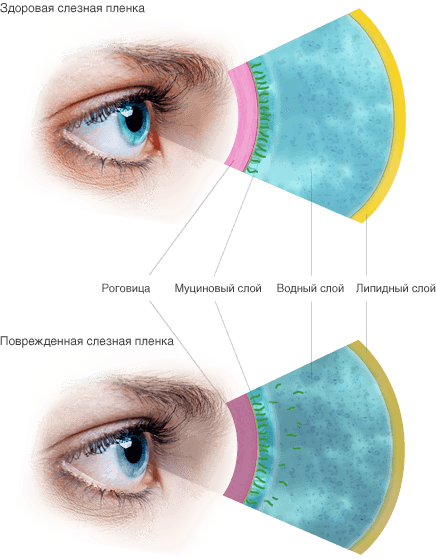
Здоровая и поврежденная слезная пленка
Классификация
Синдром сухого глаза, в зависимости от его этиологии, подразделяют на синдромальный, симптоматический и артифициальный.
- Проявление синдромального типа болезни связано с понижением секреторной функции слезных желез и бокаловидных клеток конъюнктивы, что происходит вследствие заболевания. Это состояние может быть следствием эндокринных болезней, коллагенозов, климактерического синдрома, синдрома Стивенса-Джонсона и других заболеваний.
- Симптоматический – его развитие связано с сухостью тканей вследствие анатомических причин, рубцеванием слизистых и слезных желез, применением некоторых лекарственных препаратов (адреноблокаторов, антидепрессантов, антиаритмических лекарств, местных анестетиков и др.). Также к этому типу заболевания относится транзиторный тип синдрома сухого глаза, развивающийся вследствие воспалений в роговице и конъюнктиве.
- Артефициальный – развивается вследствие воздействия внешней среды – дыма, излучения монитора, действия ультрафиолета, косметических средств. Также этот тип болезни может развиваться вследствие ношения неправильно подобранных линз. У молодых людей этот тип болезни часто связан с так называемым офисным синдромом, когда слезная пленка испаряется из-за постоянной работы кондиционеров и снижения частоты мигания во время работы за мониторами. К отдельной группе относятся изменения, происходящие после оперативных вмешательств, связанные с наличием швов, рубцами и др.
В зависимости от тяжести болезни выделяют три степени: легкую, среднюю и тяжелую.
- Легкая степень – возможно компенсаторное увеличение продукции слез, усиливающееся при влиянии негативных внешних факторов.
- Средняя степень – есть четкие признаки недостатка продукции слезной жидкости: глаза краснеют, в конъюнктивальной полости есть слизистое отделяемое, есть жалобы на сухость в глазах.
- Тяжелая степень – выраженные симптомы ксероза с выраженным снижением продукции слез.
Причины синдрома сухого глаза
Причины заболевания связаны с неправильным процессом образования слезы и распределением ее по поверхности глаза. Причины этого связаны со следующими явлениями:
- Недостаточное количество слез – процесс их выработки нарушается с возрастом, при разнообразных болезнях, после приема некоторых лекарственных средств, в связи с определенными условиями окружающей среды.
- Плохое качество слезы – в состав слезной жидкости входит жир, вода и муцин (клейкое вещество). Если какого-либо из составляющих недостаточно, человек может жаловаться на сухие глаза.
Итак, синдром сухого глаза могут спровоцировать следующие факторы:
- Возраст – это состояние может являться честью естественного старения организма. Очень часто люди после 65 лет испытывают неприятные симптомы, связанные с такими проявлениями.
- Лечение медикаментами – прием целого ряда лекарственных препаратов вызывает подобные побочные эффекты. Речь идет о лечении антигистаминными и противоотечными средствами, антидепрессантами, препаратами для понижения артериального давления и др.
- Пол – у женщин такая проблема возникает чаще, так как у них более выражены гормональные изменения, связанные с беременностью, климаксом, приемом оральной контрацепции.
- Болезни – подобная проблема характерна для людей, страдающих диабетом, ревматоидным артритом, заболеваниями щитовидной железы. Сухость глаз характерна для тех, у кого отмечается воспалительный процесс глазных мышц, век или роговицы.
- Ношение контактных линз – применение линз приводит к нарушению водно-жирового баланса роговицы. Особенно часто возникает это состояние, если линзы неправильно подобраны.
- Влияние окружающей среды – сухой климат, задымление, сильный ветер приводят к усиленному испарению влаги и вызывают сухость глаз.
- Длительное пребывание у монитора – если человек слишком долго сидит перед монитором, он реже моргает, и поверхность глаз высыхает быстрее.
- Проведение офтальмологических операций – лазерная коррекция зрения и другие вмешательства могут привести к проявлению чрезмерной сухости.
- Нарушение питания и дефицит витаминов — к такой патологии приводит кератомаляция. Это состояние, вызываемое недостатком витамина А у людей, которые потребляют недостаточно белковой пищи. Кератомаляция – это дегенерация роговицы, при котором также поражаются слезные железы и конъюнктива.
Ученые отмечают, что в развитии патологии некоторую роль играет и наследственный фактор, связанный с генетической недостаточностью продукции слезного секрета.
Это состояние достаточно часто развивается у людей с хроническим конъюнктивитом и болезнью Шегрена.
Симптомы синдрома сухого глаза
Если у человека развивается синдром сухого глаза, он жалуется на следующие симптомы:
- ощущение постоянного раздражения, зуда и жжения в глазах;
- чувство постоянного напряжения;
- повышенная слезливость, обильное слезотечение после сильного раздражения;
- скопление вязкой слизи внутри или вокруг глаза;
- чувство наличия в глазу инородного предмета;
- высокая чувствительность и гиперемия;
- светобоязнь, невозможность сконцентрировать зрение в сумерках;
- неприятные ощущения при ношении линз;
- затуманивание зрения, боль в глазу.
Как правило, сухой глаз приводит к проявлению части таких симптомов эпизодически. Их интенсивность может меняться, а влияние некоторых факторов, описанных выше, может усугубить состояние и усилить интенсивность таких симптомов.
Часто выраженность симптомов снижается в туманные или дождливые дни, когда влажность достаточно высокая.
Конъюнктива у таких больных гиперемирована, они очень часто моргают.
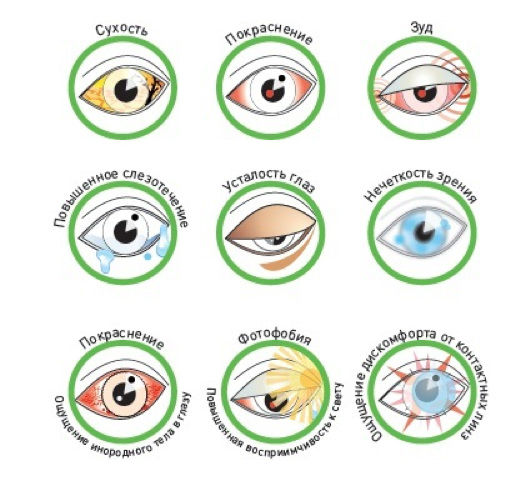
Симптомы синдрома сухого глаза
Анализы и диагностика
Для того, чтобы установить диагноз и провести всестороннее обследование, применяются традиционные клинические методики, а в сомнительных случаях проводятся специальные функциональные пробы.
Проведение клинического обследования включает сбор анамнеза, определение того, какие жалобы есть у больного, осмотра с применением всех необходимых для этого инструментов, чтобы подтвердить диагноз и установить причины таких проявлений.
В процессе осмотра врач определяет объективные микропризнаки ксероза.
Проводится биомикроскопическое исследование конъюнктивы и роговицы, в процессе которого применяют разнообразные диагностические красители, что облегчает диагностику.
Свидетельствовать о развитии синдрома «сухого глаза» может наличие дегенеративных изменений на конъюнктиве и роговице и в пределах открытой глазной щели.
Если в процессе перечисленных выше обследований врачу не удается обнаружить природу изменений, проводят функциональное обследование. Для этого последовательно применяют две специальные пробы (метод Норна и метод Ширмера), которые дают возможность оценить, насколько стабильна прероговичная слезная пленка, и измерить, как продуцируются слезы.
Также проводится специальное исследование осмолярности слезной жидкости.
Те пациенты, которые постоянно используют контактные линзы, должны регулярно посещать офтальмолога, чтобы вовремя выявить и скорректировать нарушения.
Лечение синдрома сухого глаза
Тем, у кого диагностирован сухой глаз, необходимо обязательно применять ту схему лечения, которую назначает врач. Ведь в каждом конкретном случае практикуется индивидуальный подход к терапии.
Как правило, правильно подобранные капли для глаз помогают эффективно решить эту проблему. При лечении синдрома сухого глаза применяются так называемые препараты искусственной слезы, которые способствуют тому, чтобы естественная пленка выполняла свои функции. Но такие капли тоже нужно подбирать индивидуально.
Иногда слезной канал приходится закрывать с помощью специальной пробки, которую производят из силикона или коллагена. Этот метод помогает уменьшить просвет слезного канала, и отток слезной жидкости тоже снижается.
Чтобы предупредить усугубление ситуации, необходимо сразу же после появления неприятных ощущений обращаться к врачу.
Доктора
Лекарства
После установления диагноза глазные капли от сухого глаза врач назначает индивидуально. Препараты «искусственной слезы», которые используют для лечения, отличаются вязкостью, а также химическим составом. Их фармакологическое действие обусловливает протезирующее влияние на водянисто-муциновый слой слезной пленки.
Такие препараты содержат в составе гидрофильные полимеры. После применения такие капли смешиваются с остатками слезы, после чего образуют прероговичную пленку. Как правило, все препараты – как импортные средства, так и их недорогие аналоги, капают в конъюнктивальную полость глаза от 4 до 6 раз в день. Как следствие, стабильность слезной пленки увеличивается, и ее разрывы появляются реже.
Для лечения этого заболевания чаще всего применяются препараты из перечня, поданного ниже.
Лекарства низкой вязкости – их целесообразно использовать при легких формах заболевания:
- Слеза натуральная.
- Офтолик.
- Оксиал.
- Лакрисифи.
- Дефислез.
- Гипромелоза-П.
- Хило-Комод.
- Визмед-лайт.
Лекарства средней вязкости – применяют при средней степени тяжести болезни, а также при ее тяжелых формах:
- Лакрисин.
- Визмед.
Лекарства, производящие трансформационный эффект, превращаясь после закапывания в гель:
- Систейн.
- Систейн Ультра.
Препараты в виде глазных гелей:
- Офтагель.
- Визмед гель.
- Видисик.
Особо вязкие:
- ВитА-ПОС.
Так как список этих препаратов достаточно широк, очень важно, чтобы их назначение проводил врач после обследования и установления индивидуальных особенностей течения заболевания.
Важным пунктом в процессе лечения болезни является купирование воспаления в тканях глазной поверхности. Чаще всего в данном случае применяют глюкокортикостероиды, однако их применяют только после полной эпителизации роговицы.
Для инсталляции в конъюнктивальную полость применяют Дексаметазон, разводя его в пропорции 1:10 в гемодезе (или полиглюкине). Однако при этом очень важно контролировать толщину роговицы, особенно в тех местах, где изначально она была истончена.
С целью стимуляции секреции мейбомиевых желез век, которые производят липидный слой слезной пленки, применяют тетрациклин, который, к тому же, купирует воспалительные процессы.
При тяжелой форме болезни проводят инсталляцию препаратов 0,01% раствора циклоспорина.
При дегенеративных изменениях конъюнктивы местно применяют препарат витамина А — ВитА-ПОС, который нормализует функцию бокаловидных клеток конъюнктивы, производящих муцин.
Процедуры и операции
Если медикаментозное лечение неэффективно, врач может назначить проведение обтурации слезоотводящих путей с помощью полимерных обтураторов или путем хирургического вмешательства.
Также при необходимости проводят операцию по пересадке слюнных желез в конъюнктивальную полость.
Лечение народными средствами
Народные средства можно использовать как вспомогательные методы и способ справиться с легкой формой сухости глаз. Практикуют следующие народные методы лечения:
- Компрессы с чаем. Необходимо залить 1 ч. л. зеленого чая 1 ст. кипятка и подождать 5 минут, накрыв емкость крышкой. Процедить чай и остудить его. Смочить в нем два ватных диска и положить на закрытые глаза. Полежать с компрессом 3 минуты. Повторить процедуру несколько раз.
- Компрессы с настоем календулы и ромашки. Настой готовят так, как и зеленый чай, взяв по 1 ч. л. сухого сырья каждого растения. Компрессы проводят аналогично.
- Глицерин. Это средство помогает избавиться от сухости слизистых оболочек. Необходимо аккуратно капнуть несколько капель на роговицу и немного поморгать, чтобы средство равномерно распределилось. Проводить такую процедуру нужно один раз в два дня.
- Капли из алое. Необходимо взять равные части свежего сока алое и настоя ромашки, тщательно смешать и капать в глаза утром и вечером.
- Промывание отваром ромашки. Чтобы приготовить раствор для промывания, следует 2 ст. л. сухого сырья залить 1 ст. кипятка. Когда средство настоится, процедить и промывать глаза утром и вечером. Для промывания также можно использовать траву шалфея, кору дуба.
- Компрессы из петрушки. Свежие листья петрушки нужно измельчить, выложить на веки и подержать 15 минут. Компрессы можно проводить каждый день, так как сок петрушки полезен для глаз.
- Промывание отваром липы. Готовят настой аналогично настою ромашки. Его можно использовать как для промывания глаз, так и для холодных компрессов. Для этого из отвара готовят кубики льда и прикладывают их к глазам, завернув в салфетки.
- Компрессы из мяты. Свежие или сухие листья мяты нужно измельчить и 1 ст. л. этого сырья залить стаканом кипятка. Примерно через час нужно достать листья мыты и приложить их к глазам, подержав компресс около 20 минут.
- Компресс из сока картофеля. Нужно натереть картофель, выдавить сок и смочить в нем марлю или ватные диски. Положить компресс на глаза на 20 мин. После компресса важно дать спокойствие глазам на несколько часов.
- Компресс из огуречного сока. В летнее время можно аналогично проводить компрессы из сока огурцов.
Профилактика
Чтобы не допустить развития этого заболевания, необходимо следовать таким правилам:
- Приучить себя регулярно моргать в процессе работы за компьютером или чтения. Также важно как можно чаще делать перерывы.
- Тщательно соблюдать гигиену глаз, умываться теплой водой, стараться повышать уровень влажности в помещении.
- Носить качественные солнечные очки, чтобы защитить глаза от солнца и ветра.
- Избегать влияния тех факторов, которые провоцируют этот синдром. Это чрезмерное тепло в помещении, использование фена, сигаретный дым и др.
- Пить достаточное количество жидкости – до 2 л в день.
- Отказаться от курения.
- Не проводить слишком много времени у экранов гаджетов.
У детей
Это заболевание нередко диагностируется у детей и подростков, и его причины такие же, как и у взрослых пациентов. Если ребенок жалуется на неприятные ощущения в глазах, необходимо сразу же посетить детского офтальмолога. Важно учесть и тот факт, что у ребенка синдром сухого глаза может являться признаком некоторых серьезных заболеваний: блефарита, хронического конъюнктивита, болезней почек, ряда инфекционных заболеваний, синдрома Шегрена, злокачественной лимфомы и др. Поэтому очень важно как можно раньше проконсультироваться с врачом.
Диета при синдроме сухого глаза

Правильное питание может существенно улучшить состояние человека при сухости глаз. Очень важно включить в меню те продукты, которые содержат необходимые для улучшения состояния витамины и минералы.
В меню нужно включить продукты, содержащие следующие витамины и минералы:
- Витамин А – так как этот витамин является частью слезной пленки, он очень важен. Чтобы не допустить дефицита этого витамина, в меню нужно включить жирные сорта рыбы, печень, персики, дыню.
- Витамин D — снижает воспалительные процессы, уменьшает чувствительность к свету. Необходимо есть тунец, лосось, яйца, сельдь.
- Витамин Е – мощный антиоксидант, очень полезный для глаз. Содержится в растительных маслах, бобовых, печени.
- Омега-3 жирные кислоты – уменьшают выраженность неприятных симптомов у людей с такой проблемой. Наибольшее количество их содержит рыба жирных сортов.
Таким образом, основой питания при этом заболевании должны стать растительные продукты, молочная пища, блюда из рыбы. Животных жиров и мяса в рационе должно быть как можно меньше.
Важно также отказаться от алкоголя, так как спирт сильно высушивает роговицу, повышая ее чувствительность.
Последствия и осложнения
Если на протяжении длительного времени не принимать меры по лечению этой болезни, могут возникнуть серьезные осложнения, которые впоследствии способны привести к ухудшению зрения и даже к его потере.
Если роговица п


