Код мкб пересадка роговицы
Рубрика МКБ-10: H18.6
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H15-H22 Болезни склеры, роговицы, радужной оболочки и цилиарного тела / H18 Другие болезни роговицы
Определение и общие сведения[править]
Кератоконус — невоспалительное конусовидное выпячивание центральной части роговицы при нормальном ВГД (внутриглазное давление).
Кератоконус — заболевание, возникающее преимущественно у молодых людей (зависимость от пола отсутствует) и имеющее в большинстве случаев прогрессирующий характер. Повсеместное внедрение метода видеокомпьютерной кератотопографии свидетельствует о распространённости заболевания во всём мире. Данный метод исследования позволяет провести раннюю и безошибочную диагностику кератоконуса. Истончение роговицы, выявляемое при пахиметрии, облегчает диагностику кератоконуса.
Как правило, кератоконус — двусторонний процесс.
В 30% случаев у больных кератоконусом диагностируют различные виды атопии. При синдроме Дауна кератоконус регистрируют (по разным данным) у 5% пациентов и более. В настоящий момент в странах Европы данное заболевание считают наиболее частым показанием к сквозной пересадке роговицы (примерно четверть всех выполняемых сквозных кератопластик производят при кератоконусе). В Израиле кератоконус занимает первое место среди патологий органов зрения, требующих выполнения сквозной кератопластики, в США и Канаде — третье место.
Этиология и патогенез[править]
Этиология кератоконуса до сих пор не известна. В настоящее время доминирует мнение о генетической предрасположенности к данному заболеванию.
Клинические проявления[править]
Характерные признаки кератоконуса — истончение стромы роговицы, коническое выпячивание вперед, неправильный астигматизм. Патологический процесс можно классифицировать как начальный, развитой, далеко зашедший и терминальный.
При терминальной стадии преломляющая сила роговицы составляет 56,0 D и более.
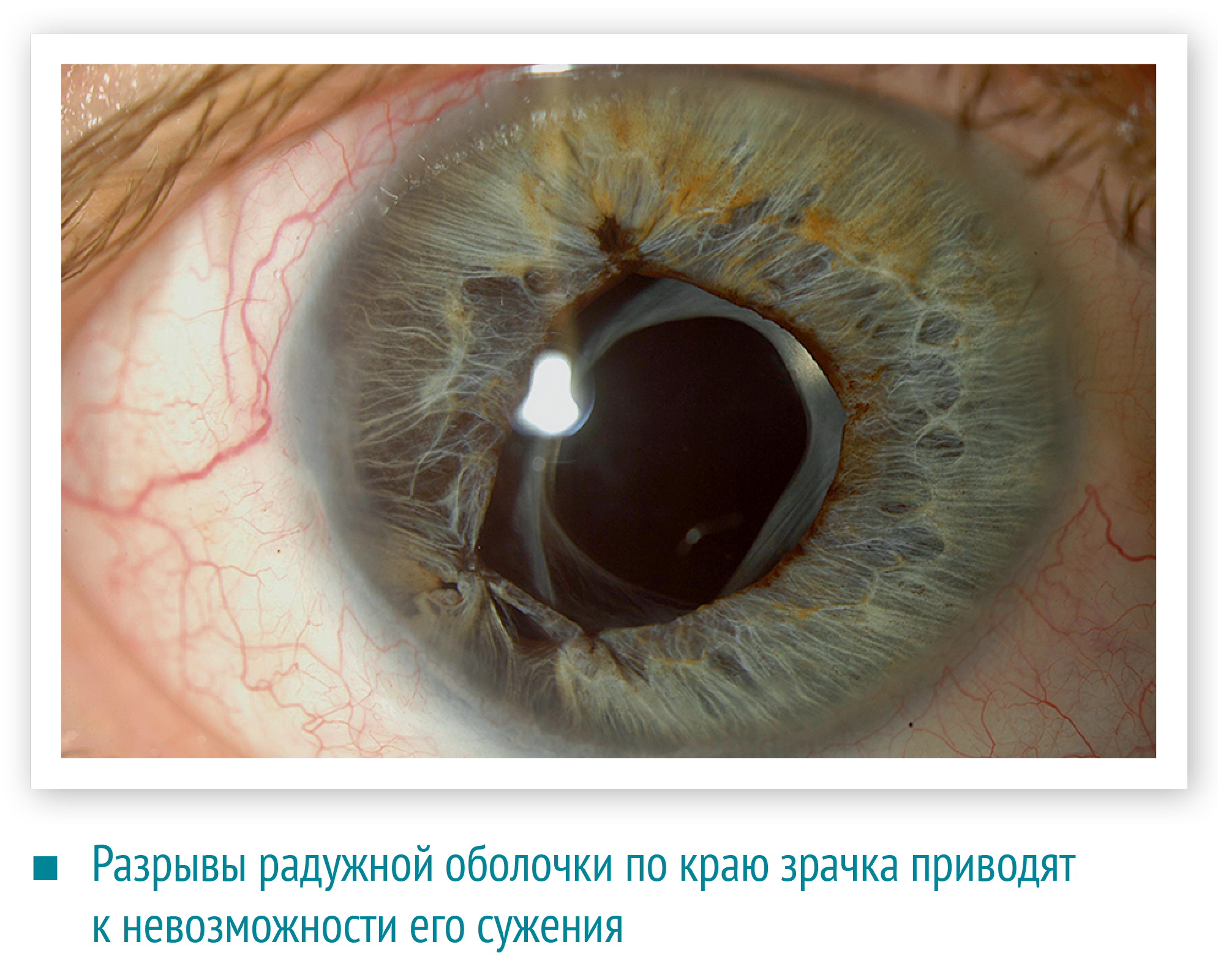
При биомикроскопии обнаруживают стрии — трещинки десцеметовой оболочки (линии Фогта). В терминальной стадии кератоконуса отмечают выпячивание нижнего века при взгляде вниз (симптом Munson). У пациентов, страдающих тяжёлым кератоконусом, определяют кольцевидное отложение железа в эпителиальном слое вокруг конуса (его лучше визуализировать в синем фильтре) — кольцо Кайзера-Флейшера.
Кератоконус: Диагностика[править]
Дифференциальный диагноз[править]
Кератоконус: Лечение[править]
Эффективного консервативного лечения кератоконуса на сегодняшний день не существует. Коррекцию резко сниженной остроты зрения производят при помощи КЛ. Современный уровень контактной коррекции зрения позволяет подобрать линзы пациентам с кератоконусом даже при далеко зашедшей стадии процесса, однако при этом часто упускают оптимальные сроки для проведения сквозной кератопластики.
Иногда в начальной стадии кератоконуса выполняют имплантацию интрастромальных колец, выполненных из полиметилметакрилата, для выравнивания центральной оптической зоны.
Неплохо при начальном кератоконусе зарекомендовала себя манипуляция cross-linking, при проведении которой происходит укрепление роговицы благодаря насыщению рибофлавина под воздействием УФ-облучения.
Единственным радикальным методом хирургического лечения кератоконуса является сквозная кератопластика.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] / Аветисов С. Э., Егоров Е. А., Мошетова Л. К., Нероев В. В., Тахчиди Х. П. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970428924.html
Абугова Т.Д. Кератоконус. Клиническая лекция для врачей-офтальмологов и оптометристов. — СПб, РИА «Веко», 2015, 96 с.
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Кератоконус представляет собой изменение роговицы дистрофического типа без образования воспалительного процесса. В результате этого она истончается, её поверхность мутнеет, контуры изменяют свою форму. Сферическая форма глазного яблока переходит в конусообразную. Чаще всего кератоконус встречается у подростков и людей в возрасте от 20 до 40 лет.
Кератоконус код по МКБ-10
H18.6 Кератоконус
Причины развития кератоконуса
Причины возникновения кератоконуса мало изучены. К основным фактором, влияющим на его развитие, относят такие проявления:
- Нарушения работы эндокринной системы. Железы внутренней секреции престают нормально функционировать, в результате чего и возникает заболевание.
- Снижение активности ферментов внутри глаза. Приходят в действие вещества, которые разрушают ткани.
- Наследственные отклонения, связанные с генетическими патологиями.
- Снижение активности клеток роговицы, из-за чего в них замедляется процесс регенерации. Причиной этому становится нарушение местного иммунитета.
- Наличие аллергии.
- Постоянное травматическое воздействие на глаза (ношение неподходящих линз, привычка тереть глаза).
- Заболевания инфекционного типа.
По мнению учёных, роговица истончается из-за того, что её клетки запрограммированы на гибель. В передней камере глаза скапливается жидкость, оказывая на неё давление. В результате этого происходит выпячивание и помутнение роговицы.
Стадии и классификация кератоконуса
Кератоконус развивается постепенно, проходя через несколько стадий. Различают такие этапы формирования заболевания:
- Изменения роговицы незначительны. В центральной зоне становятся заметны нервные волокна. Клетки теряют форму.
- На задней пограничной мембране появляются трещины. Роговица начинает мутнеть и деформироваться.
- Помутнение достигает мембраны. Форма роговицы, которая постепенно истончается, напоминает конус.
- Обнаруживается значительное повреждение мембраны. Роговица помутнена полностью.
Степень развития заболевания говорит о том, каким методом можно скорректировать нарушения. На начальных стадиях достаточно носить линзы, последующее распространение болезни вынуждает прибегнуть к операционному вмешательству.
Классификаций кератоконуса достаточно много. Чаще всего его различают по форме деформации контуров роговицы. Он может быть сосцевидным (поражается до 5 мм роговичной области, находящейся ближе к центру), овальным (5-6 мм поражение, смещённое относительно центра к низу) и шаровидным (роговица повреждена на 75% и более).
Краевая дегенерация прозрачной зоны
Важно отличить краевую дегенерацию от кератоконуса. Она представляет собой невоспалительный процесс истончения роговицы. При этом поражается нижний её край. Результатом такого проявления становится астигматизм, который можно скорректировать оптическим методом. Различить кератоконус и краевую дегенерацию поможет топографическое исследование роговицы.
Стоит отметить: Если кератоконус возник во время беременности, на её протекание он не влияет. Однако при этом советуют отказаться от естественных родов, так как они могут стать причиной прогрессирования заболевания.
Симптоматика заболевания
Кератоконус – заболевание, при котором ухудшение зрения стремительно прогрессирует. По мере его развития, больной может замечать появление таких признаков:
- Изображение двоится. Это проявляется сначала на одном, потом и на обоих глазах.
- Предметы видятся как объекты с несколькими контурами.
- Вокруг источников света видится ореол.
- Глаза быстро устают.
- Больной ощущает дискомфорт в глазах (жжение, зуд).
Если говорить об остром проявлении заболевания, то в определённый момент происходит разрыв мембранной оболочки. При этом в роговичный слой истекает влага. В результате этого образуется отёк. Человек испытывает болевые ощущения. Через некоторые время (приблизительно 3 недели) на месте разрыва образуется рубец. Зрение несколько улучшается.
Диагностика кератоконуса
Офтальмолог ставит диагноз, используя такие исследования:
- Визуальный осмотр. При этом определяется выпячивание роговицы.
- Выявление степени остроты зрения с линзой и без неё.
- Измерение угла преломления света (рефрактометрия) помогает определить астигматизм или близорукость.
- Выявление степени деформации роговицы с помощью биомикроскопии.
- Проведение скиаскопии, с помощью которой выявляется двигательная активность тканей по направлению друг к другу.
- Офтальмоскопия проводится, если среда глаза прозрачная.
- УЗИ глазного яблока.
- Определение степени истончения роговицы (кератопахиметрия).
- Проведение оптической когерентной томографии.
- Определение областей поражения роговицы с помощью компьютерной кератотопографии.
На начальных стадиях развития кератоконуса выявить его тяжело. Наиболее действенными методами диагностики в этом случае является конфокальная и эндотелиальная микроскопия.
Лечение кератоконуса
Начальные стадии кератоконуса подразумевают коррекцию формы роговицы с помощью специальных контактных линз. Их центр жёсткий, из-за чего они обладают эффектом «вдавливания» выпуклой области. Мягкие края сделаны так, чтобы не травмировать глаз. Коррекция сопровождается медикаментозным лечением. Назначаются витамины, антиоксиданты и средства, поддерживающие иммунную систему. Кроме того, отдаётся предпочтение таким процедурам, как магнитотеропия и фонофорез.
Острый кератоконус требует немедленного оказания медицинской помощи. В глаза закапывают препараты, которые расширяют зрачок. Их закрывают давящей повязкой, чтобы в роговичный слой не проникла жидкость.
Кросклиннинг
Кросклиннинг – это процедура, которая направлена на увеличение жёсткости слоёв роговицы. Благодаря этому и останавливается прогрессирование заболевания. Принцип работы метода таков, что с применением рибофлавина ультрафиолетом облучают роговицу. В результате в роговице образуются свободные радикалы, и связи между молекулами и микрофибриллами укрепляются.
Перед процедурой в глаза закапывают анестезирующие капли. Эпителий роговицы, который расположен в центре, удаляют. Проводится 30-минутная процедура насыщением рибофлавином и такой же по длительности процесс излучения ультрафиолетом. После операции на некоторое время назначаются контактные линзы.
Другие методы лечения
Для того, чтобы скорректировать форму роговицы, на ней делают микроразрезы. Такой метод называется радиальной кератотомией. Если необходимо скорректировать астигматизм, в роговицу имплантируют кольцевые сегменты. Этот процесс называется кераринг. Имплантированные кольца уплощают выпуклость, тем самым возвращая роговице естественную форму. Вот как отзываются об этом методе в интернете:
В случае сильной деформации роговицы и сопровождение кератоконуса травмами или инфекциями, то прибегают к кератопластике. Роговицу удаляют полностью или частично и заменяют на имплантат. Такое вмешательство очень эффективно повышает зрение. Однако за оперативным вмешательством может последовать ряд осложнений. Это отторжение имплантата, развитие инфекции или глаукомы, отслойка сетчатки. Пользователи интернета так отзываются о кератопластике:
Народные средства
Если кератоконус сопровождается зудом и жжением, снять эти симптомы помогут компрессы из мать-и-мачехи, шалфея или ромашки. Для повышения иммунитета можно пить чай из эхинацеи пурпурной. Мёд и прополис тоже являются эффективным средством достижения подобных результатов.
Народные средства призваны укрепить иммунитет и зрительные органы. Применяются они по назначению врача вместе с другими методами лечения.
Профилактика кератоконуса очень проста. Нужно своевременно лечить заболевания, которые могут послужить причиной его развития. Периодические осмотры у офтальмолога помогут вовремя выявить наличие болезни и вылечить её с наименьшими последствиями.
Источник
Роговица глаза в наименьшей степени, чем его другие части, защищена от повреждений. В то время, как происходит механическое воздействие на ее ткани, на роговице образуются эрозии. Подобное явление выделено как отдельное заболевание. От эрозии роговицы не застрахован никто.
Код по МКБ-10
Другие болезни роговицы (H18).
Причины эрозии роговицы
Чаще всего образование эрозии на роговице происходит из-за банальных травм. К другим факторам, приводящим к ее появлению, относят:
- Проникновение в полость конъюнктивы глаза инородного предмета.
- Химические ожоги.
- Нарушение роста ресниц (блефарит, демодекоз).
- Неправильная эксплуатация контактных линз.
- Термическое воздействие.
- Пагубное влияние ультрафиолетовых лучей.
- Дистрофия роговицы.
- Образования опухоли с внутренней стороны век.
- Физические отклонения в строении глаза.
Иногда эрозия роговицы становится последствием операции. Если говорить об эрозии при дистрофии сетчатки, то все начинается с нарушения обменных процессов. Клеткам недостает питания и они постепенно разрушаются.
Эрозия роговицы может носить вторичный характер. Такое явление характерно при синдроме «сухого глаза», кератоконъюнктивите. Конъюнктивит аллергического типа и блефарит, вызванный стафилококком также приводит к появлению эрозий на роговице.
Первая помощь при попадании в глаз инородного предмета
Если в глаз попал посторонний предмет, но нет возможности сразу попасть к врачу, следует самостоятельно оказать первую помощь. Для начала глаза промываются физраствором или солевым раствором в больших количествах. Если их не оказалось под рукой, для процедуры используется чистая вода. Потом нужно несколько раз поморгать. Таким образом остатки инородного предмета выйдут из глаза.
При попадании в глаз чужеродного предмета запрещается тереть глаза и прикасаться к ним. Также нельзя самостоятельно вытаскивать попавший в глаз предмет, если он имеет большие размеры и становится препятствием для закрывания глаза. Применять без рекомендаций врача какие-либо лекарственные средства, кроме растворов для промывания, нельзя.
Классификация эрозий роговицы
Разновидности эрозии роговицы определяются в соответствии со следующими признаками:
- Размер – мелкие или точечные эрозии и крупные или макроэрозии.
- Место расположения – сверху или снизу на роговице.
- Охват роговичной области – на одном конкретном месте или по всей роговице островками.
- Клиническая картина – однократное образование или наличие рецидивных случаев.
Кроме того, выделяют рецидивирующий и травматический тип эрозии роговицы.
Травматическая эрозия
Причиной появления заболевания становятся повреждения, вызванные механическим воздействием на глаза. Факторами, приводящим к травматической эрозии, являются также неправильное ношение контактных линз и попадание в глаза инородных предметов.
Химические вещества, попавшие в глаза, могут привести к поражению роговицы, даже если успеть прикрыть их. При этом в первую очередь страдают веки, а потом и роговичный слой. Такой же эффект наблюдается при термических ожогах.
Заворот век – причина постоянного трения ресниц о слизистую оболочку глаза. Как результат – травматическая эрозия роговицы. В этом случае заболевание сопровождается болью, ощущением инородного предмета в глазу, светобоязнью и покраснением конъюнктивы. Если поражается центральная область слизистой оболочки, зрение снижается. Вылечить травматическую эрозию помогут капли и мази увлажняющего, восстанавливающего и антибактериального действия.
Рецидивирующая эрозия
Постоянное употребление лекарственных препаратов помогает справиться с рецидивирующей эрозией на некоторое время. Потом заболевание появляется снова. Его подразделяют на два типа. Первый – разлитая эрозия, при которой повреждение распространяется на обширную область слизистой. Второй – локальная эрозия. В этом случае распространение болезни ограничено определенным участком.
Рецидив заболевания может произойти если при травме повреждены клетки, задача которых-контролировать процесс обновления тканей. Из-за этого в роговице распространяются дефектные клетки. Они сжимаются и между ними образуются микротрещины. Воспаление роговицы также приводит к образованию рецидивирующей эрозии. При этом пациент отмечает появление жжения, боли в глазах, ощущения попадания инородного предмета, слезоточивости. Заболевание лечится с помощью антибактериальных, витаминных и восстанавливающих мазей. Цель их использования – восстановление обменных процессов, предотвращение пересыхания роговицы и обеспечение защиты нервных окончаний. Краткая характеристика рецидивирующей эрозии выглядит так:
Основная симптоматика
В первую очередь при повреждении роговицы человек испытывает боль. Чаще всего она усиливается во время моргания. Обычно это характерно для случаев, когда в глаз что-то попало. Признак связан с раздражением нервных рецепторов. К симптому присоединяются:
- Непереносимость света при взгляде на источники освещения средней и сильной яркости.
- Избыточное слезоотделение, спровоцированное раздражением нервных окончаний.
- Снижение зрительной остроты в случае, если поражены большие участки или повреждение находится по центру роговицы.
- Конъюнктивальное покраснение из-за того, что задеваются сосуды.
Иногда к эрозии присоединяется вторичная инфекция. Это также приводит к покраснению конъюнктивы. Сопутствующий признак – чувства жжения и песка в глазах.
Последствия эрозий роговицы
Если проигнорировать наличие заболевания, это может привести к серьезным последствиям. У больного может понизиться острота зрения. При этом процесс будет необратим. Если в качестве осложнений эрозии будет выявляться помутнение роговицы, то придется очень долго лечиться консервативным методом. После помутнений на роговице может появляться бельмо. В этом случае нужна операция.
Присоединение к эрозии вторичной инфекции может привести к слепоте. Такое возможно, если болезнь с роговицы перейдет на стекловидное тело. Еще одно последствие отказа от лечения эрозивных последствий – катаракта. Плотная пленка, образовывающаяся на пораженном глазу, также снижает качество зрения. Справиться с патологией поможет только хирургическое вмешательство.
Методы диагностики
Незначительные эрозийные процессы выявить трудно. Повреждения роговицы носят скрытый характер. Определить их наличие помогает флуоресцентный краситель.
Офтальмолог осматривает слизистые оболочки глаза, линию роста ресниц, проводит биомикроскопию и офтальмоскопию. В некоторых случаях назначается УЗИ глазного яблока.
Лечение эрозии роговицы
Лечение эрозии роговицы направлено на восстановление тканей и увлажнение глаз. Также необходимы обезболивающие средства. Чаще всего чтобы достигнуть полного выздоровления достаточно пройти курс консервативной терапии. При этом назначаются капли и мази. Для предотвращения воспалительного процесса в течение недели применяются антибиотики. Капли применяются в дневное время, мази закладываются перед сном. Оба средства используют на протяжении 5 – 15 дней. После выздоровления в течение 3 месяцев используются капли на основе натуральной слезы. Они помогут снизить риск повторного возникновения заболевания. Вот вопрос, который чаще всего задают пользователи интернета:
На что получают такой ответ:
Эффект от консервативного лечения закрепляется физиопроцедурами. Чаще всего это магнитотерапия. С ее помощью ткани восстанавливаются быстрее. Кроме того, в период лечения стоит отказаться от длительных нагрузок на глаза. Зрительные органы нужно защищать от воздействия ультрафиолетовых лучей.
Если ткани роговицы не заживают, требуется оперативное вмешательство. Хирургический метод, применяемый в данном случае – кератопластика.
( 1 оценка, среднее 5 из 5 )
Источник