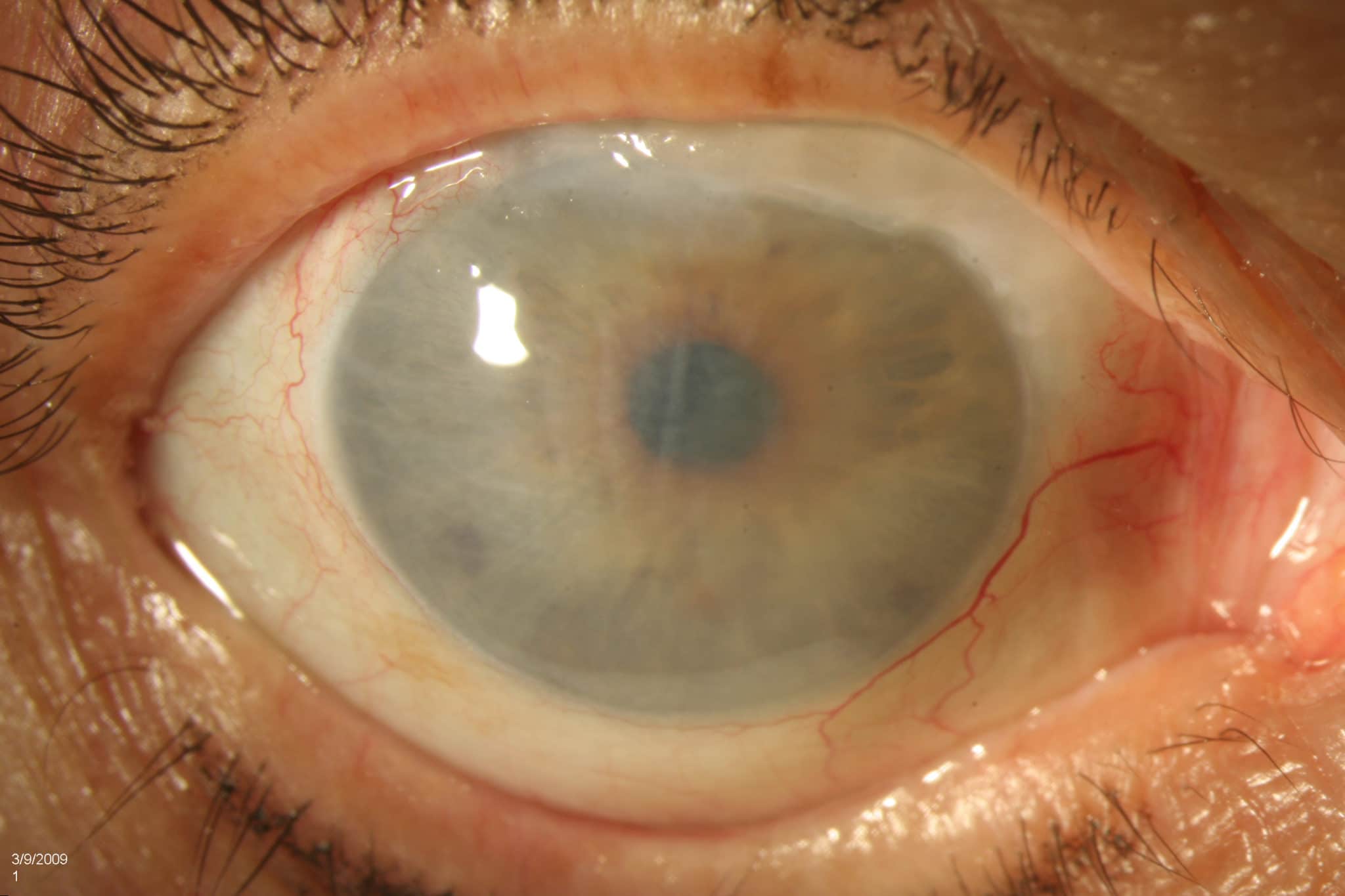
Кератит травматическая эрозия роговицы
Эрозия роговицы представляет собой повреждения эпителия роговицы (наружного слоя). Всего различают пять слоёв роговицы.
- Эпителий, являясь внешним слоем, выполняет функцию защиты. Его толщина составляет 5-6 слоёв клеток, которым присуща способность восстанавливаться в случае повреждения.
- Глубже располагается более плотная мембрана (боуменовая оболочка), которая служит механической опорой и каркасом для внешнего слоя.
- Под мембраной находится рабочее вещество, или строма – наиболее объёмный слой, состоящий из кератоцитов. Это особые клетки, которые за счёт пространственного взаиморасположения в строго определенном порядке обеспечивают прозрачность всей роговицы.
- В свою очередь, стромальный слой крепится к десцеметовой оболочке – плотной ткани, образующей наиболее прочную прослойку роговицы и выполняющей защитные функции.
- Наконец, самый глубокий слой – эндотелий – представлен тонкой тканью (ее толщину составляет всего один клеточный ряд). Основная функция эндотелия – обеспечение жидкостного обмена и транспорта питательных веществ между передней камерой и роговицей глаза.

Причины развития
Наиболее частая причина нарушения целостности и гладкости эпителия роговицы – грубое механическое воздействие. Травмирование происходит при попадании в глаз инородных частиц, при пользовании контактными линзами, при обширных ранениях в области глаз. В таком случае говорят о травматической эрозии роговицы.
Эрозия также может образоваться вследствие химического поражения – при попадании на роговицу средств бытовой химии и других токсичных веществ, – и термических ожогов, причём рефлекторное смыкание век не всегда в полной мере предотвращает разрушительное воздействие избыточного тепла.
Иногда поверхностный слой травмируется ресницами, прорастающими внутрь глаза и в процессе моргания царапающими поверхность роговицы.
Эрозии немеханического генеза развиваются как следствие дистрофических заболеваний роговицы. Из-за снижения интенсивности обменных процессов клетки разных слоёв роговицы могут претерпевать дегенеративные изменения и отмирать, образуя очаги эрозии. При хроническом течении говорят о рецидивирующей эрозии роговицы.
Отёк роговицы угрожает формированием в её толще наполненных жидкостью пузырей, которые в случае разрыва оставляют обширные эродированные участки.
Симптомы эрозии роговицы
Возникновение эрозии сопровождается болью, поскольку при этом обнажаются многочисленные нервные окончания, локализованные в тканях роговицы. Острая боль может постепенно перейти в ощущение попавшей в глаз соринки или какого-либо инородного тела.
При возникновении эрозии наблюдается внезапное слезотечение в момент разрыва, или же тенденция к слезотечению нарастает по мере изъязвления эндотелия.
Раздражение нервных окончаний также сопровождается светобоязнью и покраснением роговицы.
Если эрозия локализована в центральной зоне, наблюдается снижение остроты зрения. Кроме того, чёткость восприятия может нарушаться при обширных эрозиях, даже если они расположены на периферии. При этом роговица становится отёчной и менее прозрачной, что также усиливает зрительный дискомфорт.
Диагностика
Диагноз «эрозия» ставится по итогам тщательной диагностики. Внешний осмотр и оценка поверхности роговицы производится с использованием щелевой лампы и микроскопа. Такая методика позволяет выявить зоны неровностей роговичного эндотелия. Мелкие очаги эрозии проявляются при окрашивании флуоресцеином, который наглядно маркирует даже микроскопические изъяны.
Врач также исследует характер роста ресниц на обоих веках, осматривая не только линию ресничного ряда, но и внутренние поверхности век, где аномально могут появиться отдельные ресницы, направленные в сторону глазного яблока. Одновременно офтальмолог убеждается в отсутствии реальных инородных объектов в глазу, если имеются жалобы на соответствующие субъективные ощущения.
Если Вы или Ваши родственники получили травму роговицы, рекомендуем обращаться в специализированную глазную клинику, в т.ч. в наш офтальмологический центр. Опытные специалисты быстро поставят диагноз и назначат эффективное лечение, что позволит избежать развития серьезных осложнений!

Лечение эрозии роговицы
Поскольку повреждённый эндотелий при эрозии располагается непосредственно на поверхности глаза, наиболее эффективными являются препараты местного действия: кератопротекторы в форме мазей и капель. К ним относятся:
- Корнерегель
- Баларпан
- ВитА-Пос
Также может понадобиться местное применение или пероральный приём антибиотиков, если существует риск вторичного инфицирования повреждённой области, таких как:
- Ципромед
- Левомицетин
- Тобрекс
- Глазные мази Флоксал, Тетрациклиновая и др.
Независимо от состава препаратов, мази применяются на ночь, а лечение каплями проводится в течение дня по схеме (до 3-4 раз).
Последствия
При своевременной адекватной терапии заживление эрозии происходит за 3-10 дней. После этого назначаются специальные капли, схожие по составу с натуральной слезой. Это позволяет избежать пересыхания и повторного эрозирования роговицы.
При неблагоприятных исходах заболевания может переходить в кератит (воспаление роговой оболочки) или язву роговицы, в результате чего формируются помутнения (бельмо) и выпячивания (десцеметоцеле) роговицы, возможно прободение глазного яблока. Данные состояния являются достаточно опасными и несут в себе риск потери или существенного снижения зрения. Поэтому важно вовремя проводить адекватное лечение у специалистов.

Источник
Роговая оболочка глаза принимает на себя основную защитную функцию органов зрения и нередко не выдерживает воздействия внешних факторов. Ее поверхностное повреждение известно в офтальмологии под названием эрозия роговицы глаза. Заболевание сопровождается очаговым слущиванием эпителия — рогового слоя, который защищает внутренние структуры глаз от агрессивного влияния среды. Образовавшаяся язвочка становится «воротами» для инфекций, которые могут перейти на стекловидное тело, хрусталик и глазное дно. При отсутствии лечения эрозия способна привести к необратимой потере зрения.
Строение роговицы глаза
Внешняя оболочка глаза или роговица представляет собой многослойную линзу, которая выполняет роль экрана, защищающего органы зрения от механических, химических и температурных воздействий, а также является основной оптической преломляющей линзой. Состоит она из пяти слоев:
- Поверхностный или эпителиальный — состоит из нескольких рядов эпителиальных клеток, которые способны быстро делиться.
- Боуменова мембрана — опорный слой, поддерживающий наружный эпителий. В ней меньше рядов клеток, но расположены они плотнее.
- Строма — самая толстая часть роговицы, состоящая из кератоцитов, обеспечивающая прозрачность оболочки глаза.
- Десмецетов слой — каркас роговицы, состоящий из эпителия. Самый жесткий и прочный слой.Внутренний слой — эндотелий, прилегающий к поверхности передней камеры глаза, состоит из видоизмененного эпителия. Он обеспечивает обменные процессы между внутренней средой органов зрения и наружными слоями роговицы.
Для заболевания характерно поражение только наружного эпителиального слоя. Однако в ряде случаев патологический процесс затрагивает глубокие слои оболочки, провоцируя ее помутнение и инфицирование передней камеры глазного яблока.
Основные причины эрозии
Эрозия наружного слоя роговицы может возникать на фоне инфекционных или неинфекционных процессов. Причинами инфекционного повреждения являются:
- поражение оболочки глаза вирусом герпеса;
- обсеменение грибками;
- хламидиоз глаз;
- бактериальные конъюнктивиты, спровоцированные синегнойной палочкой, стрептококком, стафилококком.
Неинфекционные эрозии роговой оболочки обусловлены ее дистрофией, которая развивается на фоне недостаточности местного иммунитета, травматического повреждения. Наиболее распространенными причинами неинфекционных форм заболевания служат:
- нарушения правил ношения контактных линз;
- синдром сухого глаза;
- попадание в глаз инородных предметов или химических веществ;
- повреждение роговицы в процессе хирургического вмешательства на глазах;
- травмы глаза.
Также патология возникает из-за аутоиммунных заболеваний, гормональных и эндокринных нарушений: атопического дерматита, ревматоидного артрита, сахарного диабета и т. д. На фоне этих заболеваний нередко развивается рецидивирующая, то есть повторяющаяся патология.
Важно! Неинфекционная и травматическая эрозия роговицы может осложниться присоединением инфекции. Так как оба вида требуют специфической терапии, при диагностике запущенного процесса врачу важно установить истинные причины болезни.
Симптомы
Клинические проявления эрозивного повреждения роговицы специфичны, поэтому поставить предварительный диагноз можно уже на этапе опроса пациента. Первый признак патологии — острая, иногда непереносимая боль в одном глазу. По ощущениям она схожа с попаданием в глаз острого инородного предмета или песка. Спустя 1-2 суток после начала разрушения роговицы возникает реактивное слезотечение, появляется отечность век, в 80% случаев больные сталкиваются с блефароспазмом: неспособностью открыть глаз и нормально моргать.
Для инфекционной эрозии характерно наличие дополнительных симптомов:
- покраснение и отечность слизистых оболочек глаза с первых суток заболевания;
- выделение из глаза гноя;
- светобоязнь (усиление неприятных ощущений при попытке посмотреть на источник света).
Если бактериям удалось повредить центральную часть роговицы, наблюдается заметное снижение остроты зрения.
При рецидивирующей форме эрозии роговицы глаза на оболочке формируются рубцовые ткани, которые почти не пропускают свет. Кроме того, эрозии при такой форме болезни перерастают в язвы — более глубокие очаги дистрофии роговицы. При тяжелом течении они могут достигать передней камеры глаза и служить воротами для инфекций. Такая форма болезни чаще всего заканчивается потерей зрения.
Диагностика
Для диагностики эрозивного повреждения роговицы используются методы детальной визуализации. Осмотр глаз с помощью специальных инструментов помогает определить причину недомогания:
- обнаружить инородные предметы в конъюнктивальном мешке;
- увидеть опухолевые изменения слизистых оболочек;
- визуализировать экссудат при инфекционных заболеваниях глаз.
После простого визуального осмотра проводится биомикроскопия глаза — детальный осмотр роговицы с помощью специального оптического прибора. Процедура помогает визуализировать эрозию, определить ее размер и степень проникновения в роговицу.
Полезно знать! Если врач видит внешние признаки эрозии, но не может обнаружить патологический очаг из-за его небольших размеров, он использует флуоресцеин — специальный краситель, который «подсвечивает» даже микроскопические повреждения на роговой оболочке глаз.
Для выявления причин заболевания используют дополнительные исследования:
- диафаноскопию или измерение внутриглазного давления;
- офтальмоскопию и ультразвуковую диагностику для выявления внутриглазных патологий;
- бактериологические и цитологические анализы мазка с конъюнктивы.
Пациентам, которые носят контактные линзы, придется сдать их для проверки под микроскопом. Дело в том, что на них могут быть микроскопические трещины и шероховатости, способные повредить роговицу. На основании полученных в процессе диагностики данных врач назначает лечение.
Методы лечения
Первым этапом терапии эрозии на роговице неинфекционного происхождения становится туширование дефекта раствором бриллиантовой зеленой или йода. Это препятствует дальнейшему распространению деструктивного процесса вглубь и вширь. При стремительном развитии дегенеративного процесса врач может применить лазерную коагуляцию границ эрозии.
После очищения патологического очага лечение эрозии продолжают с применением физиотерапии:
- ультрафонофорез — введение лекарственных растворов в роговицу посредством ультразвуковых волн;
- электрофорез — введение медицинских препаратов с помощью воздействия электрических волн;
- магнитотерапию — воздействие на ткани глаза магнитным полем.
Для ускорения заживления эрозии используются кератопротекторы — средства, ускоряющие регенерацию эпителиального слоя оболочки глаза. К ним относятся препараты «Керакол», «Визитил», «Дакролюкс». Они содержат гипромеллозу и схожие с ней органические соединения, которые образуют на поверхности роговой оболочки тонкую пленку, защищают от внешних воздействий. Помимо этого, в состав кератопротекторов включают соединения, стимулирующие регенерацию тканей, восстанавливающие кровоснабжение органов зрения.
Для уменьшения симптоматики, защиты поверхности глаза от трения, устранения раздражений используют увлажняющие капли в глаза: «Систейн Ультра», «Визин», «Офтагель» и их аналоги.
Если консервативная терапия не может сдержать распространение эрозии или дефект стремительно углубляется и распространяется вширь, используют кератопластику — микрохирургическое восстановление роговицы.
При инфекционной эрозии, помимо перечисленных препаратов, используют лекарства, соответствующие выявленному возбудителю: антибиотики, противогрибковые, противовирусные или противопаразитарные средства. Для ослабления воспалительного процесса, который обязательно сопутствует инфекционной эрозии, применяют:
- антигистаминные препараты;
- иммуномодуляторы;
- противовоспалительные средства.
Их используют в форме мазей, капель в глаза (инстилляций), внутриглазных (парабульбарных) инъекций. Длительность их применения зависит от тяжести патологического процесса.
Заживает эрозия роговой оболочки в течение нескольких недель. На ее месте может образоваться рубцовая ткань, вызывающая ухудшение зрения. Если со временем она не замещается здоровыми тканями, проводят микрохирургическую операцию — лазерную абляцию. Хирург-офтальмолог удаляет поверхностные слои роговой оболочки, после чего на их месте формируется здоровая ткань.
Во время лечения эрозии на роговице не рекомендуется использовать местные анестетики и анальгетики. Они нарушают заживление и могут спровоцировать истончение роговицы.
Возможные осложнения и прогноз
При своевременном выявлении и адекватном лечении эрозия бесследно исчезает за 2-4 недели. Повторное появление дефекта или рубцевание при правильной терапии маловероятны.
Запоздалая диагностика и лечение чреваты многочисленными осложнениями:
- Неоваскуляризацией роговицы — образованием дополнительных сосудов, проникающих в роговую оболочку, которые снижают остроту зрения. Устранить осложнение можно только хирургическим методом.
- Прободной язвой с десцеметоцеле — выпячиванием внутрь глазного яблока. Через отверстие язвы может вытекать наружу содержимое глазного яблока, в некоторых случаях происходит ущемление радужки. Со временем патология приводит к глаукоме или атрофии зрительного нерва.
- Инфицированием стекловидного тела с образованием гнойного экссудата. Осложнение заканчивается распространением инфекции на головной мозг, кровеносную систему, другие органы.
Избежать осложнений можно, обращаясь к офтальмологу сразу после появления неприятных симптомов и соблюдая предписания врача.
Источник
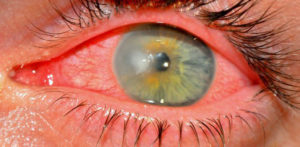
 Кератит — воспаление роговой оболочки, имеющее инфекционную или травматическую природу.
Кератит — воспаление роговой оболочки, имеющее инфекционную или травматическую природу.
Травматическая форма — состояние развивающееся в результате воздействия на глаз различных неблагоприятных травмирующих факторов.
В зависимости от них выделяют несколько форм заболевания — механический, контузионный, радиационный, термический, химический при ожоге кислотой или щелочью, мейбомиевый.
Критерием установленного заболевания считаются отечные и инфильтрованные ткани роговой оболочки. Если процесс задевает эпителий с верхними слоями — заболевание поверхностное и быстро вылечивается, если распространяется на всю строму — глубокое, которое может вызвать осложнения и тяжело поддается терапии.
Причины
К основным причинам заболевания относят:
- непроникающее травмирование роговой оболочки;
- попадание в глаз химических веществ — кислот или щелочей, провоцирующих ожоги;
- повреждение контузионного характера — тупая травма неострым предметом (удар объемным предметом);
- попадание инородного тела;
- ношение контактной оптики;
- глазные заболевания, повышающие проницаемость роговой оболочки.
Посттравматический кератит — это воспаление роговицы, способное проявиться спустя 4 дня после повреждения органов зрения на фоне активного лечения травм. Начинает развиваться по причине присоединения вторичной инфекции.
Травматические кератиты являются преимущественно результатом производственной травмы при несоблюдении мер защиты глаз на производстве.
Симптомы
Клиническая картина травматического кератита различается. Зависит от характера повреждения.
Таблица. Симптомы всех видов травматической формы воспаления роговицы
| Вид | Признаки |
|---|---|
| Механический | повышенная чувствительность к свету; обильное слезотечение (защитная реакция на посторонний предмет в глазу); царапание; жжение; болезненность; повреждение сосуда и как результат покраснение конъюнктивы. |
| Контузионный | При тупой травме органов зрения пациенты жалуются на следующие симптомы: кровотечение из орбитальных сосудов при повреждении глазницы; выпячивание глазного яблока вперед; диплопия; резкое снижение остроты зрительного восприятия. Если во время травмы повреждаются костные стенки орбиты, появляется подкожная эмфизема. Возможно западение глазного яблока, нарушение его подвижности и опущение верхнего века. |
| Радиационный | Первые признаки лучевого поражения глаз появляются спустя 8–12 часов после воздействия радиации. Сначала появляется дискомфорт и боль, повышенная чувствительность к свету. Затем снижается чувствительность роговицы и появляются следующие признаки: отделение поверхностных эпителиальных клеток; повреждение ядер и цитоплазмы; отслоение всего эпителия; межклеточный отек; появление эрозий; помутнение роговой оболочки; врастание сосудов. |
| Термический | деструкция эпителия; местный отек; покраснение глаза; болевые ощущения; образование рубца; треугольный паннус. |
| Химический | Определение стадии ожога кислотой проводят через 1–2 суток после получения травмы. Изначально пациенты жалуются на покраснение и помутнение, отек практически отсутствует. Затем появляется хемоз, геморрагии, отек стромы. На 3 стадии добавляется некроз, отек ухудшается, весь эпителий мутный. На последней степени происходит отслоение всех слоев эпителия. Щелочной ожог вызывает деструкцию клеток. Проявляется болезненностью, выраженной фибринозной воспалительной реакцией в переднем отрезке глаза. |
| Мейбомиевый | Заболевание проявляется маслянистыми выделениями, отечностью, зудом и болью. Появляются желтые корочки в углах век, астенопия и густая непрозрачная жидкость при надавливании на кожные складки. |
Диагностика
Диагностировать заболевание может только офтальмолог или семейный врач. Для получения назначений проводят:
- внешний осмотр глаза;
- визометрию;
- врач выворачивает веко, если пациент жалуется на царапины;
- биомикроскопию;
- окрашивание роговицы контрастным веществом.
При необходимости проводят дополнительные тесты. Например, УЗИ, рентгенологическое исследование, отпечаток роговицы и аллергические внутрикожные пробы.
Лечение

Терапия травматической формы заболевания зависит от подвида патологии. При попадании инородного тела следует немедленно промыть чистой водой и постараться изъять посторонний предмет, при неудачной попытке обратиться к офтальмологу. При химических ожогах промывать глаза струей воды в течение 15 минут.
Лечение состоит из использования обезболивающих капель, антибиотикотерапии и лекарств, ускоряющих регенерацию. При появлении эрозии назначают лекарства, действие которых направлено на восстановление трофических процессов и эпителизации.
Мейбомиевая форма лечится антибиотиками, антигистаминами, массажем, антисептиками и НПВС. Назначают гормональные лекарства, растворы для промывания глаз и препараты, восстанавливающие защитные функции организма. При изъязвлении проводят кератопластику и лазерокоагуляцию.
Осложнения
Общее осложнение каждого подвида травматического кератита — ухудшение зрительного восприятие вплоть до слепоты. При отсутствии лечения или неправильном подходе терапии, кератит осложняется некрозом, приводящим к язвам и абсцессам. При тяжелом течении заболевание приводит к отслоению всех слоев эпителия.
Прогноз
Согласно статистике прогноз благоприятный при своевременном обращении. Основной фактор, от которого зависит конечный результат, — фактор времени. Плохое зрительное восприятие связано с задержкой обращения людей в медицинские учреждения.
 На результат влияет наличие общего заболевания, влияющего на остроту и четкость зрения (сахарный диабет). Следует понимать, что злоупотребление спиртными напитками во время лечения отягощает течение процесса, отодвигает выздоровление.
На результат влияет наличие общего заболевания, влияющего на остроту и четкость зрения (сахарный диабет). Следует понимать, что злоупотребление спиртными напитками во время лечения отягощает течение процесса, отодвигает выздоровление.
Врачи доказали — в 60% случаев травматический кератит имеет осложненное течение и сопровождается вовлечением в процесс увеального тракта.
Профилактика
Главная мера профилактики — защита глаз на производстве, игнорирование конфликтов, при которых можно получить тупую травму.
Требуется использовать любые защитные средства для органов зрения при работе с кислотами и щелочами, сваркой и резаком. Профилактикой для мейбомиевого блефарита является:
- своевременное лечение мейбомита и блефарита;
- ведение здорового образа жизни и урегулирование зрительных нагрузок.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник