Кардинальные признаки открытоугольной глаукомы
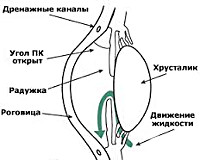
Строение
угла передней камеры
Внутриглазная
жидкость вырабатывается отростками
цилиарного тела путем ультрафильтрации
и активной секреции.
Отток
водянистой влаги из глаза человека
осуществляется двумя путями —
основным и дополнительным. Основной
путь оттока происходит через структуры
угла передней камеры глаза. Через
него оттекает около 85- 90 % всего объема
водянистой влаги.
Дополнительный
путь оттока водянистой влаги — это
увео-склеральный путь, на долю которого
приходится около 10-15 % всего объема
оттекающей водянистой влаги — (вены
радужки, периваскулярные и периневральные
пространства зрительного нерва в
супрахориоидею).
Глаукома
—
хроническая болезнь глаз, характеризующаяся
постоянным или периодическим повышением
внутриглазного давления с развитием
дистрофических нарушений в передних
отделах глазного яблока, сетчатке и
зрительном нерве, обусловливающих
появление типичных дефектов в поле
зрения и развитие краевой (глаукоматозной)
экскавации диска зрительного нерва,
снижение остроты зрения вплоть до
полнейшей слепоты.
Классификация
глаукомы
А.
Врожденная.
В.
Приобретенная.
I.Первичная
В
классификации первичной глаукомы
учитывают форму и стадию заболевания,
состояние внутриглазного давления
(ВГД) и динамику зрительных функций.:
Форма | Стадия | Состояние | Состояние |
Закрытоугольная Открытоуголь- ная Смешанная Подозрение | (I) (II) (III) шая (IV) — | Нормальное мм. Умеренно Высокое | Стабилизированные Нестабили зированные |
Острый | |||
II.
Вторичная:
а)
факогенная,
б)
постувеальная,
в)
сосудистая,
г)
травматическая,
д)
дегенеративная,
е)
неопластическая.
III.
Симптоматическая гипертензия глаза —
кратковременное или длительное повышение
ВГД, возникающее как один из симптомов
заболевания неглаукоматозного характера.
а)
увеальная (глаукомоциклитические кризы,
реактивная гипертония глаза, etc)
б)
токсическая
в)
кортикостероидная
г)
диэнцефальная и эндокринная (климакс,
Яценко-Кушинга, гипотиреоз, etc)
Первичная глаукома
В
развитии первичной глаукомы имеют
значение местные и общие факторы. К
местным факторам относятся изменения
дренажной системы и микрососудов глаза,
к общим — наследственность,
нейроэндокринные и гемодинамические
нарушения. Повышению внутриглазного
давления предшествуют трофические
изменения в дренажной системе глаза.
Это приводит к нарушению циркуляции
водянистой влаги и повышению офтальмотонуса.
Длительное повышение внутриглазного
давления является причиной дистрофии
волокон зрительного нерва вследствие
нарушения их метаболизма в результате
механического сдавления.
В
классификации первичной глаукомы
учитываются форма и стадия заболевания,
уровень внутриглазного давления и
динамика зрительных функций. Форма
глаукомы определяется состоянием угла
передней камеры и местом нарушения
основного сопротивления оттоку
водянистой влаги.
Открытоугольная
глаукома
характеризуется дистрофическими
изменениями трабекулярной ткани и
интратрабекулярных каналов различной
степени выраженности, блокадой шлеммова
канала. К разновидностям открытоугольной
глаукомы относятся пигментная,
псевдоэксфолиативная и глаукома с
нормальным внутриглазным давлением.
При
пигментной
открытоугольной глаукоме пигмент может
полностью закрыть трабекулярную зону,
что приводит к нарушению оттока водянистой
влаги и повышению внутриглазного
давления. При псевдоэксфолиативной
глаукоме псевдоэксфолиации
откладываются на задней поверхности
роговицы, радужке, ресничном теле и в
радужно-роговичном углу. Псевдоэксфолиативная
глаукома часто сочетается с катарактой.
Для глаукомы
с нормальным внутриглазным давлением
характерны типичные симптомы первичной
глаукомы: изменения поля зрения, частичная
атрофия зрительного нерва с
глаукоматозной экскавацией диска
зрительного нерва. Поражение зрительного
нерва нередко связано с низкой
толерантностью его к офтальмотонусу,
а также с выраженным склерозом сосудов,
питающих зрительный нерв. Глаукома с
нормальным внутриглазным давлением
нередко сочетается со стойкой
вегетососудистой дистонией, протекающей
по гипотензивному типу.
Закрытоугольная
глаукома
характеризуется блокадой угла передней
камеры корнем радужки, а также развитием
гониосинехий. Разновидностями
закрытоугольной глаукомы являются
глаукома со зрачковым блоком, с
укорочением угла передней камеры
(«ползучая» глаукома), с плоской радужкой
и витреохрусталиковым блоком
(злокачественная глаукома).
При
смешанной
форме глаукомы
сочетаются признаки открытоугольной
и закрытоугольной глаукомы.
Форма
глаукомы определяется состоянием угла
передней камеры. При закрытоугольной
глаукоме отмечается
блокада угла передней камеры корнем
радужной оболочки или гониосинехиями,
при открытоугольной
глаукоме
—
блокада венозного синуса склеры
(шлеммова канала), дистрофические
изменения интрасклеральных каналов.
При смешанной
форме
глаукомы указанные изменения сочетаются.
Динамику
зрительных функций оценивают по состоянию
поля зрения. Если оно в течение длительного
периода (около 6 мес) не изменилось,
зрительные функции считают
стабилизированными. Зрительные
функции признают нестабилизированными,
если поле зрения за указанный период
сузилось не менее чем на 5°. На
нестабилизированный характер
глаукомного процесса указывает также
появление или углубление краевой
экскавации диска зрительного нерва.
Симптомокомплекс
глаукомы (три признака, характерные для
глаукомы):
![]() повышение
повышение
внутриглазного давления
![]() глаукоматозная
глаукоматозная
экскавация и атрофия диска зрительного
нерва
![]() снижение
снижение
функций (периферических полей зрения,
остроты зрения etc)
Глаукоматозная
краевая экскавация диска зрительного
нерва
Кардинальные
признаки закрытоугольной глаукомы:
![]() характерные
характерные
жалобы на зрительные расстройства в
виде периодического затуманивания
зрения, появления «радужных кругов»
при взгляде на электрический источник
света и болевые ощущения, носящие
приступообразный характер
![]() глаукоматозная
глаукоматозная
экскавация и атрофия диска зрительного
нерва
![]() характерные
характерные
изменения поля зрения
Кардинальные
признаки открытоугольной глаукомы:
отсутствие
жалоб при наличии остальных признаков
первичной глаукомы (изменение
тонометрических, эластометрических и
тонографических показателей, полей
зрения, атрофия и экскавация диска
зрительного нерва)
Атрофия
радужной оболочки
![]() характерные
характерные
изменения переднего отдела глаза
(извитость эписклеральных сосудов
(симптом «кобры»), отложение пигмента
в месте выхода сосуда из склеры (симптом
эмиссария), дистрофические изменения
радужки, пигментной каймы зрачка и etc)
Острый
приступ закрытоугольной глаукомы:
Застойная
инъекция и отек роговицы
Резкое
повышение внутриглазного давления
(ВГД) вплоть до 50-70 мм рт ст. Угол передней
камеры полностью закрыт (вследствие
придавливания корнем радужки к
трабекулярному аппарату, который,
смещаясь, сдавливает шлеммов канал).
Причинами
могут быть:
длительное нахождение в темноте,
закапывание мидриатиков (атропин),
эмоциональное возбуждение, обильный
прием жидкости, переедание, перегревание,
охлаждение, положение тела, вызывающее
венозный застой в области глаз (при
длительной работе в наклон, сдавливании
шеи).
Субъективно:
жалобы на боль, иррадиирующую по ходу
тройничного нерва в области лба и висков,
затуманивание или резкое снижение
зрения, появление радужных кругов при
взгляде на источник света; вегетативные
расстройства – тошнота, рвота, замедление
пульса, боли в грудной клетке, животе.
В связи с этим может принимать «маски»
острого живота, инфаркта, инсульта,
острой инфекции.
Объективно:
глаз плотный как камень, синдром «красный
глаз» — застойная инъекция, помутнение
роговицы из-за отека эпителия и стромы,
мелкая передняя камера, расширение
зрачка с резко сниженной реакцией на
свет (зеленоватое свечение зрачка,
glaucos-
«зеленая вода» по определению Гиппократа).
Иногда влага передней камеры мутнеет
вследствие увеличения содержания в ней
белка. Радужка гиперемирована, ткань
ее отечна. В хрусталике нередко появляются
помутнения в виде белых пятен, расположенных
субкапсулярно (диссеминированная
субкапсулярная катаракта Фогта). Глазное
дно не просматривается из-за выраженного
отека роговицы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
УЧЕБНЫЕ ВОПРОСЫ
1. Расшифруйте термин «глаукома».
2. Назовите три признака первичной глаукомы.
3. Охарактеризуйте клинику закрытоугольной глаукомы.
4. Назовите кардинальный признак глаукомы.
5. Опишите клинику открытоугольной глаукомы.
6. Назовите характерные признаки глаукоматозной экскавации.
7. Опишите жалобы при остром приступе глаукомы.
8. Отдифференцируйте открытоугольную глаукому от
катаракты.
9. Назовите факторы, способствующие развитию первичной глаукомы.
10. Опишите местное медикаментозное лечение первичной глаукомы.
11. Назовите виды антиглаукоматозных операций с патогенетической ориентацией при глаукоме хронического типа.
12. Назовите главные причины вторичной глаукомы.
13. Перечислите заболевания, с которыми необходимо
дифференцировать острый приступ глаукомы.
14. Назовите основные причины вторичной глаукомы у
детей.
15. Опишите консервативное лечение острого приступа
глаукомы.
16. Назовите самые начальные признаки вторичной глаукомы.
17. Перечислите возможные изменения в углу передней
камеры глаза с врожденной глаукомой.
18. Назовите кардинальные признаки врожденной глаукомы.
19. Перечислите основные различия мегалокорнеа и
врожденной глаукомы.
20. Назовите характерные признаки изменений переднего отдела глаза при врожденной глаукоме.
21. Опишите основные способы исследования офтальмо-
тонуса.
22. Опишите принципиальные различия в лечении больных с врожденной и первичной глаукомой.
23. Опишите методы консервативного лечения глаукомы
24. Назовите принципы ранней диагностики врожденной
глаукомы.
25. Дайте характеристику видам глаукомы.
26. Опишите методы оперативного лечения врожденной
глаукомы.
СОДЕРЖАНИЕ
Курация больныхс открытоугольной первичной глаукомой
начинается со сбора жалоб и анамнеза. Необходимо помнить, что жалоб, характерных для закрытоугольной глаукомы, у них может не быть. Лишь у незначительного числа больных могут быть жалобы на чувство полноты в глазу, головную боль, затуманивание зрения. При сборе анамнеза необходимо тщательно выяснить семейный анамнез. У больных с закрытоугольной глаукомой и, особенно с острым приступом глаукомы, необходимо установить характерные жалобы (боли в глазу, головные, иррадирующие боли, затуманивание, носящее периодический характер, появление радужных кругов вокруг источника света по вечерам). При приступе могут быть тошнота, рвота. При сборе анамнеза особое внимание у этих больных следует обратить на провоцирующую роль эмоциональных стрессов.
Осмотр больных с первичной глаукомой. Исследуется острота зрения с коррекцией*. Методом бокового освещения (простой и комбинированный) при закрытоугольной глаукоме находят:
а) застойную инъекцию сосудов глаза (темные извитые, «набухшие» сосуды эписклеры ампулообразно
расширяющиеся при входе в глаз — симптом «кобры»);
б) отек, истыканность роговицы (при остром приступе);
в) мелкая передняя камера — менее 2—3 мм;
г) расширение зрачка;
д) зрачок зеленоватого цвета.
При открытоугольной глаукоме передний отрезок глаз не изменен. Больного осматривают методом проходящего света, при возможности производят офтальмоскопию. При офтальмоскопии на глазном дне определяют признаки глаукоматозной экскаваци.
Определяется поле зрения отдельно на каждый глаз проводится пальпаторное исследование внутриглазного давления
Копаева В.Г. Глазные болезни. М., 2002, с. 64.
Методика: больной смотрит вниз. Указательными пальцами, которые распределяют выше верхнего края хряща верхнего века, попеременно легко надавливают на глазное яблоко, примерно так, как определяют флюктуацию и таким образом получают представление о степени плотности глаза, которая обозначается как Т = + 1; Т = + 2, Т=+3. Подобным образом обозначается и пониженное внутриглазное давление Т = — 1; Т = — 2, Т = — 3.
Затем производится тонометрия. Методика. На круглые пластинки основания цилиндра тонометра наносят тонкий слой краски (два груза по 10,0 г). После трехкратного закапывания в глаз 0,25 %-ного раствора ди-каина (0,5% алкаин,0,4% инокаин) исследуемого, лежащего на спине, просят фиксировать конец пальца руки, установленной над его головой. Левой рукой раздвигают веки, при этом на центр роговицы плавно опускается цилиндр тонометра. При этом в месте сплющивания роговицы краска с площадок цилиндра смывается. Остающийся на площадке тонометра отпечаток перепечатывают на бумагу, предварительно смоченную спиртом. Диаметр кружка измеряют с помощью линейки-измерителя*. Вместе с преподавателем определяется состояние угла передней камеры (упрощенная методика по Вургафту или гониоскопия). Диагноз ставится в зависимости от состояния угла передней камеры (закрытоугольная, открытоугольная, смешанная) в зависимости от поля и остроты зрения (начальная — поле зрения сужено до 50° по одному из трех меридианов носовой стороны; развитая — поле зрения сужено от 50° до 15°, далеко зашедшая — поле зрения сужено менее 15°, терминальная — поле зрения не определяется, острота зрения — светопроекция или 0). В зависимости от состояния внутриглазного давления (нормальное — до 28 мм рт. ст., умеренно повышенное — до 32 мм рт. ст., высокое — свыше 32 мм рт. ст.) и от динамики зрительных функций за последние полгода (стабилизированная — функции не падают, нестабилизированная — функции — острота и поле зрения падают).
Кардинальными признаками закрытоуголъной глаукомы являются:
а) характерные жалобы на зрительные расстройства и субъективные ощущения, носящие приступообразный характер;
б) характерные изменения переднего отдела глаза;
в) изменение тонометрических, эластотонометричес-
ких и тонографических показателей;
г) глаукоматозная атрофия и экскавация диска зрительного нерва 6/10 и более.
д) характерные изменения поля зрения.
Кардинальными признаками открытоугольной глаукомы являются:
а) отсутствие жалоб и характерных изменений переднего отдела глаза при наличии остальных признаков первичной глаукомы (изменение тонометрических, эластотонометрических и тонографических показателей, полей зрения, атрофия и краевая экскавация диска зрительного нерва).
Производится дифференциальная диагностика открытоугольной глаукомы от катаракты (при осмотре методом проходящего света при катаракте отсутствует или резко затруднен рефлекс глазного дна). Острый приступ глаукомы дифференцируют от острого иридоциклита.
Источник
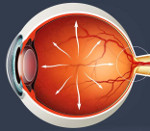
Открытоугольная глаукома – это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Общие сведения
Первичную открытоугольную глаукому (ПОУГ) рассматривают как инвалидизирующее заболевание, включающее в себя периодическое или регулярное повышение внутриглазного давления (ВГД) выше индивидуально переносимых значений, нарушение целостности диска зрительного нерва и ганглионарных клеток сетчатки, а также снижение зрения. При открытоугольной глаукоме, в отличие от закрытоугольной, ВГД повышается при открытом угле передней камеры глаза. Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире зарегистрировано более 70 млн. пациентов с открытоугольной глаукомой. На сегодняшний день заболевание стоит на втором месте среди причин потери зрения. Патология наиболее распространена у людей после 60 лет (3-4%). В возрасте после 45 лет ПОУГ диагностируют у 2% населения. Известны редкие случаи развития данной патологии у лиц до 18 лет.
Открытоугольная глаукома
Причины открытоугольной глаукомы
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен. Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи. К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД. Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва. Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
Симптомы открытоугольной глаукомы
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением. Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами. При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока. Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз). Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Глаукома нормального давления наблюдается после 35 лет. Поражение обоих глаз происходит в разной степени. Классическая клиника глаукомы развивается при нормальных значениях ВГД и открытом угле передней камеры. Триггером выступает артериальная гипертензия на фоне спазма крупных сосудов.
Диагностика открытоугольной глаукомы
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы. Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна. Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва. Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии. Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии. Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Лечение открытоугольной глаукомы
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид). С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол). В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла. Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии. Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков. Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность. По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Прогноз и профилактика открытоугольной глаукомы
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. к. данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности. Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Источник


