Какая инъекция для острого конъюнктивита характерна
Заболевания конъюнктивы составляют порядка 1/3 всех глазных заболеваний. Их разделяют на три основные группы:
Наибольший удельный вес имеют воспалительные заболевания — конъюнктивиты (conjunctivitis). Среди общего количества больных с воспалительными заболеваниями глаз 66,7 % составляют больные с конъюнктивитами (Ю.Ф. Майчук, 2006).
Различают такие виды конъюнктивитов:
I. В зависимости от течения:
1. Острый.
2. Подострый.
3. Хронический.
II. По происхождению:
1. Конъюнктивиты экзогенной природы:
а) инфекционный:
— бактериальный (микробный):
— вызванный вирусом:
— грибковый;
— паразитарный;
— хламидийный:
б) аллергический:
— весенний;
— пыльцевой;
— фликтенулезный;
в) конъюнктивит, обусловленный воздействием химических и физических факторов.
2. Конъюнктивиты эндогенной природы:
а) на фоне общих заболеваний:
б) аллергический (лекарственный),
в) аутоиммунный.
Острые конъюнктивиты занимают значительное место среди воспалительных процессов. На амбулаторном приеме на их долю приходится до 30 % посещений.
Частота острых конъюнктивитов зависит от сезонности, а этиология часто определяется климато-географическими зонами. Наиболее высокая заболеваемость бактериальными и вирусными конъюнктивитами наблюдается осенью и зимой, а аллергическими — весной и летом. В зонах холодного и умеренного климата чаще встречается пневмококковый конъюнктивит, а в зонах с жарким климатом — острый эпидемический конъюнктивит Коха—Уикса. В последнее десятилетие повсеместно с одинаковой частотой диагностируют острый бактериальный конъюнктивит стафилококковой этиологии.
Конъюнктивиты, несмотря на разную этиологию, имеют много общих признаков.
Острый инфекционный конъюнктивит, как правило, сначала поражает один глаз, а позже в процесс вовлекается другой.
Этиология
Заболеванию могут предшествовать попадание инородного тела в глаз, переохлаждение, усталость, заболевания полости рта, носоглотки, общение с пациентами с подобным заболеванием и др. Конъюнктивит может быть следствием блефарита, воспалительных заболеваний слезного аппарата роговицы.
Клиническая картина
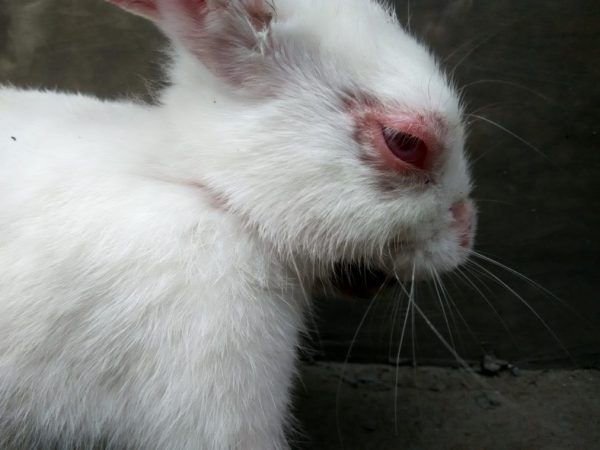
Для конъюнктивита любой этиологии характерен определенный симптомокомплекс: отек век и покраснение глаз, светобоязнь, чувство инородного тела, иногда боль в глазу, жжение, зуд, обильное слизисто-гнойное отделяемое из конъюнктивального мешка (рис. 1). Основным клиническими признаком является покраснение (гиперемия) конъюнктивы.
Рис. 1. Острый конъюнктивит. Хемоз конъюнктивы
Различают следующие виды воспалительной инъекции глазного яблока (табл. 1).
Таблица 1
Отличительные особенности конъюнктивальной (поверхностной) и перикорнеальной (глубокой) инъекции глазного яблока
Характеристика
Конъюнктивальная инъекция
Перикорнеальная инъекция
Причина появления
Расширение сосудов конъюнктивы
Расширение цилиарных сосудов
Патологические изменения
Конъюнктивит
Кератит, увеит
Цвет
Ярки-красный
Синюшный, голубовато-красный
Локализация
По периферии глазного яблока
Вокруг роговицы
Глубина поражения
Поверхностные сосуды конъюнктивы
Глубокие сосуды конъюнктивы
Конъюнктивальная инъекция вызвана расширением поверхностных сосудов конъюнктивы; она характеризуется ярко-красной окраской конъюнктивы век и переходной складки и уменьшается по направлению к роговице (рис. 2, а).
Перикорнеальная инъекция возникает при расширении глубоких сосудов конъюнктивы (краевой петлистой сети), наиболее выражена вокруг роговицы и уменьшается по направлению к сводам. Перикорнеальная инъекция имеет фиолетовый оттенок из-за того, что сосуды лежат в эписклере и просвечиваются через конъюнктиву (рис. 2, 6).
Смешанная инъекция характеризуется одновременным проявлением конъюнктивальной и перикорнеальной инъекции (рис. 2, в).
Рис. 2. Виды воспалительной инъекции: а — конъюнктивальная; б — перикорнеальная; в — смешанная.
Клиническими особенностями острого инфекционного конъюнктивита являются наличие конъюнктивальной инъекции, кровоизлияний в конъюнктиве век, отек, шероховатость, появление сосочков и фолликулов в конъюнктиве, наличие слизистого либо слизисто-гнойного отделяемого из конъюнктивального мешка. Отек конъюнктивы может достигать значительной степени, вплоть до ущемления в глазной щели при смыкании век (хемоз конъюнктивы).
Диагностика
Используют следующие методы лабораторной диагностики:
1. Посев отделяемого из конъюнктивального мешка и антибиотикограмма.
2. Цитологический метод — бактериоскопия мазков с окраской по Романовскому—Гимзе и Граму.
3. Иммуноферментный, иммунофлюоресцентный тест, полимеразная цепная реакция.
4. Культуральный метод.
5. Серологический метод и др.
Метод исследования
Выявляемая микрофлора
Бактериологическое исследование содержимого конъюнктивального мешка
Микробная
Цитологическое исследование соскобов с конъюнктивы с окраской по Романовскому—Гимзе
Вирусная
Иммунофлюоресцентный анализ соскобов с конъюнктивы
Вирусная (экспресс-метод)
Иммуноферментный анализ сыворотки крови или слезы
Вирусная
Осложнения
Наиболее частым осложнением, ведущим к тяжелым последствиям с возможной потерей зрения, является кератит. При этом факторами риска считаются длительное нахождение век в закрытом состоянии, ношение мягких контактных линз, травматические повреждения эпителия роговицы. Вследствие опасности возникновения кератита большое значение имеет профилактическое местное применение антибиотиков.
Лечение
Основные принципы лечения конъюнктивитов:
1. Промывание конъюнктивального мешка растворами антисептиков с целью механического удаления отделяемого.
2. Повязку на глазничную область НЕ накладывают, поскольку она нарушает эвакуацию содержимого из конъюнктивального мешка и повышает риск поражения роговицы.
3. Соблюдение правил личной гигиены (мытье рук, использование одноразовых полотенец и салфеток).
Первая врачебная помощь:
1. Промывание дезинфицирующим раствором (розовый раствор калия перманганата или раствор фурацилина 1:5000).
2. Инстилляция 30 % раствора сульфацил-натрия и антибиотиков широкого спектра действия (0,25 % раствор левомицетина, 0,3 % раствор гентамицина, ципромед, вигамокс, офтаквикс).
3. Закладывание 1 % мази тетрациклина.
Основные принципы местной терапии:
1. Специфическое лечение (противоинфекционное в зависимости от возбудителя).
2. Противовоспалительная терапия.
3. Назначение противоаллергических препаратов.
4. Назначение лекарственных средств, улучшающих репарацию.
5. Слезозаменительнал терапия.
Острый эпидемический конъюнктивит (conjunctivitis catarrhalis acuta) чаще всего вызывается палочкой Коха—Уикса (Koch—Weeks). Заболевание носит эпидемический характер, нередко заражаются целые семьи, группы людей. Отмечается сезонность заболевания (летне-осенний период), что связано с колебаниями температуры окружающей среды и влажности. Источником заражения служат больные люди и бациллоносители.
Клиническая картина
Болезнь поражает оба глаза с разницей 1—2 суток (инкубационный период). Проснувшись утром, пациент не может открыть глаза из-за отека век, обильного гнойного отделяемого. Характерны смешанная инъекция и наличие множественных мелких кровоизлиянии в коньюнктиву глазного яблока. Может сопровождаться общим недомоганием, головной болью, повышением температуры тела, увеличением и болезненностью околоушных лимфатических узлов. Заболевание длится около недели.
Лечение: назначают лекарственные средства местного действия — антибактериальные (ломефлоксацин, офлоксацин, флоксал, унифлокс, тетрациклин, тобрекс, ципрофлоксацин, ципромед, цилоксан); комбинированные (дексагентамицин, комбинил-дуо, тобрадекс, макситрол); лекарственные средства для улучшения регенерации (таурин); противоаллергические препараты (аломид, опатанол, эмадин, аллергокром).
Жабоедов Г.Д., Скрипник Р.Л., Баран Т.В.
Офтальмология
Наиболее выражена у сводов конъюнктивы.
Имеет яркокрасный цвет.
Отдельные расширенные сосуды хорошо различимы и могут быть смещены вместе с конъюнктивой.
Перикорнеальная инъекция
Наиболее выражена у лимба.
Имеет розоватофиолетовый цвет.
Отдельные расширенные сосуды менее различимы.
Смешанная инъекция
Является сочетанием конъюнктиваль-
ной и перикорнеальной инъекций
Застойная инъекция
Возникает при расширении передних цилиарных и эписклеральных сосудов
Гиперемия конъюнктивы – распространённый офтальмологический симптом, развивающийся на фоне множества заболеваний глаз. Почти всегда покраснение слизистой свидетельствует о наличии воспалительных процессов в глазном яблоке, но может и развиться вследствие патологических изменений непосредственно слизистой оболочки. При возникновении гиперемии необходимо срочно обратиться к специалисту, чтобы вовремя определить причину, которая вызывала этот недуг.
Конъюнктива или слизистая оболочка глаза – естественная защита органа от механических воздействий, попадания болезнетворных организмов и вирусов. Гиперемия или синдром «красного глаза» возникает вследствие притока крови, что вызывается инфекцией или механическим повреждением. Плюс к этому, покраснение глаза является симптомом некоторых сопутствующих заболеваний кровеносной системы и головного мозга.
При длительной гиперемии стенки сосудов начинают утрачивать свой тонус, что приводит к их расширению. Это может привести к образованию аневризм, поэтому требуется как можно раньше проводить диагностику с целью выявить причину патологии.
Гиперемия не является заболеванием, это лишь симптом множества функциональных или офтальмологических болезней.
Выделяют три вида гиперемии в зависимости от степени поражения:
- Конъюнктивальная инъекция. Возникает покраснение слизистой оболочки, покрывающей веки, но может встречаться гиперемия глазного яблока, а также переходной складки. Почти всегда в месте покраснения можно заметить выступающие над поверхностью сосуды. Данный тип патологии нередко сопровождается светобоязнью, повышенным слезоотделением, а также жжением и резью в глазах;
- Цилиарная инъекция. В данном случае покраснение глаза возникает в некоторых областях радужной оболочки, что вызывается воспалением в глубоких тканях органов зрения. Зачастую это является признаком иридоциклита или ирита. Гиперемия при этом имеет характерный лиловый оттенок, а поверхность слизистой пораженного участка гладкая, без выступающих сосудов, поскольку покраснение вызвано артериями внутри глаза;
- Смешанный тип. В том случае, если болезнь влияет на слизистую оболочку и цилиарное тело, возникает покраснение поверхностных и глубинных тканей. Обычно это происходит при острых воспалительных процессах, когда инфекция имеет гематогенный путь распространения. Нередко гиперемия сопровождается изменением цвета радужной оболочки, обильным выделением гнойного инфильтрата.
В большинстве случаев покраснение глаза является одним из признаков конъюнктивита – воспалительного процесса слизистой оболочки. Болезнь может иметь различную природу – вирусную, инфекционную, паразитическую, бактериальную или аллергическую. Как правило, гиперемия при этом сопровождается отечностью, резью в глазах, ощущением чужеродного тела, сильным слезоотделением. Есть и другие причины, приводящие к покраснению слизистой оболочки глаза:
- Различные серьезные офтальмологические заболевания: ячмень, флегмона, блефарит, халязион века, ирит и другие;
- Механические повреждения структурных элементов органов зрения вследствие травм;
- Аллергия;
- Заболевания сердца и сосудистой системы;
- Эндокринные болезни, чаще всего это сахарный диабет;
- Патологии сосудов головного мозга;
- Некоторые внешние факторы – работа на «вредном» производстве, радиоактивное излучение, хронический стресс и усталость, большая нагрузка на органы зрения, недосыпания.
Гиперемия имеет характерные внешние проявления, которые несложно обнаружить при визуальном осмотре пациента:
- Характерное покраснение слизистой оболочки или радужки глаза. В зависимости от причины дефекта кровеносные сосуды могут выступать над поверхностью;
- Сильная резь в глазах, особенно при моргании;
- Ощущение инородного тела в глазу;
- Обильное слезотечение.
При хронической форме недуга, а также при поражениях глубинных артерий глаза возможно появление серьезных осложнений. Как правило, это развитие аневризмы сосудов органов зрения, что может привести к полной или частичной слепоте глаза вследствие недостаточного кровоснабжения органа. Кроме того, во время гипертермии подавляются защитные функции слизистой оболочки – это увеличивает риск возникновения инфекционных или бактериальных конъюнктивитов.
В редких случаях гиперемия может сопровождаться сильными кровотечениями во внутренние и внешние структуры глаза, что может привести к гибели органа.
Методы и способы лечения во многом зависят от причины, вызывавшей покраснение конъюнктивы. Терапия должна быть направлена не только на устранение внешних проявлений патологии, но и на борьбу с первичным заболеванием. В зависимости от тяжести поражения назначаются медицинские препараты, реже используются хирургические методы лечения. В качестве консервативной терапии применяют следующие средства:
- Антибиотики широкого спектра и сульфаниламиды при гиперемии конъюнктивы инфекционной природы;
- Противовирусные средства, например, интерферон;
- Гормональные капли с кортикостероидами;
- Промывание глаза антисептическими препаратами;
- Антигистаминные капли и таблетки при покраснении глаз, вызванном аллергией.
При гиперемии не рекомендуется накладывать повязки на глаз и делать компрессы, что может лишь усугубить течение болезни.
Хирургическое лечение назначается только в самых тяжелых случаях, когда произошло кровоизлияние в глаз, а также при поражении основных артерий органа или образовании аневризмы. Чаще всего применяют шунтирование сосудов, а если произошла гибель глаза, то необходима ампутация.
Есть несколько способов, позволяющих избежать появления гиперемии:
- Прохождение регулярных медицинских обследований, своевременное лечение функциональных заболеваний;
- Использование профилактических антигистаминных капель в период обострения аллергии;
- Соблюдение режима дня, избегание чрезмерных перегрузок организма;
- Использование средств индивидуальной защиты (очки, маски или респираторы) при работе на производстве;
- Соблюдение простых правил гигиены во избежание развития инфекционного или вирусного конъюнктивита;
- Гимнастика глаз, особенно при работе, связанной с нагрузкой на зрение.
Височный артериит: симптомы и лечение
Все про глазные капли Визоптик расскажет эта статья.
Инструкция по применению глазных капель Визин
Гиперемия конъюнктивы глаз – распространенная патология, которая возникает при некоторых офтальмологических и функциональных заболеваниях человека. При длительном покраснении глаза, особенно в радужке, необходимо срочно обратиться к врачу, чтобы вовремя предпринять необходимые меры. Однако профилактика – лучший способ избежать этой неприятной проблемы.
Также читайте про то, какие тесты на цветовосприятие проводятся.
Источник
КОНЪЮНКТИВИТЫ
Классификация конъюнктивитов
По этиологии:
— бактериальные — неспецифический катаральный, пневмококковый, диплобациллярный, острый эпидемический, дифтерийный, гонококковый (гонобленнорея);
— хламидийные — трахома, паратрахома;
— вирусные — аденовирусный конъюнктивит, эпидемический кератоконъюнктивит, эпидемический геморрагический конъюнктивит;
— аллергические и аутоиммунные — поллинозный конъюнктивит, конъюнктивит весенний, инфекционно-аллергические конъюнктивиты, пузырчатка конъюнктивы.
По течению: острые и хронические.
Общая симптоматика острых инфекционных конъюнктивитов:
— гиперемия конъюнктивы — конъюнктивальная инъекция — это расширенные, извитые сосуды глазного яблока, особенно в участках, примыкающих к сводам (поверхностная конъюнктивальная инъекция). Конъюнктивальную инъекцию необходимо дифференцировать с перикорнеальной (глубокой) инъекцией. При поверхностной инъекции конъюнктива глазного яблока
Рис. 6-1.Острый неспецифический катаральный конъюнктивит
имеет ярко-красный цвет, по мере продвижения к роговице краснота глаза уменьшается (рис. 6-1). Хорошо просматриваются отдельные переполненные кровью сосуды, расположенные в конъюнктиве, сеть сосудов передвигается вместе с конъюнктивой, если смещать ее краем века при надавливании пальцем:
— отечность, шероховатость, припухлость, нарушение прозрачности конъюнктивы;
— разрыхленность, утолщение в области переходной складки;
— слизистое, слизисто-гнойное, кровянистое отделяемое в конъюнктивальной полости;
— образование в результате пролиферации сосочков и фолликулов на конъюнктиве век и переходных складок;
— появление пленок в сводах конъюнктивы;
— петехиальные или обширные геморрагии на конъюнктиве век и в сводах конъюнктивы.
Лечение больных с острым конъюнктивитом включает в себя диагностический этап (выявление возбудителя) с одновременным назначением терапии.
На диагностическом этапе нужно 3-4 раза в день обрабатывать веки ватным тампоном, обильно смоченным дезинфицирующим раствором, и часто промывать конъюнктивальную полость антисептическими растворами: нитрофуралом (раствором фурацилина 1:5000), слабо-розовым раствором перманганата калия. В больной глаз 6-8 раз в день закапывают капли с антисептиками или сульфаниламидными препаратами: пиклоксидин (0,05% раствор витабакта), 10-20% раствор сульфацетамида. На ночь целесообразно закладывать за веки антибактериальную мазь (1% тетрациклиновую, 0,5% эритромициновую).
После получения результатов лабораторного исследования терапию корректируют (второй этап лечения). В глаз часто закапывают средства, нейтрализующие выявленную конъюнктивальную флору. В основном используют антибиотики широкого спектра действия — 0,3% растворы препаратов фторхинолонового ряда: 0,3% раствор левофлоксацина (офтаквикс), ципрофлоксацины (ципромед, ципролет); аминогликозиды (0,3% раствор тобрамицина); 1% раствор
фузидовой кислоты (фуциталмик), который действует преимущественно на стафилококки, и комбинированные препараты (макситрол, дексгентамицин).
Для снятия острых воспалительных явлений можно применять экспресс-метод, предложенный проф. В.Н. Архангельским. Растворы антибиотиков или сульфаниламидов закапывают 5 раз каждые 3 мин, затем 3 раза через 5 мин, 2 раза через 15 мин, 2 раза через 30 мин. Всего применение метода занимает 2 ч. Затем лекарства закапывают через 2-3 ч. На следующий день лечение экспресс-методом можно повторить.
При остром конъюнктивите нельзя накладывать на глаз повязку, так как она затрудняет мигательные движения век, способствующие эвакуации из конъюнктивальной полости гнойного отделяемого, и создает благоприятные условия для развития микробной флоры и различных осложнений.
При лечении вирусных конъюнктивитов применяют препараты, направленные на подавление размножения вируса:
— интерфероны и интерфероногены — офтальмоферон, человеческий лейкоцитарный интерферон (к содержимому ампулы добавляют 15 капель остуженной кипяченой воды, закапывают в глаза по 1-2 капли 6-8 раз в день); 4% раствор полудана, 0,07% раствор парааминобензойной кислоты (актипол) закапывают 6-8 раз в день.
Для снятия аллергических реакций 3 раза в день закапывают в глаза 3% раствор хлорида кальция, 2% раствор кромоглициевой кислоты (лекролин), 0,1% раствор олопатадина гидрохлорида (опатанол), анта- золин/тетризолин (0,05% раствор сперсаллерга).
Стероидные препараты в каплях (0,1% раствор дексаметазона) назначают на 1-2 нед не в острой стадии, а после исчезновения фолликулов, кровоизлияний, субэпителиальных помутнений, так как они подавляют местный иммунитет и замедляют регенерацию эпителия роговицы.
Профилактика острого конъюнктивита заключается в соблюдении правил личной гигиены (не касаться глаз немытыми руками, не пользоваться чужим полотенцем). Необходимо часто мыть руки, использовать одноразовые тампоны для вытирания каждого глаза. Всем лицам, находившимся в контакте с больным, профилактически рекомендуется в течение 2-3 дней закапывать в глаза 20% раствор сульфацетамида.
Профилактика гонобленнореи у новорожденных обязательна. Сразу после рождения ребенку обрабатывают веки ватным тампоном, смоченным раствором нитрофурала (раствор фурацилина
1:5000), и закапывают в каждый глаз 20% раствор сульфацетамида по 1 капле троекратно с интервалом 10 мин или однократно закладывают за веки 1% тетрациклиновую или эритромициновую мазь.
Профилактика вирусных конъюнктивитов. Возможны внутрибольничные вспышки, поэтому необходима изоляция больных в отдельной палате, в столовую больные не ходят, туалетом пользуются после мытья рук в палате и их обработки раствором «АХДС 2000 СПЕЦИАЛЬ».
Для профилактики внутрибольничной инфекции каждого больного обеспечивают индивидуальным лоточком с набором капель, мазей, индивидуальными пипетками и стеклянными палочками. При вспышке аденовирусного конъюнктивита отменяют операции и процедуры, которые могут вызвать микротравмы глаза (массаж век, физиопроцедуры). Матрац, одеяло, подушки сдают в дезкамеру.
Посуду больного обрабатывают 0,016% раствором санивапа, погружая ее в раствор на 15 мин. Затем посуду тщательно промывают проточной водой. Полы моют 2% раствором лизафина или 4% раствором лизетола либо 5% раствором аламинола, затем проводят кварцевание помещения в течение 40 мин.
Использованные пипетки и стеклянные палочки замачивают в дезинфицирующем растворе (2% растворе лизафина, 4% растворе лизетола, 5% растворе аламинола) на 60 мин, затем промывают под проточной водой и кипятят 45 мин с момента закипания.
Тонометры после использования обрабатывают дезинфицирующим раствором (см. выше) и оставляют в 70% спирте до следующего использования. Перед применением тонометры промывают дистиллированной водой. Инструменты, приборы однократно обрабатывают 3% раствором перекиси водорода, затем протирают тампоном, смоченным спиртом.
Глазные ванночки замачивают в 6% растворе перекиси водорода. Перед использованием их промывают раствором нитрофурала (фурацилина) 1:5000 или дистиллированной водой.
Протез Балтина (алюминиевый протез-индикатор, применяется для диагностики расположения инородных тел внутри глаза) помещают в 3% раствор перекиси водорода на 30 мин или в дезинфицирующий раствор (см. выше) на 30 мин, затем промывают раствором нитрофурала (фурацилина) 1:5000 или дистиллированной водой.
Гониоскоп помещают в 3% раствор перекиси водорода на 5 мин, затем промывают дистиллированной водой.
Использованные ватные шарики замачивают в дезинфицирующем растворе (см. выше) на 30 мин, затем утилизируют.
Людям, находившимся в контакте с больным, закапывают в глаза интерферон или локферон либо полудан и антисептики 2-3 раза в день.
Хламидийные конъюнктивиты (паратрахома, трахома)
Паратрахома. Возбудителями этого конъюнктивита являются хламидии, которые проявляют свойства вирусов и бактерий. Хламидийное поражение глаз происходит в результате заноса инфекции в глаза антенатально (плод заражается внутриутробно); контактным путем (во время родов); контактно-бытовым путем (через полотенце, постельное белье, инструменты).
Хламидийный конъюнктивит новорожденных начинается через 1-2 нед после рождения с резкой светобоязни, быстрого нарастания отека век. Паратрахома взрослых чаще встречается в 20-30- летнем возрасте.
Клиническая картина: хламидийный конъюнктивит сопровождается воспалительной реакцией конъюнктивы с образованием многочисленных фолликулов, не склонных к рубцеванию. Начинается остро, сначала на одном глазу, затем поражается другой глаз, но в менее тяжелой форме. Появляются светобоязнь, слезотечение, отек и гиперемия конъюнктивы век со слизисто-гнойным отделяемым. Заболевание длится 4-5 нед.
Диагностические критерии: урологический, гинекологический анамнез; лабораторная диагностика (обнаружение возбудителя или его антигенов в соскобах с конъюнктивы, слезной жидкости, мазках с уретры).
Лечение включает в себя применение антибиотиков местного и общего действия, иммунокорригирующую терапию, препараты, активизирующие фагоцитоз, поддерживающие нормальную кишечную флору.
Трахома. Трахома (от греч. trahys — шероховатый) — это хроническое инфекционное заболевание слизистой оболочки глаза с диффузной инфильтрацией конъюнктивы, паннусом, образованием лимфоидных фолликулов, их распадом и последующим рубцеванием (рис. 6-2-6-5). Возбудитель — Chlamidia trachomatis (серотипы А, В, С), который паразитирует в эпителии конъюнктивы. Заражение происходит при переносе отделяемого с больного глаза руками, через предметы общего пользования или через мух. Инкубационный период 2 нед. В России трахома как массовое заболевание ликвидирована.
Клиническая картина: трахома начинается постепенно и незаметно. Воспалительный процесс возникает на верхней переходной
Рис. 6-2.Первая стадия трахомы
Рис. 6-3.Вторая стадия трахомы
Рис. 6-4.Третья стадия трахомы
Рис. 6-5.Четвертая стадия трахомы
складке, затем распространяется на конъюнктиву верхнего века; конъюнктива утолщается, гиперемируется, приобретает вишневобагровый оттенок. Затем в толще конъюнктивы появляются фолликулы в виде крупных зерен, поверхность слизистой оболочки становится бугристой. Инфильтрация распространяется на хрящ, развивается трахоматозный птоз. Далее процесс переходит на конъюнктиву глазного яблока, лимб и роговицу. В верхнем сегменте роговой оболочки появляются инфильтраты, в нее врастают конъюнктивальные сосуды, верхний сегмент становится мутным, утолщенным. Такое поражение роговицы называется паннусом1. Затем наступают период распада фолликулов и замещение их соединительной тканью. Рубцовый процесс захватывает не только конъюнктиву, но и глубжележащие ткани века. Осложнения и последствия трахомы:
-гнойные язвы роговицы;
— дакриоаденит — воспаление слезной железы;
— дакриоцистит — воспаление слезного мешка;
— трихиаз;
1 От греч. pannus — занавеска.
— заворот века;
— симблефарон — сращения между конъюнктивой век и глазного яблока;
— ксероз — высыхание роговицы.
Лечение. Хламидии наиболее чувствительны к антибиотикам тетрациклинового ряда, макролидам. Применяют 1% тетрациклиновую или эритромициновую мазь 4-6 раз в день в течение 2-3 мес и препараты пролонгированного действия 1 раз в день (1% дибиомициновая мазь и 10% раствор сульфапиридазина). Иногда фолликулы выдавливают специальными пинцетами.
Общее лечение: антибиотики, сульфаниламиды, витамины, десенсибилизирующие средства.
Профилактика: предупреждение заболеваний глаз, ликвидация очагов хламидийной инфекции, лечение хронических очагов инфекции, соблюдение санитарно-гигиенических правил.
Аллергические и аутоиммунные конъюнктивиты
Поллинозный конъюнктивит1вызывается пыльцой растений, встречается весной и летом, во время цветения луговых трав. Среди полного здоровья появляются сильный зуд и жжение в глазах, светобоязнь, слезотечение. Одновременно возникают кашель и насморк. Конъюнктива век и глазного яблока гиперемирована, отечна.
Конъюнктивит весенний начинается ранней весной, клиническая картина достигает максимума летом. Этиология неясна. Полагают, что в основе болезни лежит повышенная чувствительность к ультрафиолетовым лучам. Заболевание чаще наблюдается у мальчиков, встречается в южных широтах. Больные предъявляют жалобы на светобоязнь, слезотечение, зуд в глазах, чувство инородного тела.
Клиническая картина: конъюнктива верхнего века бледная, с молочным оттенком, покрыта крупными уплощенными сосочковыми разрастаниями, напоминающими «булыжную мостовую» (рис.
6-6).
Лечение аллергических конъюнктивитов: общее — десенсибилизирующие и антигистаминные средства внутрь; местное: 3-4 раза в день в глаза закапывают растворы кортикостероидов (0,1% раствор дексаметазона, 0,5-1% раствор
1 От лат. pollen — пыльца.
Рис. 6-6.Конъюнктивальная форма весеннего катара
гидрокортизона), противоаллергические капли: 0,1% раствор олопатадина гидрохлорида (опатанол), 2% раствор кромоглициевой кислоты (лекролин), антазолин/тетризолин (0,05% раствор сперсаллерга).
ДЕГЕНЕРАТИВНЫЕ ИЗМЕНЕНИЯ КОНЪЮНКТИВЫ
Пингвекула(от греч. пингвис — жир) — небольшой островок утолщенной конъюнктивы склеры желтоватого цвета, выделяется на фоне нормальной конъюнктивы, появляется в нескольких миллиметрах от лимба, его развитие связывают с постоянным раздражением глаз дымом, ветром. Лечения не требуется. Из пингвекулы может развиться птеригиум.
Птеригиум(от греч. pterygion — крылышко) — треугольная васкуляризированная складка утолщенной конъюнктивы склеры в области внутреннего угла глазной щели. Вершина обращена к центру роговицы, постепенно надвигается на роговицу, достигает ее центральной части, вызывая снижение зрения. Основной причиной считается механическое раздражение глаз пылью, ветром, химическими веществами. Если птеригиум не прогрессирует, остается в области лимба, его не удаляют. Если он растет, то необходима операция.
НОВООБРАЗОВАНИЯ КОНЪЮНКТИВЫ
Новообразования конъюнктивы (опухоли) могут быть доброкачественными и злокачественными.
Доброкачественные опухоли — невус, дермоид, липодермоид, гемангиома.
Невусы могут локализоваться в области конъюнктивы глазного яблока у роговицы, имеют пигментные включения, покрыты сетью сосудов.
Дермоид — врожденное округлое или овальное образование беловато-желтоватого цвета плотной консистенции, состоит из соединительной ткани.
Липодермоид — мягкая подвижная опухоль, часто расположена между верхней и наружной прямыми мышцами. Имеет вид толстой желтоватой складки конъюнктивы.
Гемангиома — быстро растущая сосудистая опухоль, возможно прорастание в глубжележащие ткани.
Лечение доброкачественных опухолей конъюнктивы хирургическое.
Злокачественные опухоли — меланома и рак.
Меланомы имеют вид гладких или бугристых пигментированных или беспигментных опухолей, нередко меланомы исходят из пигментного родимого пятна. Меланомы могут быстро метастазировать в другие органы, особенно рано — в печень.
Лечение злокачественных опухолей конъюнктивы хирургическое и лучевое.
Вопросы
1. Каковы общие признаки острого инфекционного конъюнктивита?
2. Каковы отличительные признаки перикорнеальной и конъюнктивальной инъекции?
3. Как осуществляют профилактику гонобленнореи новорожденных?
4. Каковы методы и средства противовирусной терапии?
5. Что такое птеригиум?
Тестовые задания
1. Какая инъекция глаза наиболее характерна для острого бактериального конъюнктивита?
а) перикорнеальная;
б) смешанная;
в) конъюнктивальная;
г) застойная.
2. Какое лекарственное средство не применяется в острой стадии вирусного конъюнктивита?
а) интерферон;
б) полудан;
в) левомицетин;
г) дексаметазон.
Дата добавления: 2016-10-22; просмотров: 735 | Нарушение авторских прав | Изречения для студентов
Читайте также:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник