Как убирают рубец на роговице

Рубцовые изменения роговой оболочки возникают вследствие различных патологий глаза — кератита, изъязвлений, ранений. Кроме того, необходимость в лечении рубцов роговицы может возникать после офтальмологических операций.
По статистике, данная патология в равной степени поражает мужчин и женщин (в том числе детей старше 3 лет), страдают рубцами роговицы примерно 25 человек на 10 тысяч. Чаще всего соединительнотканные рубцы возникают вследствие кератитов (воспалений роговицы).
Признаки появления рубцов на роговице
Нужно отметить, что рубцевание роговой оболочки связано с развитием других неприятных явлений. Так, в 80 % случаев рубцы роговицы сопровождаются ее помутнением, в 30 % случаев отмечается косоглазие, в 20 % снижается острота зрения.
Свежие воспалительные патологии роговицы отличаются от рубцов тем, что для последних характерно отсутствие роговичного синдрома (повышенная светочувствительность, боль, слезотечение, спастическое сжатие век, снижение качества зрения, ощущение инородного тела) и четкие границы патологической области. Различают рубцы центральные и периферические; при формировании центральных рубцов зрение существенно ухудшается, может образоваться бельмо, которое в тяжелых случаях сращивается с радужкой, развивается вторичная глаукома.
Диагностика роговичных рубцов
При роговичном синдроме и ухудшении зрения следует немедленно обратиться за консультацией к врачу-офтальмологу. Специалист проведет первичный осмотр и назначит обследование пострадавшего глаза, в процессе которого выполняются следующие диагностические процедуры:
- определение остроты зрения;
- биомикроскопия;
- тонометрия;
- УЗИ глаза.
Как правило, данных методов исследования достаточно для подтверждения диагноза и назначения действенного лечения.
Современные методы лечения рубцов роговицы в Москве
Улучшить питание тканей и ускорить процессы диффузии в них позволяет физиотерапия. Современные физиотерапевтические методики оказывают выраженное рассасывающее, противопролиферативное и антисклеротическое действие, в результате дефекты роговицы становятся менее выраженными.
Современная офтальмология предлагает следующие физиотерапевтические методы лечения дефектов роговицы глаза:
- теплолечение;
- электрофорез или магнитофорез с биогенными стимуляторами, ферментами и витаминами;
- диадинамотерапия;
- ультразвуковая терапия.
Однако единственным по-настоящему эффективным методом лечения рубцовых образований роговицы остается операция кератопластики (пересадка роговицы). Суть данной хирургической операции состоит в частичной или полной замене помутневшего или покрытого рубцами участка роговой оболочки донорским трансплантатом. Поскольку роговица глаза не имеет сосудов, вероятность отторжения трансплантата незначительна, а значит, кератопластика дает предсказуемый положительный результат.
В зависимости от особенностей патологии может быть назначена сквозная и послойная кератопластика, а также пересадка эндотелия роговицы. Как правило, хирургическое вмешательство такого рода проводится под местной анестезией, хотя в определенных случаях может быть рекомендован общий наркоз. Впрочем, в случае правильного проведения местной анестезии пациент не испытывает боли, а неприятные ощущения минимальны.
Опытный офтальмохирург клиники «ОкоМед» определит объем вмешательства, исходя из локализации и объема поражения роговицы. Затем пораженная область роговицы удаляется при помощи особых микрохирургических инструментов, и удаленный участок замещается таким же фрагментом донорской роговицы. По границе трансплантата накладываются швы, которые фиксируют трансплантат до полного приживления. Обычно хирургическое лечение рубцов роговицы длится 1-2 часа, по завершении процедуры глаз закрывается повязкой.
Швы снимают через 3-16 месяцев после хирургического вмешательства (в зависимости от того, насколько быстро приживается трансплантат). Как правило, зрение восстанавливается в течение года после кератопластики.
Информация предоставлена офтальмологической клиникой «ОкоМед», www.okomed.ru
Просмотров: 2705
Что такое педикулез и как с ним бороться эффективно?
Как получить дистанционное образование массажиста
Эти показания к ринопластике позволят изменить внешность до неузнаваемости
Вот что делает с организмом применение грязи Сакского озера
Как провести выходные с пользой для души и тела
Как происходит имплантация зубов в Москве в скулу
Источник
Эпителиально-стромальные поверхностные дистрофии роговицы
Это группа заболеваний роговицы имеющих семейно-наследственный характер. Как правило, дистрофии – это врожденные заболевания, но бывает, что они возникают в детстве или подростковом периоде. Существуют различные типы дистрофий – решетчатая, пятнистая, кристаллическая, крошковидная, лентовидная. Заболевание обычно поражает оба глаза.
Проявляется дистрофия, прежде всего, в снижении остроты зрения: пациенту кажется, что он смотрит как бы через «немытое стекло», возможно покраснение глаза, резкая светобоязнь, постоянное слезотечение.
Лечение консервативное с применением местных витаминных капель, питательных гелей и мазей (солкосерил, актовегин, витапос). В некоторых случаях по показаниям возможно проведение фототерапевтической кератэктомии.
Буллезная кератопатия
Это заболевание возникает, как правило, после перенесенных хирургических вмешательств на глазном яблоке – экстракции катаракты без или с имплантацией искусственного хрусталика, повторные антиглаукоматозные операции, витрэктомия и др.
Реже причиной возникновения являются механические и ожоговые травмы роговицы, неоднократные рецидивы герпетического увеокератита. Заболевание нередко носит наследственно-семейный характер.
Характерно образование стойких помутнений, снижение остроты зрения вплоть до слепоты и развития болевого синдрома разной степени выраженности от ощущения инородного тела до сильной боли, что связано с появлением пузырей в эпителии.
У всех больных, оперированных ФТК, были отмечены приостановка в прогрессировании буллезной кератопатии, устранение болевых ощущений, четкое снижение отека, повышение остроты зрения.
Рубцы после герпесвирусного и аденовирусного кератита
После воспалительных заболеваний глаз, вызванных вирусами герпеса и аденовирусом, на роговице образуются рубцы, снижающие остроту зрения. С помощью ФТК имеющиеся помутнения удалось устранить полностью, либо значительно уменьшить их интенсивность.
Рубцы роговицы, возникшие после травмы, ожога, операции
Рубцы, возникшие после травмы или ожога глаз, после некоторых операций на роговице, могут быть также устранены с помощью ФТК.
Рецидивирующая эрозия роговицы
Этим заболеванием страдают в основном женщины в возрасте 30-60 лет. Заболевание развивается после травмы органическими инородными телами (ветки деревьев, ногти, бумага и др.).
Характеризуется частыми рецидивами сопровождающимися мучительной резкой болью. Как правило, боли возникают в середине ночи, внезапно, при открытии глаз и сопровождаются сильным слезотечением.
Лечение – сначала консервативное с применением витаминных капель, питательных гелей и мазей (солкосерил, актовегин, витапос), противовирусных средств (полудан, офтальмоферон). При частых рецидивах применяется метод ФТК.
Кератоконус
Это прогрессирующее дегенеративное заболевание роговицы, характеризующееся ее центральным истончением, увеличением кривизны и, в конечном итоге, рубцеванием.
Кератоконус возникает, как правило, в подростковом или молодом возрасте, характеризуется двусторонним поражением, быстро прогрессирующим снижением остроты зрения, приводя, таким образом, к инвалидизации больных в молодом, работоспособном возрасте.
Пациентов с роговичной патологией, и в том числе с кератоконусом, в нашей клинике консультирует доктор медицинских наук Евгения Аркадьевна Каспарова.
Нашей клиникой специально был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса.
Лечение кератоконуса
Кератиты
Кератиты – воспаления роговой оболочки. Причинами кератитов могут быть бактерии, вирусы, грибки. Кератит может возникнуть при наличии инфекции в организме: туберкулез, сифилис, герпетическая инфекция, заболевания придаточных пазух носа (гайморит), воспаление слезного мешка.
При повреждении роговицы, например, при ударе веткой дерева по глазу, инфекция проникает внутрь роговицы, и развивается бактериальный кератит.
Среди вирусных кератитов наиболее распространенными являются герпетический (вызывается вирусом герпеса) и аденовирусный (вызывается аденовирусом). Герпетический кератит часто сопровождается высыпанием пузырьков герпеса на губах или на коже носа и век. Аденовирусный может возникнуть после перенесенного простудного заболевания и ангины.
Беспокоит покраснение глаза, боль, светобоязнь, слезотечение, ощущение инородного тела, резко снижается острота зрения. При бактериальных кератитах отмечается обильное гнойное отделяемое из глаза.
Категорически запрещается заниматься самолечением. Следует немедленно обращаться к офтальмологу, который назначит правильное лечение. При необходимости проводится госпитализация в глазное отделение. Неправильно леченный кератит может привести к проникновению инфекции внутрь глаза и к частичной или полной потере зрения.
Отдельно следует выделить аллергические кератиты.
Аллергические кератиты возникают обычно в детском или подростковом возрасте. Причиной возникновения являются аллергические реакции на продукты питания, лекарства, шерсть домашних животных. Иногда аллергические кератиты возникают после различных вакцинаций, прививок. Часто причину заболевания видят в ухудшении экологии окружающей среды.
Заболевание длительное: у нас были пациенты, страдавшие им в течение 8-10 лет. Провляется аллергический кератит в постоянном и обильном слезотечении и светобоязни, резях и жжении в глазу, покраснении глаза и, конечно, снижении зрения. Хороший терапевтический эффект дает проведение ФТК.
Источник
С помощью лазерной коррекции зрения можно не только исправить близорукость, дальнозоркость и астигматизм, но и различные патологии роговицы. Одной из наиболее распространенных среди них является ее помутнение. Как избавиться от помутнения роговицы при помощи лазерной коррекции зрения?
Помутнение роговицы глаза часто возникает на фоне недолеченного кератита или является последствием дистрофии различного генеза. Помутнения всегда сопровождаются разным видами аметропии, например, близорукостью, дальнозоркостью или астигматизмом.
Данная патология роговой оболочки глаза существенно мешает качественной коррекции зрения не только из-за самого помутнения, но и в связи с ухудшением пропускания света. Кроме того, роговица человеческого глаза утрачивает присущую ей первоначально сферическую форму, что также негативно сказывается на качестве зрения.
Почему возникает помутнение роговицы?
Помутнение роговицы глаза может возникать при разных обстоятельствах. Наиболее распространенными среди них являются:
- травма или любое физическое повреждение роговицы;
- повреждение роговой оболочки вследствие ожога;
- поражение роговицы вирусной инфекцией.

По мнению врачей-офтальмологов, риск возникновения помутнения существенно возрастает при нарушении правил использования контактных линз. Например, если не снимать их перед сном, то роговица помутнеет с большой долей вероятности. Основными симптомами нарушения являются: покраснение глаз, светобоязнь, повышенное выделение слезы. Объективно говоря, помутнение роговицы может заметить и обычный человек, а не только врач-офтальмолог.
Одной из разновидностей патологии является бельмо, которое всегда имеет белую окраску. Что касается снижения зрительных функций, то они напрямую зависят от того, какова площадь поврежденной роговой оболочки глаза. В любом случае, помутнение глазной роговицы негативно сказывается на зрении.
Применение лазера в лечении помутнений роговицы
С целью лечения различных заболеваний роговицы сегодня широко используется метод ФРК (фоторефракционная кератэктомия). Впервые данная технология была применена в середине 80-х годов прошлого века в Германии.
Сегодня данная эксимерная методика применяется для лечения различного рода патологий роговой оболочки глаза. Во время проведения ФРК лазер, согласно «указаниям» компьютерной программы, всего за несколько минут удаляет поврежденную часть роговицы. Это необходимо для дальнейшего лечебного воздействия, в том числе устранения помутнений глаза, а также повышения прочности верхнего слоя роговой оболочки.
Достичь этого удается благодаря формированию постлазерной мембраны. Если же устранить помутнение полностью с помощью ФРК не удается, как, например, часто бывает при поражении глаза вирусами герпеса или аденовируса, вследствие чего на роговице образуются рубцы, то врачи могут сократить его интенсивность.
Подготовка пациента к проведению операции
Проведение ФРК основывается на трех основных этапах, включающих в себя: подготовительный процесс, непосредственно саму операцию и реабилитационный период. Подготовительный процесс при помутнении глазной роговицы мало чем отличается от подготовки к любому другому виду операции, он включает в себя сдачу анализов и проведение обследований. Как правило, это биохимия крови и флюорография. Кроме того, пациенту понадобится пройти терапевта, а также специалистов узкого профиля, например, эндокринолога или ревматолога.
Каждый из них должен будет выдать собственное заключение о состоянии здоровья человека и, соответственно, направление на сдачу дополнительных анализов. Фоторефракционная кератэктомия не проводится в периоды обострения хронических заболеваний, а также во время ОРВИ и ОРЗ.
Если ранее пациент использовал линзы, то их ношение необходимо прекратить за семь дней до операции. Если же офтальмологом ему были рекомендованы жесткие линзы, то отказаться от их ношения придется за две недели. Для того, чтобы избежать воспалений после операции роговицы, красить глаза, брови, а также пользоваться тенями для век в день проведения лазерной коррекции не стоит.
Поэтапное проведение лазерной коррекции
Лазерная коррекция помутнения роговицы осуществляется в следующем порядке.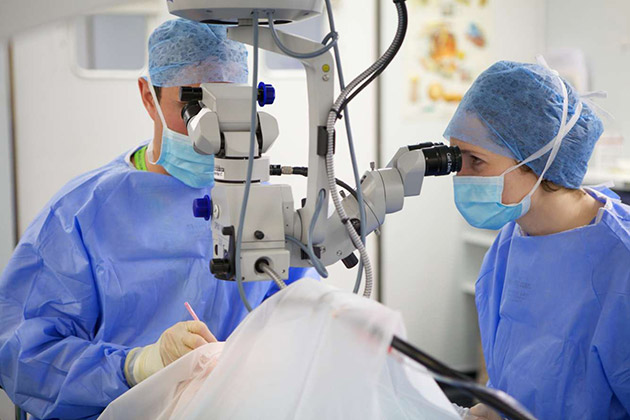
В самом начале врач-анестезиолог закапает в глаза специальные капли. Этот способ называется капельной анестезией. Далее на глаз, роговица которого нуждается в лечении, устанавливается специальный векорасширитель, предназначенный для того, чтобы пациент не закрыл глаза во время операции. После этого врач просит пациента сконцентрировать внимание на светящейся точке внутри аппарата. При необходимости может быть осуществлена установка специального вакуумного кольца.
Когда все необходимые процедуры завершены врач осуществляет удаление той части эпителия роговицы, которая и стала причиной помутнения глаза. Затем хирург с помощью лазера формирует роговую оболочку с необходимыми параметрами. По завершении операции поверхность глаза обрабатывается дезинфицирующим средством, закапываются противовоспалительные лекарственные препараты и устанавливается временная линза. Ее ношение способствует защите прооперированного глаза от внешних воздействий.
Реабилитационный период после операции роговицы
По завершении лечения особое внимание следует уделить реабилитационному периоду.
В это время нужно употреблять в пищу как можно больше витаминов группы А и С. Под запрет попадают жирное мясо, жареные блюда и алкогольные напитки. Кроме того, стоит сократить физические нагрузки и не поднимать тяжестей. Отказаться стоит и от использования декоративной косметики. Соблюдение этих простых рекомендаций поможет в восстановлении роговицы.
Источник
Резьба по глазу
Из всех органов человеческих чувств глаз единственный, который медики научились радикально совершенствовать. В мире через операции, корректирующие зрение, прошли от 20 до 30 миллионов человек.
О лазерной хирургии глаза одни отзываются восторженно мол, и слепого сделает зрячим, другие весьма скептически доктора сами ходят в очках, потом нельзя будет поднимать тяжести и заниматься спортом, лазером могут сжечь что-нибудь не то. Обе точки зрения ошибочны. Метод этот имеет вполне опре
…
– показать
деленные ограничения, риски же, с ним связанные, весьма незначительны, и в подавляющем большинстве случаев прооперированный пациент может жить самой обычной жизнью, как и все другие. И все же, прежде чем приступить к рассказу о самой операции, следует хотя бы пунктиром очертить круг пациентов, которым она показана, и развеять некоторые страхи. Первое. Очки или контактные линзы удобны далеко не всем, а кому-то их использование прямо запрещено. Например, пилотам, ныряльщикам или сотрудникам силовых структур. Для всех остальных выбор между очками и операцией дело добровольное. Естественно, что среди тех, кого очки полностью устраивают, много врачей. Кроме того, после 45 лет коррекцию делают относительно редко, поскольку на исходные недостатки зрения накладывается старческая дальнозоркость, и даже после операции избежать использования очков удается не всегда. Второе. После операции в течение пары месяцев действительно рекомендуется воздерживаться от серьезных физических нагрузок, не более того. Другое дело если у вас была сильная близорукость, то тягать штангу все же не стоит (из-за высокого риска отслоения сетчатки), но ровно также не стоило этого делать и до операции. Как правило, не советуют делать операцию и тем, кто профессионально занимается контактными видами спорта, где запросто можно получить в глаз. А вот все остальное пожалуйста: от дайвинга до прыжков с парашютом и высотного альпинизма. И последнее. Многие боятся, что в ходе операции лазер может повредить сетчатку. На самом деле лазерные операции делают и на сетчатке, но при коррекции зрения лазер фокусируется перед ней, поэтому опасения эти абсолютно беспочвенны.
Пионеры коррекции
Идея рефракционной хирургии возникла у европейских и американских врачей во второй половине XIX века. Они обратили внимание на то, что образовавшийся после глазной операции рубец может менять форму роговицы. Первым хирургом, использовавшим этот эффект на практике, стал японец Цутому Сато, заложивший в 1940-е годы основы радиальной кератотомии, позже развитой Святославом Федоровым. Суть метода заключается в нанесении с помощью скальпеля по периферии роговицы радиальных надрезов (насечек). При их заживлении роговица уплощается, что позволяет эффективно лечить легкую близорукость (до 45 диоптрий) и астигматизм. В 19701980-е годы радиальной кератотомии подверглись сотни тысяч пациентов, в основном в СССР и США. Сейчас этот метод не применяется из-за низкой предсказуемости результатов и высокого риска осложнений: при больших физических нагрузках или в результате травмы может произойти разрыв роговицы. Первая эксимерлазерная операция (ФРК) на человеке была проведена в 1985 году, ЛАЗИК внедрили в конце 1980-х.
Подбор объектива
Несколько упрощая, оптическую систему глаза можно описать, используя аналогию с фотоаппаратом. Внешняя линза объектива с фиксированной кривизной это роговица. Зрачок выполняет функцию диафрагмы, за ним располагается хрусталик линза, обеспечивающая фокусировку, но не за счет изменения положения вдоль оптической оси, а за счет изменения кривизны. И, наконец, клетки сетчатки представляют собой аналог светочувствительной матрицы. В зависимости от характера неисправности всей системы хирурги модифицируют тот или иной ее элемент. Заменить поврежденную сетчатку врачи пока не могут, а вот технологии починки объектива доведены до совершенства. При близорукости или дальнозоркости автофокусирующей способности хрусталика не хватает для формирования на сетчатке четкого изображения далеких или близких объектов. Решить проблему можно, либо изменив кривизну роговицы (лазерная коррекция), либо поместив дополнительную линзу перед хрусталиком (факичные интраокулярные линзы), либо поменяв сам хрусталик на пластиковую линзу. Последняя операция обычно проводится при лечении катаракты (помутнения хрусталика, встречающегося в той или иной степени почти у всех людей преклонного возраста), заодно она позволяет откорректировать и близорукость/дальнозоркость, коли уж она есть. Но имплантированная вместо хрусталика линза не обеспечивает автофокусировки, это, скорее, некий аналог объектива с фиксированным фокусом, который заведомо не может дать картинку хорошего качества. Поэтому такие линзы, кроме лечения катаракты, используются для коррекции только высоких степеней близорукости или дальнозоркости, которые по некоторым причинам (мы их коснемся позже) невозможно исправить лазерной хирургией. Лазерный скальпель Процедура лазерной коррекции это фактически врезание на поверхности глаза своего рода несъемной контактной линзы. Главный инструмент хирурга в этой операции эксимерный газовый лазер. Он генерирует короткие наносекундные импульсы в ультрафиолетовом диапазоне. Такое излучение хорошо поглощается биологическими материалами. Лазер просто испаряет микроучастки роговицы (хирурги используют термин абляция), почти не нагревая и не повреждая при этом окружающие ткани. Рефракционная лазерная хирургия это, по сути, две основные группы технологий: ФРК (PRK от photorefractive keratectomy, фоторефракционная кератэктомия) и ЛАЗИК (LASIK от laser-assisted in situ keratomileusis, лазерный кератомилез). В операциях по первой технологии изменяют форму непосредственно поверхностного слоя роговицы, по второй сначала отделяют и отгибают в сторону поверхностный слой толщиной 100150 микрон (мк), а испаряют уже внутренние слои роговицы. Для отделения лоскута используют или механический инструмент, микрокератом (напоминающий рубанок), или лазер, только работающий в инфракрасном диапазоне и генерирующий гораздо более короткие, фемтосекундные (приставка фемто означает 1015), импульсы. ЛАЗИК намного популярнее ФРК, поскольку при этой методике практически не повреждаются поверхностные клетки эпителия роговицы. Из-за этого восстановление после операции проходит быстрее, менее болезненно и дает меньше осложнений (например, помутнение роговицы). Как говорит Юрий Кишкин, заведующий эксимерлазерным отделением МНТК Микрохирургия глаза им. академика С.Н. Федорова: ФРК это 10% хирургии и 90% выхаживания после операции. В ЛАЗИК же все наоборот более сложная хирургия, но намного меньше проблем потом. Хотя ФРК-технология в последнее время используется относительно редко, у нее все же есть своя специфическая ниша. Например, ее можно использовать для коррекции исходно тонкой роговицы, для которой ЛАЗИК противопоказан. Толщина роговицы человеческого глаза в самой тонкой, центральной, зоне составляет в среднем 550 мк. Для коррекции одной диоптрии требуется испарить слой ткани толщиной 1013 мк. Если близорукость, скажем, 10 диоптрий, то получается 100130 мк плюс 150 мк лоскута, итого 250280 мк. Если толщина роговицы меньше средней, что встречается достаточно часто, например 450 мк, то нетронутый слой роговицы будет иметь толщину меньше 200 мк, а это чревато кератоконусом (очень неприятное заболевание, при котором ослабленная роговица теряет свои несущие способности и вспучивается под действием внутриглазного давления). В случае же применения ФРК толщина роговицы останется в пределах 320 мк, то есть при тонкой роговице этот метод предпочтительнее.
Иногда на выбор технологии влияют и внемедицинские факторы. В Италии, где рефракционная хирургия развивалась быстрее, чем в большинстве других европейских государств, в медицинскую практику первыми вошли ФРК-операции. Поначалу, пока технология была еще плохо отработана, они нередко приводили к помутнению роговицы и другим осложнениям. Поэтому с появлением ЛАЗИК экспрессивные итальянцы предали ФРК анафеме и переключились на новый метод. Однако, когда в свою очередь пошли серьезные осложнения после ЛАЗИК (тот же кератоконус), в страну вернулась мода на ФРК-операции, правда, уже под другими маркетинговыми названиями (ЭпиЛАЗИК, ЛАСЕК и т. п.). В арабских странах выбор технологии тоже определяется не столько ее эффективностью, сколько культурными предпочтениями. Известно, что мусульмане с недоверием относятся к любым медицинским процедурам, связанным с появлением крови. Между тем при микрокератомии, как механической так и лазерной, глаз подвергается кратковременному воздействию вакуумной присоски. Ничего опасного, но после этого на белках обычно остаются красные прожилки и пятна, которые быстро сходят. В ФРК микрокератомия не используется и подобных кровоизлияний нет, поэтому в арабских странах ФРК побеждает ЛАЗИК с разгромным счетом. В России, как и в США (а это главный рынок рефракционной хирургии в мире, там делается около половины всех операций), доля ФРК незначительна.
Равные среди равных
По мнению большинства хирургов, принципиальной разницы между лазерами разных производителей нет. Все выпускаемые сегодня модели находятся примерно на одном техническом уровне. Для большинства пациентов модель лазера не важна (лишь бы была более или менее современной), хотя бывают и исключения. Скажем, некоторые аппараты предпочтительнее для пациентов с широким зрачком, так как позволяют обрабатывать на роговице область с большим диаметром и т. д. Любопытно, что рынок эксимерных лазеров имеет много общего с автомобильным. Те же три мировые державы-производители: Германия (Carl Zeiss, Schwind, Technolas, Wavelight), США (Alcon, Bausch & Lomb, Lasersight, Visx) и Япония (Nidek). Тот же большой рынок подержанных устройств при умеренной нагрузке и своевременном обслуживании лазер может верно прослужить не один десяток лет. Некоторые преуспевающие клиники покупают только новые лазеры, а через несколько лет сдают их обратно производителю по системе трейд-ин. После заводского восстановления эти приборы покупают уже клиники победнее. Существует несколько моделей лазеров отечественного производства (правда, комплектующие все импортные). Аппарат МикроСкан, разработанный совместно Центром физического приборостроения ИОФ РАН и ФГУ МНТК Микрохирургия глаза, можно встретить по всей России и даже за ее пределами, в частности в Китае. Глаз как у орла
Классическая технология ЛАЗИК рассчитана на сферическую коррекцию кривизна обработанной роговицы везде одинакова. Однако не всякий глаз можно таким образом привести в норму например, при астигматизме значения кривизны по взаимоперпендикулярным осям различаются. Изготовители очков давно научились делать сложные (и относительно дорогие) линзы с неодинаковой кривизной по осям, которые компенсируют этот недостаток (аберрацию, как говорят медики). В начале 2000-х годов появились и соответствующие операции ЛАЗИК (ЛАЗИК с волновым фронтом, или СуперЛАЗИК), также компенсирующие астигматизм. Отличается эта технология от стандартной тем, что форму обработанной роговицы для каждого пациента надо подбирать индивидуально, поэтому она и называется персонализированной ЛАЗИК. С персонализированной ЛАЗИК связана и отчасти спекулятивная тема суперзрения. Если у человека хорошая сетчатка, но не все в порядке с оптикой глаза, то после ЛАЗИК с волновым фронтом можно получить остроту зрения 120, 150, а то и все 200% (за 100% принимают остроту зрения среднего человека). Когда персонализированные операции получили распространение в США, возникла иллюзия, что теперь суперзрением можно вооружить всех, кому оно профессионально необходимо, например, снайперов и военных летчиков. С другой стороны, некоторые пациенты после СуперЛАЗИК жаловались (и даже судились с врачами), что плохо переносят приобретенную сверхчеткость зрения. Якобы они хорошо различают зернистость телевизионного экрана, страдают постоянными головными болями и т. п. Но скоро выяснилось, что острота зрения 200% большая редкость, что заранее, до операции, сказать, приобретет ли пациент суперзрение, нельзя (а стало быть, снайперов серийно штамповать не удастся), что большинство людей к 150% очень быстро привыкают. А вот что персонализированная ЛАЗИК реально может так это улучшить ночное зрение, поскольку мелкие нарушения оптики, которые она устраняет, особенно чувствительны при слабой освещенности. По этому в американской армии для служащих боевых частей практикуется именно такой вид операций. Планы на будущее
Что касается будущего технологий лазерной коррекции зрения, то тут мнения ведущих специалистов пяти крупных московских офтальмологических клиник, в совокупности контролирующих не менее четверти российского рынка (МНТК Микрохирургия глаза им. академика С.Н. Федорова, Новый взгляд, Центр микрохирургии глаза Газпрома, Центр охраны здоровья Игоря Медведева, Центр восстановления зрения), в основном совпадают. За четверть века развития лазерной коррекции зрения этот метод вышел на уровень насыщения, и ждать в данной области каких-то прорывов вряд ли следует. Но это не значит, что технология не будет развиваться, развитие будет происходить, и прежде всего по двум следующим направлениям. Первое дальнейшая автоматизация, снижение роли человеческого фактора. Второе расширение круга пациентов за счет тех, кому раньше лазерная коррекция помочь не могла (большие диоптрии, сложный астигматизм, проблемная роговица и т. п.). Более высокая автоматизация потребует прежде всего замены микрокератома на инфракрасный фемтосекундный лазер. Он не отрезает лоскут, а, фокусируясь на нужной глубине роговицы, формирует там множество мелких газовых пузырьков, лежащих в одной плоскости, и таким образом отслаивает его (процедура похожа на процесс прожига двухслойного DVD лазером компьютерного привода). Это позволяет контролировать параметры лоскута с микронной точностью и значительно снижает, по сравнению с механическим микрокератомом, вероятность ошибки. Врач в такой операции выполняет лишь контролирующие и вспомогательные функции, а все критические манипуляции происходят под руководством компьютера. Кстати, в США с помощью фемтолазера выполняется уже около половины всех операций, но в нашей стране это пока экзотика (на 100120 эксимерных лазеров, работающих в России, приходится где-то полдюжины фемтолазеров). Надо сказать, что пока от фемтолазера очевидные преимущества получает прежде всего врач, а не пациент. У первого уменьшается объем ручной работы, второму же операция обходится дороже, поскольку фемтолазер весьма недешев (стоит он примерно полмиллиона долларов). Некоторые хирурги, такие как, например, Игорь Медведев, один из основоположников лазерной хирургии в нашей стране, полагают, что роговица после микрокератома заживает даже быстрее, чем после воздействия фемтолазера Впрочем, у Медведева хватает оппонентов, да и фемтолазеры быстро совершенствуются, так что вытеснение ими микрокератомов, видимо, лишь вопрос времени. В применении фемтолазеров медики пошли еще дальше. Уже проводятся экспериментальные операции, в которых и отделение лоскута, и модификация формы роговицы производятся одним и тем же фемтолазером. Многие специалисты считают, что развитие этой технологии приведет к тому, что необходимость в отделении лоскута вообще отпадет и коррекция будет производиться в толще роговицы (интрастромальная абляция). Формирующийся же при испарении ткани газовый пузырь можно удалять, например, через микроскопические проколы. Говоря о расширении круга пациентов, нельзя не упомянуть технологию пресбиопического ЛАЗИК, с помощью которой корректируют старческую дальнозоркость. Это очень непростая задача. С возрастом хрусталик теряет эластичность, а значит, способность менять фокусировку, поэтому пожилые люди, как правило, не очень хорошо видят на любом расстоянии: как вдали, так и вблизи. Чтобы поправить дело, обычно используют бифокальные очки, стекла которых представляют собой две разделенные по горизонтали линзы. Хочется читать опускай глаза и пользуйся нижними линзами, а если, к примеру, надо вести машину гляди на дорогу через верхние. При лазерной коррекции хирургу приходится создавать на роговице некий аналог линзы бифокальных очков. Пока эта методика не слишком хорошо отработана и владеют ею очень немногие офталь
Источник


