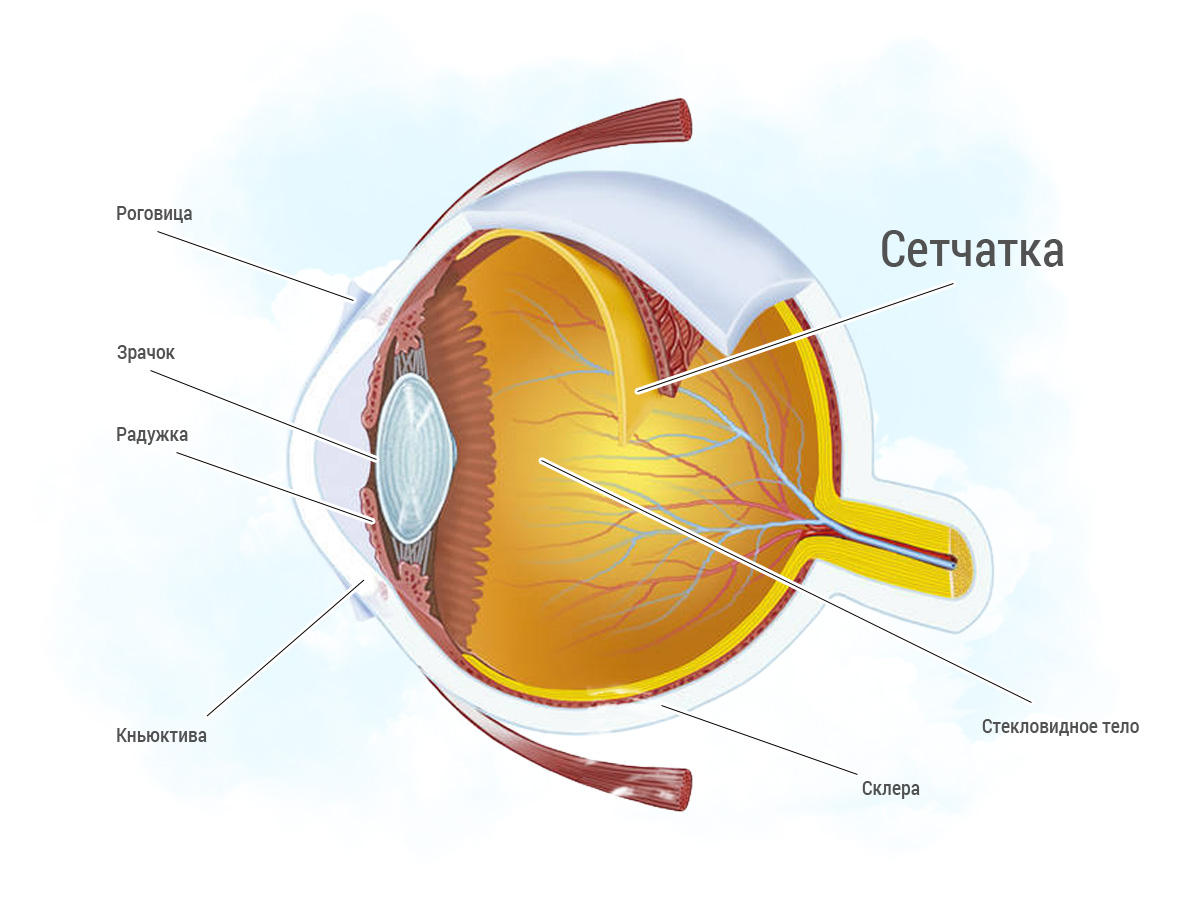
Как создали искусственная сетчатка глаза
В 2018 году 39 миллионов человек остаются слепыми. Из-за наследственных заболеваний, старения тканей, инфекций или травм. Одна из главных причин — это болезни сетчатки. Но наука развивается так быстро, что фантастика переходит из книг в лаборатории и операционные, снимая барьер за барьером. Ниже мы рассмотрим, какое будущее ждет офтальмологию, как будут лечить (и уже лечат), возвращать зрение, диагностировать недуги и восстанавливать глаза после операций.
Киборгизация: бионические глаза
Главный тренд офтальмологии будущего — бионические глаза. В 2018 году уже существуют 4 успешных проекта, и искусственные глаза сейчас — далеко не картинка из футуристического фэнтези.
Самый интересный проект — это Argus II от Second Sight. Устройство состоит из импланта, очков, камеры, кабеля и видеопроцессора. Имплант, имеющий передатчик, вживляется в сетчатку. Носимая с очками камера фиксирует изображения, которые процессор обрабатывает, генерируя сигнал, передатчик импланта принимает его и стимулирует клетки сетчатки. Так реконструируется зрение. Разработка изначально предназначалась для больных макулодистрофией. Это возрастное заболевание, оно сопровождается слабым кровоснабжением центра сетчатки и приводит к слепоте.
В чем недостаток технологии? Устройство стоит баснословные 150 тысяч долларов и не возвращает зрение полностью, лишь позволяя различать силуэты фигур. По состоянию на 2017 год 250 человек носят Argus II, что, безусловно, ничтожно мало.
У Argus II есть аналоги. Например, Boston Retinal Implant. Он тоже создан специально для пациентов с макулодистрофией и пигментным ретинитом (разложением фоторецепторов сетчатки). Он работает по похожему принципу, направляя сигналы нервным клеткам и создавая схематичное изображение объекта. Стоит назвать и IRIS, созданный для пациентов на последних стадиях деградации сетчатки. IRIS состоит из видеокамеры, носимого процессора и стимулятора. От них отличается Retina Implant AG. Имплант улавливает фотоны и активирует зрительный нерв, при этом устройство обходится без внешней камеры.
Импланты в головном мозге
Как ни странно, лечить зрение можно, не касаясь глаз. Для этого достаточно вживить в мозг чип, который будет стимулировать короткими электрическими разрядами зрительную кору. В этом направлении работает упомянутый выше Second Sight. Компания разработала альтернативную версию Argus II, которая совсем не затрагивает глаза и работает с мозгом напрямую. Девайс будет стимулировать нервные клетки током, извещая мозг о потоке света.
Искусственная сетчатка
Мы сказали, что пигментный ретинит поражает фоторецепторы сетчатки, из-за чего человек перестает воспринимать свет и слепнет. Это заболевание кодируется генетически. Сетчатка состоит из миллионов рецепторов. Мутация лишь в одном из 240 генов запускает их гибель и портит зрение, даже если связанные с ней зрительные нейроны будут целы. Как быть в этом случае? Имплантировать новую сетчатку. Искусственный аналог состоит из электропроводящего полимера с шелковой подложкой, завернутого в полимерный полупроводник. Когда падает свет, полупроводник поглощает фотоны. Вырабатывается ток и электрические разряды касаются нейронов сетчатки. Эксперимент с мышами показал, что при освещенности в 4-5 лк (Люксов), как в начале сумерек, мыши с имплантами реагируют на свет так же, как и здоровые грызуны. Томография подтвердила, что зрительная кора мозга крыс была активна. Неясно, будет ли разработка полезной для людей. Итальянский технологический институт (IIT) обещает отчитаться о результатах опытов в 2018 году.
Ошибка в коде
Носимые, вшиваемые и встраиваемые устройства — не единственная надежда офтальмологии. Для того, чтобы вернуть зрение, можно переписать генетический код, из-за ошибки в котором человек начал слепнуть. Метод CRISPR, который базируется на инъекции раствора с вирусом, несущим правильный вариант ДНК, излечивает наследственные заболевания. Исправление кода позволяет бороться с возрастной дегенерацией сетчатки, а также с амаврозом Лебера — крайне редким недугом, убивающим светочувствительные клетки. В мире им страдает около 6 тысяч человек. Препарат Luxturna обещает покончить с ним. Он содержит раствор с правильной версией гена RPE65, шифрующим структуру необходимых белков. Это инъекционный препарат — его вводят в глаз микроскопической иглой.
Диагностика и восстановление после операции
Сопровождающий нас повсюду смартфон — прекрасный инструмент для быстрой и точной диагностики. Например, синхронизированный со смартфоном офтальмоскоп Peek Vision позволяет делать снимки сетчатки где и когда угодно. А Google в 2016 году представил алгоритм анализа изображений, основанный на искусственном интеллекте, который позволяет выявлять признаки диабетической ретинопатии на снимках сетчатки. Алгоритм отыскивает мельчайшие аневризмы, указывающие на патологию. Диабетическая ретинопатия — это тяжелое поражение сосудов сетчатой оболочки глаза, ведущее к слепоте.
Будущее — за быстрым восстановлением после операций. Интересен препарат Cacicol, представленный турецкими исследователями в 2015 году. Их разработка снимает боль, повышенную чувствительность и жжение после операции на глазах. Препарат уже опробовали клинически: пациенты, которым сшивали роговицу (этот метод используется при лечении ее истончения — кератоконуса), отмечали снижение побочных эффектов.
Каким будет зрение будущего?
Уже сейчас офтальмология достигла поразительных успехов: прежде неизлечимую слепоту можно обратить, а наследственные заболевания побороть, переписав несколько участков генетического кода. В каком направлении будет идти развитие? Попробуем предположить:
Лучше предотвратить, чем лечить. Окулист в смартфоне и нейронная сеть, ставящая диагноз, обещают заметно сократить риск запущенных и едва излечимых болезней глаз. Дополненная реальность (AR) позволит распространять медицинские знания в игровой и необременительной форме. Уже сейчас есть приложения AR, моделирующие последствия катаракты и глаукомы. Знание, как известно, сила. Заменить, если нельзя вылечить. Киборгизация — это ключевой медицинский тренд. Нынешние разработки хороши, но они реконструируют зрение лишь отчасти, позволяя различать размытые контуры. В ближайшие 10 лет технология будет идти по пути повышения качества изображения и детализации. Важная задача — избавиться от носимых компонентов: камеры, очков, кабеля. Имплант должен стать мягче и, можно сказать, дружелюбнее для тканей человека, чтобы не ранить их. Вероятно, чипы без внешних вспомогательных элементов, вживляемые прямо в мозг — это самая перспективная ветка киборгизации зрения. Дешевле и доступнее: 150 тысяч долларов за устройство пока делают бионические глаза очень далекими от рынка и недосягаемыми для большинства больных. Следующий шаг — сделать их максимально доступными. Восстановление за часы: вживление чипов, коррекция сетчатки и даже исправление ДНК требуют хирургического вмешательства. Оно оставляет резь, жжение, фантомные боли и другие неприятные следствия. Препараты будущего будут регенерировать поврежденные ткани за часы. Фантастическое зрение для всех: мгновенный снимок с помощью глаза и сетчатка, подключенная к интернету, только сейчас выглядят как научная фантастика.
Источник

![]()
Рис.1.Культивированные iPS-клетки через 72 дня эксперимента. Слои фоторецепторов (красный цвет), нейронов (синий) и ганглиозных клеток (зелёный) аналогичны тем, что формируются в настоящей сетчатке по мере её развития (фото University of Wisconsin-Madison).[2]
Создание искусственной сетчатки глаза человека — в результате 72 дней эксперимента создания перепрограммированных iPS-клеток (см. рис.1., Фиг. Ф), где слои фоторецепторов (красный цвет), нейронов (синий) и ганглиозных клеток (зелёный) аналогичны тем, которые формируются в настоящей сетчатке в процессе её развития.[3]
[править] Введение
Исследователи из американской компании «Клеточная Динамика International» и Университета Висконсина вырастили относительно зрелую сетчатку глаза, воспользовавшись в качестве исходного материала лимфоцитами (или циркулирующими стволовыми клетками крови) и клетками кожи, взятыми от донора человека. Эта биомедицинская технология имеет большие перспективы, ибо она исключает проблему тканевой несовместимости при трансплантации донорского материала реципиенту. В перспективе пациенту из его же клеток вырастят часть глаза, которая пока в теории способна будет заменить поврежденную. Фактически пересадка сведется к аутотрансплантации. Сначала полученные клетки в лабораторных условиях перепрограммировали, превратив в так называемые индуцированные плюрипотентные стволовые клетки (iPScells), а затем в специальной среде внутри биореактора, под воздействием факторов дифференцировки в iPS клетках запустилась генетическую программу развития рецепторного аппарата глаза, и бесформенная масса клеток образовала органотипичную структуру — несколько слоёв сетчатки. Во внешнем слое клетки превратились в фоторецепторы, в среднем и внутреннем — в нейроны сетчатки и ганглиозные клетки соответственно. Важным открытием стала способность этой разновидности стволовых клеток в управляемых учеными условиях не только делиться и увеличивать свое количество, но и вступать в эффективные взаимодействия, новообразованные нейроны оказались способны отращивать аксоны, дендриты и формировать синапсы, с помощью которых клетки смогли начать процесс обмена информацией.[4]
[править] История
Фред Гейдж (Fred Gage), руководитель Лаборатории генетики Института Салка обнаружил, что если из мозга подопытной крысы извлечь стволовые клетки и пересадить их в нормальный здоровый глаз, то с с ними ничего происходить не будет. Но, если кусочек мозговой ткани, содержащий стволовые клетки, пересадить в разрушенную сетчатку глаза крысы, то судьба пересаженных клеток меняется. Гейдж предположил, что пересаженные стволовые клетки головного мозга начинают превращаться в нейроны сетчатки, причем эти нейроны активно выпускают отростки — аксоны, которые врастают в зрительный нерв и начинают передавать зрительный сигнал в мозг. Возможно, что при повреждении сетчатки глаза вырабатываются какие-то биологически активные вещества (возможно факторы роста), которые стимулируют нейрогенез сетчатки. Тем не менее точный механизм обнаруженного явления Гейдж не смог обьяснить.
Доктор Г. П. Лопашев, эмбриолог, доктор биологических наук, профессор Института биологии гена РАН сумел объяснить, как регенерирует сетчатка в подобных условиях эксперимента на 50 лет раньше исследований Фреда Гейджа на другой аналогичной экспериментальной модели.
Известно, что у взрослых лягушек сетчатка глаза не способна самостоятельно регенерировать клетки после любого значительного повреждения. Пигментный эпителий глаза не способен к пролиферации (разрастание ткани организма путём размножения клеток делением), а без сетчатки этот эпителий не может участвовать в ее восстановлении. Однако, если в эксперименте удалить сетчатку, и при этом оставить слой пигментного эпителия неповрежденным, то после аллогенной трансплантации (описания трансплантата, полученного от донора того же биологического вида, что и реципиент) в место дефекта тканей глаза мелкого кусочка сетчатки, забранного у головастика, пигментный эпителий активируется, дедифференцируется и превращается в новую сетчатку, которая полностью восстанавливает зрительную функцию глаза. При этом сама пересаженная чужая нервная ткань в регенерации не участвует и удаляется организмом (рассасывается) из глаза. Этот пример регенерации — частный случаем открытого русским профессором Л. В. Полежаевым способа регенерации путем индукции.
[править] Известный специалист по выращиванию сетчатки директор Дэвид Гамм
![]()
Рис.3. Дэвид Гамм (David Gamm) директор Глазного Исследовательского института при Университете Висконсин офтальмолог.
Дэвид Гамм (David Gamm) директор Глазного Исследовательского института при Университете Висконсин офтальмолог, всемирно известный специалист по выращиванию сетчатки из стволовых клеток человека считает, что несмотря на огромные технические сложности по вживлению такой биоисскуственной сетчатки в глаз и непонятные пока перспективы врастания отростков клеток сетчатки в мозг для передачи зрительного сигнала, а также сама возможность вырастить в лаборатории сетчатку из клеток крови больного вселяют не малый оптимизм. Технология создания искусственной сетчатки глаза человека привлекает сравнительной простотой получения исходного клеточного материала и абсолютной гистологической совместимостью. Тем не мене, замена сетчатки глаза практически полностью восстановит цветное зрение человека.[5]
[править] См. также
- Сетчатка глаза
- Бионический глаз человека
- Трихроматизм (цветное зрение)
- Цветное зрение)
[править] Источники
Источник
В МФТИ на основе машинного обучения создают систему, которая будет сама отбирать и выращивать ткани для трансплантации сетчатки глаза. В ее основе самое простое применение искусственного интеллекта, имеющееся даже в смартфонах, — распознавание изображений. Нейросети определят, какие культуры стволовых клеток развиваются правильно и могут быть пригодны для операции. Такой подход поможет оптимизировать и существенно удешевить создание искусственных сетчаток в будущем. Пока целиком вырастить и пересадить пациенту искусственный орган не смогли нигде в мире — это очень долго и дорого.
Клеточный отбор
Сетчатка глаза выполняет простейшие математические операции со световыми сигналами. Результаты этой первичной обработки изображения отправляются в мозг. Нарушение регуляции выведения из глазного яблока излишней жидкости приводит к ее накоплению и повышению внутриглазного давления. Следствием становится глаукома — поражение сетчатки, в частности, потеря специальных клеток (ганглионаров). Создание искусственной сетчатки позволит заменить поврежденные участки. Другими методами вылечить эту патологию на сегодняшний момент невозможно. Поэтому во всем мире технологиям создания пригодного для пересадки в человеческий глаз материала уделяют огромное внимание.
Биоинформатики лаборатории геномной инженерии МФТИ совместно с партнерами из Гарварда разработали алгоритм и систему принятия решения о пригодности выращенной сетчатки и возможности ее трансплантации. Ученые также создают технологию получения искусственной сетчатки глаза из индуцированных стволовых плюрипатентных клеток (ИПСК). Их можно использовать как строительный материал для различных тканей человека.
В МФТИ вырастили десятки тысяч искусственных сетчаток и поэтапно изучили их развитие. Чтобы правильно обучить нейросеть, ученые накопили огромный массив данных о том, какие образцы развивались правильно, а какие нет.
— С помощью компьютерного зрения система сравнивает потенциальные сетчатки с предложенной качественной выборкой. Для этого мы используем генетически модифицированные ИПСК с флуоресцентным белком — определенным геном, который вводится в клеточную линию и активизируется, только когда сетчатка развивается правильно, — пояснил механизм работы системы руководитель лаборатории геномной инженерии МФТИ Павел Волчков. — Клетки светятся зеленым или красным цветом, когда превращаются в подходящие для выращивания сетчатки культуры, а мы фиксируем это излучение с помощью сканирующего микроскопа. Машина реагирует на подсвеченные образцы и делает снимки морфологической структуры в нескольких срезах.
На следующем этапе искусственный интеллект оценивает сетчатки уже без излучающего свет белка. Это важно, потому что пересадить человеку трансплантат с мутацией в генах нельзя. Поэтому искусственный интеллект обучили также анализировать обычные черно-белые изображения структуры будущих сетчаток, выращенных без генных изменений.
На пути к полной пересадке
Как пояснил Павел Волчков, создать из ИПСК структуру, подобную сетчатке глаза, впервые смогли в Японии. На настоящий момент Британия и США также переходят в фазу клинических испытаний такого трансплантата. Больным с серьезными нарушениями зрения пересаживают выращенные в лаборатории образцы, но это пока не сетчатка целиком, а ее фрагмент в виде заплатки. Российская разработка станет важным шагом на пути к пересадке более значительной части сетчатки, чего пока не делают нигде в мире.
Профессор Петр Баранов из Гарварда, с которым сотрудничает лаборатория геномной инженерии МФТИ, занимается еще одной важной задачей на пути к созданию искусственной части глаза. Он выращивает компонент сетчатки, участвующий в передаче сигнала в визуальный центр мозга. Его будут использовать для восстановления оптического нерва, например, при глаукоме. Это важнейшая работа, так как при нарушении функционирования нерва пересадка искусственной сетчатки не поможет человеку, потерявшему зрение.
Лекарственная терапия, в частности нейропротекторы, которые применяют в настоящее время при повреждениях сетчатки, способны лишь замедлить дегенеративные процессы. Однако они не могут полностью излечить и восстановить зрение, потерянное в результате таких заболеваний, как возрастная макулодистрофия, глаукома или диабетическая ретинопатия, сообщила «Известиям» ведущий научный сотрудник Инжинирингового центра микротехнологии и диагностики СПбГЭТУ «ЛЭТИ» Татьяна Зимина.
— Поэтому исследования в области применения стволовых клеток для замещения клеток сетчатки обещают появление первых эффективных средств для применения в клинической практике, — отметила она.
Директор НИЦ офтальмологии РНИМУ им. Н.И. Пирогова Христо Тахчиди уверен, что разработка российский ученых — важный шаг на пути к пока еще далекому будущему медицины.
— Эта важная и интересная работа, которая приближает нас к созданию искусственной сетчатки. Однако нужно понимать, что после отбора клеточных конструктов нужно их пересадить. Затем проследить, как организм человека реагирует на трансплантат, изучить возможные эффекты. А это вопрос будущего офтальмологии, — сказал эксперт.
В дальнейшем исследователи планируют объединить алгоритм по отбору качественных основ для будущих сетчаток с роботизированным решением, которое позволит оптимизировать и удешевить процесс их выращивания. Отбор и производство можно будет поставить на поток. Сейчас выращивание сетчатки — долгий и трудоемкий процесс, который занимает от 30 до 50 недель. Также он очень затратный: образцы делают в большом количестве — тысячами, чтобы из них отобрать всего несколько лучших. Затем уже из них ученые смогут отыскать один единственный пригодный для пересадки экземпляр.
Новая технология отбора клеточных линий позволит сократить стоимость траснплантата на порядок, а время изготовления — примерно вдвое. Сейчас этот процесс стоит около $100 тыс. и занимает до 50 недель. Однако, как отмечают ученые, речь пока идет только о лабораторных исследованиях.
Источник