Эписклеральное пломбирование сетчатки что это
Эписклеральное пломбирование является основным методом лечения ОС. Этот вид пломбирования получил широкое распространение из-за своей простоты, безопасности и эффективности. Чаще всего при этом методе используют в качестве пломбирующего материала мелкоячеистую силиконовую губку [2, 18, 95, 147, 160]. При эписклеральном пломбировании в зависимости от объема вдавления и расположения пломб различают радиальное, секторальное и круговое вдавление склеры [21].
Радиальное пломбирование
При радиальном пломбировании операция начинается с разреза конъюнктивы. Разрез нужно производить в 3-4 мм от лимба в том квадранте, где обнаружен разрыв сетчатки. Выделяют и берут на швы-держалки две прямые мышцы. Следующим этапом является локализация проекции разрыва сетчатки на склеру. Локализацию следует производить с помощью непрямой бинокулярной офтальмоскопии. При офтальмоскопии необходимо видеть разрыв и надавливать на склеру кончиком пинцета в зоне разрыва.
Вдавливаемый участок хорошо виден при офтальмоскопии в виде сероватого бугорка. Смещая пинцет и захватывая и вдавливая соседние участки, необходимо добиться, чтобы вдавливаемый участок располагался точно над разрывом (рис. 4.1). Участок на склере отмечается либо маркером, либо с помощью диатермокоагуляции. После того как разрыв сетчатки локализован, нужно провести криокоагуляцию или диатермокоагуляцию зоны разрыва (рис. 4.2). Для того чтобы получить надежную ретинопексию по всей окружности разрыва, необходимо контролировать проведение этого этапа офтальмоскопически.
При эписклеральном пломбировании пломба фиксируется к склере матрасными швами (рис. 4.3). В качестве шовного материала лучше всего использовать мерсилен 4-0 с атравматичной режущей иглой. Стабильность фиксации пломбы, степень ее вдавления и, стало быть, ее эффективность целиком зависят от качества наложения шва.
Шов должен проходить в слоях склеры не менее чем на три четверти ее толщины (рис. 4.4). Расстояние между склеральными участками шва должно быть на 3-4 мм больше диаметра пломбы. Важна также не только глубина шва, но и его ширина. Шов необходимо проводить в слоях склеры не менее 4-5 мм(рис. 4.5). При невозможности положить достаточно надежный шов, например при истонченной склере, его следует продублиро вать. Некачественное наложение шва приводит к смещению пломбы, ее экструзии и рецидиву отслойки сетчатки [158].
Пломба выбирается в зависимости от величины разрыва. Ее размер должен в 1,5-2 раза быть больше разрыва. Пломба укладывается под швом так, чтобы ее центр располагался точно над разрывом(рис. 4.6). При затягивании швов ассистент надавливает на пломбу, вызывая ее сжатие и вдавление в стенку глаза. Степень затягивания шва не должна быть чрезмерной, так как слишком туго затянутый шов может прорезаться в раннем послеоперационном периоде. С другой стороны, очень слабый шов фиксирует пломбу ненадежно, и она может сместиться.
Адекватно подшитая пломба должна быть погружена в склеру на 1/2 своей толщины. Как слишком глубокое вдавление, так и недостаточно глубокое могут быть малоэффективными. При радиальном пломбировании дренаж субретинальной жидкости, как правило, не требуется [162]. После подшивания пломбы проводится обязательный офтальмологический контроль за положением вала вдавления. Операция завершается наложением шва на конъюнктиву и субконъюнктивальным введением растворов антибиотиков и дексаметазона.
Секторальное пломбирование
Секторальное пломбирование показано при нескольких рядом расположенных разрывах, при гигантских разрывах и отрывах от зубчатой линии, то есть в тех случаях, когда вал вдавления должен быть более выраженным и протяженным. В зависимости от величины и локализации разрывов выделяются и берутся на швы-держалки 2 или 3 прямые мышцы. При локализации гигантских разрывов и отрывов необходимо определять положение краев разрыва и в соответствии с этим проводить криокоагуляцию склеры и наложение швов. При секторальном пломбировании пломба располагается концентрично к экватору глаза, соответственно этому накладываются и швы (рис. 4.7).
При локализации больших разрывов и отрывов необходимо последовательно отмечать на склере проекцию верхнего и нижнего краев разрыва, а также место проекции заднего края сетчатки в зоне максимальной ширины разрыва. При отрывах от зубчатой линии до 100-120° без заворота края сетчатки секторальное пломбирование дает неплохие результаты. При локализации отрыва должны быть отмечены его начало и конец, а также задний край разрыва в 2-3 местах [148].
В соответствии с отметками на склере проводится коагуляция. Коагуляты должны проходить вокруг разрыва на 4-5 мм шире его краев (рис. 4.8). Чем больше разрыв, тем шире должна быть зона его коагуляции.
В случаях, когда разрывы расположены вблизи от зубчатой линии или имеются отрывы, зону коагуляции следует располагать в виде дуги, охватывающей разрыв. Края этой дуги должны быть обращены к лимбу и начинаться в 6 мм от него (рис. 4.9).
Зону разрыва или отрыва, которую сетчатка при прилегании не может закрыть, коагулировать не нужно. Любая коагуляция, а особенно криокоагуляция открытого пигментного эпителия, приводит к выходу клеток эпителия в полость СТ, оседанию этих клеток на поверхности сетчатки и задней гиалоидной мембране. Такая миграция клеток пигментного эпителия является одной из основных причин развития витреоретинальной пролиферации [78].
Иногда коагуляция должна проходить под прямыми мышцами. При этом хирург сдвигает мышцу тенотомическим крючком, а ассистент осуществляет натяжение шва-держалки в противоположном направлении так, чтобы глазное яблоко оставалось на месте. Таким образом, склера под мышцей становится доступной для проведения криокоагуляции или диатермокоагуляции (рис. 4.10). При необходимости процедура повторяется с другой стороны мышцы.
После проведения коагуляции на склеру в зоне разрыва накладываются матрасные швы мерсиленом 4-0. Шов проводится на три четверти толщины склеры концентрично лимбу. Количество матрасных швов зависит от величины пломбы. Размер пломбы, ее диаметр и длина выбираются в зависимости от величины разрыва или отрыва. При небольших пломбах, занимающих до 1/2 квадранта, бывает достаточно наложения двух швов (рис. 4.7). При пломбах большей величины требуется наложение трех, четырех и более швов. В случае необходимости пломба проводится под прямой мышцей (рис. 4.11).
При секторальном вдавлении большей протяженности необходимо выпускание субретинальной жидкости. Важным моментом является выбор места для пункции субретинального пространства. Обычно пункцию делают в области наибольшей высоты отслоенной сетчатки. Дренаж нельзя делать вблизи вортикозных вен. Следует помнить, что в сосудистой оболочке вортикозная вена начинается ампулой, ранение которой может вызвать тяжелое кровотечение. Выпускание СРЖ в горизонтальных меридианах связано с риском повреждения задних длинных цилиарных артерий и нервов. После того как выбрано безопасное место для пункции, одноразовым лезвием производится сквозная склеротомия длиной 1,5-2 мм. Разрез тупо расширяют так, чтобы при большом увеличении операционного микроскопа можно было видеть сосудистую оболочку. Под значительным (16-20-кратным) увеличением крупные сосуды хориоидеи видны, и прокол можно сделать, не повреждая их (рис. 4.12). Если же это сделать трудно, разрез склеры необходимо продлить, чтобы выйти на зону, где нет крупных сосудов [18].
При проведении перфорации хориоидеи нужно максимально уменьшить давление на глазное яблоко. Диаметр перфорационного отверстия должен быть минимальным для того, чтобы истечение СРЖ было медленным и постепенным. Быстрая, фонтанирующая эвакуация жидкости через большое отверстие может привести к подтягиванию и ущемлению сетчатки (рис. 4.13). Кроме того, резкая гипотония, вызванная слишком активным дренажом СРЖ, может быть причиной тяжелого кровотечения из сосудов радужки, цилиарного тела и хориоидеи.
Сразу после дренажа СРЖ нужно начать затягивание матрасных швов, фиксирующих пломбу. Последовательное затягивание швов над пломбой приводит к прогибанию стенки глаза под пломбой внутрь и формирует равномерное вдавление (рис. 4.14). После затягивания последнего шва необходимо провести офтальмоскопический контроль за правильностью положения пломбы. Пломба должна располагаться точно над разрывом сетчатки. Обращают внимание на полноту удаления субретинальной жидкости [2, 21].
В тех случаях, когда СРЖ удалена полностью, а затягивание швов привело к повышению ВГД, необходим контроль за состоянием сосудов сетчатки и зрительного нерва. Если произошла окклюзия сосудов сетчатки, необходимо принять все меры для снижения тонуса. С этой целью нужно выпустить жидкость из передней камеры глаза, сделав парацентез (рис. 4.15). Только после того, как кровообращение в сетчатке и зрительном нерве нормализовано, можно закончить операцию. Она заканчивается наложением узловатого шва на склеральный разрез для выпускания СРЖ и непрерывного шва на разрез конъюнктивы.
Круговое пломбирование
В тех случаях, когда имеются множественные разрывы в нескольких квадрантах или обширные зоны периферической дегенерации сетчатки с единичным разрывом, а также есть выраженные тракции СТ на сетчатку, показано круговое вдавление склеры (циркляж) (рис. 4.16).
Для выделения прямых мышц и обнажения склеры проводится лимбальная перитомия конъюнктивы с двумя послабляющими разрезами длиной 8 мм в косых меридианах (рис. 4.17). Конъюнктива и тенонова капсула отсепаровываются и сдвигаются назад, освобождаются все четыре прямые мышцы [142]. Под прямыми мышцами проводятся швы-держалки, которые позволяют ротировать глазное яблоко в нужном направлении, а также фиксировать его. Локализацию проекции разрывов на склеру проводят под офтальмоскопическим контролем. В соответствии с нанесенными на склеру отметками в зоне разрывов нужно сделать криокоагуляцию. Состояние коагулятов следует контролировать с помощью непрямой бинокулярной офтальмоскопии. Коагуляты проявляются на сетчатке в виде легкого побеления. Они должны надежно окружать разрыв со всех сторон (рис. 4.8). Если разрывы расположены вблизи от зубчатой линии, целесообразно проведение отграничивающей коагуляции в виде дуги, охватывающей разрыв или разрывы сзади(рис. 4.9). Коагуляты не должны быть очень слабыми. При недостаточной коагуляции хориоретинальная адгезия может оказаться неэффективной. С другой стороны, чрезмерная коагуляция приводит к атрофии сосудистой оболочки и сетчатки и усилению витреальных тракций.
После того как произведена надежная криокоагуляция зоны разрывов, приступают к наложению матрасных швов на склеру. Для кругового вдавления обычно достаточно одного матрасного шва в каждом квадранте. Однако если имеются значительные истончения склеры, необходимо положить в каждом квадранте по два шва. Швы должны располагаться на одинаковом расстоянии от лимба так, чтобы проведенная под ними пломба проходила без изгибов и точно над разрывами сетчатки. Наложение швов необходимо делать под большим увеличением микроскопа с тем, чтобы провести шов на достаточной глубине в слоях склеры (не менее чем 3/4 толщины) и не перфорировать стенку глаза (рис. 4.4). Перфорация может привести к кровотечению из сосудов хориоидеи, а в тех случаях, когда шов накладывается в той зоне, где сетчатка прилежит, возможно ее повреждение. Использование большого увеличения позволяет накладывать швы более точно и предупредить возможные осложнения [18]. После наложения швов во всех четырех квадрантах циркляжную пломбу последовательно проводят под швами и прямыми мышцами (рис. 4.18). Только тогда, когда пломба проведена под всеми матрасными швами и под всеми прямыми мышцами, выполняют дренаж СРЖ. Выпускание СРЖ необходимо при круговом вдавлении не только для того, чтобы сблизить оболочки, но и для того, чтобы снизить ВГД. Гипотония позволяет, затягивая швы, получать достаточно выраженное вдавление. При затягивании швов необходимо следить, чтобы они не были перетянуты и не деформировали эластичную пломбу. Слишком туго затянутые швы могут прорезаться, что приводит к смещению пломбы (рис. 4.19). В то время как хирург затягивает очередной шов, ассистент подтягивает пломбу (рис. 4.20). Этот прием позволяет регулировать степень вдавления — активное растягивание пломбы увеличивает высоту вала вдавления. Ослабление натяжения приводит к уменьшению вала. После того как затянут последний шов, концы пломбы необходимо сшить между собой матрасным швом (рис. 4.21). Дренажное отверстие закрывается узловым швом. Конъюнктиву стягивают над пломбой к лимбу, накладывая узловые швы на послабляющие разрезы (рис. 4.22).
Круговое вдавление наиболее эффективно снимает тракции СТ, если оно проводится в области его основания. Именно здесь чаще всего и возникают разрывы сетчатки. Если же разрыв расположен ближе к центру, над ним целесообразно сделать дополнительное радиальное вдавление. Такая комбинация кругового и радиального вдавления позволяет блокировать центрально расположенный разрыв и значительно уменьшить тракции со стороны СТ (рис. 4.23).
При эписклеральном пломбировании фиксация пломбы осуществляется с помощью швов. Это значительно упрощает технику, сокращает время операции, снижает количество осложнений. При эписклеральном пломбировании особое значение приобретает качество швов, которые крепят пломбу. Слишком мелко наложенные швы могут легко прорезаться, что приведет к смещению, а иногда и к экструзии пломбы. Большие трудности при наложении швов возникают при истончении склеры. В таких случаях приходится накладывать двойные, а иногда и тройные швы. Необходимо отметить, что состояние швов особенно важно в течение первого месяца после операции. За это время над пломбой, если она надежно фиксирована к склере, формируется фиброзная капсула, удерживающая в дальнейшем пломбу.
Источник
 Эписклеральное пломбирование – хирургическая методика лечения отслойки сетчатки, которая заключается во вмешательстве на поверхности склеры – наложении пломб. Целью данной операции является сближение участка отслоенной сетчатки с пигментным эпителием.
Эписклеральное пломбирование – хирургическая методика лечения отслойки сетчатки, которая заключается во вмешательстве на поверхности склеры – наложении пломб. Целью данной операции является сближение участка отслоенной сетчатки с пигментным эпителием.
Ход операции эписклерального пломбирования
Перед проведением операции проводится точное определение место отслойки сетчатки и изготавливается пломба необходимого размера. Основным материалом для изготовления пломб является мягкая силиконовая губка, которая является эластичным и удобным в использовании материалом. Производится разрез конъюнктивы, на склеру накладывается пломба и фиксируется швами. Может быть произведено секторальное, радиальное или циркулярное пломбирование сетчатки, что определяется типом, локализацией отслойки и другими факторами. В случае необходимости выполняется дренирование скопившейся жидкости – ее удаляют через специальное отверстие. Иногда дополнительно требуется введение в полость глаза расширяющего газа. Завершается операция наложением шва на конъюнктиву.
Эффективность
После проведения эписклерального пломбирования сетчатки восстановление зрения происходит в течение 2-3 месяцев, иногда длится до полугода. При наличии близорукости, а также у пациентов пожилого возраста процесс может длиться и дольше. В большинстве случаев после проведения такой операции зрение не восстанавливается полностью; это зависит от степени вовлечения в патологический процесс центральных зон сетчатки, «возраста» отслойки.
Реабилитация
Рекомендации по ограничениям и необходимым мероприятиям послеоперационного периода индивидуальны для каждого пациента и определяются лечащим врачом. К общим рекомендациям относятся следующие:
- Соблюдение режима. Врач может назначить постельный режим, определенное положение головы или другое положение. Обязателен запрет на подъем тяжестей.
- Гигиена. При умывании следует избегать попадания мыла и воды в глаза, при мытье головы ее следует наклонять назад, а не вперед. В случае попадания воды в прооперированный глаз его следует промыть 0,25% раствором левомицетина или 0,02% водным раствором фурациллина.
- Ношение повязки. В течение нескольких дней после операции следует носить повязку, которая защищает глаз от пылевых частиц, а также яркого света. Повязка изготавливается из марли, сложенной в несколько слоев. Менять ее следует не реже раза в сутки.
- Использование глазных капель. Для улучшения процесса заживления, а также профилактики осложнений, в том числе инфекционных, назначаются капли для глаз: дезинфицирующие («Тобрекс», «Флоксал»), противовоспалительные («Индоколлир», «Наклоф»).
- Обязательно регулярное посещение офтальмолога.
Осложнения эписклерального пломбирования
Все осложнения данного оперативного вмешательства разделяют на три группы: осложнения раннего, позднего послеоперационного периода и неудачное пломбирование.
К осложнениям раннего послеоперационного периода относятся:
- инфицирование в области раны и близлежащих тканей;
- дисбаланс глазодвигательных мышц;
- отслойка сосудистой оболочки;
- повышение внутриглазного давления;
- опущение верхнего века вследствие растяжения мышц.
К осложнениям позднего послеоперационного периода относятся:
- обнажение импланта и его инфицирование;
- изменение рефракции в направлении близорукости;
- изменения в области макулы – образование микрокист, мембран, очагов дегенерации;
- формирование катаракты.
В случае неудачного пломбирования возможна повторная отслойка сетчатки, отсутствие плотного прилегания ее отслоенного участка.
Видео операции эписклерального пломбирования сетчатки
Цена эписклерального пломбирования
Стоимость данного вмешательства зависит от конкретной клиники, а также включенных процедур, в том числе диагностики.
Клиники, где проводится эписклеральное пломбирование сетчатки
Отзывы после операции
Операция эписклерального пломбирования сетчатки и послеоперационный период у каждого человека индивидуальны, однако Вы можете ознакомиться с отзывами пациентов, которым было проведено такое лечение, или описать свои собственные впечатления.
Источник
Отслоение сетчатой оболочки — это опасное заболевание, которое может привести к полной утрате зрения. Лечится оно с помощью различных методов, выбор которых зависит от медицинских показаний. Один из них — эписклеральное пломбирование сетчатки. Узнаем, когда назначается эта операция и как она проходит.
Как и зачем пломбируют сетчатку?
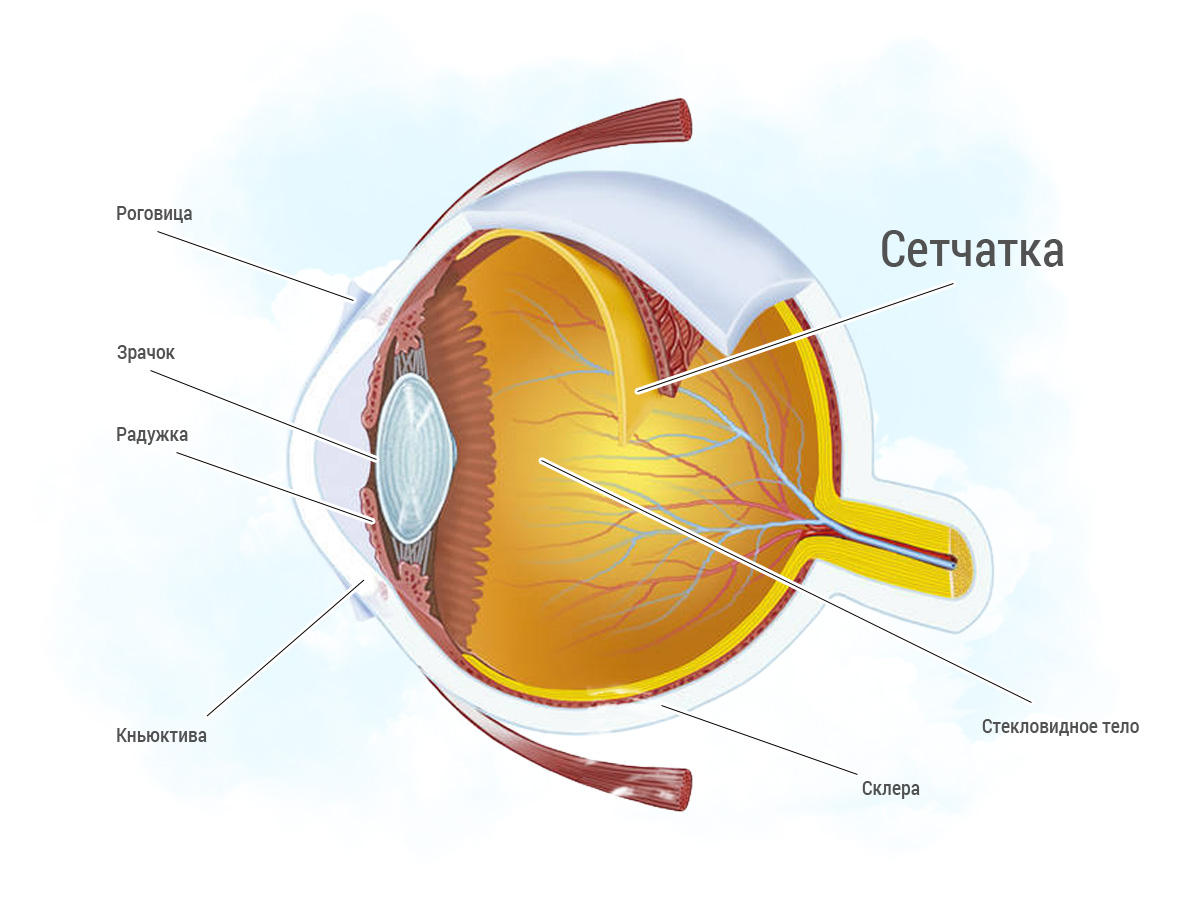
Сетчатка представляет собой внутреннюю оболочку глаза, которая играет важнейшую роль в обеспечении зрения. Именно на ней собираются световые лучи после преломления. Сетчатая оболочка является самой тонкой структурой глазного яблока. Она прилегает к сосудистой стенке с внешней стороны и к стекловидному телу с внутренней. Размер сетчатки у взрослого человека составляет примерно 22 мм в диаметре и покрывает 72% площади глаза изнутри. В самом центре сетчатой оболочки располагается макула, а рядом с ней — диск зрительного нерва. Также в этой области находятся светочувствительные пигменты, отвечающие за преобразование первичной информации.
Свет после преломления хрусталиком и роговицей падает на внутреннюю оболочку, откуда по зрительному нерву соответствующие импульсы направляются в мозг. Благодаря этому мы видим. Любые повреждения сетчатки неизбежно приводят к ухудшению зрения. Отслоение внутренней оболочки — одно из опаснейших офтальмологических заболеваний, которое может стать причиной слепоты.
Лечится эта патология оперативно. Один из методов лечения — экстрасклеральное (эписклеральное) пломбирование. Есть и другие методики. Выбор способа устранения отслойки определяют медицинские показания и ряд других факторов. Сначала несколько слов о самой патологии.
Что такое отслоение сетчатки и из-за чего оно возникает?
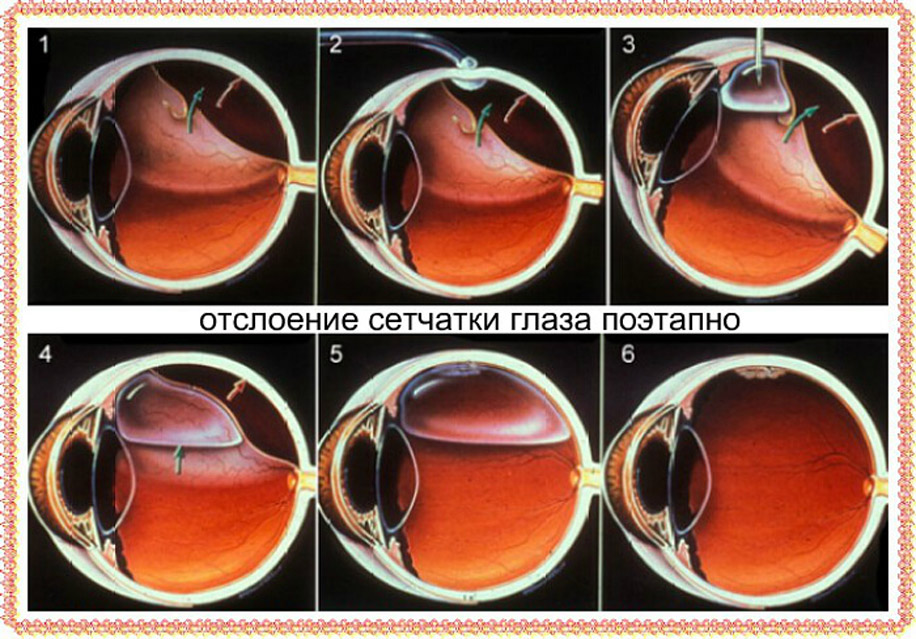
Отслоение сетчатки — это отделение ее от сосудистой оболочки. Связь с кровеносными сосудами утрачивается, в результате чего нарушается кровообращение. Находящиеся во внутренней оболочке фоторецепторы — палочки и колбочки — начинают испытывать недостаток в питательных веществах. Из-за этого возникают различные нарушения зрения. По мере прогрессирования патологии пространство между сосудистой и сетчатой оболочками заполняется жидкостью, что вызывает еще большее отслоение.

Зачастую отслойка внутренней оболочки бывает после ее разрыва, что может быть спровоцировано:
травмой головы или глаза;
поднятием тяжестей;
родами;
воспалительными офтальмопатологиями;
болезнями, сопровождающимися нарушениями кровообращения.
Есть несколько заболеваний, которые повышают риск отслоения сетчатки. Одно из них — сахарный диабет. Он нередко приводит к диабетической ретинопатии, которая характеризуется повреждением сосудов. Это происходит вследствие повышения в крови уровня сахара. Сосудистые стенки становятся хрупкими, ломкими, что вызывает разрыв сосудов и кровоизлияния. Кровь попадает в сетчатку или область перед ней. Из-за этого образуются рубцы и происходит отслоение внутренней оболочки.
Риск развития этого патологического процесса достаточно высок при средней и высокой степени близорукости. При этом дефекте рефракции размер глазного яблока может быть слишком большим (относительно нормы). Сетчатая оболочка находится в постоянном натяжении, в результате чего она постепенно истончается. Ее разрыв может быть спровоцирован даже незначительной травмой или физической нагрузкой.
Еще одна распространенная причина отслоения сетчатки — дистрофия внутренней оболочки. Она возникает из-за отсутствия полноценного ее питания, что бывает при нарушении кровообращения в этой части глазного яблока. Это происходит при катаракте, глаукоме, высокой степени миопии и травмах глаз.
Причина патологии — это важный параметр, который необходимо выявить при диагностике. Он влияет на метод лечения, так как определяет характер развития недуга. Рассмотрим основные симптомы отслоения сетчатки.
Признаки отслойки сетчатой оболочки
Симптоматика определяется формой протекания патологического процесса и его локализацией. Симптомы будут более выраженными, если сетчатка отслоилась в верхней части, так как попавшая в пространство между оболочками жидкость начинает стекать вниз, вызывая еще большее отслоение. Из-за этого зрение падает очень быстро. Если отслойка происходит в нижней части, то признаки патологии более умеренные. Более того, на протяжении долгого времени она может протекать бессимптомно, что намного опаснее.
Общими для различных видов отслоений сетчатки можно считать следующие симптомы:
плавающие точки, «мушки»;
затуманивание зрения;
вспышки, молнии в глазах — фотопсия;
искажение очертаний объектов — метаморфопсия;
тени в поле зрения.
Острота зрения обычно падает к вечеру, а утром оно частично восстанавливается. Это связано с тем, что за ночь часть жидкости между сосудистой и сетчатой оболочками рассасывается.
Отслойка сетчатки может быть дистрофической, травматической, вторичной. В первом случае отслоение возникает после разрыва оболочки. Зачастую данный недуг развивается у пожилых. Причина этого в том, что с годами сетчатка становится менее упругой. При травматической отслойке симптомы могут не давать о себе знать месяцами. Вторичное отслоение сетчатки возникает при глазных заболеваниях инфекционной этиологии и воспалительного характера.
Существуют и другие разновидности рассматриваемой патологии. Она разделяется на виды по локализации и распространенности. В ходе диагностики все эти особенности болезни выявляются. Они становятся основанием для назначения того или иного метода лечения.
Диагностические исследования
Прежде чем будет назначена операция, больной должен сдать анализы и пройти обследование. Лабораторные исследования необходимы при сахарном диабете, заболеваниях печени и некоторых других органов. Также назначаются стандартные офтальмологические методы. Врач проверит остроту зрения и границы его полей. Это делается с помощью визометрии и периметрии. Кроме того, проводится тонометрия, позволяющая измерить внутриглазное давление. Но основные данные о характере патологии офтальмолог получает в ходе биомикроскопии и офтальмоскопии, посредством которых исследуется глазное дно.
В некоторых случаях есть показания к проведению УЗИ, электроретинографии, электроокулографии и электроэнцефалографии. Сдать анализы придется в любом случае, даже если нет сахарного диабета и других системных патологий. Результаты покажут, можно ли пациенту назначить пломбирование сетчатки, иначе придется выбрать другой метод.
Разновидности хирургического вмешательства при отслойке сетчатки
Лечится заболевания с помощью операции. Есть три основные методики:
эписклеральное пломбирование;
баллонирование;
витрэктомия.
При экстрасклеральном баллонировании за глазным яблоком устанавливается баллон, в который через специальный кратер заливается жидкость. Баллон начинает давить на склеральную оболочку. После этого врач лазерным лучом припаивает сетчатку к сосудистой оболочке. Заживление тканей длится примерно 5-7 дней. На протяжении всего этого времени за глазом находится баллон, который впоследствии извлекается.
Также для лечения данной патологии применяется витрэктомия, суть которой заключается в удалении стекловидного тела или его части. Вместо него в глазное яблоко вводится газ, полимер или солевой раствор. Эта процедура, как и все остальные при отслойке сетчатки, проводится с применением лазера.
Экстрасклеральное баллонирование
Это разновидность хирургического лечения отслойки сетчатки, при котором обеспечивается прилегание внутренней оболочки к сосудистой. В ходе операции на склеру устанавливаются фиксирующие ее пломбы. Они изготавливаются из силикона и прикрепляются в зоне отслоения без помощи швов или бесшовным методом. Пломбы давят на склеральную оболочку с обеих сторон, прижимая сетчатку к сосудистой оболочке. Благодаря этому удается восстановить кровоснабжение и питание глаза кислородом.
Ход операции
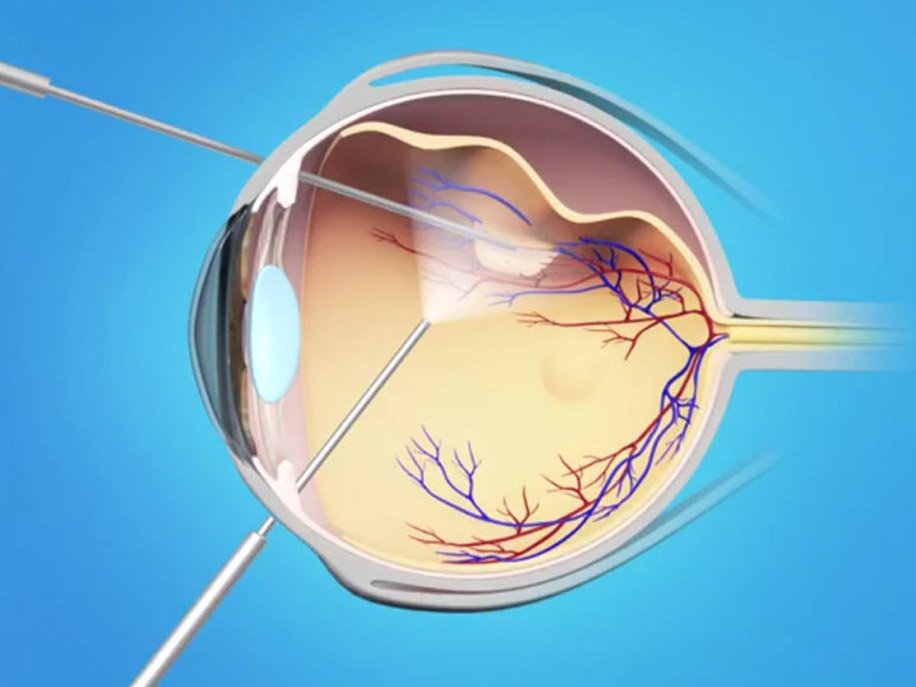
Пломбирование выполняется радиальным, секторальным или круговым способом, что определяется локализацией и масштабом отслойки. Пломбы изготавливаются по результатам диагностики. Непосредственно лечение начинается с инстилляции анестезирующих капель. После этого хирург разрезает соединительную оболочку глаза, конъюнктиву и вводит через разрез пломбы. Они крепятся на склере швами или бесшовным способом. Попутно из глаза выводится субретинальная жидкость. На конъюнктиву накладывают швы, а в глаза закапывается офтальмологический раствор с антибактериальным действием.
Реабилитация
Послеоперационный период во многом зависит от того, насколько правильно будет пациент следовать предписаниям врача. Перечислим стандартные советы специалистов людям, которые перенесли операцию по эписклеральному пломбированию:
Носите повязку на глазу. Необходимо беречь его от яркого света, пыли и других инородных предметов. Стерильную марлевую повязку нужно менять каждый день.
Откажитесь от физических нагрузок. В первые несколько недель придется отказаться от физкультуры. Особенно опасно поднимать тяжести. Это противопоказано и после восстановления, если причина отслойки — сильная близорукость.
Не используйте компьютер и гаджеты. Нагрузку на глаза также придется снизить, она может спровоцировать рецидив.
Защищайте глаз от воды и мыла. Нужно закапывать глазные капли. Мыть прооперированное глазное яблоко опасно. В него могут попасть бактерии.
Посещайте врача. Прийти на осмотр рекомендуется на следующий день после процедуры. Офтальмолог определит даты осмотров, пропускать которые нельзя.

Восстановление длится 2-3 месяца. У некоторых людей — полгода. В течение всего этого времени постепенно возвращаются зрительные функции. Длительность реабилитационного периода определяется возрастом пациента и характером повреждений.
Если не следовать предписаниям врача, могут возникнуть осложнения:
инфицирование тканей глаза;
нарушение работы глазных мышц;
отслойка сосудистой оболочки;
птоз верхнего века;
повышение внутриглазного давления;
обнажение импланта;
макулопатия;
катаракта;
прогрессирование близорукости;
повторное отслоение.
Развиваются они редко, но пациентам после отслойки сетчатки следует чаще бывать у окулиста, чтобы вовремя обнаружить осложнения или рецидив.
Источник