Эндотелиальная дистрофия роговицы что это
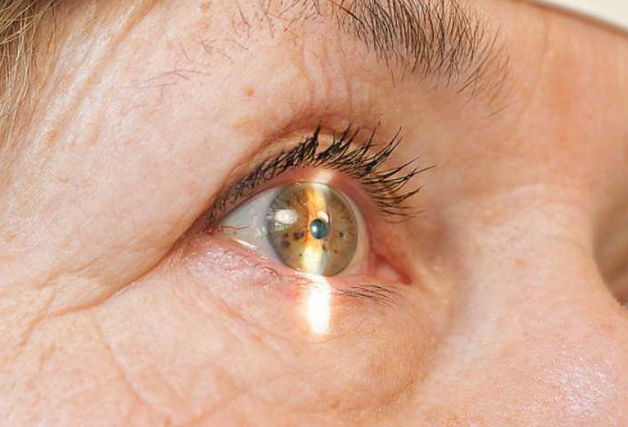
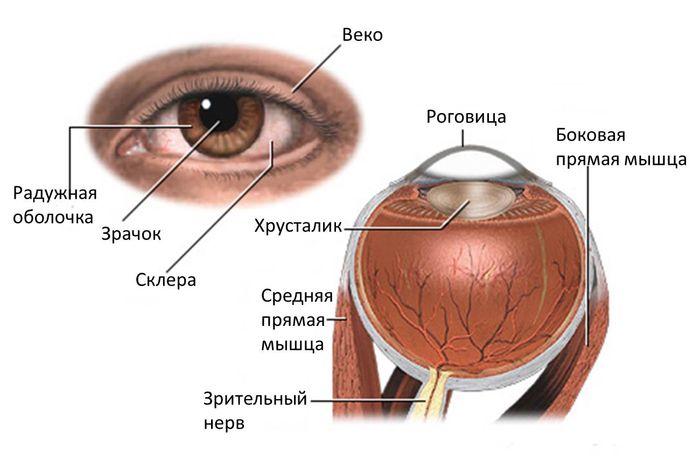
Эндотелиальная дистрофия роговицы – это заболевание органа зрения, причиной которого является отмирание клеток заднего эпителия роговой оболочки. Клинически проявляется снижением остроты зрения в утреннее время, фотофобией, гиперемией, повышенным слезотечением, болевым синдромом. Диагностика эндотелиальной дистрофии роговицы включает в себя проведение наружного осмотра, конфокальной микроскопии, биомикроскопии, пахиметрии, визометрии. Симптоматическая терапия основывается на инстилляции гипертонических солевых растворов. Хирургическая тактика – проведение сквозной или послойной кератопластики.
Общие сведения
Эндотелиальная дистрофия роговицы, или дистрофия Фукса – это патологическое состояние в офтальмологии, характеризующееся нарушением трофики с последующей дегенерацией роговой оболочки. Первое описание первичной эндотелиальной дистрофии роговицы было представлено австрийским ученым Э. Фуксом в начале ХХ века. Исследователь считал, что патология развивается вследствие нарушения регионального кровоснабжения или иннервации, гормонального дисбаланса.
Заболевание может быть первичным или вторичным, ранним или поздним. При раннем варианте эндотелиальную дистрофию роговицы можно диагностировать у детей до 3 лет. Клиника позднего варианта наблюдается у пациентов в возрасте старше 45 лет. Ранние дистрофии с одинаковой частотой встречаются среди мужчин и женщин. Поздняя форма заболевания более распространена среди лиц женского пола.
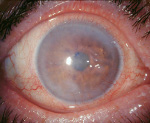
Эндотелиальная дистрофия роговицы
Причины
Первичная эндотелиальная дистрофия роговицы – это генетически детерминированное заболевание. Установлен аутосомно-доминантный тип наследования с неполной или высокой пенетрантностью. При ранней форме возникает мутация гена COL8A2, при поздней – SLC4A11 или ZEB1. В то же время, у 50% пациентов болезнь развивается спорадически.
Реже триггером выступает дисфункция митохондрий эндотелиоцитов, что ведет к их недостаточности. Патологический процесс локализируется во внутреннем слое роговой оболочки, эндотелиоциты которого в последующем не могут делиться и регенерировать. Этиологической роли факторов внешней среды и системных патологий в развитии данного заболевания не установлено.
Наиболее распространённая причина возникновение вторичной эндотелиальной дистрофии роговицы – травматическое повреждение органа зрения. Ятрогенный фактор реализуется при проведении оперативного вмешательства. Хроническое течение кератита при отсутствии своевременного лечения способствует дегенерации роговой оболочки, что обусловлено повреждением эндотелия. При данной патологии воспалительный процесс является не этиологическим фактором, а лишь предпосылкой к развитию эндотелиальной дистрофии роговицы у генетически скомпрометированных лиц.
Патогенез
Компенсаторная гиперфункция эндотелиоцитов при прогрессировании заболевания не может обеспечить выведение избытка жидкости и поддержание прозрачности роговицы. Это связано с пропотеванием водянистой влаги передней камеры глаза через дефекты в эндотелии в строму роговой оболочки. Выраженная отечность приводит к эндотелиальной дистрофии роговицы. При распространении отека на наружный слой возникает буллезная кератопатия. Проведение оперативных вмешательств на роговой оболочке в связи с выраженным истончением эндотелия часто осложняется отеком, что усугубляет деструктивные процессы.
Симптомы дистрофии роговицы
С клинической точки зрения выделяют первичную и вторичную формы дистрофии Фукса. Первичное поражение роговой оболочки является врождённым. Первые проявления ранней дистрофии обнаруживаются при рождении или в раннем детском возрасте, но этот тип заболевания встречается крайне редко. Поздний вариант первичной эндотелиальной дистрофии Фукса чаще развивается у лиц после 45 лет. Для данного типа патологии характерно бинокулярное, но асимметричное течение. Вторичная дистрофия – это приобретённое заболевание, при котором наблюдается монокулярное поражение.
В зависимости от степени тяжести патологии клиника эндотелиальной дистрофии роговицы может характеризоваться латентным течением или проявлениями буллезной кератопатии. Симптомы заболевания медленно прогрессируют, поэтому с момента появления первых признаков до формирования развернутой клинической картины может пройти около 20 лет.
Первая стадия
На первой стадии эндотелиальной дистрофии роговицы морфологические изменения затрагивают только центральные отделы роговой оболочки. При этом появляются специфические коллагеновые образования (гутты) каплевидной, бородавчатой и грибовидной формы. Жалобы отсутствуют. Единственным симптомом заболевания является незначительное снижение остроты зрения в утреннее время.
Вторая стадия
На второй стадии количество эндотелиоцитов уменьшается, развивается отек роговицы, появляются одиночные буллы. Ощущение инородного тела сменяется снижением чувствительности роговой оболочки из-за дегенерации нервных окончаний. Специфические симптомы этой стадии эндотелиальной дистрофии роговицы представлены фотофобией, гиперемией глаз, снижением остроты зрения в утреннее время с последующим восстановлением к вечеру. Это связано с тем, что из-за сомкнутых глаз в период сна должным образом не осуществляется испарение влаги с роговой оболочки, что приводит к депонированию жидкости. Днем испарение влаги способствует уменьшению отечности и возобновлению зрительных функций.
Длительное течение эндотелиальной дистрофии роговицы становится причиной медленно прогрессирующего снижения остроты зрения. При распространении патологического процесса на эпителиальный слой и появлении буллезных изменений пациенты предъявляют жалобы на ощущение инородного тела и повышенную слезоточивость. Болевой синдром, сопровождающийся сильным дискомфортом в области глазницы, развивается при разрыве булл у больных с буллезной кератопатией.
Третья стадия
На третьей стадии вдоль эпителия базальной мембраны синтезируется фиброзная ткань с последующим формированием паннуса. Общее состояние при этом несколько улучшается, но прогрессирование эндотелиальной дистрофии роговицы в дальнейшем приводит к появлению эпителиальных эрозий, язв микробного генеза и васкуляризации центральной части роговой оболочки.
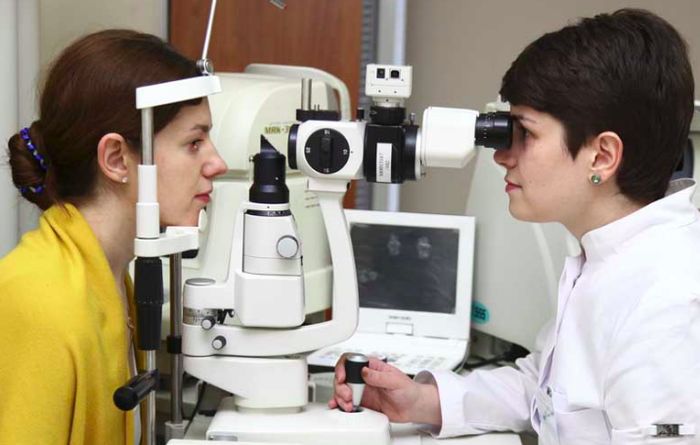
Диагностика
Диагностика эндотелиальной дистрофии роговицы основывается на результатах наружного осмотра и специальных офтальмологических исследований. При наружном осмотре выявляется помутнение роговицы, возможна конъюнктивальная инъекция сосудов. Решающие данные получают с помощью:
- Конфокальной микроскопии роговицы. Является золотым стандартом в диагностике данной патологии. Помимо детального изображения эндотелия, измеряется плотность клеток и их средний диаметр на единицу площади. Степень снижения размера и количества клеточных элементов при эндотелиальной дистрофии роговицы зависит от тяжести заболевания. Также выявляются специфические образования (гутты) в виде капель темного цвета с яркой центральной частью и околоклеточной локализацией. В начале развития диметр гутты меньше эндотелиоцита, в последующем они сливаются и имеют вид крупных пятен.
- Биомикроскопии. При проведении биомикроскопии со щелевой лампой визуализируются локальные зоны дегенерации эндотелиального слоя, отечность. При распространении отека на наружный слой определяются специфические буллы на поверхности роговой оболочки, что указывает на развитие буллезной кератопатии.
- Пахиметрии. Методом пахиметрии определяют толщину роговой оболочки. Дегенеративные процессы при эндотелиальной дистрофии роговицы приводят к ее истончению (менее 0,49 мм), но при появлении отека ее толщина может превышать референсные значения (0,56 мм).
- Визометрии. При помощи визометрии измеряется степень снижения остроты зрения. Для получения достоверного результата и косвенного определения степени выраженности отека пациентам с эндотелиальной дистрофией роговицы рекомендовано проводить исследования в утреннее и вечернее время.
Лечение эндотелиальной дистрофии роговицы
Консервативная тактика
Симптоматическая терапия эндотелиальной дистрофии роговицы включает в себя проведение инстилляций гипертонических солевых растворов с целью уменьшения отечности. Выведение с роговой оболочки избыточной жидкости улучшает остроту зрения. С целью купирования болевого синдрома показан пероральный прием анальгетиков или их инстилляция. Для коррекции остроты зрения можно использовать только мягкие контактные линзы или очки. Также в лечении эндотелиальной дистрофии роговицы применяется роговичный кросс-линкинг, в основе которого лежит фотополимеризация волокон стромы при помощи совместного воздействия фотосенсибилизирующего препарата и ультрафиолетового излучения.
Хирургическое лечение
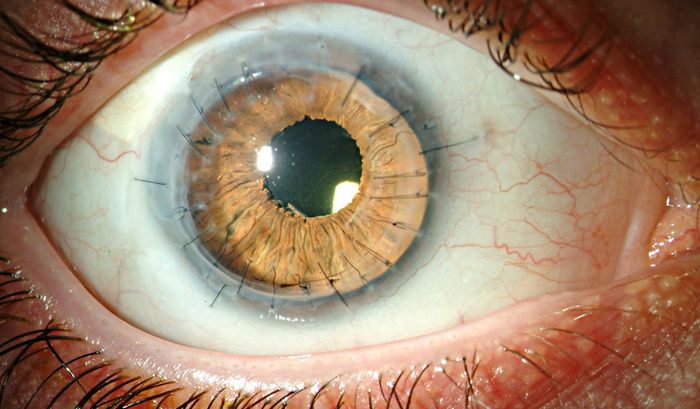
Тяжелое течение эндотелиальной дистрофии роговицы, сопровождающееся выраженным снижением остроты зрения, сильным истончением роговицы по данным пахиметрии и низкой плотностью клеток на единицу площади по результатам конфокальной микроскопии, является показанием к проведению кератопластики. Сквозной вариант хирургического вмешательства показан при тотальном дистрофическом процессе. Послойная кератопластика рекомендована пациентам в случае повреждения одного или нескольких слоев роговой оболочки. При этом зачастую выполняется трансплантация десцеметовой мембраны совместно с эндотелием.
Прогноз и профилактика
Прогноз при ранней диагностике и лечении для жизни и трудоспособности благоприятный. Отсутствие терапии может привести к полной утрате зрения и инвалидизации пациента. Специфических мер по профилактике эндотелиальной дистрофии роговицы не разработано, поскольку заболевание генетически детерминированное. Неспецифические превентивные меры сводятся к предупреждению травматических повреждений у генетически скомпрометированных лиц, скринингу у новорожденных, своевременной диагностике и лечению офтальмологической патологии. Всем пациентам с установленным диагнозом эндотелиальная дистрофия роговицы необходимо 2 раза в год проходить обследование у офтальмолога.
Источник
Эпителиально-эндотелиальная дистрофия роговой оболочки глаза (кератопатия, дистрофия Фукса) – это заболевание зрительного органа по причине дегенерации клеток заднего эпителия роговицы.
Патология относится к первичным, то есть генетически обусловленным заболеваниям. Болезнь получила свое название по имени австрийского офтальмолога Эрнста Фукса, который описал ее в первые годы ХХ века. Чуть чаще диагностируется у женщин, чем у мужчин. Выделяют два типа дистрофии Фукса:
- ранняя, возникающая сразу же после рождения (встречается очень редко);
- поздняя, развивающуюся после 45 лет.
Симптомы
На ранних этапах развития болезни пациенты говорят о сверхчувствительности к свету, плохом зрении утром — оно улучшается только к вечеру. Это происходит потому, что за ночь жидкость накапливается внутри роговой оболочки, затем днём отек спадает и человек начинает видеть лучше.
На более поздних этапах люди начинают испытывать боль, постоянное ощущение инородного тела внутри глаза.
Причины
В большом числе случаев эта патология носит приобретенный характер, являясь по своей сути вторичной формой дистрофии роговой оболочки. Возникает на базе травм, ранений, а также после операций, проведенных на глаза.
Диагностика
Сначала врач-офтальмолог проводит осмотр больного глаза, собирает подробный анамнез. Далее направит на биомикроскопию и осмотр посредством щелевой лампы. Также у пациента непременно нужно взять пробу жидкости, выделяющейся из глаза.
Важно оценить толщину роговицы, чтобы понять, насколько выражен отек. С этой целью больному проводят ультразвуковую пахиметрию.
Лечение
Выбор терапии лечащий врач осуществляет, основываясь на виде, форме и стадии болезни, месте локализации, особенностях иммунитета человека.
Лечение может включать в себя:
- Кератопротекторные медицинские средства в виде гелей, мазей или капель. Эти медикаменты призваны ускорить регенерацию тканей, улучшить обменные процессы и снять дискомфорт и боль в области глаз. Принцип действия заключается в том, что они покрывают роговицу, защищая ее от негативного влияния и сухости. К данной группе фармсредств относятся «Дефислез», «Визитил», «Актовегин», «Баларпан», «Лакрисин», «Эмоксипин».
- Витаминные комплексы. Хорошо зарекомендовали себя такие средства, как «Витрум вижн», «Лютеин Комплекс», «Оптикс». Для зрения крайне необходимы витамины А, В2, В12, С, В1, Лютеин.
- Антибиотики. Они используются при выраженном отеке роговицы и поражении эпителиального слоя. Бывают в виде мазей или капель. Это может быть «Ципролет», «Тобрекс», «Гентамицин», «Л-оптик»,«Левомицитин», «Флоксал».
- Если эпителиальная дистрофия находится в самом начале своего развития, врач назначает физиотерапию, а именно электрофорез, лазерное облучение. Эти процедуры значительно улучшают качество жизни пациента.
- Кератопластика, или пересадка роговицы. Бывает сквозная либо послойная. Показания к операции: рубцы роговицы, кератоконус, бельмо, тяжелые кератиты. В ходе операции под общим наркозом или местной анестезией удаляют поврежденную роговую оболочку и на ее место ставят донорскую, закрепляя швами. Прогнозы положительные, так как в 95% процедура позволяет серьезно восстановить зрение.
- Кросслинкинг, или фотополимеризация – еще один очень эффективный метод, применяющийся вне зависимости от того, на какой стадии находится болезнь. Этот способ считается малоинвазивным и абсолютно безопасным. Данная процедура инновационна и высокотехнологична. Она позволяет усилить жесткость роговицы, что позволит ей сопротивляться деформации. Между соединительными коллагеновыми волокнами роговицы усиливаются химические связи. В ходе оперирования под микроскопом хирург удаляет верхний слой роговой оболочки, затем чуть более получаса закапывает раствор витамина B2, а после оказывает воздействие лазерным аппаратом. На глаз устанавливается особая контактная линза, которую пациент должен носить 1-2 дня. Далее линза снимается, в течение некоторого времени пациент получает восстановление роговицы, а затем зрения.
К сожалению, лекарственная коррекция эпителиально-эндотелиальной дистрофии роговой оболочки не дает полного излечения этой патологии. Медикаменты лишь снимают дискомфорт и являются дополнением к оперативному вмешательству. При отмене фармацевтики может возникнуть откат на начальное состояние.
Для профилактики повторения проблем с роговицей врачи рекомендуют делать перерывы при работе за компьютером, планшетом, смартфоном или просмотре телевизионных передач.
На зрение положительно влияет зеленый цвет, поэтому переключать внимание нужно именно на предметы данного оттенка. Летом нужно обязательно надевать солнцезащитные очки и избегать попадания лучей на глазную роговицу.
В рацион нужно ввести больше свежих овощей и фруктов. И два раза в год обязательно посещать врача-офтальмолога.
При дистрофии Фукса важно вовремя диагностировать заболевание и своевременно начинать лечение, назначенное специалистом. Одно из самых серьезных осложнений эпителиально-эндотелиальной дистрофии роговицы – потеря зрения.
Больше интересных статей →
Источник
Глаза – очень важный орган у человека. И если с ними случаются какие-то проблемы, то следует тут же бить во все колокола и принимать срочные меры по устранению проблемы, к примеру, такой серьёзной, как дистрофия роговицы глаза. А если ещё кто-то из ваших близких подвержен этой болезни, то вам следует быть внимательными к своему зрению вдвойне. Давайте для начала разберёмся, что же представляет собой эта таинственная дистрофия роговицы глаза?
Оказывается, это заболевание, преимущественно передающееся по наследству от старших родственников к младшим. Болезнь, развиваясь, приводит к снижению прозрачности роговой оболочки глаза. Зачастую она возникает не на одном глазу. От неё страдают и правый, и левый глаз. От того, как поражаются ткани, какие слои задевает болезнь и насколько падает зрение у больного, различают разные формы дистрофии. И в этой статье мы рассмотрим их.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Что такое дегенерация роговицы глаза?
Дегенерация роговицы — это другое название дистрофии роговицы глаза. Так, её называют потому, что это не отдельное заболевание, а обычно сразу несколько офтальмологических патологий. Одно заболевание может провоцировать развитие другого и бывает очень трудно разобраться, что же на самом деле привело к его появлению.
Но, несмотря на то что дистрофия может быть врождённой, в некоторых случаях люди заболевают в процессе жизни. У разных больных она протекает по-разному: бывает бессимптомной, но иногда очень сильно влияет на уровень зрения. А ещё эта болезнь встречается как у детей, так и у взрослых.

Формы заболевания, несмотря на различия между ними, совпадают по некоторым признакам:
- прогрессирует медленно;
- двустороннее течение;
- не оказывает влияния на другие органы;
- часто болеют родственники.
Получается, что в разных слоях роговицы накапливаются неблагоприятные вещества. И вследствие этого она мутнеет и неспособна в дальнейшем выполнять положенные на неё функции, а именно, преломлять свет и направлять его внутрь глазного яблока на хрусталик.
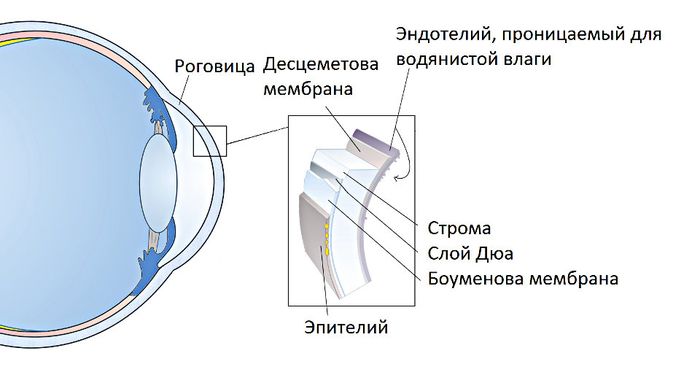
Дистрофии роговицы могут накапливать патологические клетки в любом из пяти слоёв:
- эпителиальном (внешний защитный слой);
- на передней пограничной мембране (Боуменова мембрана. Она самая прочная, препятствует проникновению вредных реагентов вглубь роговицы);
- строме (основной слой, являющийся самым толстым. Он состоит из воды и волокон коллагена, и поэтому является очень прочным, эластичным и прозрачным);
- задней пограничной мембране (Десцеметовая оболочка. Она хоть и не очень толстая, но также выступает в роли защитного слоя);
- эндотелиальном (самый внутренний слой, состоящий из специализированных клеток, откачивающих избыток воды из роговицы).
Основные причины дистрофии
У некоторых людей дистрофия роговицы глаза наблюдается в детском возрасте, но не всегда происходит именно так. Поскольку прогрессирует болезнь очень медленно, то её могут диагностировать значительно позже, когда ребёнок станет взрослым. Причиной болезни может быть не только наследственность, но и внешние факторы. Так, можно заболеть из-за:
- повреждений глаз механического характера;
- инфекций и воспаления;
- неврологических патологий, влияющих на нарушение тканей роговицы;
- других офтальмологических заболеваний.
Формы заболевания
Различают несколько форм дистрофий роговицы глаза. Классификация определяется по тому, какой из слоёв роговицы затронут болезнью:
- стромальное помутнение;
- «целующиеся птицы»;
- стромальные наследственные дистрофии;
- эндотелиальная дистрофия;
- лентовидная дегенерация.
Давайте остановимся на каждом виде поподробнее.
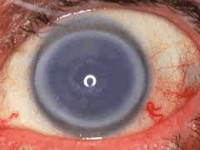
Стромальное помутнение
У человека истончается периферическая область роговицы, причём не воспалительного характера. Причин тому может быть множество, и они всегда разные. Но учёные отметили интересный факт: у мужчин стромальное помутнение почему-то возникает в три раза чаще, чем у женщин.
Диагностируют это заболевание, используя щелевую лампу, которая помогает выявить, присутствуют ли у больного ограниченные жёлтые точечные помутнения в строме и определить точное их количество. А ещё такой пациент страдает усиленным прорастанием кровеносных сосудов в строму. Оно сначала охватывает верхние отделы, затем идёт дальше на периферию. Отличительная черта — в месте истончения по краю роговицы можно увидеть желобок, который там образуется.
Пациенты с этой формой заболевания страдают из-за ухудшения зрения. Ведь когда роговица теряет сферичную форму, у них развивается астигматизм.
«Целующиеся птицы»
Эта форма больше характерна для юного возраста. Пока никто не смог разобраться, что на самом деле вызывает это заболевание. Люди страдают от болевого синдрома и при этом у них остро снижается зрение. Боль они чувствуют из-за водянки роговицы. Таким людям назначают жёсткие контактные линзы. Иногда проводят сквозную кератопластику. А вот эффект применения рефракционной хирургии, по мнению специалистов, абсолютно ничем не обоснован.
Стромальные наследственные дистрофии
Бывают трёх типов:
- Первый тип впервые проявляется начиная с детства, и зависит исключительно от аутосомно-доминантного наследования. Это сероватые и диффузные помутнения в строме, а вокруг них – прозрачные области. Болезнь может прогрессировать, и тогда-то у больного понижается чувствительность роговицы, повторяются эрозии, ухудшается зрение. Человек испытывает боль.
- Синдром Меретойи (или второй тип) характеризуется более редкими, но толстыми линиями помутнения, что практически не влияет на качество зрения. Эрозий при этом практически не бывает, а заболевание развивается на фоне системного амилоидоза.
- Третий тип (встречается нечасто): грубые и шероховатые линии помутнения, простирающиеся между лимбами. При этом эрозии практически не возникают.
Эндотелиальная дистрофия роговицы
Её ещё называют дегенерацией роговицы Фукса. У больного происходят задержки внутриглазной жидкости и получается эффект матового стекла. Дело в том, что при эндотелиальной дистрофии роговицы поражаются клетки самого внутреннего слоя, призванные эту жидкость постоянно откачивать. В этом слое число клеток и так ограничено. А если дистрофия прогрессирует, то их становится ещё меньше.
И, как результат, у больных ухудшается острота зрения. Особенно плохо они чувствуют себя, проснувшись утром, при этом зрение слегка проясняется в конце дня. А всё потому, что когда больной лежит, происходит застой жидкости, а когда бодрствует и двигается, влага понемногу испаряется с поверхности роговицы, особенно в момент моргания, и происходит постепенный отток жидкости.
Такие пациенты часто жалуются, что ощущают засорённость глаз, а также страдают повышенной светочувствительностью и так называемыми «засветами» в поле его зрения.
Со временем количество клеток эндотелия уменьшается, что значительно истончает этот слой, и он пропускает внутриглазную жидкость в основное вещество роговицы, после чего она попадает и в наружные слои. Пузырьки, формирующиеся в эпителии роговицы, разрываются и доставляют пациенту сильную боль, а ещё могут вызвать кератит – помутнение и изъязвления на роговице.
Эпителиально-эндотелиальная дистрофия роговицы может быть как врождённой, так и развиваться после травмы глаза или из-за какого-нибудь другого заболевания. Такое может произойти и в ходе офтальмологической операции.
Если причина в наследственности, то различают раннюю и позднюю формы. Ранняя проявляется уже у новорождённых, но такие случаи встречаются не очень часто. Чаще врачи фиксируют позднюю дистрофию после 50 лет. Причём женщин она поражает в два раза чаще, чем мужчин.
Больные иногда страдают от вторичной эндотелиально-эпителиальной дистрофии. Она обычно развивается, когда больной перенёс операцию по экстракции катаракты, т.к. в таких случаях существует вероятность повредить внутренний слой роговицы.
СПРАВКА! Такое осложнение встречается у одного из двух тысяч пациентов.
Лентовидная дегенерация роговицы
Такое название этой форме дистрофии досталось, потому что помутнение по внешнему виду очень напоминает ленту, проходя от глазного яблока к центру глаза. Лентовидная дегенерация касается роговичного слоя и передней пограничной мембраны. Помутнение происходит из-за заболеваний глаз, например, иридоциклита или хориоидита, а может развиться из-за травмы.
Науке известны случаи, когда болезнь вызывает слепота от глаукомы. Глазному яблоку трудно двигаться, нарушается микроциркуляция крови, снижается поступление кислорода и питательных веществ. Вот тогда-то и начинают развиваться дистрофические процессы.
При эндотелиальной дистрофии в оболочке роговицы происходит отложение солей. Вследствие, эта область становится как бы шершавой. В ней накапливается соли в избытке, эпителий пересушивается и может даже слущиваться самостоятельно. А внутренний слой век при этом травмируется о соляные наросты роговицы, образуются микроязвочки, которые и вызывают боль.
Симптомы заболевания
Несмотря на разнообразие форм дегенерации роговицы глаза, больные обычно жалуются:
- на дискомфорт;
- на болезненные ощущения и рези в глазу;
- на чувство песка или инородного тела;
- на неконтролируемое слезоотделение;
- на чрезмерную чувствительность к свету;
- на покраснение слизистой глаза.
Эти симптомы возникают из-за дистрофических изменений. То есть, происходит нарушение клеточного метаболизма, ведущее к структурным повреждениям, а значит, и к изменению функции органа.
Со временем болезнь прогрессирует, и роговица мутнеет. Бывают случаи, когда развивается отёк, и, как следствие, снижается зрение.
Начальные проявления
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Дистрофия роговицы глаза развивается постепенно. Поначалу больному может казаться, что у него присутствует инородное тело в глазах. Может покраснеть конъюнктива и начаться слезотечение. Человек боится яркого света, т. к. это приводит к болезненным ощущениям. Со временем может снижаться острота зрения, потом может начаться эрозия роговицы.
Диагностика
Для того чтобы поставить диагноз «дистрофия роговицы глаза», офтальмолог должен тщательно обследовать больного. Если есть причины предполагать первичное заболевание, собирают семейный анамнез для выявления возможных причин нарушений.
Иногда проводят генетический тест, позволяющий определить наличие дефектного гена и характера патологии. Осмотрев роговицу под микроскопом, проведя различные обследования и собрав анамнез, чтобы исключить другие заболевания, определяют вид дистрофии.
Лечение
Лечение дистрофии роговицы глаза проводят глазными каплями и мазями для глаз, а также препаратами, которые улучшают обменные процессы в роговице и укрепляют её. Если из-за инфекции развивается воспаление роговицы, то выписывают ещё и антибактериальные препараты. Кроме этого, дистрофию роговицы лечат и физиотерапией, применяя лазерное облучение или электрофорез.
Естественно, полностью излечиться такими методами невозможно, но благодаря им, можно приостановить прогрессирование дистрофии, и замедлить падение остроты зрения.
Если роговица слишком утончена, может понадобиться операция. В последнее время врачи всё чаще обращают внимание на кросс-линкинг. Встречаются больные, которые пытаются применять ещё и народные средства. Давайте рассмотрим все эти методы лечения более детально.
Глазные капли
Применяют, когда заболевание только начало развиваться, и зрение ухудшилось незначительно. Комплексная терапия призвана восстановить эпителий роговицы и содействовать улучшению трофических процессов в тканях глаза. По словам врачей, хорошо зарекомендовал себя Тауфон. Эти капли для глаз хорошо заживляют и регенерируют ткани глаза, а также в роговице.

Их закапывают по 1–2 капли 2–4 раза в сутки, хотя бывает, что врачи приписывают и другую схему применения этого лекарства. В любом случае вначале следует проконсультироваться с офтальмологом. Ну, и конечно, внимательно читать инструкцию по применению.
Кроме этого, закапывают в глаза 0,01% раствор цитраля, 0,02 % раствор рибофлавина, применяют аскорбиновую кислоту и глюкозу, 0,01% раствор метацила с витаминами. Ещё назначают препараты для улучшения трофики (эмоксипин, витасик, этаден, карнозин, тауфон, витайодурол), применяют репаративные мази (тиаминовую, солкосерил, актовегин).
Понадобятся и рассасывающие препараты (раствор этилморфина гидрохлорид, калия йодид, лидаза). Не обойдется и без поливитаминных препаратов и биогенных стимуляторов: экстракта алоэ, ФиБС, стекловидного тела.
Операции
Если терапевтическое лечение не помогает, прибегают к оперативному. Операция — практически основной метод лечения дистрофии роговицы глаза. Если у больного повреждены поверхностные слои, можно проводить операцию и удалять поражённый участок при помощи лазера. Но когда затронуты уже более глубокие области, показана сквозная кератопластика с пересадкой донорской ткани.
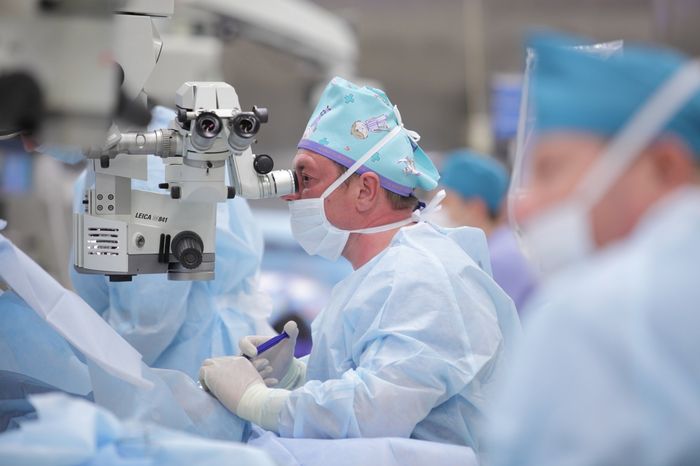
Хирургическое вмешательство, если оно прошло успешно, содействует восстановлению прозрачности роговицы и улучшает остроту зрения. Но никто из больных при этом не застрахован от отторжения пересаженного трансплантата. А поможет в таком случае лишь проведение ещё одной операции.
После оперативного вмешательства больному приписывают мягкие лечебные контактные линзы, помогающие лучше прижиться пересаженной роговице и избавляющие от чувства инородного тела в глазу.
Кросс-линкинг
В переводе с английского кросс-линкинг означает «перекрещивающиеся связи». Он появился сравнительно недавно и относится к терапевтическим методам (ультрафиолетовое срастание). Лечение проводится ультрафиолетовыми лучами лампы Зайлера и одновременно закапыванием рибофлавина.
Чтобы рибофлавин лучше проник в ткань, вначале у пациента удаляют верхний слой роговицы. По окончании процедуры больному надевают мягкие контактные линзы, призванные защитить глаза. Носить их нужно до окончательного восстановления. Это обычно занимает несколько дней.
В результате увеличивается ригидность (жёсткость, плотность) истончённой роговицы, и это делает её устойчивой к воздействию внутриглазного давления и даёт возможность удерживать свою форму. Формообразующая мембрана глаза укрепляется, происходит изменение кривизны роговицы и в результате сохраняется зрение.
Народные рецепты
В арсенале народной медицины также есть средства, которые могут помочь тем, кто страдает от дистрофии роговицы глаза, хотя следует учесть, что официальная медицина их отвергает напрочь. Но всё же нелишним будет попробовать:
- медовые капли: нанесите на слизистую оболочку медовый раствор. Можете почувствовать при этом лёгкое жжение, которое вскоре пройдёт;
- примочки: тщательно смешайте 4 мл сока репчатого лука, 4 г свежего майского мёда с 3 мл сока одуванчика лекарственного, затем дайте настояться 4 дня в тёмном месте. Это средство закладывайте за веко3 раза в день; истолките листья мяты в кашицу и накладывайте на веки и вокруг глаз. Держите примочку на глазах не менее 10 минут; приготовьте отвар хвоща полевого: 1 столовую ложку сухой травы залейте 1 стаканом воды, варите на слабом огне полчаса, остудите, процедите. Смочите ватный тампон в отваре и приложите к глазам на одну минуту. После процедуры омойте веки тёплой водой; избавиться от ощущения жжения в глазах вам поможет такой настой: возьмите 1–2 столовые ложки сухих листьев вахты трёхлистной, залейте 1 стаканом кипятка, настаивайте до получаса, процедите. Смочите тёплым настоем ватный тампон и приложите к глазам на 8 минут; когда будете в парной, вымытые листья петрушки мелко нарежьте и наложите кашицу на веки. Держите 15 минут;
- закапывания: закапывайте глаза тёплым парным молоком, но учтите, что это делать придётся на протяжении длительного периода; ежедневно закапывайте в глаза по 1 капле пихтовой живицы. Пусть вас не пугает сильное жжение – это нормально, значит, процесс идёт;
- присыпки: посыпайте роговицу глаза сахарной пудрой. Когда вы будете моргать, мутная плёнка постепенно очистится; свежие цветки ромашки аптечной промойте тёплой водой, как можно мельче нарежьте и истолките. Кашицу прикладывайте к глазам на 10–15 минут. После процедуры омойте веки тёплой водой;
- промывание: заварите 2 столовые ложки измельчённых сухих цветков василька синего в пол-литра кипячёной воды, кипятите на слабом огне 10 минут. Затем дайте настояться полчаса-час, процедите и промывайте глаза.
Полезное видео
Дистрофии роговицы глаза — причины и лечение:
Другие методы
А ещё обязательно используйте диету для зрения, то есть почаще употребляйте продукты, богатые витаминами А, В2, Е и С.
Прежде всего, это, конечно же, морковь. Рекомендуется употреблять её в сыром виде, но обязательно с добавлением сметаны или растительного масла – так витамин А будет лучше усваиваться вашим организмом.
Богата витамином А и рибофлавином (В2) и говяжья печень. Особенно это продукт подойдёт людям после 50 лет.
А ещё в вашем положении обязательно понадобится шпинат. Лютеин, содержащийся в нём, обязательно улучшит ваше состояние при дистрофии, если вы будете употреблять ег?