Язва сетчатки глаза лечение
Сетчатая оболочка глазного яблока – слой, отвечающий за зрительное восприятие окружающей среды. Болезни сетчатки глаза несут серьезные последствия, влияющие на остроту зрения. В запущенной стадии, без должного медикаментозного лечения, в девяносто процентах случаев приводит к полной слепоте.
Характеристика патологий
Определенной возрастной группы риска в заболеваниях глазного яблока не существует, им подвержены как люди пожилого возраста, так и новорожденные. Риск развития заболевания, связанного с глазной оболочкой, существует у людей, страдающих от близорукости и сахарного диабета. Диагностика заболевания на ранней стадии позволяет осуществить своевременное медицинское вмешательство и остановить развитие патологии.
Изменения, затрагивающие структуру глазного яблока, имеют разные причины. В некоторых ситуациях, выявить заболевания сетчатки глаза на ранних стадиях, не представляется возможным.
Заболевание затрагивает следующие области:
- Центральная часть – здесь расположены: сосудистая система и зрительный нерв.
- Периферическая часть – область фоторецепторов, состоящих из палочек и колбочек.
 Современный уровень медицины позволяет успешно бороться со многими патологическими процессами в глазах
Современный уровень медицины позволяет успешно бороться со многими патологическими процессами в глазах
Причины развития заболевания
Поражение сетчатки глаза может быть вызвано получением различных травм, возникновением воспалительных процессов, инфекций и миопатии. Наличие следующих заболеваний, может стать причиной старта паталогических изменений:
- гипертония;
- сахарный диабет;
- атеросклероз.
Так, например, ретинопатия – развитая на фоне сахарного диабета, заболевание, не поддающееся лечению. Прогрессирование болезни можно только блокировать, однако полностью восстановить зрение, на сегодняшний день, не представляется возможным.
Первые симптомы заболевания сетчатки глаза могут проявляться в виде различных «мушек» перед глазами, потерей восприятия цветовой гаммы и резкости зрения. Однако во многих случаях на начальных стадиях заболевание не проявляет себя.
Дистрофия сетчатой оболочки глазного яблока
Характерной особенностью заболевания является нарушение работы сосудистой системы глазного яблока. Это заболевание сетчатки глаза у пожилых людей диагностируется довольно часто. Помимо этого, высокая степень близорукости также может привести к развитию болезни, так как зрительные органы увеличивают свои размеры. В след за увеличением глаза, увеличивается и сетчатая оболочка, растягиваясь и истончаясь. Симптомы могут быть следующие:
- потеря резкости восприятия;
- проблемы со зрительным восприятием в сумерки;
- проблемы, связанные с исчезновением периферического зрения.
Для того чтобы остановить прогрессирование болезни, необходимо своевременное вмешательство. Обычно дистрофию сетчатой области глазного яблока лечат с помощью лазерного оборудования. Сетчатку при помощи лазера «припаивают» к сосудам, для того чтобы избежать её разрыва. Операция безвредная и не несет катастрофических последствий для организма.
 Все заболевания можно разделить на три группы: дистрофические, воспалительные и сосудистые
Все заболевания можно разделить на три группы: дистрофические, воспалительные и сосудистые
Опухоль сетчатки
Заболевание подразделяется на две категории:
- доброкачественная;
- злокачественная.
Заболевание носит наследственный характер и в семидесяти процентах случаев проявляет себя в возрасте до одного года. Часто болезнь затрагивает оба зрительных органа. Первые этапы развития не проявляют никаких симптомов, и обнаруживаются только при проведении процедуры ультразвукового исследования. Без необходимого лечения, опухоль локализируется по всей внутриглазной области.
Для стопроцентной победы, необходимо приступать к лечению сразу же, после его диагностирования. Для лечения используется методика заморозки и фотокоагуляции.
Кровоизлияния
Поражения сосудистой системы может привести к таким последствиям как потеря зрения, дистрофия ретины, отслоение сетчатой оболочки и образование глаукомы. Причина возникновения кроется в проблемах, связанных с кровеносными сосудами и закупоркой артерии.
Данный вид заболевания может быть вызван последствиями сахарного диабета, проблемами работы сердечной мышцы, а также перенесенных механических травм и повреждений. Пациенты жалуются на ухудшение восприятия, и ощущения пятен в глазном яблоке. Лечение может осуществляться как при помощи медикаментов, так и хирургического вмешательства.
Поражение сосудистой системы
К этой категории можно отнести большую часть болезней, провоцирующих изменения в строении сосудистой системы. Поражение сосудов находится на первом месте списка заболеваний, которые ведут к полной слепоте. Болезни приводят к нарушению обмена питательных веществ глазного яблока, что приводит к нарушению работы фоторецепторов. Болезнь опасна развитием различных видов тромбов.
 Дистрофические заболевания сетчатки являются самыми распространенными
Дистрофические заболевания сетчатки являются самыми распространенными
Периферические дегенерации сетчатой оболочки
Данное нарушение сетчатки глаза ведет к появлению истонченных областей, вследствие чего появляются разрывы. Осложненная стадия болезни может привести к отслоению сетчатого слоя и потери зрительного восприятия. Современная медицина вполне способна влиять на процесс болезни и остановить разрушительные последствия.
В группе риска находятся люди, страдающие от близорукости. Увеличение размеров глазного яблока, замедляет поступление крови в сосуды, и сетчатая оболочка, перестает получать необходимое количество питательных веществ. Её структура становится рыхлой и неоднородной. Предшественником заболевания может стать появление различных вспышек в глазу.
Заболевание носит генетический характер. Постоянные нервные стрессы, плохая экология, инфекции, физические нагрузки, осложнения во время беременности – все это, может привести к появлению первых симптомов. Симптомы заболевания сетчатки глаза, частое явление для лиц достигших пожилого возраста. Именно поэтому очень важно, регулярно производить диагностику заболевания у врача офтальмолога.
Отслойка сетчатки
Отслойка сетчатой области глазного яблока – патология, которая требует немедленного хирургического воздействия. Болезнь заключается в отхождении ретины от оболочки, состоящей из сосудов. Результатом может стать нарушение всего кровоснабжения органов зрения и гибель фоторецепторов. Без своевременного операционного вмешательства, всегда вызывает полную слепоту.
Внешние участки сетчатой оболочки имеют плотное соединение со стекловидным телом. Естественное старение организма, приводит к уменьшению размеров стекловидного тела. При его отсоединении от сетчатой области появляется область разрыва, в которую проникает жидкость. Болезнь может быть вызвана:
- результатом черепно-мозговой травмы;
- механическим повреждением глазного яблока;
- последствием операционного вмешательства;
- дистрофией зрительного органа;
- близорукостью.
 Поражение внутренней оболочки глаза обусловлены воздействием разных факторов
Поражение внутренней оболочки глаза обусловлены воздействием разных факторов
Разрыв ретины
К разрывам ретины, чаще всего склонны люди, страдающие близорукостью, так как развитие заболевания затрагивает всю структуру глазного яблока. Симптомами заболевания являются яркие вспышки света в глазу и появления черных нитей. На раннем этапе начинают отслаиваться края в области разрыва, а на более поздних, сетчатка отслаивается полностью.
Для лечения на ранних стадиях заболевания используется лазерная методика. Пораженные участки укрепляются с помощью лазерной коагуляции. На участках подвергнутых такому воздействию образуются «спайки», цель которых, создание прочной связи сетчатой области глазного яблока и сосудистой системы.
Макулярная дегенерация
Макула – участок глаза, имеющий форму сферы. Здесь расположено огромное количество рецепторов. Макула играет большую роль в зрительных процессах, которые происходят, когда человек сосредотачивает своё зрение на близкорасположенных предметах. Макулярная дегенерация – процесс образования патологии, которая приводи к сильному понижению качества восприятия. Начальные этапы заболевания сопровождаются следующими симптомами:
- искривление формы объектов;
- появления пелены в зрительной области;
- сложность при чтении, связанная с выпадением букв;
- уменьшение яркости восприятия.
Заболевания подразделяется на две формы: сухую и влажную. Сухая форма болезни сопровождается медленным развитием дегенеративных изменений, которые берут свое начало, от проблем с циркуляцией крови. Влажная форма макулодистрофии в первую очередь поражает сосудистую систему. Организм начинает создавать неполноценные сосуды, стенки которых очень тонкие. Сквозь такие сосуды в сетчатку попадает жидкость, что вызывает отек и кровоизлияние. На более поздней стадии возможны появления микроскопических шрамов, что нарушает работу центрального зрения.
 Основным симптомом болезни сетчатки глаз у человека является так называемая пелена
Основным симптомом болезни сетчатки глаз у человека является так называемая пелена
Лечение макулярной дегенерации, напрямую зависит от стадии заболевания, на которой находится пациент, обратившийся за помощью. В зависимости от этого фактора, офтальмолог может выбрать форму воздействия.
Лазерное воздействие, применяемое в лечении заболеваний сетчатки, было рассмотрено выше. Еще одним методом может стать введение медикаментов напрямую в стекловидное тело с помощью инъекции. Препарат обладает блокирующими свойствами и не дает развивать свой рост пораженным сосудам. На сегодняшний день в большинстве медицинских центров используются такие препараты, как ЛУЦЕНТИС и ЭЙЛЕА.
Ретинит
Ретинит – это воспаление сетчатой оболочки, которое может иметь как одностороннюю форму, так и двустороннюю. Заболевание носит инфекционный или аллергический характер. Причиной возникновения болезни может стать сифилис, наличие гнойных и вирусных инфекций, СПИД.
В зависимости от расположения на сетчатой оболочке, заболевания может проявлять разные симптомы. Основные из них, которые можно обобщить, это постепенное ухудшение качества зрения и сужение зрительного поля. В небольшой доли случаев болезнь локализуется на небольших участках, впоследствии распространяясь по всей ретине. Поздняя диагностика заболевания может стать причиной потери зрения. Специалисты рекомендуют лечить ретинит с помощью ряда медикаментов.
 Все болезни сетчатки развиваются безболезненно, так как внутренняя оболочка глаза не обладает чувствительной иннервацией.
Все болезни сетчатки развиваются безболезненно, так как внутренняя оболочка глаза не обладает чувствительной иннервацией.
Ангиопатия
Ангиопатия глазного яблока – заболевание, при котором поражается сосудистая система, чаще всего заболевание является последствием дистонии, гипертонии и сахарного диабета.
Поражение кровеносной сосудистой системы чаще всего выражается в спазмах и резью в зрительных органов.
Влияние сахарного диабета
Диабетическая ретинопатия – заболевание, причиной которого является сахарный диабет. В течение болезни поражается сосудистая система глазной сетчатки. Первыми симптомами могут стать:
- появление плавающих пятен;
- появление пелены;
- туман перед глазами.
Поздняя стадия заболевания характеризуется полной потерей зрения. Длительное развитие сахарного диабета приводит к повреждению сосудистой системы глазного яблока. Сосуды истончаются, многие капилляры закупорены, а новоявленные сосуды имеют поврежденную структуру. Очень часто появляются рубцы в области пораженных тканей. По результатам исследований выявлено, что люди, страдающие от диабета в течение многих лет, на сто процентов подвержены ретинопатии.
Заключение
Представленный список лишь малая часть заболеваний, связанных с органами зрения. Проблемы с сетчатой оболочкой глазного яблока могут иметь характер ожогов, отеков и травм ретины, что в большинстве случаев пагубно сказывается на зрительных органах. Лечение болезней сетчатки глаза, очень важно осуществить своевременно, и только в этом случае можно рассчитывать на положительный результат. Для того чтобы, сохранить свое зрение здоровым, необходимо посещать кабинет офтальмолога не реже одного раза в год.
Источник
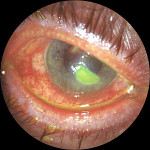
Язва роговицы – это деструктивный процесс в роговой оболочке глаза, сопровождающийся образованием кратерообразного язвенного дефекта. Язва роговицы сопровождается резко выраженным роговичным синдромом, болью и значительным снижением зрения пораженного глаза, помутнением роговой оболочки. Диагностика язвы роговицы основывается на данных осмотра глаза с помощью щелевой лампы, проведения инстилляционной пробы с флюоресцеином, бактериологического и цитологического исследования соскобов с конъюнктивы, ИФА слезной жидкости и сыворотки крови. Принципы лечения язвы роговицы требуют проведения специфической (противовирусной, антибактериальной, противогрибковой, антипаразитарной), метаболической, противовоспалительной, иммуномодулирующей, гипотензивной фармакотерапии. При угрозе перфорации язвы роговицы необходимо проведение кератопластики.
Общие сведения
Роговица глаза имеет пятислойную структуру и включает эпителиальный слой, боуменову оболочку, строму, десцеметову оболочку и нижний слой эндотелия. При повреждении эпителия возникает эрозия роговицы. О язве роговицы говорят в том случае, если разрушение тканей роговицы распространяется глубже боуменовой оболочки. Язвенные поражения роговицы относятся в клинической офтальмологии к числу тяжелых поражений глаза, которые трудно поддаются лечению и часто приводят к значительным нарушениям зрительной функции, вплоть до слепоты.
Исходом язвы роговицы во всех случаях служит формирование рубца роговицы (бельма). Язвенный дефект может локализоваться в любой части роговицы, однако наиболее тяжело протекает поражение центральной зоны: оно сложнее поддается лечению, а рубцевание этой области всегда сопровождается потерей зрения.
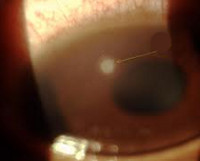
Язва роговицы
Причины
Для развития язвы роговицы необходимо сочетание ряда условий: повреждение роговичного эпителия, снижение местной резистентности, колонизация дефекта инфекционными агентами. Язвы роговицы могут иметь инфекционную и неинфекционную этиологию:
- Инфекционные факторы представлены герпесвирусным, бактериальным, грибковым, паразитарным поражением роговицы. С поверхности язвы роговицы в большинстве случаев выделяются стафилококки, диплококки, стрептококки, пневмококки, синегнойная палочка, вирус простого герпеса и ветряной оспы, микобактерии туберкулеза, акантамебы, грибки, хламидии.
- Неинфекционные факторы могут включать аутоиммунный генез, синдром сухого глаза, первичную или вторичную дистрофию роговицы.
Факторы риска
К экзогенным факторам, способствующим развитию язвы роговицы, относятся:
- длительное ношение контактных линз (в т. ч. использование загрязненных растворов и контейнеров для их хранения);
- нерациональная топическая фармакотерапия кортикостероидами, анестетиками, антибиотиками;
- использование загрязненных глазных препаратов и инструментов при проведении лечебных офтальмологических процедур.
- ожоги глаз,
- попадание в глаза инородных тел, фотоофтальмии, механические повреждения глаз,
- ранее проводимые хирургические вмешательства на роговице и др.
Благоприятным фоном для развития язвы роговицы могут являться различные нарушения вспомогательного аппарата глаза: конъюнктивиты, трахома, блефариты, каналикулит и дакриоцистит, трихиаз, выворот или заворот век, поражения глазодвигательного и тройничного черепно-мозговых нервов. Опасность язвы роговицы существует при любых формах кератита (аллергическом, бактериальном, вирусном, мейбомиевом, нейрогенном, нитчатом, хламидийном и др.), а также невоспалительных поражениях роговицы (буллезной кератопатии).
Кроме местных факторов, в патогенезе язвы роговицы важная роль принадлежит общим заболеваниям и нарушениям: сахарному диабету, атопическому дерматиту, аутоиммунным заболеваниям (синдрому Шегрена, ревматоидному артриту, узелковому полиартриту и др.), истощению и авитаминозу, иммуносупрессии.
Классификация
По течению и глубине поражения язвы роговицы классифицируются на острые и хронические, глубокие и поверхностные, непрободные и прободные. По расположению язвенного дефекта различают периферическую (краевую), парацентральную и центральную язву роговицы. В зависимости от тенденции к распространению язвенного дефекта в ширину или в глубину выделяют:
- Ползучую язву роговицы. Распространяется в сторону одного из своих краев, тогда как с другого края дефект эпителизируется; при этом происходит углубление язвы с вовлечением глубоких слоев роговицы и радужки, формированием гипопиона. Обычно развивается на фоне инфицирования микротравм роговицы пневмококком, диплобациллой, синегнойной палочкой.
- Разъедающую язву роговицы. Этиология неизвестна; патология характеризуется образованием нескольких периферических язв, которые затем сливаются в единый полулунный дефект с последующим рубцеванием.
В числе основных, наиболее часто встречающихся клинических форм выделяют язвы роговицы:
- инфекционные (герпесвирусную, бактериальную, грибковую, паразитарную, краевую инфекционно-аллергическую, трахоматозную)
- неинфекционные, ассоциированные с весенним конъюнктивитом, системными иммунными заболеваниями, синдромом сухого глаза, первичной дистрофией роговицы, рецидивирующей эрозией роговицы.
Симптомы язвы роговицы
Язва роговицы, как правило, имеет одностороннюю локализацию. Наиболее ранним признаком, сигнализирующим об опасности развития язвы роговицы, является боль в глазу, которая возникает еще на стадии эрозии и усиливается по мере прогрессирования изъязвления. Одновременно развивается выраженный роговичный синдром, сопровождающийся обильным слезотечением, фотофобией, отеком век и блефароспазмом, смешанной инъекцией сосудов глаза.
При расположении язвы роговицы в центральной зоне отмечается значительное снижение зрения, обусловленное помутнением роговицы и последующим рубцеванием дефекта. Рубец на роговице, как исход язвенного процесса, может быть выражен в различной степени — от нежного рубчика до грубого бельма.
Клиника ползучей язвы роговицы характеризуется сильными болями режущего характера, слезотечением, гноетечением из глаза, блефароспазмом, хемозом, смешанной инъекцией глазного яблока. На роговице определяется инфильтрат желтовато-серого цвета, который, распадаясь, образует кратерообразную язву с регрессирующим и прогрессирующим краями. За счет прогрессирующего края язва быстро «расползается» по роговице в ширину и вглубь. При вовлечении внутриглазных структур возможно присоединение ирита, иридоциклита, панувеита, эндофтальмита, панофтальмита.
При туберкулезной язве роговицы в организме всегда имеется первичный очаг туберкулезной инфекции (легочный туберкулез, генитальный туберкулез, туберкулез почек). В этом случае на роговице обнаруживаются инфильтраты с фликтенозными ободками, которые в дальнейшем прогрессируют в округлые язвы. Течение туберкулезной язвы роговицы длительное, рецидивирующее, сопровождающееся образованием грубых роговичных рубцов.
Герпетические язвы образуются на месте древовидных инфильтратов роговицы и имеют неправильную, разветвленную форму. Изъязвление роговицы, обусловленное недостаточностью витамина А (кератомаляция), развивается на фоне молочно-белого помутнения роговицы и не сопровождается болевыми ощущениями. Характерно образование сухих ксеротических бляшек на конъюнктиве. При гиповитаминозе В2 развиваются дистрофия эпителия, неоваскуляризация роговицы, язвенные дефекты.
Осложнения
При своевременно предпринятых лечебных мерах удается добиться регресса язвы роговицы: очищения ее поверхности, организации краев, заполнения дефекта фибринозной тканью с последующим образованием рубцового помутнения — бельма.
Стремительное прогрессирование язвы роговицы может приводить к углублению дефекта, формированию десцеметоцеле (грыжеподобного выпячивания десцеметовой мембраны), перфорации роговицы с ущемлением радужной оболочки в образовавшемся отверстии. Рубцевание прободной язвы роговицы сопровождается образованием передних синехий и гониосинехий, которые препятствуют оттоку ВГЖ. Со временем это может привести к развитию вторичной глаукомы и атрофии зрительного нерва.
В том случае, если перфорационное отверстие в роговице не тампонируется радужкой, гнойная инфекция беспрепятственно проникает в стекловидное тело, приводя к возникновению эндофтальмита или панофтальмита. В самых неблагоприятных случаях возможно развитие флегмоны глазницы, тромбоза пещеристой пазухи, абсцесса мозга, менингита, сепсиса.
Диагностика
Для обнаружения язвы роговицы прибегают к инструментальной диагностике, проведению специальных офтальмологических проб и лабораторных анализов. Основные методы:
- Осмотр глаза. Первичный осмотр выполняется с помощью щелевой лампы (биомикроскопии). Реакцию глубоких структур глаза и их вовлеченность в воспалительный процесс оценивают с помощью диафаноскопии, гониоскопии, офтальмоскопии, УЗИ глаза.
- Исследование функции слезного аппарата. При проведении флюоресцеиновой инстилляционной признаком наличия язвы роговицы служит окрашивание дефекта ярко-зеленым цветом. В этом случае осмотр позволяет выявить даже незначительные язвы роговицы, оценить количество, обширность и глубину повреждений роговицы.При необходимости производится цветная слезно-носовая проба, проба Норна, тест Ширмера.
- Лабораторные исследования. Для идентификации этиологических факторов, вызвавших язву роговицы, необходимо цитологическое и бактериологическое исследование мазка с конъюнктивы, определение иммуноглобулинов в сыворотке крови и слезной жидкости, микроскопия соскоба с поверхности и краев язвы роговицы.
Лечение язвы роговицы
При язве роговицы необходимо оказание специализированной стационарной помощи под контролем офтальмолога. Лечение включает топическую терапию, системную лекарственную терапию, физиопроцедуры, при необходимости — хирургические методы.
- Офтальмологические манипуляции. С целью недопущения углубления и расширения язвы роговицы производится туширование дефекта спиртовым раствором бриллиантовой зелени или йодной настойкой, диатермо- или лазеркоагуляция язвенной поверхности. При язве роговицы, обусловленной дакриоциститом, необходимо срочное промывание слезно-носового канала или выполнение экстренной дакриоцисториностомии для устранения гнойного очага в непосредственной близости к роговице.
- Медикаментозная терапия. В зависимости от этиологии язвы роговицы назначается специфическая (антибактериальная, противовирусная, антипаразитарная, противогрибковая) терапия. Патогенетическая терапия язвы роговицы включает назначение мидриатиков, метаболических, противовоспалительных, антиаллергических, иммуномодулирующих, гипотензивных препаратов. Лекарственные препараты вводят местно — в виде инстилляций, мазевых аппликаций, субконъюнктивальных, парабульбарных инъекций, а также системно — внутримышечно и внутривенно.
- Физиотерапия. По мере очищения язвы роговицы для стимуляции репаративных процессов и предотвращения формирования грубого рубца назначается рассасывающая физиотерапия: магнитотерапия, электрофорез, ультрафонофорез.
- Хирургическое лечение. При угрозе прободения язвы роговицы показано проведение сквозной или послойной кератопластики. После заживления язвы может потребоваться эксимерлазерное удаление поверхностных рубцов роговицы.
Прогноз и профилактика
Так как в исходе язвы роговицы всегда образуется стойкое помутнение (бельмо), перспектива для зрительной функции неблагоприятна. При отсутствии осложнений, после стихания воспаления, может потребоваться проведение оптической кератопластики с целью восстановления зрения. При панофтальмите и флегмоне глазнице высока опасность потери органа зрения. Грибковые, герпетические и другие язвы роговицы трудно поддаются излечению и имеют рецидивирующее течение.
В целях профилактики язвы роговицы необходимо избегать микротравм глаза, соблюдать необходимые правила при использовании и хранении контактных линз, проводить превентивную антибактериальную терапию при угрозе инфицирования роговицы, проводить лечение общих и глазных заболеваний на ранних стадиях.
Источник