Изменение сетчатки на темноту
Органы чувств преобразуют специфические раздражения (поступающие из внешней или внутренней среды) в нервные импульсы, передаваемые в центральную нервную систему (ЦНС).В результате, ЦНС получает информацию о внешнем мире и состоянии самого организма. Совокупность структур, отвечающих за приём, передачу и анализопределённого вида раздражений, называется анализатором. В каждом анализаторе — 3 части: периферическая — орган чувств, осуществляющий рецепцию раздражений; промежуточная — проводящие пути и нервные ядра ЦНС, включённые в передачу сигнала; центральная — определённый участок коры больших полушарий.
Развитие:
Собственно сетчатка – внутренняя стенка нервной трубки.
Пигментный слой сетчатки, мышцы радужки – наружная стенка нервной трубки.
Хрусталик – эктодерма.
Роговица – эктодерма, мезенхима.
Склера, радужка, стекловидное тело – мезенхима.
Глазное яблокосостоит из 3 оболочек: наружная, к которой прикрепляются наружные мышцы глаза, обеспечивает защитную функцию. В ней различают передний прозрачный отдел — роговицу и задний непрозрачный отдел — склеру. Средняя (сосудистая) оболочка выполняет основную роль в обменных процессах. Она имеет три части: часть радужки, часть цилиарного тела и собственно сосудистую.
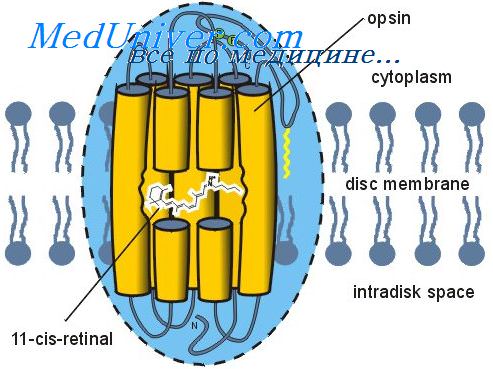
Внутренняя, чувствительная оболочка глаза — сетчатка — сенсорная, рецепторная часть зрительного анализатора, в которой происходят под воздействием света фотохимические превращения зрительных пигментов.
Оболочки глаза и их производные формируют три функциональных аппарата: светопреломляющий, или диоптрический (роговица, жидкость передней и задней камер глаза, хрусталик и стекловидное тело); аккомодационный (радужка, ресничное тело с ресничными отростками); рецепторный аппарат (сетчатка).
Наружная фиброзная оболочка – склера —образована плотной оформленной волокнистой соединительной тканью, содержащей пучки коллагеновых волокон, между которыми находятся уплощенной формы фибробласты и отдельные эластические волокна.
Роговица –5 слоев: передний многослойный плоский неороговевающий эпителий; передняя пограничная мембрана (боуменова оболочка); собственно вещество роговицы – плотная оформленная волокнистая соединительная ткань; задняя пограничная эластическая мембрана; задний однослойный плоский неороговевающий эпителий.
Радужка –5 слоев: передний эпителий – однослойный плоский; наружный пограничный слой; сосудистый слой – рыхлая соединительная ткань; внутренний пограничный слой; пигментный эпителий – двуслойный эпителий.
Хрусталик –снаружи покрыт прозрачной капсулой; под капсулой — однослойный плоский эпителий.
Сетчатка – образована нервной тканью, 10 слоев: 1 слой пигментного эпителия, 3 ядерных слоя, 4 слоя отростков нейронов, 2 слоя отростков глиоцитов.
Сетчатка на свету:
На свету же происходит противоположное: доля невозбуждённого пигмента быстро уменьшается. Меланосомы пигментного эпителия перемещаются в отростки эпителиоцитов и окружают палочки и колбочки. В результате, падающие на сетчатку фотоны с большей вероятностью поглощаются не зрительным пигментом, а меланином. Чувствительность сетчатки к свету снижается.
Сетчатка в темноте:
После достаточно долгого пребывания в темноте происходят два процесса. Весь зрительный пигмент возвращается в невозбуждённое состояние. В пигментном эпителии меланосомы перемещаются из отростков (окружающих палочки и колбочки) в тела эпителиоцитов. Последнее проявляется на снимке тем, что меланосомы располагаются в телах пигментных клеток, а в отростках их практически нет. Оба процесса приводят к повышению чувствительности сетчатки к свету. Поэтому глаз начинает видеть и при очень слабой освещённости.
Возрастные изменения.С возрастом ослабляется функция всех аппаратов глаза. В связи с изменением общего метаболизма в организме в хрусталике и роговице часто происходят уплотнение межклеточного вещества и помутнение, которое практически необратимо. У пожилых людей откладываются липиды в роговице и склере, что обусловливает их потемнение. Утрачивается эластичность хрусталика, и ограничивается его аккомодационная возможность. Склеротические процессы в сосудистой системе глаза нарушают трофику тканей, особенно сетчатки, что приводит к изменению структуры и функции рецепторного аппарата.
Источник
Механизмы световой и темновой адаптации
 Если человек находится на ярком свете в течение нескольких часов, и в палочках, и в колбочках происходит разрушение фоточувствительных веществ до ретиналя и опсинов. Кроме того, большое количество ретиналя в обоих типах рецепторов превращается в витамин А. В результате концентрация фоточувствительных веществ в рецепторах сетчатки значительно уменьшается, и чувствительность глаз к свету снижается. Этот процесс называют световой адаптацией.
Если человек находится на ярком свете в течение нескольких часов, и в палочках, и в колбочках происходит разрушение фоточувствительных веществ до ретиналя и опсинов. Кроме того, большое количество ретиналя в обоих типах рецепторов превращается в витамин А. В результате концентрация фоточувствительных веществ в рецепторах сетчатки значительно уменьшается, и чувствительность глаз к свету снижается. Этот процесс называют световой адаптацией.
Наоборот, если человек длительно находится в темноте, ретиналь и опсины в палочках и колбочках снова превращаются в светочувствительные пигменты. Кроме того, витамин А переходит в ретиналь, пополняя запасы светочувствительного пигмента, предельная концентрация которого определяется количеством опсинов в палочках и колбочках, способных соединяться с ретиналем. Этот процесс называют темповой адаптацией.
На рисунке показан ход темновой адаптации у человека, находящегося в полной темноте после нескольких часов пребывания на ярком свете. Видно, что сразу после попадания человека в темноту чувствительность его сетчатки очень низкая, но в течение 1 мин она увеличивается уже в 10 раз, т.е. сетчатка может реагировать на свет, интенсивность которого составляет 1/10 часть от предварительно требуемой интенсивности. Через 20 мин чувствительность возрастает в 6000 раз, а через 40 мин — примерно в 25000 раз.
Законы световой и темновой адаптации
- Темновая адаптация определяется достижением максимума световой чувствительности в течение первых 30 — 45 мин;
- Световая чувствительность нарастает тем скорее, чем менее до этого глаз был адаптирован к свету;
- Во время темновой адаптации светочувствительность повышается в 8 — 10 тысяч раз и более;
- После 45 мин пребывания в темноте световая чувствительность повышается, но незначительно, если обследуемый остается в темноте.
Темновая адаптация глаза есть приспособление органа зрения к работе в условиях пониженного освещения. Адаптация колбочек завершается в пределах 7 мин, а палочек — в течение приблизительно часа. Существует тесная связь между фотохимией зрительного пурпура (родопсина) и изменяющейся чувствительностью палочкового аппарата глаз, т. е. интенсивность ощущения в принципе связана с количеством родопсина, «обесцвечиваемого» под воздействием света. Если перед исследованием темновой адаптации сделать яркий за-свет глаза, например, предложить смотреть на ярко освещенную белую поверхность 10—20 мин, то в сетчатке произойдет значительное изменение молекул зрительного пурпура, и чувствительность глаза к свету будет ничтожной (свето(фото) стресс). После перехода к полной темноте чувствительность к свету начнет весьма быстро расти. Способность глаза восстанавливать чувствительность к свету измеряют с помощью специальных приборов — адаптометров Нагеля, Дашевского, Белостоцкого — Гофмана, Гартингера и др. Максимум чувствительности глаза к свету достигается в течение приблизительно 1—2 ч, повышаясь по сравнению с первоначальной в 5000—10 000 раз и более.
Измерение темновой адаптации Темновая адаптация может быть измерена следующим образом. Сначала испытуемый в течение короткого промежутка времени смотрит на ярко освещенную поверхность (обычно до достижения им определенной, контролируемой степени световой адаптации). При этом чувствительность испытуемого уменьшается, и тем самым создается точно регистрируемая точка отсчета времени, необходимого для его темновой адаптации. Затем выключают свет и через определенные промежутки времени определяют порог восприятия испытуемым светового стимула. Определенный участок сетчатки стимулируется раздражителем с определенной длиной волны, имеющим определенные продолжительность и интенсивность. По результатам такого эксперимента строится кривая зависимости минимального количества энергии, необходимого для достижения порога, от времени пребывания в темноте. Кривая показывает, что увеличение времени пребывания в темноте (абсцисса) приводит к снижению порога (или к возрастанию чувствительности) (ордината).
Темновая адаптация может быть измерена следующим образом. Сначала испытуемый в течение короткого промежутка времени смотрит на ярко освещенную поверхность (обычно до достижения им определенной, контролируемой степени световой адаптации). При этом чувствительность испытуемого уменьшается, и тем самым создается точно регистрируемая точка отсчета времени, необходимого для его темновой адаптации. Затем выключают свет и через определенные промежутки времени определяют порог восприятия испытуемым светового стимула. Определенный участок сетчатки стимулируется раздражителем с определенной длиной волны, имеющим определенные продолжительность и интенсивность. По результатам такого эксперимента строится кривая зависимости минимального количества энергии, необходимого для достижения порога, от времени пребывания в темноте. Кривая показывает, что увеличение времени пребывания в темноте (абсцисса) приводит к снижению порога (или к возрастанию чувствительности) (ордината).
Кривая адаптации к темноте состоит из двух фрагментов: верхний относится к колбочкам, нижний — к палочкам. Эти фрагменты отражают разные стадии адаптации, скорость протекания которых различна. В начале адаптационного периода порог резко снижается и быстро достигает постоянного значения, что связано с увеличением чувствительности колбочек. Общее возрастание чувствительности зрения за счет колбочек значительно уступает возрастанию чувствительности за счет палочек, и темновая адаптация наступает за 5-10 мин пребывания в темном помещении. Нижний фрагмент кривой описывает темновую адаптацию палочкового зрения. Рост чувствительности палочек наступает после 20-30-минутного пребывания в темноте. Это значит, что в результате примерно получасовой адаптации к темноте глаз становится примерно в тысячу раз более чувствительным, чем был в начале адаптации. Однако хотя увеличение чувствительности в результате темновой адаптации, как правило, происходит постепенно и для завершения этого процесса требуется время, даже весьма непродолжительное воздействие света может прервать его.
Ход кривой темновой адаптации зависит от скорости фотохимической реакции в сетчатке, а достигнутый уровень зависит уже не от периферического, а от центрального процесса, а именно от возбудимости высших корковых зрительных центров.
Источник
Световая и темновая адаптация. Механизмы световой и темновой адаптацииЕсли человек находится на ярком свете в течение нескольких часов, и в палочках, и в колбочках происходит разрушение фоточувствительных веществ до ретиналя и опсинов. Кроме того, большое количество ретиналя в обоих типах рецепторов превращается в витамин А. В результате концентрация фоточувствительных веществ в рецепторах сетчатки значительно уменьшается, и чувствительность глаз к свету снижается. Этот процесс называют световой адаптацией. Наоборот, если человек длительно находится в темноте, ретиналь и опсины в палочках и колбочках снова превращаются в светочувствительные пигменты. Кроме того, витамин А переходит в ретиналь, пополняя запасы светочувствительного пигмента, предельная концентрация которого определяется количеством опсинов в палочках и колбочках, способных соединяться с ретиналем. Этот процесс называют темповой адаптацией. На рисунке показан ход темновой адаптации у человека, находящегося в полной темноте после нескольких часов пребывания на ярком свете. Видно, что сразу после попадания человека в темноту чувствительность его сетчатки очень низкая, но в течение 1 мин она увеличивается уже в 10 раз, т.е. сетчатка может реагировать на свет, интенсивность которого составляет 1/10 часть от предварительно требуемой интенсивности. Через 20 мин чувствительность возрастает в 6000 раз, а через 40 мин — примерно в 25000 раз.
Кривую, называют кривой темповой адаптации. Обратите внимание на ее изгиб. Начальная часть кривой связана с адаптацией колбочек, поскольку все химические события зрения в колбочках происходят примерно в 4 раза быстрее, чем в палочках. С другой стороны, изменения чувствительности колбочек в темноте никогда не достигают такой степени, как у палочек. Следовательно, несмотря на быструю адаптацию, колбочки всего через несколько минут прекращают адаптироваться, а чувствительность медленно адаптирующихся палочек продолжает возрастать в течение многих минут и даже часов, достигая чрезвычайной степени. Кроме того, большая чувствительность палочек связана с конвергенцией 100 или более палочек на одиночную ганглиозную клетку в сетчатке; реакции этих палочек суммируются, увеличивая их чувствительность, что изложено далее в этой главе. Другие механизмы световой и темновой адаптации. Кроме адаптации, связанной с изменениями концентрации родопсина или цветных фоточувствительных веществ, глаза имеют два других механизма световой и темновой адаптации. Первый из них — изменение размера зрачка. Это может вызвать примерно 30-кратную адаптацию в течение долей секунды путем изменения количества света, попадающего на сетчатку через отверстие зрачка. Другим механизмом является нервная адаптация, происходящая в последовательной цепочке нейронов самой сетчатки и зрительного пути в головном мозге. Это значит, что при увеличении освещенности сигналы, передаваемые биполярными, горизонтальными, амакриновыми и ганглиозными клетками, сначала интенсивны. Однако на разных этапах передачи по нервному контуру интенсивность большинства сигналов быстро снижается. В этом случае чувствительность изменяется лишь в несколько раз, а не в тысячи, как при фотохимической адаптации. Нервная адаптация, как и зрачковая, происходит за доли секунды, для полной адаптации посредством фоточувствительной химической системы требуются многие минуты и даже часы. Учебное видео определения темновой адаптации по методу Кравкова-Пуркинье
— Также рекомендуем «Роль световой и темновой адаптации. Цветовое зрение» Оглавление темы «Физиология сетчатки. Проводящие зрительные пути»: |
Источник
3 июля 2019616,2 тыс.
Правда ли, что это грозит отслойкой сетчатки? Так ли страшно, если у вас нашли что-то подобное?
Отвечаем точно, в цифрах и процентах, без запугиваний и с пользой для пациента, который придет к офтальмологу в Рассвет.
Итак, сегодня поговорим о страшном звере под названием «ПВХРД», злой «решётчатой» дегенерации и ее опосредованной роли в возникновении разрыва сетчатки и ее отслойке. Еще будучи юношей, который
только подумывал над тем, чтобы стать врачом-офтальмологом, я очень боялся отслойки сетчатки, потому что вокруг нее ходил множество мифов и страхов. Начиная
от поднятия тяжестей для юношей и заканчивая потугами при естественных родах у женщин…
Однако это не имеет отношения к реальности и тонкостям вопроса о причинах отслойки сетчатки.
Давно было установлено, что причиной классической отслойки является разрыв в сетчатке, в который начинает поступать жидкость и далее сетчатка отслаивается в виде «пузыря», что и приводит к дефекту в зрении. Но что же приводит к этому разрыву и можно ли их предотвратить?
Что такое «решётчатая» дегенерация?
Решётчатая дегенерация сетчатки — это истончение сетчатки на периферической ее части. Это наиболее значимый тип периферической дистрофии сетчатки (полное название — «ПВХРД», периферическая хориоретинальная дистрофия,
такую запись можно часто встретить на заключениях). Стоит отметить, что есть и другие типы «ПВХРД» (например, «след улитки» и другие), но запись «ПВХРД» без
уточнения вида дегенерации малополезна и скорее просто отражает «что-то, обнаруженное на периферии».
Большинство ПВХРД безобидны и не требуют никакого лечения (даже профилактического). Однако именно с «решётчатой» дегенерацией есть нюансы…
Какова ее причина и как часто она встречается?
В настоящее время неизвестно о точных причинах ее возникновения. «Решётка» (офтальмологический жаргон, гы-гы) несколько чаще встречается у близоруких людей и имеет наследственную предрасположенность. В целом, около 6–8%
(по некоторым данным — до 10%) людей могут иметь «решётчатую» дегенерацию сетчатки в той или иной степени.
Какие у нее симптомы?
Такое истончение сетчатки на периферии не влияет на центральное зрение, т. е. никаких специфических симптомов у нее не имеется. Однако это состояние может быть связано с другими,
более опасными процессами на сетчатке в будущем, а именно — с разрывами сетчатки и ее отслойкой. И о потенциально опасных симптомах разрыва сетчатки стоит знать каждому. В свою очередь, симптомы
внезапного свежего разрыва сетчатки тесно связаны с симптомами так называемого отделения стекловидного тела (вследствие его разжижения c возрастом) от сетчатки. Это молнии и «вспышки»
перед глазом (как правило, хорошо заметны в темноте), резкое увеличение и скопление плавающих «мушек»; наконец, совсем опасным симптомом является появление неподвижной «занавески»,
«шторки» или «капли» в поле зрения. Это и есть симптом отслоения сетчатки, при котором явка к специалисту должна быть незамедлительной.
Когда же все-таки лечат «решётчатую» дегенерацию?
Весомое количество случаев с решётчатой дегенерацией не требует специального лечения — достаточно простого динамического наблюдения (один раз в 6–12 месяцев и реже). Однако ее всегда стоит рассматривать как
бессимптомный предшественник возможного разрыва сетчатки и, как следствие, повышенного риска ее отслойки. Хорошая новость в том, что значимые разрывы сетчатки на фоне «решётчатой»
дегенерации происходят только в 1% случаев среди всех ее случаев. Много это или мало — решайте сами! Но оценить риск даже при таком низком
проценте и явится на профилактический осмотр всегда проще, чем лечить отслойку сетчатки, которую никто не ждал (и не знал об опасных симптомах и предрасположенности к ней).
Поэтому профилактическое лазерное лечение (процедура называется барьерная или отграничительная лазеркоагуляция) таких участков на сетчатке, как правило, необходимо в двух случаях:
- Если вместе с «решетчатой» дегенерацией имеются симптомы отделения стекловидного тела от сетчатки (упомянуты выше), которые привели к разрыву сетчатки в этом или соседнем месте.
Именно симптоматические разрывы при наличии «решётчатой» дегенерации чаще всего приводят к отслойке сетчатки и потере зрения! - Профилактическое лазерное лечение также может быть
оправдано, если подобных симптомов нет, но имеется повышенный риск разрыва или отслойки. Факторов, на которые офтальмолог так или иначе обращает внимание при
оценке риска, много, из более важных следует отметить: наличие в семейном анамнезе случаев отслойки сетчатки или если имелась отслойка сетчатки на парном глазу;
из менее важных — возраст (>50 лет), близорукость высокой степени (>6 дптр), перенесенная травма или операция на глазу (например, замена хрусталика), большая протяженность
дегенерации (>6 часов условного циферблата).
У меня не было никакой «решётчатой» дегенерации и подозрений на разрыв, а отслойка все равно случилась! Кто же виноват? Я или врач, который не назначил лазерное лечение вовремя?
Нужно всегда иметь в виду, что разрыв сетчатки может произойти в том месте, где этого совсем не ожидаешь, где не было никакой «решётчатой» дегенерации и где
ранее «все было хорошо». И тем не менее, произошел разрыв и развилась отслойка… Такое описано в специальной врачебной литературе и порой этого не избежать. Во всем мире
продолжают лечить, оперировать и профилактировать остлойки, проводя лазерное лечение по показаниям и обучая пациентов симптомам. Именно поэтому не стоит думать, что лазерное лечение, пусть
даже проведенное по показаниям, спасает от отслойки на все 100%. Оно точно снижает риск, но не делает никаких чудес, т. к. в медицине невозможны решения с вероятностью
100%.
Здоровья всем, увидимся на Рассвете!
Источники вдохновения: uptodate.com, mayoclinic.org, medscape.com, книга «Peripheral Ocular Fundus» (William L. Jones)
Арсланов Глеб Маратович
врач-офтальмолог
Источник