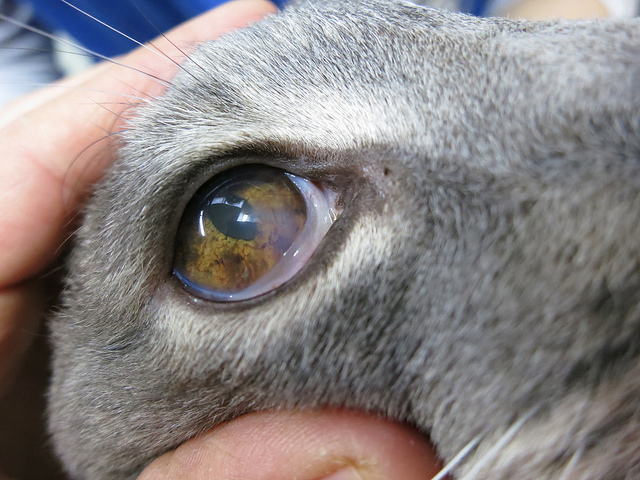
Истончение роговицы контактные линзы
Так могут выглядеть последствия осложнённого акантамёбного кератита — когда вы заносите в глаз вместе с линзой амёб, живущих в обычной воде
Примерно до 2006–2008 года существовало широко распространённое среди врачей мнение, что контактные линзы безопаснее, чем лазерная коррекция зрения. В целом такая точка зрения вполне имела право на жизнь: обычный LASIK давал до 6% осложнений, что, по современным меркам, считается уже практически варварством.
Однако доктора Вилльям Маттерс, Фредерик Фраундфельдер и Ларри Рич провели исследование, сравнивая риск использования контактных линз и риски лазерной коррекции.
Если коротко — мягкие линзы опаснее в долговременной перспективе, причём всё, что не однодневное, опасно примерно в 6 раз больше. Детали ниже.
Довольно непросто сравнить непосредственно лазерную коррекцию и ношение контактных линз: сложно взять, скажем, 10 тысяч пациентов и заставить их носить на одном глазу линзу, а второй прооперировать. И подождать 30 лет. Естественно, такой подход довольно проблематичен, и поэтому Маттерс, Фраундфельдер и Рич подошли к вопросу иначе.
Инфекции
Основная опасность контактных линз (в плане существенной деградации или потери зрения) — это бактериальный кератит, то есть воспаление роговицы. Вы берёте линзу условно «грязными» руками, устанавливаете в глаз, поливаете почти что физиологическим раствором — и между линзой и роговицей образуется своего рода чашка Петри, где бактерии начинают бодро и очень активно размножаться. Именно поэтому во всех инструкциях к линзам пять-шесть раз написано о необходимости гигиены и о том, что делать, если глаз внезапно заболел, зачесался, покраснел или ещё что-то произошло.
Из клинической практики мы знаем, что чуть менее 5% бактериальных кератитов приводят к существенным проблемам со зрением. Под термином «существенные проблемы» понимаются ситуации, когда, например, когда у пациента существенно снизилось зрение или ему нужна трансплантация роговицы.
Дальше — есть исследование доктора Чанга о том, что на 10 тысяч носителей линз 3,5 человека получают воспаление роговицы в случае ношения однодневных линз, и 20 человек (на 10 тысяч) — если использовались линзы длительного ношения.
Следующий логический шаг — экстраполяция данных по этим случаям на 30 лет. Вопрос в том, линейная ли зависимость. Для этого докторами было проведено дополнительное исследование, плюс подняты архивы — выяснилось, что риск бактериального кератита по мере ношения линзы пациентами изменяется незначительно (глаз не вырабатывает дополнительные защитные механизмы, направленные на защиту от бактерий, поступающих под линзы).
Таким образом, риск существенных осложнений исследователи приняли за 1% (1 случай на 100 человек) при ношении однодневных мягких контактных линз в 30-летней перспективе. Риск ухудшения качества жизни — 5% в 30-летней перспективе (в общем случае это ухудшение, когда пациент видит на 2 строчки меньше в таблице).
Лазерная коррекция
Здесь аналогичные риски посчитать проще. Опираясь на исследование доктора Чанга (1 случай кератита на 800 пациентов, из этих случаев 25% влияют на качество жизни пациента, то есть являются частично необратимыми), это 1/3200. Далее авторы исследования оперируют данными Хаммонда (32 068 пациентов, 10-летний срез) и данными своего Портлендского института (18 тысяч операций, ни одного случая в 10-летней перспективе). Итоговый результат примерно такой, как у Чанга.
Стоит обратить внимание, что по лазерной коррекции нет такого опыта, как по линзам: 30-летняя практика есть только по ФРК, а рассматривался более «молодой» LASIK, поэтому в какой-то степени авторы несколько необоснованно экстраполируют. Тем не менее, даже с учётом погрешностей риски кератита в случае ношения линз явно выше.
Напомню, что флэп-методы (как рассмотренный LASIK) формируют в роговице разрез по широкой дуге — около 340 градусов, минимум 15 миллиметров. Затем этот рез закрывается сверху обычным эпителием. Метод ReLEx SMILE существенно менее инвазивен — размер реза обычно 2,5–3 мм, и, соответственно, риски должны быть в теории меньше (практических исследований пока нет).
Другие риски
Напомню суммарные риски осложнений лазерной коррекции: LASIK — до 6%, femtoLASIK — до 2%, ReLEx SMILE — 0,5–1% (в зависимости от поколения лазера). Подробнее о рисках есть вот здесь.
Что опаснее всего при ношении линзы?
На первом месте заносимые инфекции. На втором — перенашивание линз и последующие гипоксические изменения. Даже самые кислородопроницаемые мягкие линзы имеют ограничение на время ношения. Чаще всего это 8 часов (откройте инструкцию к своим и проверьте, это важно). Часто недообследованный пациент надевает их утром в 8 часов, а затем снимает около 22 часов вечера. Практический результат — нехватка кислорода, рост сосудов из лимбальной непрозрачной зоны (а в роговице сосудов обычно нет и не должно быть) и проникновение их в роговицу. С последующими неприятными изменениями, которые при долгом злоупотреблении линзами становятся необратимыми.
Ещё одна причина перенашивания линз — это горе-аптекари. Я уже неоднократно встречала пациентов, которые носят двухнедельные линзы неделю, оставляя их на ночь. Потому что в аптеке сказали, что можно носить две недели, снимая на ночь (ну или неделю постоянно). Запомните: это, пожалуй, самое опасное, что вы можете сделать с помощью линз. Проверяйте инструкцию, внимательно читайте, каков максимальный срок блокировки доступа кислорода к глазу и нарушения осмотических процессов в роговице, то есть срок ношения линзы.
Всё остальное — это, скорее, страшилки или недостатки старых моделей линз. Возможны следующие риски:
- Эрозия роговицы, то есть повреждение глаза в результате трения об линзу и одновременного нарушения обмена слёзной жидкости. Как правило, либо результат ношения линзы больше положенного (особенно у тех, кто только начинает носить линзы и считает, что рекомендация про 4 часа в первые недели — это перестраховка), либо результат длительного ношения однодневных линз. Основной симптом — «затуманивание» зрения. На начальных стадиях лечится очень просто, через 2 дня место повреждения покрывается эпителием. Но если запустить — может образоваться язва или другие стойкие явления. Мутнеет в глазах — надо сразу снять линзы и немного подождать. Не проходит — бегом к офтальмологу, скорость обращения тут решает многое.
- Банальные аллергии, чаще всего — на раствор, в котором чистятся или хранятся линзы. Как правило, в перспективе ничего серьёзного, через 7–10 дней всё нормализуется. Есть и сложные токсические реакции в ответ на растворы, но они встречаются крайне редко. Корниоциларное раздражение более вероятно: в симптомах зуд и жжение при ношении линзы и ощущение, что она осталась в глазу после снятия (это токсическое поражение).
- Гигантский папиллярный конъюнктивит. В 1998 году риски оценивались от 1,8% до 15% в зависимости от типов линз, с тех пор исследований не было (теоретически риски сильно уменьшились из-за кислородопропускающих линз однодневного ношения). Эта зараза может выжидать активной фазы от 3 недель до 4 лет, потом на верхнем веке появляется характерное уплотнение, в глаз начинает попадать слизь. Если вовремя поймать — дело кончится неприятными, но не очень болезненными промываниями. Пропустить — появятся множественные осложнения, в частности, вся эта «радость» может вызвать глубокий кератит. Очень легко диагностировать конъюнктивит на ранних стадиях по дискомфорту при ношении линз, но редкий пациент доходит до врача при этом.
- Кератиты разного генеза. Кроме уже описанного бактериального, на линзах или на руках можно занести грибок или вирусы. Осложнения — язвы роговицы с острой болью, светобоязнью. Особенно интересен акантамёбный кератит — это микроорганизмы, живущие в воде. Линзы создают для них идеальные условия размножения. Если пропустить этот тип кератита (один из самых вероятных для носителей линз) — с высокой вероятностью будут помутнения роговицы.
- Длительное ношение линз вызывает истончение роговицы (кератоциты теряют способность к синтезу новой ткани). Это может произойти даже при правильном ношении линз через 3–5 лет после использования.
- В случае реакции на гипоксию (недостаток кислорода) проявляется основное осложнение — образование новых сосудов. Пациент ничего не чувствует, но первые изменения видны при диагностике почти сразу. Третья стадия — ткань с сосудами врастает между боуменовой мембраной и эпителием, это (вместе с другими сопутствующими изменениями внутри глаза) достаточно серьёзно сказывается на зрении.
С момента публикации основных отечественных исследований появилось как минимум два поколения однодневных контактных линз с хорошей заявленной проницаемостью для кислорода, поэтому в теории риски должны уменьшиться. Однако основные факторы (внесение инфекции, сдавливание глаза, нарушение циркуляции и т. п.) остаются.
Практика
- Контактные линзы длительного ношения почти в 6 раз опаснее однодневных. Есть смысл задуматься о смене типа линз на однодневные. Ну или вообще об их необходимости.
- Всегда мойте или дезинфицируйте руки при надевании и снятии линз. Если вы не можете сделать это гарантированно чистыми руками — лучше не делайте. Обратите внимание: в инструкции к вашим линзам, скорее всего, есть фраза про то, что нужно носить с собой очки на такой случай (и она там неслучайно).
- Очень внимательно относитесь к очистке линз длительного ношения и срокам их использования. Не носите линзы с царапинами или надрывами, это резко увеличивает риск поверхностного кератита.
- Сухость в глазах после снятия линзы — это признак отёка. Если есть такое — лучше ближайшие две недели не носить линз, и подумайте о том, чтобы их заменить на очки или сделать коррекцию.
- Очки в целом безопаснее линз. Носите их, когда можете. Не можете жить без линз — задумайтесь о жёстких ночных линзах, они в сравнении с однодневными более безопасны (но очки ещё безопаснее). Про подобные линзы и их особенности расскажу детально чуть позже.
Источник
Конечно, велик соблазн надеть линзы и сразу чётко всё увидеть. При этом, друзья, необходимо чётко понимать, чем вообще могут быть опасны контактные линзы.
Самое плохое в линзах то, что они совершенно не позволяют в течении дня расслаблять зрение. Вы не можете просто снять их, как очки, и выполнить простые упражнения для снятия усталости глаз и профилактики прогрессирования близорукости.
Дело в том, что при близорукости, некоторые глазодвигательные мышцы находятся в спазмированном состоянии, они испытывают постоянное хроническое перенапряжение. Амплитуда работы мышц значительно снижена, а глазное яблоко имеет так называемую «миопическую» форму, – оно удлинено вдоль оптической оси глаза.
Форма глазного яблока при нормальном зрении и миопии
Надевая линзы, мы вроде бы начинаем хорошо видеть, но при этом перенапряжение мышц остаётся и со временем, вполне естественно , будет только усиливаться. Очки же позволяют снимать их и делать элементарные расслабляющие упражнения, снимая лишний спазм глазодвигательных мышц. Это помогает предохранять глаза от накопления дополнительного напряжения и восстанавливать нормальный процесс аккомодации.
Что касается прямых непосредственных рисков, которым Вы подвергаетесь при носке линз:
На первом месте среди них находятся инфекции, довольно часто заносимые.
На втором – длительное ношение линз и связанные с этим гипоксические изменения роговицы. Даже самые кислород-проницаемые мягкие линзы имеют жёсткие ограничения на длительность ношения.
Большинство людей, использующих контактные линзы, чаще всего их надевают утром в 8 часов и снимают поздно вечером. В результате столь длительного ношения возникает нехватка доступа кислорода к роговице, что вызывает рост сосудов из лимбальной (непрозрачной) зоны и проникновение их в роговицу. В норме, роговица не имеет сосудов и получает питание осмотическим путём, поэтому данные изменения являются необратимыми.
Всегда внимательно читайте инструкцию, каков максимальный срок ношения тех или иных линз. Любые линзы блокируют доступ кислорода к глазу и нарушают осмотические процессы в роговице.
А теперь подробнее
(страшных картинок не будет)
Отек роговицы
В некоторых случаях, при длительном ношении контактных линз может образоваться отек роговицы. Это возникает из-за неподходящей формы линз, а также сна в линзах. Симптомы: изображение размытое, радужные разводы вокруг источников света, покраснение глаз.
Эрозия роговицы
Данное повреждение глаза может происходить в результате нарушения обмена слёзной жидкости. Как правило, это является результатом длительного ношения линз, либо индивидуальной реакции на них.
Неточный подбор линз может провоцировать возникновение аллергических реакций во время использования. Не всем подойдет одинаковый материал линз. Основной симптом при этом – «затуманивание» зрения. На начальной стадии это нарушение лечится несложно, но его категорически нельзя запускать и при появлении данных симптомов необходимо как можно скорее обращаться к специалисту.
Гигантский папиллярный конъюнктивит
Появление кислород-пропускающих линз однодневного ношения заметно снизили вероятность развития данного нарушения, и всё же оно встречается. При этом на верхнем веке появляется уплотнение и в глазу начинает скапливаться слизь. Своевременное лечение подразумевает очень частые неприятные промывания. В худшем случае, данное нарушение может вызвать глубокий кератит.
Кератиты
Представляют собой язвы роговицы с острой болью и заметной светобоязнью. Особенно опасен акантамёбный кератит, вызываемый микроорганизмами, живущими в воде. Линзы создают для них идеальные условия размножения. Если пропустить начало развития этого типа кератита (один из самых вероятных для носителей линз), то с высокой вероятностью могут возникнуть стойкие помутнения роговицы.
Акантамебный кератит наиболее опасен тем, что если вовремя не начать лечение, то можно потерять не только зрение, но и глаз.
Истончение роговицы
Даже при правильном ношении линз, через 3-5 лет часто может развиваться истончение и даже язва роговицы.
Язва роговицы может возникать, как осложнение любого инфицирования глаза при её истончении. Инфекционная форма обычно сопровождается сильными болями и нагноениями. Стерильная форма язвы протекает без болевых синдромов.
Образование новых сосудов
Пациентом первое время никак не ощущается, но при диагностике первые изменения видны сразу. Позднее, кровеносные сосуды начинают прорастать между боуменовой мембраной и эпителием, что начинает достаточно серьёзно сказываться на зрении.
Трещины конъюнктивы
При ношении контактных линз роговица ежедневно испытывает стресс, на ее поверхности могут появляться микротравмы, сопровождающиеся болевыми симптомами, ощущением инородного тела в глазу, слезотечением и покраснением конъюнктивы.
Несколько лет назад выявлено еще одно негативное последствие ношения линз – трещина конъюнктивы. Трещины чаще всего возникают при ношении линз, выполненных из силикон-гидрогеля. Они возникают в местах соприкосновения края линзы с конъюнктивой.
Если Вы носите контактные линзы, Вам необходимо запомнить 3 правила:
1. Обязательно мойте руки при надевании и снятии линз. Даже если Вам нужно что-то поправить, – вымойте хорошо руки. Если нет возможности сделать манипуляции чистыми руками — лучше ничего не трогайте, или наденьте очки.
2. При появлении сухости в глазах, немедленно прекратите ношение линз на одну-две недели, пока не пройдут признаки отёка роговицы.
3. Носите качественные очки, изготовленные непосредственно для Вас после всестороннего обследования. Не покупайте готовые очки в оптике, после замеров только на рефрактометре.
Идеальный вариант: Начните заниматься естественным восстановлением зрения, ученики школы Академии зрения делают это уже более 10 лет в 10 странах. В зависимости от степени нарушений зрения и величины приложенных усилий, им удаётся восстанавливать зрение на величину от 0.25 до 1 диоптрии в месяц.
Запомните: это единственный вариант, при котором восстанавливается естественная физиологическая форма глазного яблока, работа мышц глаза и уходят все риски, связанные как с использованием линз, так и с рисками дальнейшего ухудшения зрения.
Читайте о дальнейших рисках, которым Вы себя подвергаете, если у Вас имеются нарушения зрения: Что будет, если у Вас плохое зрение
На чём строится естественное восстановление зрения
Естественное восстановление нормальной рефракции глаз базируется на двух элементах: ежедневных занятиях в течении 2-3 месяцев (не менее 30 минут) и здоровых зрительных привычках.
Задача сводится к балансировке работы мышц глаз, а также снятию спазмов и застойных явлений, для восстановления нормальной длины оптической оси глазного яблока. В случае астигматизма также требуется дополнительная работа по нормализации кривизны роговицы.
Во время занятий, при средней и сильной степени нарушения рефракции, носятся более слабые очки. При начальной степени нарушений, очки надеваются только тогда, когда это действительно необходимо, например при управлении транспортом, переходе улицы или работе с документами.
Такой подход позволяет достаточно быстро снимать напряжение с мышц глаз, а именно оно является основной причиной нарушений рефракции.
Внимание: без регулярных занятий и формирования комплекса здоровых зрительных привычек, уменьшение диоптрий корректирующих очков не допускается, даже если Вы самостоятельно занимаетесь какой-либо гимнастикой для глаз! Так Вы будете ещё больше щуриться и напряжение в глазах может только усилиться.
Эксперт: Лила Унгвари, врач-офтальмолог c опытом работы более 25 лет в Европейских офтальмологических центрах, из которых 10 занималась аттестацией лётного персонала Авиакомпаний. Европейский инструктор естественного восстановления зрения.
Источник
Заболевание носит невоспалительный характер, но при этом является чрезвычайно опасным.
Термин кератоконус состоит из комбинации двух слов «kerato» и «konos», что в переводе с греческого означает «роговица» и «конус». Название патологии как нельзя лучше характеризует ее суть. Кератоконус глаза характеризуется истончением роговицы и ее деформацией. Рассмотрим, почему это происходит.
Кератоконус: основные причины появления заболевания
Природа этого заболевания напрямую связана с тем, что волокна, формирующие структуру роговицы, постепенно теряют свою прочность. В результате роговая оболочка выпячивается вперед и приобретает форму конуса под влиянием внутриглазного давления. Достоверно причины появления такой болезни, как кератоконус не изучены. Многие эксперты считают, что проблема связана с нарушением механических свойств основного вещества роговицы. Предположительно этому способствуют несколько факторов: нарушение работы эндокринной системы, вирусные инфекции (в том числе гепатит В), травмы роговицы, генетическая предрасположенность, аллергические реакции, постоянные стрессы, а также неблагоприятное воздействие окружающей среды (плохая экология). Каждый из них может служить своеобразным спусковым механизмом для старта развития патологии.
Роговица здорового глаза имеет сферическую форму, что позволяет обеспечивать правильное преломление и точную фокусировку лучей. При кератоконусе из-за структурных изменений она постепенно приобретает конусообразный вид. Это становится причиной искажения лучей, неточной фокусировки и появления нечеткости зрения. Как правило, развивается заболевание сразу на обоих глазах. Обычно оно встречается в подростковом и среднем возрасте (до 30 лет).
Кератоконус представляет собой дегенеративное невоспалительное заболевание глаз. Ему свойственно медленное прогрессирование — изменение формы роговой оболочки происходит поэтапно, в течение нескольких лет. Однако в некоторых случаях у пациентов наблюдается достаточно быстрое ухудшение состояния, поэтому следует утверждать об индивидуальных особенностях протекания заболевания в каждом конкретном случае.
Почему возникает болезнь кератоконус?
Причин несколько, среди них:
• генетическая предрасположенность;
• нарушения в работе эндокринной системы;
• вирусные инфекции (например, гепатит В);
• аллергические реакции;
• постоянные стрессы;
• неблагоприятное воздействие окружающей среды.
Многие специалисты утверждают, что одним из наиболее существенных факторов, влияющих на появление данной патологии, является именно генетическая предрасположенность. Поэтому люди, у родственников которых был обнаружен кератоконус, находятся в определенной группе риска. Им необходимо регулярно посещать офтальмологический кабинет, начиная с раннего детства. В последнее десятилетие офтальмологи отмечают рост случаев заболевания, что связано с ухудшением экологической обстановки.
Кератоконус: основные симптомы
На начальной стадии заболевания его симптомы практически не отличаются от признаков близорукости, дальнозоркости или астигматизма. Пациент жалуется на ухудшение зрения, он видит предметы нечетко, размыто и в некоторых случаях искаженно. Это связано с тем, что в различных точках оболочки лучи света преломляются неравномерно из-за ее конусовидной формы. Главное отличие заключается в том, что такое прогрессирующее заболевание роговицы не корригируется с помощью очков или мягких контактных линз. В некоторых случаях на ранних стадиях кератоконус ошибочно принимают за прочие аномалии рефракции из-за схожих симптомов. Достоверно выявить причину ухудшения зрения сможет только квалифицированный офтальмолог при проведении тщательного обследования зрительной системы с помощью современного диагностического оборудования.
С течением времени, когда деформация увеличивается, у пациента наблюдается появление различных фантомных изображений. Офтальмологи характеризуют данное явление как монокулярную полиопию. Наиболее часто данный эффект наблюдается в том случае, если пациент длительное время смотрит на объекты с высокой контрастностью, например, в процессе рассматривания темных точек на светлом фоне. Вместо одной точки, человек наблюдает картину с различными хаотичными изображениями. В вечернее и ночное время суток могут появляться ореолы и засветы, что доставляет дискомфортные ощущения. На последних стадиях патология глаза с кератоконусом становится заметна визуально: образуется конусовидное выпячивание роговой оболочки.
Кератоконус роговицы глаза: основные признаки:
• нарушение четкости зрения (схожее с близорукостью и дальнозоркостью);
• искаженное восприятие изображения (схожее с астигматизмом);
• неэффективность применения стандартных оптических средств (очков и мягких контактных линз);
• прогрессирующее снижение остроты зрения;
• засветы и ореолы в вечернее время суток;
• светобоязнь и двоение предметов;
• фантомные изображения при длительном рассматривании контрастных предметов;
• конусовидное выпячивание роговицы, заметное невооруженным взглядом (на последних стадиях).
Чем опасна болезнь глаз кератоконус?
Данное заболевание носит невоспалительный характер, но при этом является чрезвычайно опасным. На последних стадиях кератоконуса наблюдается прогрессирование истончения роговой оболочки, вплоть до ее разрыва. Это сопровождается выраженными болевыми ощущениями и полной потерей зрения. Если своевременно не диагностировать болезнь и не принять срочные меры по ее лечению, произойдет неизбежный запуск мощных патологических процессов в организме, что приведет к серьезным и порой необратимым расстройствам зрительной системы.
Только грамотное и своевременно начатое лечение способно остановить данный процесс.
К чему может привести это заболевание при отсутствии лечения:
• Водянка роговой оболочки.
• Разрыв роговицы
• Полная утрата зрения без возможности восстановления.
Кератоконус: какие стадии бывают?
В настоящее время существуют различные классификации этой болезни, однако наиболее популярной среди офтальмологов является методика М. Amsler. Она базируется на офтальмометрических изменениях роговицы с точки зрения картины биомикроскопии.
Согласно этой классификации, различают 4 стадии кератоконуса:
• Первая. Минимальный радиус кривизны роговой оболочки составляет более 7,2 мм, а острота зрения колеблется в пределах 0,1—0,5. Присутствует возможность коррекции с помощью цилиндрических стекол.
• Вторая: Показатель минимального радиуса кривизны снижается до 7,19—7,1 мм, а острота зрения колеблется в пределах 0,1—0,4. Болезнь на этой стадии также поддается коррекции с помощью астигматических (цилиндрических) стекол. Возможно начальное проявление истончения роговицы.
• Третья: острота зрения колеблется в пределах 0,02—0,12, а радиус кривизны роговицы снижается до 7,09—7,0 мм. Наблюдается заметное выпячивание оболочки и ее истончение. Также возможны помутнения в боуменовой мембране. Коррекция производится исключительно жесткими линзами.
• Четвертая. На этой стадии наблюдаются помутнения роговичной стромы и поражения десцеметовой мембраны. При этом радиус кривизны составляет не более 6,9 мм, а острота зрения колеблется в пределах 0,01—0,02, но уже не поддается коррекции.
Также в некоторых случаях используется другая классификация болезни кератоконуса. Так, различают передний (истинный), острый и задний тип патологии. В первом случае наблюдаются патологические процессы, происходящие в боуменовой мембране. Острый вид заболевания, также известный как водянка роговой оболочки, сопровождается поступлением внутриглазной влаги во внутренние слои роговицы, что связано с изменением ее барьерной функции из-за повреждения десцеметовой мембраны. Задний кератоконус обусловлен аномалиями мезодермы. Характеризуется центрально сформированным истончением, иногда представленным в форме блюдца.
Как лечится такое заболевание глаз как кератоконус?
На ранних стадиях заболевания искажение объектов может быть устранено с помощью цилиндрических очков. При прогрессировании болезни для повышения четкости зрения пациентам показано постоянное ношение контактных линз. Подбор данных оптических изделий строго индивидуален, поскольку не существует единого дизайна, подходящего для всех видов и стадий кератоконуса. Применение мягких средств контактной коррекции ограничено, так как они подстраиваются под искаженную форму поверхности роговицы, а потому являются малоэффективными. В данном случае офтальмологи рекомендуют использовать жесткие газопроницаемые линзы, которые надежно фиксируются и не деформируются в процессе эксплуатации. Это позволяет вернуть четкость зрения при данном заболевании роговицы глаза.
К популярным методам лечения заболевания на начальных стадиях относят кросс-линкинг. Он подразумевает одновременное закапывание рибофлавина и воздействие на роговицу специальным прибором (лампы Зейлера). В результате между ее коллагеновыми волокнами создаются дополнительные химические связи, формирующие новый структурный каркас. Еще один востребованный метод — имплантация стромальных колец — представляет собой хирургический подход к лечению кератоконуса, направленный на введение в роговицу небольших дугообразных элементов из биосовместимого со структурами глаза материала, создающих плотный каркас и способствующих снижению внутриглазного давления.
При серьезной деформации роговой оболочки может быть показана кератопластика. Это операция, в ходе которой производится замена участков оболочки специальным трансплантатом, который располагается на ее передних слоях или замещает их. Для этого используются специальные материалы, обладающие повышенной приживаемостью. Кроме того, получил распространение метод лечения с помощью применения фемтосекундного лазера. В ходе этого хирургического вмешательства оказывается лазерное воздействие на структуру роговицы и меняется ее форма. Этот способ считается одним из наиболее щадящих и эффективных, поскольку позволяет учитывать малейшие индивидуальные особенности зрительной системы пациента.
Основные способы лечения кератоконуса:
• кросс-линкинг (воздействие лампы Зейлера);
• кератопластика;
• имплантация стромальных колец;
• применение фемтосекундного лазера;
• коррекция с помощью жестких газопроницаемых линз (на ранних стадиях).
Приходите на диагностику в КазНИИ глазных болезней по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон : +7 (775) 007 01 00; +7 (727) 279 54 36.
Вся важная информация о коронавирусе в Казахстане публикуется в telegram канале «zakon.kz». Подписывайтесь!
Источник