Искусственная роговица из коллагена
Image caption
Роговица играет важнейшую роль в формировании зрительного образа глазом
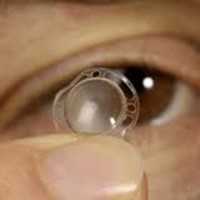
Искусственная роговица, изготовленная в лаборатории, заметно улучшила зрение у 10 шведских пациентов, страдающих значительной потерей зрения.
Пересаженная искусственная роговица из синтетического коллагена открывает новые беспрецедентные возможности для замены дефицитной естественной роговицы от доноров.
Такие импланты стимулируют регенерацию нервов и клеток в глазу.
Данные о восстановлении зрения у человека с помощью искусственной роговицы получены впервые.
Способность воспринимать зрительные образы у человека целиком зависит от этого слоя из прозрачных клеток, который прикрывает зрачок, радужную оболочку и вообще переднюю часть глаза. Он состоит из коллагеновых волокон и фокусирует свет на сетчатке глаза.
Повреждения роговицы являются второй по распространенности причиной слепоты в мире.
В тех странах, где налажен сбор и хранение человеческих тканей для импантаций, заболевания и повреждения роговицы лечатся путем пересадки человеческой роговицы. Однако во всем мире ощущается острый дефицит таких тканей.
Биосинтетические импланты изготавливаются из синтетических коллагеновых волокон, которые очень точно повторяют структуру человеческой роговицы. Компания Fibrogen, которая изготавливает такие импланты, использует для этого дрожжи и человеческую ДНК.
У десяти шведских пациентов поврежденная роговица была удалена хирургическим путем и заменена искусственной. Затем в течение двух лет велось наблюдение за процессом приживления имплантов.
У шести пациентов зрение улучшилось с 20/400 до 20/100 – это означает, что они смогли после операции различать предметы на расстоянии, в четыре раза превышающий показатели до операции.
Image caption
Операции по пересадке искусственной роговицы делаются, но она до сих пор изготавливалась из пластических материалов небиологического происхождения
Зрение восстановило у всех 10 пациентов, которым была пересажена искусственная роговица. Однако некоторым из них понадобилась дополнительная коррекция с помощью контактных линз.
По словам доктора Мэй Гриффитс, профессора регенеративной медицины в университете Линкопингс в Швеции, она была приятно удивлена неожиданным для нее успехом этих клинических испытаний.
«Мы ставили себе целью проверить безопасность такой роговицы для человека и поэтому улучшение зрения стало для нас настоящим подарком», — заявила она.
«Собственные клетки и нервные окончания в глазу пациента начинают заполнять коллагеновую решетку искусственной роговицы, поэтому речь идет о стимулировании такого естественного восстановления тканей», — рассказывает доктор Гриффитс.
Пациенты не испытывали никаких проблем с отторжением пересаженных тканей и поэтому не нуждались в приеме иммуноподавляющих лекарств. Такие побочные симптомы часто сопровождают пересадку человеческой роговицы.
Авторы исследования, результаты которого опубликованы в медицинском журнале Science Translational Medicine, указывают, что речь идет пока о начальном этапе клинических испытаний. Однако они считают этот метод восстановления зрения чрезвычайно перспективен.
Источник

Роговица глаза – это та часть глаза, в которой происходит преломление света, после чего измененные лучи попадают к зрительным анализаторам. Именно от того, насколько чистой и здоровой будет роговица глаза, во многом зависит качество зрения человека. Здоровье роговицы зависит от генетики, а еще от того, насколько человек будет поддерживать правильный образ жизни и бережно относиться к своим глазам. Но если человек все же досталась генетическая предрасположенность к заболеваниям глаз, при неправильных жизненных условиях могут возникнуть некоторые офтальмологические болезни, приводящие к необратимым изменениям в роговице, что в последствии может даже вызвать слепоту. Здесь, к сожалению, не поможет ни одна коррекция зрения и единственным выходом будет искусственная роговица глаза, которая заменит человеку его собственную.
Кому показана трансплантация искусственной роговицы
В донорских роговицах на сегодняшний день нуждаются от 8 до 10 миллионов человек во всем мире. Трансплантация роговицы может быть показана по следующим причинам:
— тяжелые травмы роговицы;
— химические и термические ожоги роговицы;
— поражение роговицы при вирусных и бактериальных инфекциях;
— осложнения после операционного вмешательства на глаза;
— эпителиально-эндотелиальная дистрофия роговицы;
— кератоконтус.
Донорские роговицы
Изначально врачи использовали при пересадке донорские роговицы. Такая операция может производиться в течение нескольких часов после смерти донора. Если затянуть с процессом снятия роговицы, она может стать непригодной для трансплантации, поскольку со временем на ней возникают изменения. Но такие операции, к сожалению, не всегда бывают удачными, так как из-за иммунной несовместимости у пациента может произойти отторжение донорской роговицы. Такие методы трансплантологии используются в немногих странах, преимущественно в США и Сингапуре, шанс на успех составляет 85-90%.
Искусственные роговицы
В конце 70-х годов канадские, американские и шведские ученые начали разработки по созданию искусственной роговицы глаза, и только через тридцать лет кропотливой работы ученым удалось создать очень близкие по свойствам к естественным полимерные аналоги роговицы.
Первые клинические испытания новой искусственной роговицы глаза были проведены в Швеции. Для десяти пациентов разработали искусственные роговицы из коллагена, а затем успешно имплантированы желающим. После операции пациенты наблюдались у офтальмологов в течение двух лет. Результаты клинических испытаний были благополучными. По утверждению шведского ученого Мэя Гриффитса имплантированная коллагеновая роговица со временем обрастает собственными клетками и нервными окончаниями глаза пациента, поэтому процесс восстановления зрения протекает естественным путем. Таким образом ученым удалось вернуть зрение всем десяти пациентам без ущерба их здоровью, поскольку отторжения искусственной роговицы не происходило.
Искусственная роговица глаза (кератопротез), в отличие от донорской роговицы, не содержит опасных вирусов и бактерий. Существует совсем не высокий риск инфицирования во время самой трансплантации, который устраняется приемом на послеоперационном этапе антибиотиков.
Для распространения подобных операций по всему миру проведено недостаточно клинических испытаний, тем не менее, ученые надеются, что в скором времени кератопротезы помогут вернуть зрение миллионам людей в мире.
С этим материалом так же читают:
Источник
 »
»
Разъяснения офтальмолога
Заболевания роговицы часто приводят к слепоте. Стандартное лечение включает в себя имплантацию роговичного трансплантата, хотя далеко не во всех случаях это возможно и, к тому же, связано с трудностями в получении донорской роговицы. Искусственная роговица лишена этого недостатка и в будущем поможет спасти зрение многим больным.
Тысячи людей потеряли зрение из-за повреждений роговицы в результате травмы, отсутствия лимбальных стволовых клеток или других заболеваний. Пересадка донорской роговицы — это предпочтительная терапия для большинства таких пациентов. Однако дефицитный донорский материал не приживается у определенной категории пациентов, что делает необходимым применение других методов восстановления зрения. Только в Германии около 7000 пациентов ждут своей очереди на лечение. В тесном сотрудничестве с Аахенским центром трансфера технологий (Aachen Centre of Technology Transfer) доктор Шторсберг и его группа из Фраунгоферского института исследования прикладных полимеров (Fraunhofer Institute for Applied Polymer research, ИАП) в Потсдаме пытаются исправить эту ситуацию, разрабатывая искусственную роговицу. Научные организации, работающие над проектом «ART CORNEA» — это Университет Мартина Лютера в г. Халле-Виттенберг, компания ACTO e. V. и офтальмологическая клиника Кёльн-Мерхайм.
«Мы находимся в процессе создания двух различных типов искусственной роговицы. Один из них может быть использован как альтернатива донорской роговице в тех случаях, когда глаз пациента её отторгает, — не говоря уже о дефиците донорского материала», — сообщил руководитель проекта доктор Йоахим Шторсберг. У этого ученого имеется достаточный опыт в разработке и тестировании биоматериалов нового поколения. С 2005 по 2009 год он сотрудничал с междисциплинарными группами и частными компаниями с целью создать искусственную роговицу для тех пациентов с помутнением роговицы — т.е., в ситуации, которую очень трудно лечить. У таких пациентов не приживается донорская роговица из-за того, что они страдают другими заболеваниями, или из-за предыдущих неудачных попыток трансплантации. Доктору Шторсбергу была присуждена премия Иосифа фон Фраунгофера в 2010 г. за это достижение. «Большое количество пациентов с разными расстройствами смогут извлечь пользу из нашего нового имплантата, который мы назвали ArtCornea®. Мы уже зарегистрировали ArtCornea® как торговую марку», — сообщил Шторсберг.
Тяжелобольные пациенты обретают зрение
ArtCornea® сделана на основе полимера с сильными гидрофильными свойствами. Доктор Шторсберг и его группа добавили новый слой на поверхность, чтобы обеспечить ее закрепление в ткани пациента и работоспособность оптики. Гаптический край был химически модифицирован для того, чтобы стимулировать рост клеток внутри. Эти клетки пересаживаются на окружающую их ткань, что необходимо для закрепления всего устройства на ткани глаза пациента. Исследователи стремятся расширить оптическую зону имплантата с целью улучшить светопропускание сверх значений, достигнутых на данный момент, что является трудной задачей. «После имплантации ArtCornea® практически незаметна, за исключением, пожалуй, нескольких швов. Её легко имплантировать и она не вызывает негативного иммунного ответа», — подчеркнул Шторсберг достоинства нового изобретения.
Специалистам также удалось создать химически и биологически инертную основу для создания другой искусственной роговицы, ACTO-TexKpro. ACTO-TexKpro особенно подходит для предварительного лечения, например, в случае, если роговица разрушилась вследствие хронического воспаления, несчастного случая, разъедания или ожога.
Было проведено лабораторное исследование in vivo на нескольких кроликах. После шести месяцев лечения имплантированные протезы, не вызвав раздражений, прижились у кроликов, прочно закрепившись внутри глаза. Результаты послеоперационных тестов указывают на то, что животные хорошо переносят искусственную роговицу. Будут проведены последующие клинические испытания в офтальмологической клинике Кёльна-Мерхайма. Вероятнее всего, положительные результаты тестов, проведенных на данный момент, будут подтверждены, и партнеры очень высоко оценивают шансы на успех. Их оптимизм вполне оправдан: в 2009 году нескольким тяжелобольным пациентам пересадили специально разработанные для них имплантаты-кератопротезы из-за того, что у них отторгались имплантаты из роговицы человека. У этих пациентов не наблюдалось никаких осложнений, и их искусственная роговица служит им до сих пор.
Источник: Общество им. Фраунгофера Материал подготовлен: Theochem
Биосинтетическая роговая оболочка не только полностью заменяет настоящую, но и при этом она приживается в организме лучше, чем донорская.
Созданная в результате сотрудничества ученых из Швеции и Канады искусственная роговица успешно прошла первую фазу испытаний.
Доктор Мэй Гриффит из шведского Университета Линчепинга и Исследовательского института при Больнице Университета Оттавы и ее коллеги использовали созданный в лабораторных условиях коллаген, которому придали форму роговой оболочки. После серии тестов вместе с профессором Пером Фагерхольмом из Университета Линчепинга они начали испытывать ее у 10 шведских пациентов, страдающих кератоконусом или центральным рубцеванием роговицы. Каждому из них была сделана операция по удалению поврежденной ткани и имплантации роговицы из синтетического структурированного рекомбинантного человеческого коллагена.
Роговая оболочка представляет собой тонкий прозрачный клеточный и коллагеновый слой. Благодаря своей прозрачности она выполняет функцию «окна» в глазном яблоке: пропускает свет и помогает фокусироваться. Наиболее частой причиной слепоты во всем мире являются заболевания, ведущие к помутнению роговицы.
Клинические наблюдения шли два года. За это время исследователи убедились, что собственные клетки и нервы пациентов вросли в имплантаты, а роговицы приобрели чувствительность к прикосновениям и способность производить слезы для кислородного питания глаз. Отторжения биосинтетических роговых оболочек не произошло в отличие от традиционно применяемых донорских тканей, а значит, не было необходимости принимать лекарства, подавляющие иммунитет. У 6 из 10 участников восстановилось зрение, а когда им подобрали подходящие контактные линзы, они стали видеть, как если бы им была сделана пересадка человеческой роговицы от донора.
Кератоконус – дегенеративное невоспалительное заболевание глаза, при котором роговица истончается и принимает коническую форму. Кератоконус может привести к серьезному ухудшению зрения. Чаще всего пациенты предъявляют жалобы на светобоязнь, двоение, размазывание изображения.
На основании этих оптимистичных результатов ученые уже начали разработку новых имплантатов с применением усовершенствованных биоматериалов, поделился д-р Фагерхольм.
Возможно, скоро биосинтетическая роговая оболочка начнет помогать миллионам пациентов и восстанавливать зрение при других заболеваниях глаз, когда единственным выходом является трансплантация, откладываемая из-за ожидания подходящего донора.
Подробности сообщает журнал «Наука Трансляционная медицина» ( Science Translational Medicine ).
Последние статьи
Роговица глаза – это та часть глаза, в которой происходит преломление света, после чего измененные лучи попадают к зрительным анализаторам. Именно от того, насколько чистой и здоровой будет роговица глаза, во многом зависит качество зрения человека. Здоровье роговицы зависит от генетики, а еще от того, насколько человек будет поддерживать правильный образ жизни и бережно относиться к своим глазам. Но если человек все же досталась генетическая предрасположенность к заболеваниям глаз, при неправильных жизненных условиях могут возникнуть некоторые офтальмологические болезни, приводящие к необратимым изменениям в роговице, что в последствии может даже вызвать слепоту. Здесь, к сожалению, не поможет ни одна коррекция зрения и единственным выходом будет искусственная роговица глаза, которая заменит человеку его собственную.
Кому показана трансплантация искусственной роговицы
В донорских роговицах на сегодняшний день нуждаются от 8 до 10 миллионов человек во всем мире. Трансплантация роговицы может быть показана по следующим причинам:
— тяжелые травмы роговицы;
— химические и термические ожоги роговицы ;
— поражение роговицы при вирусных и бактериальных инфекциях;
— осложнения после операционного вмешательства на глаза;
— эпителиально-эндотелиальная дистрофия роговицы;
Донорские роговицы
Изначально врачи использовали при пересадке донорские роговицы. Такая операция может производиться в течение нескольких часов после смерти донора. Если затянуть с процессом снятия роговицы, она может стать непригодной для трансплантации, поскольку со временем на ней возникают изменения. Но такие операции, к сожалению, не всегда бывают удачными, так как из-за иммунной несовместимости у пациента может произойти отторжение донорской роговицы. Такие методы трансплантологии используются в немногих странах, преимущественно в США и Сингапуре, шанс на успех составляет 85-90%.
Искусственные роговицы
В конце 70-х годов канадские, американские и шведские ученые начали разработки по созданию искусственной роговицы глаза, и только через тридцать лет кропотливой работы ученым удалось создать очень близкие по свойствам к естественным полимерные аналоги роговицы.
Первые клинические испытания новой искусственной роговицы глаза были проведены в Швеции. Для десяти пациентов разработали искусственные роговицы из коллагена, а затем успешно имплантированы желающим. После операции пациенты наблюдались у офтальмологов в течение двух лет. Результаты клинических испытаний были благополучными. По утверждению шведского ученого Мэя Гриффитса имплантированная коллагеновая роговица со временем обрастает собственными клетками и нервными окончаниями глаза пациента, поэтому процесс восстановления зрения протекает естественным путем. Таким образом ученым удалось вернуть зрение всем десяти пациентам без ущерба их здоровью, поскольку отторжения искусственной роговицы не происходило.
Искусственная роговица глаза (кератопротез), в отличие от донорской роговицы, не содержит опасных вирусов и бактерий. Существует совсем не высокий риск инфицирования во время самой трансплантации, который устраняется приемом на послеоперационном этапе антибиотиков.
Для распространения подобных операций по всему миру проведено недостаточно клинических испытаний, тем не менее, ученые надеются, что в скором времени кератопротезы помогут вернуть зрение миллионам людей в мире.
С этим материалом так же читают:

Расслоение сетчатки


Коррекция косоглазия

Как сохранить зрение

Глазной ячмень
Катаракта – что это?

Обнаружен в глазах хламидиоз? Лечение необходимо срочно!
Гигиена органов слуха: основные правила
Глаукома: общие понятия, причины, симптомы

Правила носки корректирующих линз

Причины астигматизма

Глазные воспаления

Бельмо на глазу

Снятие усталости глаз

Нарушение цветового зрения

Лечение бельма

Источники:
vseoglazah.ru, medical.odaily.info, www.megamedportal.ru
Следующие статьи
- Испытывается новый антиглаукомный препарат
- Исследование показало чашка кофе в день может уберечь от повреждения сетчатки
- Качество оптики глаза ухудшается после употребления алкоголя
loading…
Комментариев пока нет!
loading…
Интересное:
Источник
- Международный офтальмологический центр
- >>О центре
- >>Научные разработки
- >>«Сшивание» коллагена роговицы: только ли повышение прочности оболочки?
Прочность, эластичность и оптические свойства роговицы напрямую зависят от состояния и структуры коллагена – белка, составляющего основу соединительной ткани организма и уникально организованного в роговице в упорядоченные фибриллы и волокна, обеспечивая тем самым ее прозрачность и преломляющие свойства (Аветисов С.Э. и др., 1988; Вит В.В., 2003; Kaufman H., 2004).
На сегодня выявлен ряд заболеваний, при которых происходит истончение коллагеновых волокон роговицы, что приводит к изменению ее сферической формы, ухудшению зрения, которое трудно корректируется очками и контактными линзами. Поздние стадии таких состояний характеризуются появлением рубцов, отека роговицы с последующим разрывом оболочки, или ее помутнением. К подобным заболеваниям относятся первичный кератоконус, кератоглобус, пеллюцидная маргинальная дистрофия, а также состояния, вызванные ранее проведенными хирургическими вмешательствами или длительно существующими патологическими процессами в глазу, обусловливающие истончение роговицы (вторичные эктазии).
Для лечения данного патологического процесса разработаны консервативные и хирургические способы лечения. Первый способ, эффективный при начальных стадиях заболевания и направленный на коррекцию зрения, заключается в использовании очков, мягких и различных модификаций жестких контактных линз. Однако прогрессирование патологического процесса постепенно приводит к тому, что данные средства коррекции не могут улучшить зрение. В таких случаях применяются различные хирургические способы, нацеленные как на коррекцию зрения (ламеллярная кератотомия, имплантация роговичных сегментов, искусственного хрусталика и т.д.), так и на устранение самогó патологического процесса, то есть замену роговицы.
В конце прошлого века исследовательской группой во главе с T. Seiler (Германия) был разработан эффективный и безопасный способ повышения прочности роговицы для лечения начальных стадий первичного кератоконуса, получивший название «кросслинкинг» (cross-linking, X-linking). Под воздействием ультрафиолета и специального вещества, усиливающего действие излучения – рибофлавина, происходит поперечное «сшивание» коллагена между собой. В проведенных исследованиях на донорских роговицах учеными было показано увеличение диаметра коллагеновых волокон и повышение ригидности роговицы на 330%.
На сегодня данный способ нехирургического лечения кератоконуса, кератоглобуса и пеллюцидной маргинальной дистрофии нашел широкое применение в клинике (Braun E. et al., 2005; Kohlhaas M., 2005; Hafezi F. et al., 2007; Kymionis G. et al., 2009; Greenstein S. et al., 2012). Также данная процедура используется в дополнение к хирургии интрастромальными кольцами (Chan C., Sharma M., Wachler B., 2007). Кроме этого доказана эффективность данного способа в лечении такой патологии, как кератомаляция различного генеза (Muller L. et al., 2012), буллезная кератопатия (Krueger R. et al., 2008; Wollensak G. et al., 2009; Kozobolis V. et al., 2010), кератит (Iseli H. et al., 2008), язва роговицы (Schnitzler E., Spoerl E., Seiler T., 2000; Spoerl E. et al. 2004), отек роговицы различной этиологии (Cordeiro Barbosa M. et al., 2010) и др. В последние годы увеличилось количество исследований, изучающих комбинированное применение кросслинкинга и лазерных рефракционных операций (Kanellopoulos A.J., Binder P.S., 2011). Работами отечественных исследователей показана эффективность проведения кросслинкинга на трупных донорских роговицах человека, используемых для кератопластики при лечении фистул роговицы (Мороз З.И. и др., 2010), а также для создания биокератопротезного комплекса для протезирования роговицы (Борзенок С.А., Васильев А.В.. Шипунова А.В., 2012)
Важно отметить, что помимо повышения прочностных свойств роговицы после процедуры кросслинкинга, наблюдается и рефрактивный эффект, связанный с повышением симметричности роговицы и восстановлением ее ригидности.
На опыте нашей клиники так же есть случаи улучшения остроты зрения у пациентов после данной процедуры. Пациент В. 1978 г.р., обратился в клинику в феврале 2013 г. с жалобами на низкое зрение. Со слов пациента имеет близорукость с юности. Очки, жесткие и мягкие контактные линзы не использует по причине непереносимости. Хирургического лечения данной патологии ранее не проводилось.
Пациенту был выставлен диагноз: «Первичный кератоконус 3 стадии» правого глаза и «Первичный кератоконус 2 стадии» левого глаза (по классификации М. Амслера, 1961).
Для приостановления патологического процесса на ранней стадии заболевания пациенту было предложено проведение процедуры кросслинкинга на левый глаз (острота зрения без коррекции составляла 0.3, с максимальной коррекцией 0.4). Через 3 месяца после кросслинкинга острота зрения левого глаза составила 0.7, а с максимальной коррекцией -0.9.
Таким образом, кросслинкинг может являться не только эффективным способом стабилизации патологического процесса истончения коллагена, но и способствовать повышению остроты зрения у пациентов на ранних стадиях заболевания.

Материал подготовила Врач-офтальмолог «Международного Офтальмологического Центра» Анна Шипунова.
Записывайтесь на прием по телефону +7-495-938-97-79
Источник


