Ишемическая нейрооптикопатия глаза лечение
Одной из самых распространённых офтальмологических патологий, возникающих у людей в возрасте от 40 до 60 лет, считается ишемическая нейропатия зрительного нерва. Поражение возникает из-за дисфункции местного кровообращения в глазном яблоке. Для заболевания свойственна быстрая потеря зрения и сужение угла обзора. Ишемическая нейропатия проявляется как симптом системных заболеваний, который при отсутствии терапии может спровоцировать тяжёлые необратимые осложнения.
Характер заболевания
Ишемическая нейропатия или нейрооптикопатия – основная причина развития слепоты. Патология чаще развивается у пациентов после 50 лет и преимущественно обнаруживается у представителей сильного пола. Недуг сопровождается выраженным ухудшением зрения и при отсутствии терапии может вызвать полную слепоту. Так как поражение является осложнением других заболеваний глаз или внутренних органов, его изучением занимается не только офтальмология, но также кардиология, неврология и ревматология. При подозрении на нейрооптикопатию назначается комплексное обследование с целью выявления общей клинической картины и определения причины поражения зрительных волокон.
Разновидности ишемической нейропатии
В международной медицине ишемическую нейропатию классифицируют на 2 формы:
- локально ограниченная;
- тотальная.
В зависимости от локализации очага поражения, заболевание может быть передним или задним. Передняя нейропатия развивается на фоне патологических изменений, вызванных сбоем циркуляции крови в интрабульбарном отделе. Чаще всего в роли первоисточника выступают сосудистые поражения: формирование тромбов, эмболия, спазмы. Эта форма заболевания более распространена и диагностируется в 70% случаев. Задняя нейропатия встречается не так часто и связана с нарушениями, возникающими за глазным яблоком.
Обычно нейрооптикопатия затрагивает только один глаз, поражение сразу двух глазных яблок наблюдается только в 30% случаев. В медицинской практике нередко встречались случаи, когда симптоматика переходила с одного глаза на другой. Такой процесс диагностируется примерно у трети пациентов и практически не поддаётся прогнозированию. При этом стоит учитывать, что ишемия может затронуть второй глаз как через пару недель после проявления первичной симптоматики, так и не давать о себе знать на протяжении долгих лет.
Причины возникновения
При нарушении кровотока нервные ткани глазного яблока не получают вещества и микроэлементы, необходимые для полноценного функционирования. В результате этого развивается атрофия зрительного нерва, что при отсутствии терапии увеличивает вероятность развития слепоты.
Чаще всего заболевание диагностируется как осложнение системных патологий, которые негативно отражаются на циркуляции крови в органах зрения. Также в роли провоцирующего фактора могут выступать местные нарушения: спазмы, формирование тромбов, склеротизация.
Основные причины развития нейрооптикопатии:
- повышенное артериальное давление;
- атеросклероз;
- сахарный диабет первого или второго типа;
- тромбоз;
- системная красная волчанка;
- артериальная гипертензия.
Также в группу риска по развитию поражения попадают люди, которые постоянно испытывают стресс и частые нервные нагрузки. Спровоцировать возникновение передней ишемической нейропатии могут такие заболевания:
- сифилис;
- аллергический васкулит;
- поражение сонных артерий окклюзионного характера;
- гигантоклеточный височный артериит;
- глаукома;
- тяжёлая форма анемии;
- дископатия шейного отдела;
- сильные кровопотери (в том числе вследствие проведения хирургического вмешательства).
Что касается задней нейрооптикопатии, то эта форма чаще развивается при патологиях шейного отдела позвоночника и поражении сонных артерий.
Клиническая картина
Обычно нейрооптикопатия носит односторонний характер. Поражение сразу двух глаз встречается не более чем у трети пациентов и чаще наблюдается у людей, которые своевременно не обратились за профессиональной помощью.
Признаки патологии проявляются внезапно. На начальном этапе большинство пациентов жалуются на возникновение следующих симптомов:
- стремительное ухудшение зрения;
- повышенная восприимчивость света;
- слепота (только при тотальной форме заболевания).
Подобные симптомы носят временный характер и через несколько часов проходят самостоятельно, зрительная функция при этом восстанавливается. У некоторых пациентов их возникновению предшествуют следующие проявления:
- туманность и помутнения перед глазами;
- дискомфорт и болезненность в задней части глазных яблок;
- головная боль.
Вне зависимости от формы поражения, нейрооптикопатия всегда влечёт снижение качества периферического зрения, что сопровождается такими симптомами:
- появление слепых пятен в области видения;
- сужение угла обзора;
- отсутствие восприятия в височной, боковой или нижней области зрения.
Острая форма заболевания держится на протяжении 4–5 недель, после чего отёк зрительного нерва уменьшается. Это свидетельствует о начале атрофии нервных волокон разной степени выраженности. Острота зрения при этом не восстанавливается. Нередко после завершения острого периода болезнь начинает прогрессировать.
Поскольку ишемическая нейропатия отличается стремительным развитием, большинство пациентов помнят точное время, когда началось снижение зрения. Но первые этапы проходят абсолютно бессимптомно.
Диагностика
Так как развитие нейрооптикопатии не всегда связано с глазными заболеваниями, постановкой диагноза занимается не только офтальмолог, но и врачи других специализаций: эндокринолог, кардиолог, невролог, гематолог. При подозрении на патологию обычно назначаются следующие инструментальные обследования:
- Осмотр глазного дна при помощи офтальмоскопа (процедура позволяет оценить выраженность отёка и локализацию поражения).
- Ультразвуковое исследование структур глаза.
- Электрофизиологическое исследование.
- Рентген.
Также в обязательном порядке назначаются функциональные тесты. Если этих процедур недостаточно и общая клиническая картина остаётся смазанной, пациенту могут назначить дополнительные обследования:
- Дуплексное сканирование сонных артерий.
- Биопсию височных артерий.
- Магниторезонансную томографию головного мозга.
Также может быть назначено проведение ангиографии капилляров сетчатки, что поможет определить характер поражения.
Методы лечения
Если пациенту диагностирована нейрооптикопатия, приступать к лечению нужно как можно скорее. Продолжительный сбой кровообращения станет причиной отмирания нервных волокон. Этот процесс необратимый и не поддаётся корректированию даже посредством хирургического вмешательства.
Основная задача терапии – добиться ремиссии и минимизировать риск перехода нейропатии на второй глаз. Обычно терапия проводится в условиях стационара и включает в себя:
- инъекции Эуфиллина;
- применение нитроглицерина;
- ингаляции нашатырным спиртом.
После завершения острой стадии назначаются процедуры для стабилизации кровообращения. Чаще всего пациентам выписывают внутривенные или внутримышечные инъекции препаратов следующих фармкатегорий:
- средства для расширения капилляров (Папаверин, Никошпан);
- препараты, снижающие свёртываемость крови и препятствующие формированию тромбов (Гепарин натрия, Надропарин кальция);
- антиагреганты (ацетилсалициловая кислота);
- гемокорректоры – препараты, предназначенные для восстановления и нормализации кровяных функций (Декстран).
В качестве вспомогательных методов назначается применение средств для стабилизации внутриглазного давления, антиоксиданты и осмотические средства. Одновременно с этими лекарствами назначается приём витаминов B, E и C.
Для лечения задней ишемической нейропатии применяется другая схема лечения. Чаще всего пациентам выписывают использование спазмолитических и тромболитических средств, а также препаратов для снятия отёчности.
После окончания курса медикаментозной терапии проводятся физиопроцедуры: электростимуляция, магнитотерапия, лазерная стимуляция. Сеансы помогают восстановить проводимость зрительного нерва. Чтобы добиться положительного результата и свести к минимуму риск прогрессирования болезни, необходимо одновременно проводить лечение сопутствующих патологий.
Медикаментозную терапию нередко дополняют хирургическим вмешательством. Обычно операции проводятся с целью устранения стеноза или тромбоза артерий.
Прогноз и профилактические меры
При нейрооптикопатии зрительного нерва прогноз чаще всего неутешительный. Даже при своевременной терапии и строгом выполнении всех врачебных рекомендаций более чем у 75% пациентов сильно ухудшается зрение, возникают слепые зоны и уменьшаются углы обзора. Подобные изменения связаны с атрофированием нервных волокон и предотвратить их практически невозможно. Если же поражение затрагивает сразу оба глаза, существует высокий риск развития слепоты.
Поскольку ишемическая нейропатия – серьёзная патология, которая нередко приводит к плачевным последствиям, намного разумнее попытаться предотвратить её развитие, чем потом заниматься лечением. Для этого необходимо своевременно проводить терапию сосудистых и системных заболеваний, следить за обменными процессами. Также в качестве профилактики врачи советуют раз в полгода проходить осмотр у офтальмолога.
Ишемическая нейропатия – поражение, плохо поддающееся лечению и нередко ведущее к полной слепоте. Чтобы минимизировать риск нежелательных последствий и осложнений, при появлении первых сомнительных симптомов пациенту необходимо незамедлительно посетить офтальмолога и пройти полноценное обследование. Только после этого медик подскажет, какие меры необходимо предпринять в конкретном случае.
Источник
Ишемическая нейропатия зрительного нерва – поражение зрительного нерва, обусловленное функционально значимым расстройством кровообращения в его интрабульбарном или интраорбитальном отделе. Ишемическая нейропатия зрительного нерва характеризуется внезапным снижением остроты зрения, сужением и выпадением полей зрения, монокулярной слепотой. Диагностика ишемической нейропатии требует проведения визометрии, офтальмоскопии, периметрии, электрофизиологических исследований, УЗДГ глазных, сонных и позвоночных артерий, флюоресцентной ангиографии. При выявлении ишемической нейропатии зрительного нерва назначается противоотечная, тромболитическая, спазмолитическая терапия, антикоагулянты, витамины, магнитотерапия, электро- и лазерстимуляция зрительного нерва.
Общие сведения
Ишемическая нейропатия зрительного нерва обычно развивается в возрасте 40-60 лет, преимущественно у лиц мужского пола. Это серьезное состояние, которое может вызывать значительное снижение зрения и даже слепоту. Ишемическая нейропатия зрительного нерва не является самостоятельным заболеванием органа зрения, а служит глазным проявлением различных системных процессов. Поэтому проблемы, связанные с ишемической нейропатией, изучаются не только офтальмологией, но и кардиологией, ревматологией, неврологией, эндокринологией, гематологией.
Ишемическая нейропатия зрительного нерва
Классификация
Поражение зрительного нерва может развиваться в двух формах – передней и задней ишемической нейропатии. Обе формы могут протекать по типу ограниченной (частичной) или тотальной (полной) ишемии.
При передней ишемической нейропатии зрительного нерва патологические изменения обусловлены острым расстройством кровообращения в интрабульбарном отделе. Задняя нейропатия развивается реже и связана с ишемическими нарушениями, возникающими по ходу зрительного нерва в ретробульбарном (интраорбитальном) отделе.
Причины
Передняя ишемическая нейропатия патогенетически обусловлена нарушением кровотока в задних коротких ресничных артериях и развивающейся вследствие этого ишемией ретинального, хориоидального (преламинарного) и склерального (ламинарного) слоев ДЗН. В механизме развития задней ишемической нейропатии ведущая роль принадлежит расстройству кровообращения в задних отделах зрительного нерва, а также стенозам сонных и позвоночных артерий. Локальные факторы острого нарушения кровообращения зрительного нерва могут быть представлены как функциональными расстройствами (спазмами) артерий, так и их органическими изменениями (склеротическими поражениями, тромбоэмболиями).
Этиология ишемической нейропатии зрительного нерва мультифакторная; заболевание обусловлено различными системными поражениями и связанными с ними общими гемодинамическими нарушениями, локальными изменениями в сосудистом русле, расстройствами микроциркуляции. Ишемическая нейропатия зрительного нерва наиболее часто развивается на фоне общих сосудистых заболеваний – атеросклероза, гипертонической болезни, височного гигантоклеточного артериита (болезни Хортона), узелкового периартериита, облитерирующего артериита, сахарного диабета, дископатий шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоза магистральных сосудов. В отдельных случаях ишемическая нейропатия зрительного нерва возникает вследствие острой кровопотери при желудочно-кишечных кровотечениях, травмах, хирургических вмешательствах, анемии, артериальной гипотонии, болезнях крови, после наркоза или гемодиализа.
Симптомы
При ишемической нейропатии зрительного нерва чаще поражается один глаз, однако у трети больных могут наблюдаться двусторонние нарушения. Нередко второй глаз вовлекается в ишемический процесс спустя некоторое время (несколько дней или лет), обычно в течение ближайших 2-5 лет. Передняя и задняя ишемическая нейропатия зрительного нерва часто сочетаются между собой и с окклюзией центральной артерии сетчатки.
Оптическая ишемическая нейропатия, как правило, развивается внезапно: часто после сна, физического усилия, горячей ванны. При этом резко снижается острота зрения (вплоть до десятых долей, светоощущения или слепоты при тотальном поражении зрительного нерва). Резкое падение зрения происходит в период от нескольких минут до часов, так что пациент четко может указать время ухудшения зрительной функции. Иногда развитию ишемической нейропатии зрительного нерва предшествуют симптомы-предвестники в виде периодического затуманивания зрения, боли за глазом, сильной головной боли.
При данной патологии в том или ином варианте всегда нарушается периферическое зрение. Могут отмечаться отдельные дефекты (скотомы), выпадения в нижней половине поля зрения, выпадения височной и носовой половины поля зрения, концентрическое сужение полей зрения.
Период острой ишемии продолжается в течение 4-5 недель. Затем постепенно спадает отек ДЗН, рассасываются кровоизлияния, наступает атрофия зрительного нерва различной степени выраженности. При этом дефекты полей зрения сохраняются, но могут значительно уменьшаться.
Диагностика
Для выяснения характера и причин патологии пациенты с ишемической нейропатией зрительного нерва должны быть обследованы офтальмологом, кардиологом, эндокринологом, неврологом, ревматологом, гематологом.
Комплекс офтальмологического обследования включает проведение функциональных тестов, осмотра структур глаза, ультразвуковых, рентгенологических, электрофизиологических исследований.
Проверка остроты зрения выявляет его снижение от незначительных величин до уровня светоощущения. При обследовании полей зрения определяются дефекты, соответствующие повреждению тех или иных участков зрительного нерва.
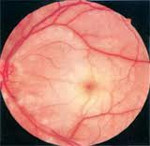
При офтальмоскопии выявляется бледность, ишемический отек и увеличение ДЗН, его проминация в стекловидное тело. Сетчатка вокруг диска отечна, в макуле определяется «фигура звезды». Вены в зоне сдавления отеком узкие, на периферии, напротив, полнокровные и расширенные. Иногда выявляются очаговые кровоизлияния и экссудация.
Ангиография сосудов сетчатки при ишемической нейропатии зрительного нерва выявляет ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзию цилиоретинальных артерий. При задней ишемической нейропатии зрительного нерва офтальмоскопия в остром периоде не выявляет никаких изменений в ДЗН. При УЗДГ глазных, надблоковых, сонных, позвоночных артерий нередко определяются изменения кровотока в данных сосудах.
Электрофизиологические исследования (определение критической частоты слияния мельканий, электроретинограмма и др.) демонстрируют снижение функциональных порогов зрительного нерва. При исследовании коагулограммы обнаруживаются изменения по типу гиперкоагуляции; при определении холестерина и липопротеидов выявляется гиперлипопротеинемия. Ишемическую нейропатию зрительного нерва следует отличать от ретробульбарного неврита, объемных образований орбиты и ЦНС.
Лечение
Терапия ишемической нейропатии зрительного нерва должна быть начата в первые часы после развития патологии, поскольку длительное нарушение кровообращение вызывает необратимую гибель нервных клеток. Неотложная помощь при резко развившейся ишемии включает немедленное внутривенное введение раствора эуфиллина, прием нитроглицерина под язык, вдыхание паров нашатырного спирта. Дальнейшее лечение ишемической нейропатии зрительного нерва проводится стационарно.
Последующее лечение направлено на снятие отека и нормализацию трофики зрительного нерва, создание обходных путей кровоснабжения. Важное значение имеет терапия основного заболевания (сосудистой, системной патологии), нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
При ишемической нейропатии зрительного нерва назначается прием и введение мочегонных препаратов (диакарба, фуросемида), сосудорасширяющих и ноотропных средств (винпоцетина, пентоксифилина, ксантинола никотината), тромболитических препаратов и антикоагулянтов (фениндиона, гепарина), кортикостероидов (дексаметазона), витаминов групп В, С и Е. В дальнейшем проводится магнитотерапия, электростимуляция, лазерстимуляция волокон зрительного нерва.
Прогноз и профилактика
Прогноз ишемической нейропатии зрительного нерва неблагоприятен: несмотря на лечение, часто сохраняется значительное снижение остроты зрения и стойкие дефекты периферического зрения (абсолютные скотомы), обусловленные атрофией зрительного нерва. Повышения остроты зрения на 0,1-0,2 удается добиться лишь у 50% пациентов. При поражении обоих глаз возможно развитие слабовидения или тотальной слепоты.
Для профилактики ишемической нейропатии зрительного нерва важное значение имеет терапия общих сосудистых и системных заболеваний, своевременность обращения за медицинской помощью. Пациентам, перенесшим ишемическую нейропатию зрительного нерва одного глаза, необходимо диспансерное наблюдение офтальмолога и проведение соответствующей профилактической терапии.
Источник