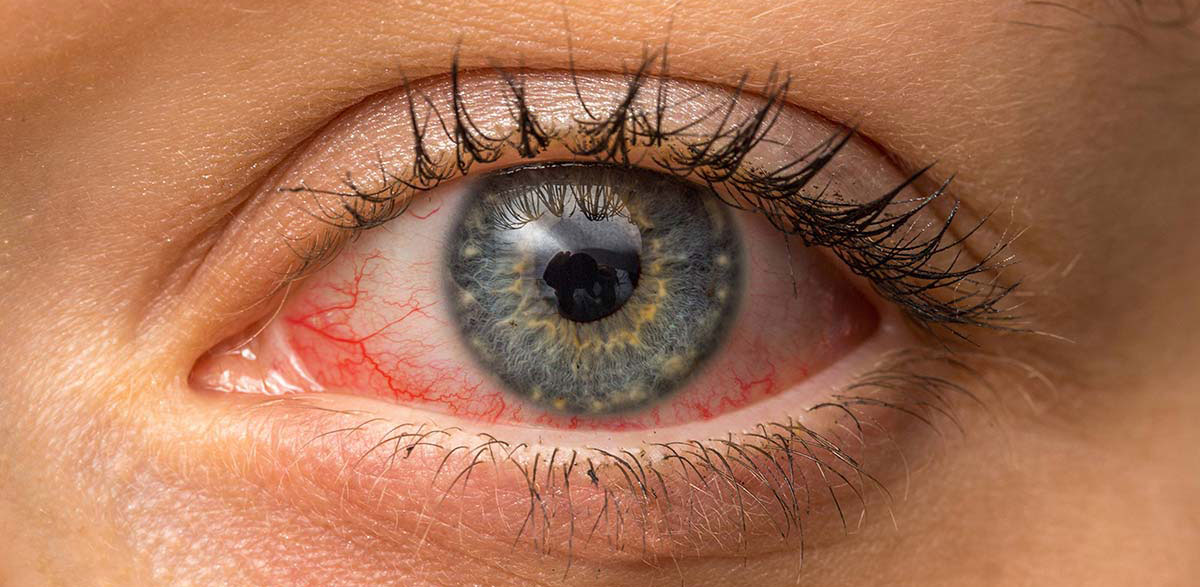
Хламидийный конъюнктивит история болезни
 Хламидийный конъюнктивит – инфекционное поражение слизистой глаз хламидиями, сопровождающееся острым или хроническим воспалением конъюнктивы.
Хламидийный конъюнктивит – инфекционное поражение слизистой глаз хламидиями, сопровождающееся острым или хроническим воспалением конъюнктивы.
Хламидийный конъюнктивит протекает с отеком конъюнктивы и переходных складок, гнойным отделяемым из глаз, слезотечением, резью в глазах, фолликулярными высыпаниями на нижнем веке, околоушной аденопатией, явлениями евстахиита.
Диагностика хламидийного конъюнктивита заключается в проведении биомикроскопии, цитологического, культурального, иммуноферментного, иммунофлюоресцентного, ПЦР- исследований для определения хламидий.
Лечение хламидийного конъюнктивита проводится с помощью антибиотиков тетрациклинового ряда, макролидов и фторхинолонов до полного клинико-лабораторного выздоровления.
Хламидийный конъюнктивит (офтальмохламидиоз, хламидиоз глаз) составляет 3-30% от числа конъюнктивитов различной этиологии. Хламидиоз глаз чаще встречается у лиц в возрасте 20-30 лет, при этом женщины заболевают хламидийным конъюнктивитом в 2-3 раза чаще, чем мужчины. Хламидийный конъюнктивит возникает, главным образом, на фоне урогенитального хламидиоза (уретрита, кольпита, цервицита), который может протекать в стертой форме и не беспокоить пациента. Поэтому хламидийные инфекции входят в сферу внимания офтальмологии, венерологии, урологии,гинекологии.
Хламидийные конъюнктивиты вызываются внутриклеточным микроорганизмом Chlamydia trachomatis (серотипы с D по К), проявляющим свойства бактерий и вирусов. Образуя так называемые L-формы, хламидии способны к длительному паразитированию внутри клеток в неактивном, «спящем» состоянии. При различного рода неблагоприятных условиях (приеме антибиотиков, переохлаждении, ОРВИ, перегревании), в период иммуносупрессии, происходит «пробуждение» (реверсия) хламидий из L-форм и активное размножение с развитием клинической симптоматики.
Разные антигенные серотипы хламидии вызывают различные поражения: так, серотипы A, B, Ba и C приводят к развитию трахомы; серотипы D-K – к возникновению паратрахомы взрослых, эпидемического хламидийного конъюнктивита, урогенитального хламидиоза; серотипы L1-L3 – к развитию пахового лимфогранулематоза. В большинстве случаев хламидийный конъюнктивит возникает на фоне хламидиоза мочеполового тракта: по статистике, около 50% пациентов с офтальмохламидиозом имеют также урогенитальную форму инфекции.
Способы заражения:
- У взрослых глазной хламидиоз развивается в результате заноса возбудителя в конъюнктивальный мешок с половых органов через загрязненные выделениями предметы гигиены и руки. При этом носитель мочеполового хламидиоза может инфицировать не только свой орган зрения, но и глаза своего здорового партнера. Нередко хламидийный конъюнктивит является следствием орально-генитальных половых контактов с инфицированным партнером.
- Известны случаи профессионального заражения хламидийным конъюнктивитом среди акушеров-гинекологов, венерологов, урологов-андрологов, офтальмологов, обследующих больных с различными формами хламидиоза.
- Заражение хламидийным конъюнктивитом возможно через воду при посещении публичных бассейнов и бань. Такая форма заболевания получила название «бассейнового» или «банного» конъюнктивита и зачастую может принимать характер эпидемических вспышек.
- Хламидийный конъюнктивит может сопровождать течение аутоиммунного заболевания — синдрома Рейтера, однако патогенез офтальмохламидиоза при данной патологии до конца не изучен.
- Хламидийный конъюнктивит у новорожденных может развиваться вследствие внутриутробного (трансплацентарного) заражения или инфицирования глаз во время родов от больной хламидиозом матери. Хламидийная глазная инфекция встречается у 5-10% новорожденных.
Таким образом, повышенный риск развития хламидийного конъюнктивита имеют сексуально активные мужчины и женщины; пациенты с хламидиозом урогенитального тракта; члены семей (включая детей), где есть больные половым или глазным хламидиозом; медицинские специалисты; лица, посещающие общественные бани, сауны, бассейны; дети, рожденные от страдающих хламидиозом матерей.
Классификация форм хламидийных конъюнктивитов
Хламидийное поражение конъюнктивы глаз может протекать в форме:
- Трахомы
- Хламидийного конъюнктивита взрослых (паратрахомы)
- Хламидийного конъюнктивита новорожденных (бленнореи)
- Бассейнового конъюнктивита
- Эпидемического хламидийного конъюнктивита детей
- Хламидийного конъюнктивита при синдроме Рейтера
- Хламидийного конъюнктивита (мейбомита) зоонозной природы.
- Кроме этого, в офтальмологии выделяют и другие формы офтальмохламидиоза: хламидийный кератит, хламидийный увеит, хламидийный эписклерит и др.
Клиническая картина
Клинические проявления хламидийного конъюнктивита развиваются по истечении инкубационного периода (5-14 дней). Как правило, вначале поражается один глаз, двустороннее инфицирование встречается у 30% пациентов. В 65% случаев хламидийный конъюнктивит протекает в форме острой или подострой глазной инфекции, в остальных случаях — в хроническом варианте.
При хроническом течении отмечаются вялотекущие, часто рецидивирующие блефариты или конъюнктивиты с умеренно выраженной симптоматикой: незначительным отеком век и гиперемией ткани конъюнктивы, слизистыми выделениями из глаз.
Длительность ремиссии составляет от 6-и до 12 недель. Обострение может провоцироваться внешними факторами: ношением контактных линз, переохлаждением, приемом жирной и острой пищи, алкоголя и др.
Острый хламидийный конъюнктивит и обострение хронических форм сопровождается выраженной отечностью и инфильтрацией слизистой глаз и переходных складок, светобоязнью и слезотечением, резью или зудом в глазах, обильным отделением склеивающего веки слизисто-гнойного или гнойного секрета из глаз, возможен односторонний птоз. Патогномонично развитие на стороне поражения безболезненной региональной предушной аденопатии, а также евстахеита, характеризующегося болью и шумом в ухе, снижением слуха. При некоторых формах наблюдается формирование паннуса.
Трахома
Возбудитель – Chlamydia trachomatis (серотипы А, В, Ва , С). Трахома – хронический инфекционный кератоконъюнктивит, характеризующийся появлением фолликулов с последующим их рубцеванием, васкуляризацией роговицы (паннусом), а в поздних стадиях – рубцовой деформацией век. Трахома возникает в результате заноса возбудителей инфекции на конъюнктиву глаза. Инкубационный период 7–14 дней. Поражение обычно двустороннее.
В клиническом течении трахомы выделяют 4 стадии.
- I стадия – острое нарастание воспаления. Диффузная инфильтрация, отёк конъюнктивы с развитием в ней множественных фолликулов с мутным содержимым. Характерно образование фолликулов на конъюнктиве хряща верхнего века.
- II стадия – на фоне усиления инфильтрации и образования фолликулов начинается их распад с обильным гнойным отделяемым, на их месте образуются рубцы, поверхностная инфильтрация и васкуляризация роговицы. Наиболее заразная стадия заболевания.
- III стадия – преобладают процессы рубцевания при наличии фолликулов и инфильтрации.
- IV стадия – разлитое рубцевание поражённой слизистой.
При тяжёлой форме поражения и длительном течении трахомы в верхней половине роговицы возникает инфильтрация с васкуляризацией – трахоматозный паннус. В период рубцевания на месте паннуса развивается интенсивное помутнение роговицы со снижением зрения. Тяжёлые последствия трахомы: укорочение конъюнктивальных сводов, образование симблефарона; перерождение слёзных (добавочных) и мейбомиевых желёз, приводящее к ксерозу роговицы; рубцовая деформация хряща век; заворот век, трихиаз (способствует развитию язвы роговицы).
Паратрахома
Возбудитель – Chlamydia trachomatis (серотипы A–К). Инкубационный период – 10–14 дней, с колебаниями от 7 до 21 дня. Поражение глаз протекает в различных клинических формах.
- Паратрахома взрослых. Заражение происходит в результате переноса инфекции из половых органов.
Заболевание характеризуется воспалительной реакцией конъюнктивы с образованием многочисленных фолликулов, не склонных к рубцеванию. Чаще поражается один глаз, двусторонний процесс встречается примерно у 1/3 больных. Клиническая картина заболевания характеризуется значительным отёком век и сужением глазной щели, выраженной гиперемией, отёком и инфильтрацией конъюнктивы век и переходных складок. Характерны крупные, рыхлые фолликулы, располагающиеся в нижней переходной складке и при слиянии образующие 2–3 валика. Вначале отмечается слизисто-гнойное умеренное отделяемое, с развитием заболевания оно становится обильным и гнойным. Примерно у половины заболевших наблюдается отёк, инфильтрация и васкуляризация в области верхнего лимба. Могут также встречаться мелкоточечные инфильтраты роговицы, не окрашивающиеся флюоресцеином. С 3–5-го дня заболевания на стороне поражения развивается безболезненное увеличение предушных лимфоузлов, в ряде случаев сопровождающееся шумом и болью в ухе, снижением слуха. - Эпидемический хламидийный конъюнктивит (банный конъюнктивит).
Заражение происходит контактно-бытовым путём. Заболевание может начаться остро, подостро или протекать хронически. Чаще поражается один глаз. При осмотре обнаруживают гиперемию, отёк, инфильтрацию конъюнктивы, папиллярную гипертрофию, фолликулы в нижнем своде. Роговица редко вовлекается в патологический процесс. Имеет место предушная аденопатия. Все конъюнктивальные проявления проходят без лечения через 3–4 нед. - Конъюнктивит при синдроме Рейтера.
- Конъюнктивит при генерализованном хламидиозе зоонозной природы.
- Паратрахома новорождённых (бленнорея с включениями).
Заражение происходит через плаценту или при прохождении через родовые пути больной матери. Заболевание начинается остро на 5-10-й день после родов. В конъюнктивальной полости появляется обильный жидкий гной с примесью крови. Выраженный отёк век, гиперемия и отёк конъюнктивы, увеличение сосочков. Воспалительные явления стихают через 1–2 нед. У 70% новорождённых заболевание развивается на одном глазу.
Диагностика
Диагностическая тактика при подозрении на хламидийный конъюнктивит предусматривает проведение офтальмологического обследования, лабораторных анализов, консультаций смежных специалистов (венеролога, гинеколога, уролога, ревматолога, оториноларинголога).
Биомикроскопия глаза с использованием щелевой лампы выявляет характерный отек, инфильтрацию и васкуляризацию лимба. Для исключения поражения роговицы проводится инстилляционная флюоресцеиновая проба. С целью оценки состояния сетчатки и увеального тракта используется офтальмоскопия.
Лабораторные методы диагностики являются наиболее востребованными при хламидийной инфекции. Это продиктовано стёртостью и, порой, неспецифичностью клинической картины заболевания. В настоящее время для диагностики заболеваний хламидийной природы используют бактериоскопический, бактериологический, серологический методы, иммуноферментный анализ антигена, а также ДНК-диагностику.
- Бактериоскопические методы предполагают выявление хламидий и их морфологических форм в патологическом материале при помощи различных видов микроскопии. Исследуется соскоб слизистой конъюнктивы. После окраски материала выявляются включения — тельца Провачека — темно-синие, темно-фиолетовые. Однако чувствительность метода составляет всего лишь 15% .
Более перспективна бактериоскопия хламидий методом флюоресцирующих антител (МФА). Чувствительность метода достигает 92-95% , а применение моноклональных антител обусловливает высокую специфичность. - Иммуноморфологические методы. Эти методы основаны на обнаружении антигенных субстанций хламидий в эпителии и других тканях путем обработки препаратов специфическими антителами. Прямая иммунофлюоресценция (ПИФ) предусматривает прямое выявление антигенов хламидий. Непрямой метод иммунофлюоресценции применяют в тех случаях, когда невозможно провести прямой метод.
- Культуральный метод. При помощи данного метода можно изолировать возбудитель из материала больного путем заражения лабораторных животных, куриных эмбрионов и перевиваемых культур клеток. Культуральный метод является достаточно труёмким и сложным, но и пока единственным, позволяющим дифференцировать жизнеспособные хламидий от погибших в результате лечения, поэтому его целесообразно применять для контроля лечения.
- Серологическая диагностика хламидиозов основана на выявлении специфических антител в сыворотке крови. Для серодиагностики используют реакцию связывания комплемента (РСК), реакцию непрямой гемагглютинации (РИГА), микроиммунофлюоресцентный и иммуноферментный анализ (ИФА). Серологические методы диагностики в офтальмологии являются вспомогательными, т.к. у большинства больных антитела не вырабатываются вследствие слабой иммунной активности антигена.
- Лигазная цепная реакция (ЛЦР). Чувствительность и специфичность метода составляет 94,7% и 99,8% соответственно по сравнению с культуральным методом.
- Метод гибридизации ДНК. Для определения ДНК хламидий часто используют весьма информативный метод точечной гибридизации (дот-гибридизации) нуклеиновых кислот на твердой фазе с использованием ДНК-зонда, меченого биотином. Из исследуемых образцов выделяют суммарную ДНК.
Лечение
Проводится препаратами этиотропного действия при хламидийном конъюнктивите являются антибиотики: фторхинолоны, макролиды, тетрациклины. Полное выздоровление возможно при условии системного лечения, однако занимает длительное время — до 6-12 месяцев. Именно столько необходимо для разрешения фолликулов, которые и определяют чувство инородного тела.
- Местная терапия включает инстилляции антибактериальных глазных капель (р-р офлоксацина, р-р ципрофлоксацина), мазевые аппликации за веки (тетрациклиновая мазь, эритромициновая мазь), применение противовоспалительных капель (р-р индометацина, р-р дексаметазона).
- Системное лечение хламидиоза проводится по схеме терапии ИППП.
Пример схемы лечения:
- Специфическое местно:
- группа фторхинолонов: Моксифлоксацин (Вигамокс), Ципрофлоксацин (Ципромед), Левофлоксацин (Офтаквикс), Офлоксацин (Флоксал) — 5 раз в день (7 дней), 4 раза в день (еще 7 дней), 3 раза в день (еще 7 дней), 2 раза в день (еще 7 дней).
- антисептик: пиклоксидина гидрохлорид (Витабакт), Мирамистин (Окомистин).
- Специфическое системно:
- Азитромицин (Сумамед). В капсулах или суспензии — первый день 1г, со второго по пятый день — по 500мг
- Рулид по 300 мг 7-10 дней
- Офлоксацин в таблетках 250 мг 2 раза в день — 10 дней.
- Противовоспалительное:
- НПВС: Диклофенак натрия (Дикло-Ф, Диклофенак-лонг), Индометацин (Индоколлир) — 3 раза в день — с 1 по 14 день;
- кортикостероиды: Дексаметазон (Максидекс, Дексапос, Офтан-Дексаметазон), Десонид (Пренацид) — 1 раз в день с 14 по 21 день, 2 раза в день с 21 по 35 день.
- Слезозаместительное (Систейн Ультра, Хилокомод, Слеза натуральная, Офтолик, Оксиал, ВизМед, ВизМед-гель) — 3-4 раза в день в течение 6-и месяцев.
- Противоаллергическое: системное в таблетках — 10 дней, местно: Олопатадин (Опатанол) — 2 раза в день 14 дней
- Поливитамины
- Лечение кишечного дисбактериоза
Критериями излеченности хламидийного конъюнктивита служат: регрессия клинической симптоматики, отрицательные данные лабораторных тестов, проведенных через 2-4 недели после окончания курса лечения и трех последующих анализов, взятых с интервалом в один месяц.
Прогноз и профилактика
Последствия перенесенного хламидийного конъюнктивита могут быть различными. При рациональной терапии заболевание, как правило, завершается полным выздоровлением. Довольно часто хламидийный конъюнктивит приобретает рецидивирующее течение. Исходом рецидивирующих форм офтальмохламидиоза может являться рубцевание конъюнктивы и роговицы глаз, ведущее к снижению зрения.
Профилактика хламидийного конъюнктивита требует своевременного выявления и лечения урогенитального хламидиоза у взрослых (в т. ч. беременных), использования индивидуальных предметов гигиены в семье, защиты глаз очками при плавании в бассейне, использования средств защиты медицинским персоналом.
Источник
Скачать историю болезни [14,9 Кб] Информация о работе Жалобы больного На момент курации пациентка предъявляла жалобы на слабость, недомогание, боль в горле, гнойное отделяемое из обоих глаз, светобоязнь, болезненные ощущения в глазах при зажмуривании и умывании. Anamnesis morbi Больной себя считает с 12.10.12,когда утром обнаружила гнойное отделяемое из левого глаза, в больницу не обратилась и самостоятельно смазывала глаз тетрациклиновой мазью в течение двух дней. 12.10.2012г обратилась к участковому окулисту, когда почувствовала недомогание и слабость, загноился и второй глаз, температура тела поднялась до 39°С. В этот же день направлена к терапевту, поставлен диагноз ОРЗ(?). Для постановки окончательного диагноза обратилась к заведующей отделением. Был поставлен диагноз ОРВИ и назначено лечение ацикловиром по 1 таблетке 5 раз в день. Назначенное лечение не привело к улучшению состояния пациентки. Утром 13.10.2012 температура тела 39.7, гноетечение из глаз продолжалась, появились гнойники на миндалинах и боль в горле. Вызвала на дом участкового врача, назначена антибактериальная терапия. Улучшения состояния не отметила и вечером 15.10.2012 была доставлена скорой медицинской помощью в ИКБ №1. Жалобы при поступлении на повышение температуры тела, боли в горле, гнойное отделяемое из глаз. Состояние средней степени тяжести. Anamnesis vitae В детские и юношеские годы росла и развивалась нормально. В настоящее время проживает в двухкомнатной благоустроенной квартире с мужем. Материально-бытовые условия считает удовлетворительными. Перенесённые заболевания ОРВИ, грипп, ангина. Травм, операций не было. Аллергических реакций на лекарственные препараты не отмечала. Привычные интоксикации отрицает. Наследственность не отягощена: наличие кожных и венерических заболеваний, ревматизма, туберкулеза, нарушений обменных процессов, вирусного гепатита В у себя и ближайших родственников отрицает. Эпидемиологический анамнез По мнению пациентки, заражение произошло от мужа, который находится на больничном с 18.08.2010 года по поводу ОРВИ. У мужа были следующие симптомы: кашель, ринорея и гноетечение из глаз. Инфицирование произошло воздушно-капельным путём. Объективное обследование На вторые сутки в стационаре состояние: Общее состояние средней степени тяжести, положение активное, сознание ясное. Выражение лица спокойное. Телосложение правильное. Конституция нормостеническая. Вес 76 килограмма, рост 172 сантиметра.Температура тела 39 єС. Кожные покровыбледно-розового цвета. Сыпей, чешуек, эрозий, трещин, язв, микрогемангиом, геморрагий, расчесов, видимых липом не обнаружено. Влажность кожных покровов умеренная. Эластичность и тургор тканей снижены. Ломкости, исчерченности ногтей, симптома “ часовых стеклышек ” не выявлено. Волосы без патологических изменений. Видимые слизистыеЯркая гиперемия конъюнктив, гнойное отделяемое из обоих глаз. Подкожно-жировая клетчаткаразвита умеренно (толщина складки на животе 2 сантиметра). Болезненность при пальпации и крепитация отсутствует. Лимфатические узлы: Пальпируются единичные мелкие околоушные лимфатические узлы и узлы из передней шейной группы размером 0.5 см, не спаянные с окружающей тканью, плотноэластической консистенции, кожа над ними не изменена. Затылочные, подчелюстные, подбородочные, задние шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные не пальпируются. Мышцы: развитие всех групп мышц равномерное, соответственно возрасту и полу. Тонус и сила мышц сохранены. Болезненности при пальпации и уплотнений в мышцах нет. Система органов дыхания. Дыхание свободное, через нос. Придаточные пазухи носа при пальпации безболезненны. Зев ярко гиперемирован, миндалины не увеличены, точечные гнойные налёты обеих миндалин, не выходящие за пределы и снимающиеся шпателем. Афония и осиплость голоса отсутствует. Грудная клетка нормостеническая, симметричная, отставания той или другой половины при дыхании не наблюдается. Западения или выбухания над- и подключичных ямок нет. Направление ребер косо-нисходящее, ширина межреберных промежутков 1,5 сантиметра. Лопатки плотно прилегают к грудной клетке. Тип дыхания грудной, число дыханий — 16 в минуту. Отдышки нет. Дыхательные движения глубокие, ритмичные. Грудная клетка при пальпации безболезненная, умеренно-эластичная. Голосовое дрожание проводится равномерно с обеих сторон. Шум трения плевры не определяется. При сравнительной перкуссиинад перкутируемой поверхностью легких отмечается ясный лёгочный звук над всей поверхностью лёгких одинаковый с обеих сторон. Аускультация легких.Дыхание везикулярное. Хрипов нет. Бронхофония одинакова с обеих сторон грудной клетки, не изменена. Аускультация сердца: При аускультации сердца выслушиваются ясные, ритмичные тоны сердца. Частота сердечных сокращений 84 ударов в минуту. Шумы, раздвоение или расщепление тонов, ритм галопа, ритм перепела, эмбриокардия и маятникообразный ритм не выявляются. Система пищеварения. При осмотре слизистая ротовой полости розового цвета, обычной влажности. Трещин, изъязвлений и пигментации не наблюдается. Десны не изменены. Язык влажный, обложен белым налётом. Запах изо рта отсутствует. Живот правильной конфигурации ,мягкий, безболезненный, не вздут, симметричный, равномерно участвует в акте дыхания. Видимая перистальтика, грыжевые выпячивания и расширение подкожных вен живота не определяются. Кожа живота не изменена. При поверхностной пальпациинапряжения передней брюшной стенки не выявлено, живот мягкий, безболезненный (симптомы Щеткина-Блюмберга, Воскресенского и Менделя отрицательные во всех отделах). Грыжи белой линии живота и расхождение прямых мышц, опухоли отсутствуют. Методическая, глубокая, скользящая пальпация по методу Образцова-Стражеско: Сигмовидная, слепая, восходящая, нисходящая ободочная кишка, большая кривизна желудка, привратник не пальпируются. Нижняя граница желудка определяется методом аускультаторной аффрикции на 4 см выше пупка. Поджелудочная железа не пальпируется. Перкуссия живота:При перкуссии над брюшной полостью определяется тимпанический перкуторный звук. Шум плеска отсутствует. Система мочеотделения. Осмотр: в области поясницы и в надлобковой области видимых изменений не обнаружено. Перкуссия: симптом «поколачивания» отрицательный с обеих сторон. При перкуссии мочевого пузыря выявляется тимпанический перкуторный звук. Мочеиспускание свободное, безболезненное, не учащено. Эндокринная система. Щитовидная железа не увеличена, безболезненна, подвижна при глотании. Пальпируется перешеек плотноэластической консистенции. Вторичные половые признаки развиты по женскому типу согласно возрасту и полу. Нервная система и органы чувств. Сон и память не нарушены. Больная правильно ориентируется в пространстве и времени. Речевых расстройств не наблюдается. Глазные щели одинакового размера, зрачки равной величины, круглые, имеется светобоязнь. Слух не нарушен. Выделений из наружного слухового прохода и слезотечения нет. Очагов и менингеальных симптомов нет. Предварительный диагноз — основной: аденовирусная инфекция: конъюнктивит. Течение средней степени тяжести. — сопутствующий: нет — осложнения основного: нет Резюме 1 Предварительный диагноз: аденовирусная инфекция: конъюнктивит. Течение средней степени тяжести. — сопутствующий: нет — осложнения основного: нет Был поставлен на основании жалоб Анамнеза болезни:12.10.12,когда утром обнаружила гнойное отделяемое из левого глаза, в больницу не обратилась и самостоятельно смазывала глаз тетрациклиновой мазью в течение двух дней. 12.10.2012г обратилась к участковому окулисту, когда почувствовала недомогание и слабость, загноился и второй глаз, температура тела поднялась до 39°С. В этот же день направлена к терапевту, поставлен диагноз ОРЗ(?). Для постановки окончательного диагноза обратилась к заведующей отделением. Был поставлен диагноз ОРВИ и назначено лечение ацикловиром по 1 таблетке 5 раз в день. Назначенное лечение не привело к улучшению состояния пациентки. Утром 13.10.2012 температура тела 39.7, гноетечение из глаз продолжалась, появились гнойники на миндалинах и боль в горле. Вызвала на дом участкового врача, назначена антибактериальная терапия. Улучшения состояния не отметила и вечером 15.10.2012 была доставлена скорой медицинской помощью в ИКБ №1. Жалобы при поступлении на повышение температуры тела, боли в горле, гнойное отделяемое из глаз. Состояние средней степени тяжести. На основании эпид. анамнезадлился 7 дней с 18.08.2010 по 31.09.2010 (т.е. с момента, когда мужу был выписан больничный и до первых проявлений болезни). На основании объективного обследования: Яркая гиперемия конъюнктив, гнойное отделяемое из обоих глаз. Пальпируются единичные мелкие околоушные лимфатические узлы и узлы из передней шейной группы размером 0.5 см, не спаянные с окружающей тканью, плотноэластической консистенции, кожа над ними не изменена. Зев ярко гиперемирован, миндалины не увеличены, точечные гнойные налёты обеих миндалин, не выходящие за пределы и снимающиеся шпателем. Афония отсутствует. Язык влажный, обложен белым налётом. Для подтверждения диагноза необходимо клиническое наблюдение и лабораторные исследования: Общий анализ крови Общий анализ мочи Обнаружение АТ в сыворотке крови методом непрямой ИФ. Анализ крови на RW Мазок из носа и зева на BL(для исключения дифтерии, ожидаемый результат – отрицательный, т.к. налёт на миндалинах легко снимается шпателем и не распространяется на нёбные дужки) Резюме 2 Учитывая жалобы при поступлении, Анамнез болезни, Эпид. Анамнез, данные при объективном обследовании, лабораторных данных, можно поставить Диагноз: аденовирусная инфекция: конъюнктивит. Лечение 1. Стол общий, так как нет нарушений со стороны пищеварительной системы. 2. Режим палатный, так как пациентка является инфекционно-опасной. 3. Обильное питьё с контролем диуреза (для снижения интоксикации) 4. Орошение зева (так есть тонзилит) и обработка глаз фурацилином 1:5000 для снижения воспаления. 5. Цефуроксим по 1.0 — 3 раза в день в/м (для уничтожения патогенной бак. флоры, которая может развиться при снижении иммунитета) 6. Диазолин по 0.1 — 2 раза в день (снимает припухлость слизистых оболочек, антигистаминный эффект) 7. Офтальмоферон по 2 капли в каждый глаз 4 раза в день (так как есть коньюктивит , действует противовирусно, противовоспалительно). 8. Альбуцид-натрия 20 % по 2 капли в каждый глаз – 4 раза в день(для уничтожения бак.флоры в глазах, которая могла присоединиться) 9. Парацетамол 0.5 при температуре 38.0°С Дневник наблюдения 16.10.2010 Состояние средней степени тяжести, положение активное, сознание ясное. Температура тела 39°С. Кожные покровы бледно-розового цвета, чистые. Язык влажный, обложен белым налётом. Наблюдается яркая гиперемия обоих глаз. Пальпируются единичные мелкие околоушные лимфатические узлы и узлы из передней шейной группы размером 0.5 см, не спаянные с окружающей тканью, плотноэластической консистенции, кожа над ними не изменена. Дыхание свободное через нос. Зев ярко гиперемирован, миндалины не увеличены, точечные гнойные налёты обеих миндалин, не выходящие за пределы. ЧДД = 17 в мин. При аускультации выслушивается везикулярное дыхание над всей поверхностью лёгких, хрипов нет. При аускультации сердца сердечные тоны ясные, ритмичные. ЧСС=86 в мин.АД=120/90 мм.рт.ст. При пальпации мягкий, безболезненный, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Стул был, оформлен. 17.10.2010 Состояние средней степени тяжести, положение активное, сознание ясное. Температура тела 38,2°С. Кожные покровы бледно-розового цвета, чистые. Язык влажный, обложен белым налётом. Наблюдается яркая гиперемия обоих глаз. Пальпируются единичные мелкие околоушные лимфатические узлы и узлы из передней шейной группы размером 0.5 см, не спаянные с окружающей тканью, плотноэластической консистенции, кожа над ними не изменена. Дыхание свободное через нос. Зев ярко гиперемирован, миндалины не увеличены, точечные гнойные налёты обеих миндалин, не выходящие за пределы. ЧДД= 17 в мин. При аускультации выслушивается везикулярное дыхание над всей поверхностью лёгких, хрипов нет. При аускультации сердца сердечные тоны ясные, ритмичные. ЧСС=86 в мин.АД=120/90 мм.рт.ст. При пальпации мягкий, безболезненный, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Стул был, оформлен. 18.10.2010 Состояние средней степени тяжести, положение активное, сознание ясное. Температура тела 38°С. Кожные покровы бледно-розового цвета, чистые. Язык влажный. Гиперемия глаз начинает уменьшаться. Лимфоузлы так же прощупываются. Дыхание свободное через нос. Зев ярко гиперемирован, миндалины не увеличены, точечные гнойные налёты обеих миндалин, не выходящие за пределы. ЧДД= 17 в мин. При аускультации выслушивается везикулярное дыхание над всей поверхностью лёгких, хрипов нет. При аускультации сердца сердечные тоны ясные, ритмичные. ЧСС=86 в мин. АД=120/90 мм.рт.ст. При пальпации мягкий, безболезненный, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Стул был, оформлен. 19.10.2010 Состояние удовлетворительное, положение активное, сознание ясное. Температура тела 37,5°С. Кожные покровы бледно-розового цвета, чистые. Язык влажный. Конъюнктивы глаз не гиперемированы. Лимфоузлы так же прощупываются. Дыхание свободное через нос. Зев не гиперемирован, миндалины не увеличены. ЧДД= 17 в мин. При аускультации выслушивается везикулярное дыхание над всей поверхностью лёгких, хрипов нет. При аускультации сердца сердечные тоны ясные, ритмичные. ЧСС=86 в мин.АД = 120/90 мм.рт.ст. При пальпации мягкий, безболезненный, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Стул был, оформлен. 20.10.2010 Состояние удовлетворительное, положение активное, сознание ясное. Температура тела 36,7°С. Кожные покровы бледно-розового цвета, чистые. Язык влажный. Конъюнктивы глаз не гиперемированы. Лимфоузлы не прощупываются. Дыхание свободное через нос. Зев не гиперемирован, миндалины не увеличены. ЧДД= 17 в мин. При аускультации выслушивается везикулярное дыхание над всей поверхностью лёгких, хрипов нет. При аускультации сердца сердечные тоны ясные, ритмичные. ЧСС=86 в мин.АД=120/90 мм.рт.ст. При пальпации мягкий, безболезненный, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Стул был, оформлен. Рекомендации 1. Приём поливитаминов 2. Сбалансированное питание, богатое витаминами и белками. 3. Иммуностимулирующие препараты (женьшень, элеутерококк) 4. После выписки 7 дней больничный. 5. Наблюдение терапевта. План обследования пациента 1. Общий анализ крови (существенных изменений нет, СОЭ несколько повышена из-за воспаления) 2. Общий анализ мочи (проявления инфекционно-токсической почки: микрогематурия, протеинурия, цилиндрурия) 3. Обнаружение АТ в сыворотке крови методом непрямой ИФ. 4. Анализ крови на RW 5. Мазок из носа и зева на BL(для исключения дифтерии, ожидаемый результат – отрицательный, т.к. налёт на миндалинах легко снимается шпателем и не распространяется на нёбные дужки) Дополнительные методы исследования 1. Общий анализ крови от 6.09.2010: лейкоциты 5.1*109, эритроциты 4.38*1012, гемоглобин 130 г/л, гематокрит 39.9%, тромбоциты 164*109, сегментоядерные 79%, палочко-ядерные 18%, моноциты 3%, лимфоциты 0, СОЭ 22 мм/ч 2. Общий анализ мочи от 6.09.2010: кол-во 80 мл, соломенно-желтый цвет, рН кислая, прозрачность полная, плотность 1021, белок 0.03311, сахар нет, лейкоциты 0-1 в п/з., эритроциты 0-1 в п /зр, эпителиальные клетки плоские единичные, бактерии единичные. 3. Анализ на RW- отриц. 4. Анализ на BL- отриц. Выписной эпикриз Пациентка ФИО, 51 год. Поступила 15.10.12 с жалобами на слабость, недомогание, боль в горле, гнойное отделяемое из обоих глаз, светобоязнь, болезненные ощущения в глазах при зажмуривании и умывании. После проведенного лечения была выписана 21.10.12. Больной себя считала с 12.10.12, когда утром обнаружила гнойное отделяемое из левого глаза, в больницу не обратилась и самостоятельно смазывала глаз тетрациклиновой мазью в течение двух дней. 12.10.2012г обратилась к участковому окулисту, когда почувствовала недомогание и слабость, загноился и второй глаз, температура тела поднялась до 39°С. В этот же день направлена к терапевту, поставлен диагноз ОРЗ(?). Для постановки окончательного диагноза обратилась к заведующей отделением. Был поставлен диагноз ОРВИ и назначено лечение ацикловиром по 1 таблетке 5 раз в день. Назначенное лечение не привело к улучшению состояния пациентки. Утром 13.10.2012 температура тела 39.7, гноетечение из глаз продолжалась, появились гнойники на миндалинах и боль в горле. Вызвала на дом участкового врача, назначена антибактериальная терапия. Улучшения состояния не отметила и вечером 15.10.2012 была доставлена скорой медицинской помощью в ИКБ №1. Жалобы при поступлении на повышение температуры тела, боли в горле, гнойное отделяемое из глаз. Состояние средней степени тяжести. DS: основной: аденовирусная инфекция: конъюнктивит. Течение средней степени тяжести. Лечение проводилось в стационаре, было назначено: Стол общий, так как нет нарушений со стороны пищеварительной системы. Режим палатный, так как пациентка является инфекционно-опасной. Обильное питьё с контролем диуреза (для снижения интоксикации) Орошение зева (так есть тонзиллит) и обработка глаз фурацилином 1:5000 для снижения воспаления. Цефуроксим по 1.0 — 3 раза в день в/м (для уничтожения патогенной бак. флоры, которая может развиться при снижении иммунитета) Диазолин по 0.1 — 2 раза в день (снимает припухлость слизистых оболочек, антигистаминный эффект) Офтальмоферон по 2 капли в каждый глаз 4 раза в день (так как есть конъюнктивит, действует противовирусно, противовоспалительно). Альбуцид-натрия 20 % по 2 капли в каждый глаз – 4 раза в день (для уничтожения бак.флоры в глазах, которая могла присоединиться) Парацетамол 0.5 при температуре 38.0°С Пациентка была выписана 21.10.12. на момент выписки состояние удовлетворительное, жалоб нет, при объективном обследовании все соответствовало норме. Скачать историю болезни [14,9 Кб] Информация о работе |
Источник