Глаукома классификация диагностика лечение
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
Общие сведения
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.
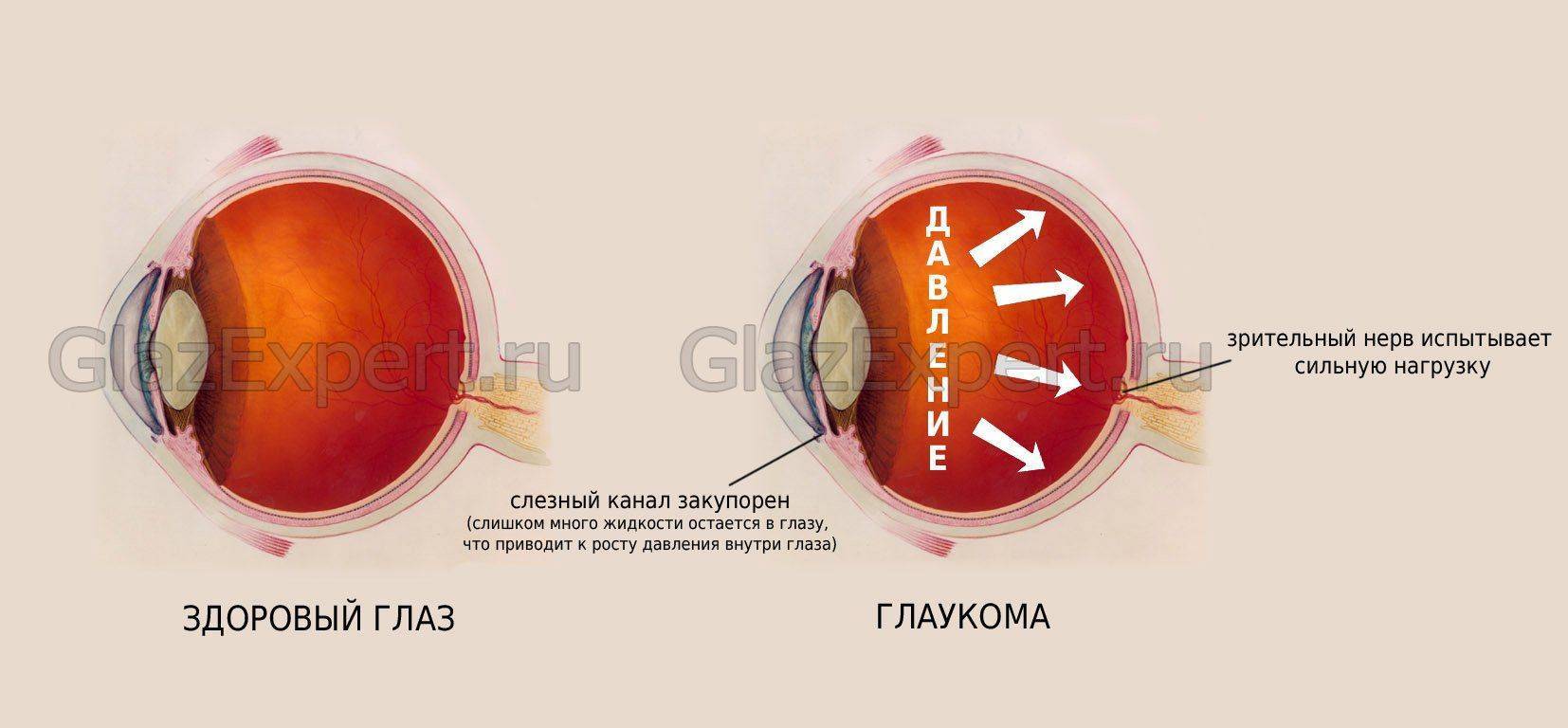
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Глаукома
Причины развития глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
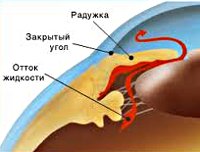
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Для поддержания нормального ВГД (18-26 мм рт. ст.) необходим баланс между оттоком и притоком водянистой влаги. При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня. Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
Классификация глаукомы
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26-32 мм рт. ст.) либо высоким тонометрическим давлением (33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
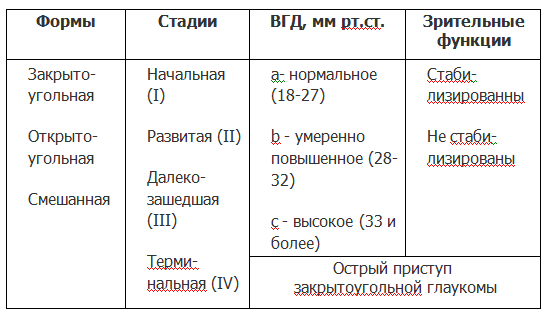
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом 80 мм. рт. ст. и выше. Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой. При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок. Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии — процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика — 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска — с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Источник
В офтальмологической практике используется классификация глаукомы, основанная на ее признаках: по вероятному времени проявления, по причине органических нарушений целостности органов зрения и т.п.
Данная патология чаще всего встречается у людей, живущих на крайнем Севере и Юге. К категории наибольшего риска можно отнести людей старшего поколения и маленьких детей.
загрузка…
Основная классификация, которую применяют при лечении глаукомы в России – динамическая. Которая подразумевает разделение данной патологии на стадии. Подробнее об этой классификации мы поговорим ниже.
Кроме того, офтальмологи выделяют следующие виды глаукомы:
- по признаку выявления (врожденная, приобретенная);
- по форме заболевания (открытоугольная, закрытоугольная);
- по способу появления (первичная, вторичная);
- по уровню внутриглазного давления;
- по динамике развития (стабилизированная, нестабилизированная).
Важно. Комментарий врача Виктории Александровны Марфиной: “Хотим отметить, что вид глаукомы может быть выделен по любому из данных критериев. Например, мы можем говорить о врожденной вторичной или же о первичной открытоугольной глаукоме”.
загрузка…
Динамическая классификация
Советский офтальмолог и доктор медицинских наук Б.Л. Поляк предложил данную классификацию в 1952 году. Ученый выделил пять стадий прогрессирования глаукомы. При этом он исходил из полей зрения, а также диска зрительного нерва. Данная классификация была несколько изменена в 1978. Ученые А.Я. Бунин и А.П. Нестеров предложили добавить к ней второй раздел, после чего эту классификацию утвердили на Всероссийском съезде офтальмологов.
В итоге, динамическая классификация представляет собой четыре стадии патологии:
- I стадия (начальная) – глаукома с периферическими границами поля зрения в норме, однако с наличием слепых участков поля зрения в 15-20° от точки фиксации взгляда. Также возможна глаукоматозная экскавация ДЗН (т.е. наличие углубления разной формы и размера в центре диска зрительного нерва). На этом этапе заметны только начальные признаки (чаще всего задет один глаз).
- II стадия (развитая) – поле зрения сужается со стороны носа (не больше чем до 15° от точки фиксации). Экскавация ДЗН становится все ближе к краевой (т.е. углубление достигает края диска).
- III стадия (далекозашедшая) – поле зрения сужается со стороны носа больше чем на 15° от точки фиксации. Полная краевая экскавация ДЗН.
- IV стадия (терминальная) – пациент полностью слепнет или обладает светоощущением с искаженной проекцией света. Поле зрения исследовать невозможно.
Динамическая классификация глаукомы
Как уже было сказано выше, данную патологию по признаку выявления делят на две группы:
- Врожденную;
- Приобретенную.
Врожденные и приобретенные глаукомы разделяются, в свою очередь, по способу появления на первичную и вторичную форму.
Врожденная глаукома
К такой форме заболевания относятся виды, которые появляются либо через некоторый временной отрезок после рождения, либо после длительного скрытого промежутка. Врачи-офтальмологи выделяют следующие виды врожденной глаукомы:
- Первичная (гидрофтальм);
- Инфантильная (ИВГ);
- Ювенильная (ЮГ);
- Сочетанная (СВГ);
- Вторичная (ВВГ).
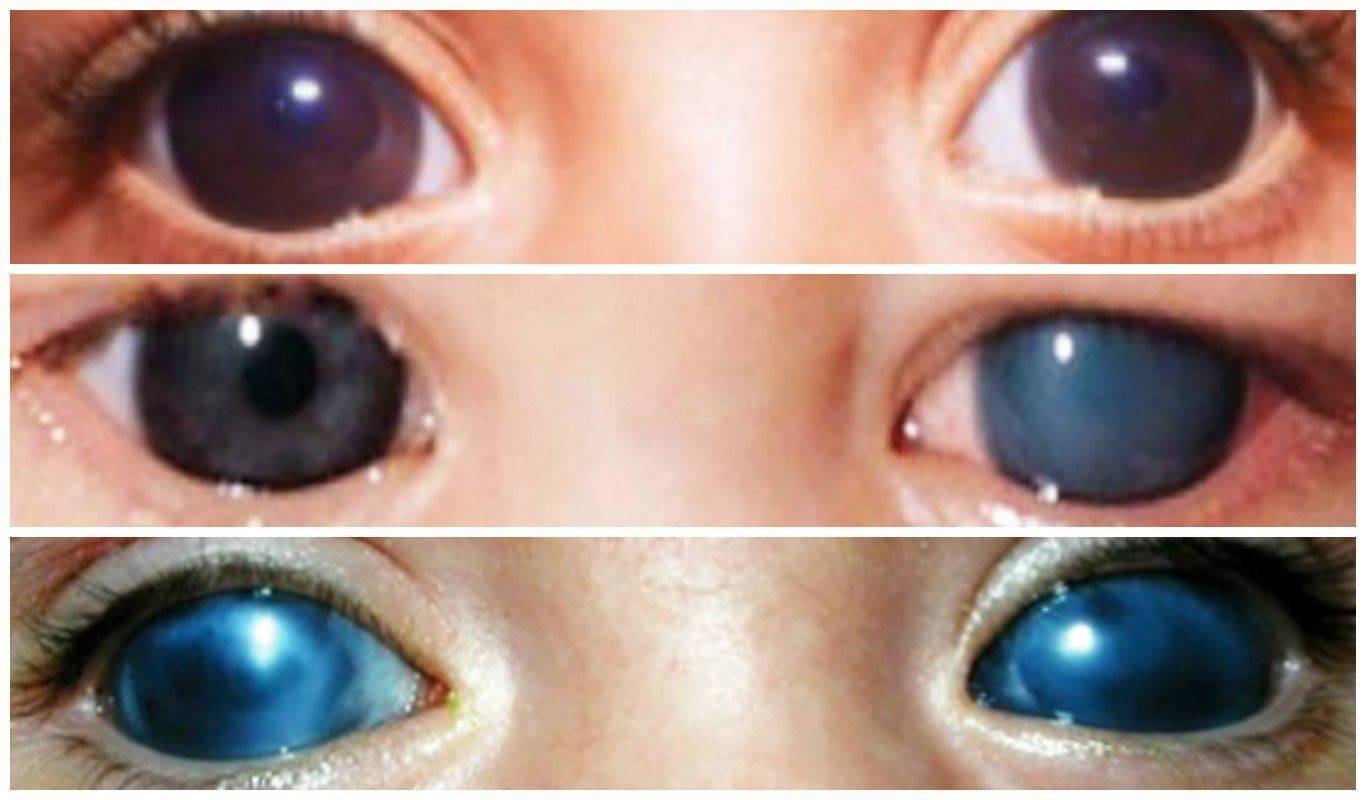
Первичная врожденная глаукома (гидрофтальм)
Острая форма патологии зрительного аппарата, приводящая в конечном итоге к полнейшей слепоте. Обусловлена чрезмерным увеличением уровня внутриглазного давления (ВГД) по ряду генетически-наследственных или внутриутробных искажений во время образования системы дренажа глаз. Вследствие чего происходит изменение оттока жидкости, содержащейся внутри глазного яблока.
Такая форма болезни крайне редка. Она наблюдается у одного ребенка из десяти тысяч. Чаще ей подвержены мальчики. До 15% случаев, развитие патологии носит семейно-наследственный характер, из-за нарушенных процессов развития во внутриутробный период, например, из-за инфекционных осложнений матери.
Основными симптоматическими признаками для диагностирования болезни считаются:
- увеличенный диаметр роговицы (более 8 мм);
- проявление светобоязни;
- блефароспазм;
- расширенные зрачки;
- замедленная отзывчивость на яркий свет.
Группу риска составляют дети до трехлетнего возраста.
Инфантильная врожденная глаукома (ИВГ)
Недуг, возникающий у человека в период формирования организма от трех до десяти лет. Наследственные факторы и причины появления ее тождественны первичному гидрофтальму.
При этом недуге проявляется повышение ВГД, не сопровождающееся увеличенными размерами роговицы и самих органов зрения.
Ювенильная глаукома (ЮГ)
Чаще всего она проявляется с одиннадцати до пятнадцати лет. Наследственный фактор патологии обусловлен нарушенными взаимосвязями в хромосомной паре 1 и TIGR. Основные причины заболевания трабекулопатия или гониодисгенз. Возможно сочетание обоих патологических изменений.
Дети, у которых ее диагностировали наблюдается повышенное внутриглазное давление относительно нормального уровня, происходит деформация диска зрительного нерва.
Сочетанная врожденная глаукома (СВГ)
Болезнь, сочетающаяся с иными аномалиями, выражающихся при рождении. Среди них основными считаются:
- дисгенез различного характера (периферический, мезодермальный);
- гомоцистонурия;
- хромосомные мутационные процессы.
Вторичная врожденная глаукома (ВВГ)
Диагностические признаки:
- наблюдаются расширенные и извилистые передние цилиарные сосуды;
- растягивается тело глаза;
- отек роговицы;
- преобладают процессы атрофирующие диск зрительного нерва над глаукоматозной экскавацией.
Отличается она от остальных глауком тем, что проявляется в разнообразных формах, так как представляет собой следствие ряда зрительных патологий. К ним относятся:
Синдром Аксенфельда
У данного нарушения формирования зрительного аппарата повышенное внутриглазное давление объясняется генетическими структурными нарушениями угла внешней камеры. Через короткий промежуток времени у человека или же сразу у новорожденного обнаруживаются следующие признаки:
- образование заднего эмбриотоксона;
- мезенхимальная ткань в угле передней камеры представлена остатками.
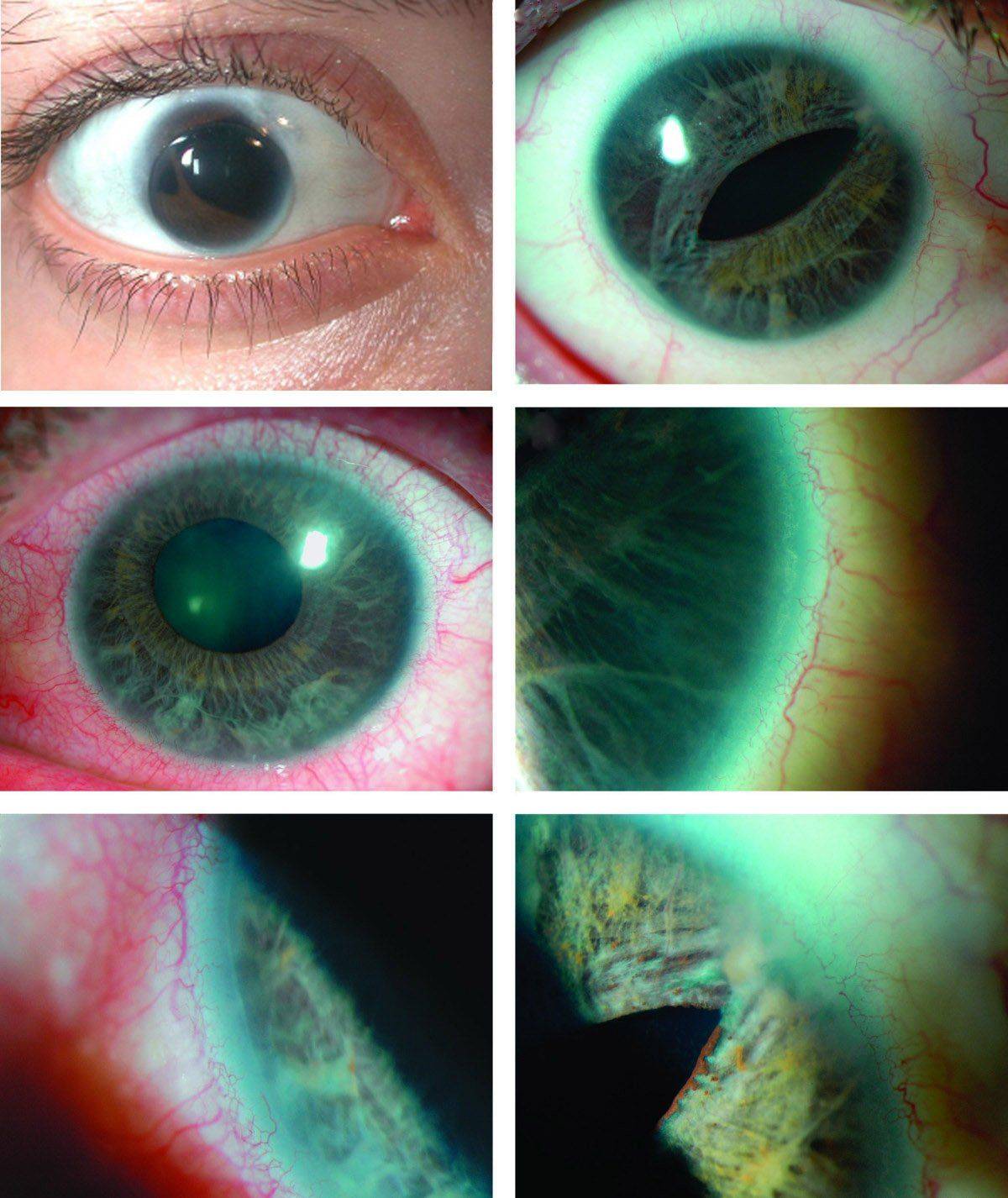
Снимки глаза при синдроме Аксенфельда
Синдром Ригера
Симптоматика отражается в момент рождения новорожденного или же через небольшой промежуток времени.
Его относят к периферическому дисгенезу мезодермального типа. Он диагностируется по высокоприкрепленной радужке к трабекуле. Происходят мутации во время образования склерального синуса и трабекулярного аппарата. Это может привести к повышенному давлению.
Симптоматика заболевания:
- аномальный рост зубов;
- грыжа в области пупка;
- пороки сердца сильно выражены;
- косоглазие.
Аномалия Петерса
Прогрессирование болезни происходит у новорожденного сразу.
Основная причина появления: кольцевая аномалия 210-ой хромосомы, алкогольный синдром глаза.
Высокое внутриглазное давление у человека наблюдается из-за нарушения развития угла переднего канала.
Симптоматика заболевания:
- помутнение центральной части роговицы;
- образование сростков роговицы, радужки и хрусталика;
- катаракта.
Кроме этого обнаруживаются следующие физиологические патологии:
- задержка роста;
- слабость восприятия звуков слуховым аппаратом;
- медленное психомоторное развитие;
- замутнение роговицы.
Синдром Франк-Каменецкого
Группа риска – люди от 10 до 20 лет.
Внутриглазное давление с чрезмерно большими показателями – следствие неправильного генеза угла передней камеры. Проявляется исключительно у мужчин. Признаки заболевания могут проявиться после рождения или через определенный промежуток времени.
Среди симптоматических признаков отмечается:
- определенный вид радужки (на зрачковую область наложены осветления и потемнения по периферии глазного яблока).
- повышенное давление в органах зрения;
- увеличенный размер глазного яблока.
В диагностировании патологии помогают микроскопические исследования.
Аниридия
Чаще всего проявляется в период от 5 до 15 лет. Возможно появление как через небольшой временной отрезок после рождения, так и в тот же момент.
Повышение давления происходит по той же причине, что и при синдроме Франка-Каменецкого, а также при нарушенном процессе формирования сети дренажа глаз.
Симптоматика:
- корневые остатки радужки;
- процесс васкуляризации периферийной части роговицы;
- смещение положения хрусталика.

Синдром Стюрджа-Веббера-Краббе
Патологическое нарушение зрительного аппарата сопровождается ангиоаматозом кожи и мозга на фоне глазных аномалий. Ангиоматоз кожи может проявиться при рождении или в детском возрасте при образовании ангиома лица.
Данный синдром проявляется с первых лет жизни по типу первичного гидрофтальма. Результатом повышенного ВГД является дисгенез угла внешней камеры, деформированное образование дренажной сети.
Синдром Марфана
Предается наследственно по аутосомно-доминантному типу.
Повышенное ВГД обуславливается дисгенезом угла внешнего канала, дефективностью в развитии глазной дренажной сети.
Симптоматические признаки:
- деформации костных составляющих и суставных сумок;
- формирование удлиненных и дистрофичных рук или ног;
- слабая связочно-суставная сеть.
В глазах отмечают признаки:
- смещение хрусталика;
- наличие катаракты;
- высокую степень близорукости;
- отсутствие аккомодации.

Синдром Марфана: дислокация хрусталика
Синдром Маркезани
Вызывается дисгенезом угла переднего канала и блокировкой зрачка хрусталиком в виде сферы.
Основная симптоматика заболевания основана на деформациях в структуре костной системы (небольшие и широкие пальцы конечностей, задержка роста).
Приобретенная глаукома
Характеризуется тем, что ее образование провоцируют как внешние факторы, так и некоторые патологии внутреннего характера, образовавшиеся во время формирования и роста человеческого организма. Среди приобретенной глаукомы также выделяют два вида:
- Первичная;
- Вторичная.
Первичная глаукома
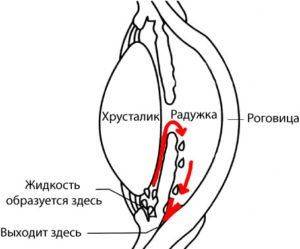
Как происходит застой жидкости при глаукоме
Характерна тем, что при ней процессы, приводящие к дистрофии ряда глазных тканей, происходят раньше появления патологии и при дальнейшем прогрессировании являются только причиной повышенного офтальмотонуса.
Деформации зрительного аппарата, в этом случае, следствие ряда заболеваний, предшествующих болезни. При этом они могут не являться запускающим механизмом.
Патологическое поражение глаз развивается вследствие ишемии внешней части глаза, которая развивает дистрофические процессы в трабекулярном аппарате и характеризуется ненормальным состоянием ВГД (возможно высокое без изменений или скачкообразное проявление). При заболевании такого типа возможны искажения поля зрения, ткани зрительного нерва атрофируются. Эти симптомы сопровождаются ухудшением центральной части зрения (взгляд человека становится замутненным) конечным итогом может быть слепота.
Офтальмологами принята общая классификация первичной глаукомы. Основа классификации – форма угла передней камеры.
Выделяют две формы глаукомы:
- Открытоугольная;
- Закрытоугольная.
Открытоугольная глаукома
Первичные открытоугольные глаукомы разделяются на несколько форм по нозологическим признакам:
- Первичная открытоугольная. Ей больше всего подвержены лица, возраст которых свыше сорока лет. Патогенез – давление внутри глаз выше установленных стандартов. Его проявление ведет к деформации диска зрительного нерва, сетчатки, к нарушению функционирования зрительного аппарата.
- Псевдоэксфолиативная открытоугольная. Заболеть данным типом могут люди пожилого возраста. Признаками являются отложения эксфолиативного материала во внешнем отделении органов зрения, трабекулопатия, каналикулярные блоки, высокое внутриглазное давление.
- Пигментная. Обычно проявляется у молодежи, а также людей средних лет. При такой форме наблюдаются глубокая внешняя камера, большой угол переднего канала, западение корневых отростков радужки, нарушение пигментативных процессов, происходит отложение пигментативных составляющих.
- Низкого (нормального) давления. Рисе появления данной патологии особо высок среди лиц старше 30 лет. При ней внутриглазное давление находится в норме, только уровень индивидуального ниже установленного референта. Патология может развиваться вместе с гипертонией, сосудистой дистонией.
Закрытоугольная глаукома
Среди закрытоугольной формы выделяют:
- Закрытоугольную глаукому со зрачковым блоком. Она может возникнуть у лиц средних лет, пожилых людей. Выражается проявлениями свойственными острым, подострым приступам, в последствие перетекает в форму хроническую. Характерными предшественниками патологии считают гиперметропию (дальнозоркость). Зрачковый блок образуется вследствие небольшого увеличения размера зрачка.
- Закрытоугольную глаукому с плоской радужкой. Изначально она выражается редкими проявлениями, переходя в состояние хронического заболевания. Провоцирующими факторами выступают: увеличенные размеры корней радужки, на передние позиции выставлены цилиарная корона и основание радужки. Проявляется патология из-за блокирования угла внешней камеры толстой складкой радужки расширенного зрачка.
- «Ползучую» закрытоугольную глаукоме. Ее протекание хроническое, с отсутствием каких-либо кратковременных проявлений. Периферия радужки и внешняя стенка угла передней камеры срастаются с небольшой скоростью.
- Закрытоугольную с витрохрусталиковым блоком. Ее могут спровоцировать увеличенные размеры корней радужки. Наблюдаются сильно выраженные деформации анатомического характера.
Вторичная глаукома
Вид заболевания, который может быть спровоцирован большим количеством механизмов, нарушенных во время развития организма (патогенезы). На ряду этих патогенезов ее можно разделить на:
- увеальную послевоспалительную;
- факогенную;
- сосудистую;
- дистрофическую;
- травматическую;
- послеоперационную;
- неопластическую.
Увеальная послевоспалительная глаукома
Возможна при появлении кератитов. Протекание заболевания может быть открытоугольной или закрытоугольной формы. При нем могут поражаться эписклеральные сосуды и глазная система дренажа.
Факогенная глаукома
Один из видов вторичной глаукомы разделяется на несколько форм:
- Факотопическая (вызванная дегенеративными процессами) образуется при вывихе хрусталика в стекловидное тело или внешнюю камеру глаза, отслоении сетчатки, увеопатии, факоматозе.
- Факоморфическая – результат увеличения хрусталиковых тканей. Из-за увеличенных размеров хрусталика происходит зрачковый блок. Сопровождается острыми и подострыми приступами.
- Факолитическая часто возникакет при катаракте. Сложные органические структуры удаляются через деформированную внешнюю капсулу, что приводит к закупорке трабекулярного фильтра. Патология проявляется приступами формы
Сосудистая глаукома
Она разделяется на:
- Неоваскулярную – следствие побочных эффектов, проявленных после заболевания сетчатки, характеризующееся недостаточным получением кислорода. Вследствие образования новых фиброваскулярных волокон формируется неполная облитерация угла внешней камеры. Возможны отеки роговицы, кровоизлияния внутри глаза, рубеоз радужки.
- Флебогипертензивную – выражается в виде последствий повышения давления в венозной сети глазного аппарата. Выявляется по сильно расширенной и извивистой венозной сети.
Дистрофическая глаукома
Решающее действие в развитии данной формы играют патологии дистрофического характера. Сюда относятся:
- иридокорнеальный эндотелиальный синдром;
- сильные кровоизлияния внутри глаз;
- отслоение сетчатки и как результат офтальмогипертензия;
- первичный системный амилоидоз.
Травматическая глаукома
Вызывается механическими, химическими и радиационными увечьями глаз. Причинными механизмами заболевания являются:
- внутриглазные геморрагии;
- нарушение целостности угла передней камеры;
- закупорка сети дренажа глазных яблок.
Проявиться болезнь может через неопределенное время после травматического воздействия.
Послеоперационная глаукома
После операции может возникнуть осложнение в виде временного или постоянного повышения ВГД. К наиболее частым причинам возникновения такого вида глаукомы относят операции:
- по пересадке роговицы (кератопластике);
- по экстракции катаракты;
- при отслоении сетчатки;
Данная патология может быть и открытоугольной и закрытоугольной формы. Иногда может развиться вторичная злокачественная глаукома с витреохрусталиковым блоком.
Неопластическая глаукома
Является результатом осложнения орбитальных и внутриглазных образований. Основная причина – опухолевые продукты разложения, блокирующие угол передней камеры.
Динамика развития глаукомы
Динамика глаукомного процесса проходит оценку по уровню внутриглазного давления и его соответствия с целевым давлением. Выделяют две группы, отражающие динамический процесс развития недуга:
- Стабилизированная. Характеризуется тем, что продолжительное наблюдение (более полугода) не выявляет ухудшений, которые могут наблюдаться у поля зрения и диска зрительного нерва.
- Нестабилизированная. Дефекты в полях зрения и у диска зрительного нерва диагностируются при последующем повторе обследовательских операций.
Что происходит при глаукоме
Патофизиологические механизмы гипертензии
В последний период исследований в офтальмологии появились новые диагнозы, один из которых гипертензия органов зрения. Такой диагноз ставят, когда обнаружено повышенное внутриглазное давление несвойственное при глаукоме.
Разделяются на:
- Механизм ложной гипертензии имеет связь с меньшей скоростью реакции больного на тонометрию, а также возможны высокие показатели индивидуального внутриглазного давления.
- Механизм симптоматической гипертензии обусловлен как кратковременным, так и продолжительным повышением внутриглазного давления.
- Механизм эссенциальной гипертензии обусловлен нарушением баланса изменений, сопутствующих определенному возрасту и в гидродинамических процессах глаза. К такому виду гипертензии относятся увеиты с гипертензией, повышенный офтальмотонус. В основном, он запускается при нарушениях давления внутри глаза после интоксикации, неконтролируемой экзогенной гормональной терапии.
Гипертензии протекают без нарушения целостности зрительного нерва, при определенных условиях возможна трансформация в глаукому. Тем самым, ее стоит отнести к одной из возможных причин, провоцирующих заболевание.
Основными двумя направлениями лечения заболевшего глаукомой являются медикаметозный и хирургический метод. Медикаментозное лечение направлено на нормализацию давления внутри глазного яблока и метаболизма глазных тканей, улучшение кровоснабжения внутренних оболочек органов зрения.


