Глаукома что такое дзи
Метод оптической когерентной томографии (ОКТ) позволяет прижизненно визуализировать структуры глаза в поперечном срезе. Разрешение этой методики очень высокое, поэтому ее сравнивают по информативности с морфологическим исследованием (при помощи микроскопа). В основе ОКТ лежит принцип низкокогерентной интерферометрии.
Оптическая когерентная томография показывает величину и глубину проникновения светового сигнала, который отражается от тканей организма, отличающихся по оптическим свойствам. Осевое разрешение ОКТ составляет около 10 мкм, что является лучшим из всех существующих методик исследования биологических структур. При оптической когерентной томографии определяется эхо-задержку световой волны, отраженной от тканей. При этом производится измерение глубины и интенсивности сигнала. Во время фокусировки на тканях световой луч рассеивается и частично отражается от микроструктур исследуемых тканей на разных уровнях.
Этот механизм напоминает принцип, используемый при ультразвуковом А-сканировании, во время которого измеряют время прохождения акустической волны от источника до тканей и в обратном направлении к воспринимающему устройству. При оптической когерентной томографии используется не звуковая волна, а пучок когерентного света в инфракрасном диапазоне (820 нм).

Схема используемого в офтальмологической практике аппарата для ОКТ выглядит следующим образом. Источник пучка света представлен суперлюминесцентным диодом, длина когерентности в котором составляет 5-20 мкм. Интерферомер Майкельсона находится в аппаратной части прибора, конфокальный микроскоп (щелевая лампа или фундус-камера) находятся в объектном плече, а блок временной модуляции – в опорном плече.
При помощи видеокамеры траектория сканирования и общая картина выводятся на монитор. Для обработки полученных значений используется компьютер, который представляет данные в виде графических файлов. Томограммы изначально выглядят как черно-белые логрифимические шкалы. Чтобы проще было воспринимать полученные картины, их преобразуют в псевдоцветные, в которых используется черный цвет для оптической прозрачности и красный/белый цвет для участков с высокой степенью светоотражения.
Область применения
Современная оптическая когерентная томография является бесконтактной и неинвазивной методикой, которую в офтальмологической практике используют с целью изучения морфологических структур переднего и заднего отрезка глаза у живых пациентов. Эта методика позволяет не только выявить, но и количественно оценить, а также записать показатели сетчатки, зрительного нерва. При этом измеряется толщина и определяется прозрачность роговицы, исследуется структура радужки. ОКТ можно повторить много раз, а результаты сохраняются в памяти компьютера, что удобно для оценки течения патологического процесса.
Показания
Оптическая когерентная томография проводится для того, чтобы получить информацию обо всех структурах глаза, как нормальных, так и патологических.
При помощи ОКТ можно диагностировать многие офтальмологические заболевания:
- глаукома
- иридоцилиарная дистрофия
- изменения после рефракционных операций
- разрывы и предразрывы макулы
- тракционный витреоретинальный синдром
- отек и дистрофия макулы
- пигментный ретинит
Противопоказания
Выполнить информативную ОКТ невозможно в случае снижения прозрачности оптических сред глаза. Кроме того, исследование затруднено у пациентов, которые не могут зафиксировать взор хотя бы на 2-2,5 с.
Подготовка
Специфической подготовки перед оптической когерентной томографией не требуется. Если предварительно выполнить медикаментозный мидриаз, то задний отрезок глаза будет визуализироваться лучше.

Методика и последующий уход
Технические аспекты ОКТ включают следующие этапы. Сначала проводят ввод данных пациента и начинают обследование. При этом пациента просят зафиксировать взор на мерцающем объекте (в линзе фундус-камеры). Далее камеру постепенно приближают к глазу, пока изображение сетчатки на мониторе ни станет четким. Врач фиксирует камеру на этом расстоянии при помощи специальной кнопки и дополнительно регулирует резкость изображения. При низкой остроте зрения (когда пациент не может увидеть мерцающий объект) нужно использовать внешнюю подсветку, при этом пациент должен смотреть прямо перед собой. Обычно расстояние от глаза до линзы камеры составляет 9 мм. ОКТ проводят путем сканирования, процесс этот контролируют при помощи панели управления, которая состоит из шести групп кнопок и манипуляторов с разной функцией.
После сканирования выполняют выравнивание изображений и очищение их от шумов. По полученным данным проводят измерение тканей и анализ оптической плотности. Количественные измерения можно сравнивать с нормальными показателями, которые были сохранены в памяти компьютера.
Интерпретация
Постановка диагноза всегда основывается на экспертном анализе сканограмм, полученных при ОКТ. При этом врач обращает внимание на морфологические показатели тканей (взаимоотношение слоев и отделов, изменение внешнего контура, взаимоотношение с соседними тканевыми структурами), изменение светоотражающей способности (снижение или повышение прозрачности, присутствие патологических включений). При количественном анализе данных можно увидеть изменение толщины слоя клеток (истончение, утолщение), объема изучаемой структуры, а также получить карту поверхности.
Видео нашего специалиста о томографии глаза
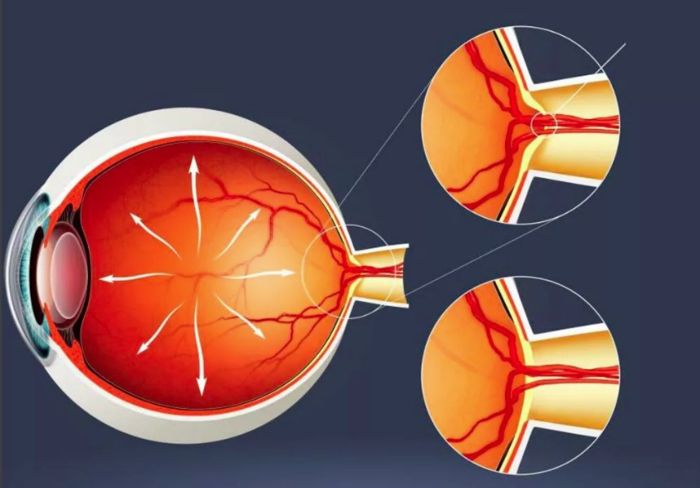
ОКТ при глаукоме
Первым признаком патологического действия повышенного внутриглазного давления (ВГД) при глаукоме является измерение диска зрительного нерва, которое может быть диагностировано с помощью указанной методики.
На данный момент оптическая когерентная томография является «золотым стандартом» в диагностике глаукомы, т.к. позволяет с намного большей точностью установить диагноз, чем при использовании тонометрии, тонографии, определении полей зрения и т.д.
Другие структуры глаза и заболевания, при которых применяется исследование:
Томография роговицы
При ОКТ роговицы важно правильно расположить все структурные отклонения, а также рассчитать их показатели. Это поможет выбрать оптимальную тактику лечения или оценить его эффективность. В некоторых ситуациях только при помощи оптической когерентной томографии можно рассчитать толщину роговицы. При этом очень важно, что методика является бесконтактной и не оказывает влияния на поврежденный роговичный слой.
Томография радужки
При этом врач может рассмотреть передний прозрачный слой, пигментный эпителий и собственно стромальное вещества. Все эти слои имеет разную отражающую способность, что связано с разной концентрацией пигмента в их клетках. Если радужка светлая, то в наибольшей степени отражение происходит от заднего слоя пигментного эпителия (при этом два передних слоя визуализируются недостаточно). При ранних патологических процессах в радужке, которые можно выявить при ОКТ, диагностируют ряд заболеваний глаз (синдром пигментной дисперсии, эссенциальная мезодермальная дистрофия, псевдоэксфолиативный синдром, синдром Франк-Каменецкого.
Томография сетчатки
При оптической когерентной томографии здорового глаза можно выявить правильный профиль макулы, в центре которой имеется углубление.
Слои сетчатки различаются в зависимости от их способности отражать световые лучи, они не имеют очаговых изменений и равномерные по величине. Слой нервных волокон, пигментный эпителий относятся к слоям с высокой светоотражающей способностью, плексиформный и ядерный слои – со средней, фоторецепторный слой практически прозрачный. Вдоль наружного края сетчатки располагается ярко-красный высокофоторефлектирующий слой, толщиа которого составляет 70 мкм. Он состоит из хориокапилляров и пигментного эпителия сетчатки. Темная полоса, расположенная рядом с красной, является фоторецепторным слоем.
На внутренней поверхности также имеется ярко-красная линия, соответствующая нервным волокнам. За счет наличия такого резкого окрашивания слоев сетчатки, врач легко может измерить их толщину. В зоне центральной фовеальной ямки толщина сетчатки составляет около 162 мкм, а у края фовеа – 235 мкм.
Идиопатические разрывы макулы
При идиопатических дефектах сетчатки в районе желтого пятна, которые возникают без видимых причин в пожилом возрасте, при ОКТ можно выявить признаки заболевания на всех этапах клинического течения, а также определиться с тактикой лечения и осуществлять контроль за ним. При начальных проявлениях (предразрыв) на томограммах видна фовеальная отслойка в зоне нейроэпителия, что связано с витреофовеолярной тракцией. Если имеется ламеллярный разрыв, то на томограмме виден дефект внутренней поверхности сетчатки, а фоторецепторный слой сохранен. При сквозном разрыве дефект распространяется на всю толщу сетчатки.
Дегенеративные изменения
При оптической когерентной томографии вокруг зоны разрыва можно выявить дегенеративные трансформации сетчатки. Формирование витреомакулярных тракций также является важным прогностическим симптомом. Анализируя томограмму, нужно измерить толщину сетчатки в зоне макулы, диаметры разрыва (минимальный и максимальный), размер интраретинальных кист, толщину отечной ткани по краю разрыва. Также важно обращать внимание на степень дегенерации тканей около разрыва, которые проявляются уплотнением и красным их окрашиванием на изображении.
Возрастная макулодистрофия
Эта группа хронических заболеваний с неизвестной этиологией проявляется дегенеративными нарушениями в сетчатки у пожилых пациентов. При ОКТ можно обследовать изменения структур в заднем полюсе глаза. Доктор измеряет толщину сетчатки, чтобы оценить эффективность лечения.
Диабетический отек макулы
Заболевания развивается на фоне сахарного диабета и протекает довольно тяжело. На томограммах измеряют толщину сетчатки, оценивают степень дегенерации тканей, интраретинальные включения и состояние витреомакулярного пространства.
Зрительный нерв
Оптическая когерентная томография с высокой точностью позволяет визуализировать нервные волокна и измерить толщину зрительного нерва. Этот показатель коррелирует с его функцией, в том числе с сохранностью поля зрения. Нервные волокна обладают высокой степенью обратного рассеивания, поэтому хорошо контрастируются с промежуточными слоями сетчатки. Аксоны традиционно ориентированы перпендикулярно пучку света от томографа.
Для исследования диска зрительного нерва используют радиальные или кольцевые сканы. В первом случае изображение диска представлено в поперечном сечении, это дает возможность оценить экскавацию, толщину нервных волокон в околососочковой области угол наклона волокон по отношению к сетчатке и поверхности диска.
Для получения трехмерных изображений диска зрительного нерва, нужно провести серию съемок в различных меридианах. При этом можно оценить структуру волокон на разных участках диска. Такая томограмма выглядит как плоский линейный снимок. Обычно толщина сетчатки и волокон рассчитывается компьютером и представляется на экране в виде усредненной величины для всей области изучения, только квадранта, часа или же для каждого скана в отдельности. Все эти количественные показатели сравниваются с нормальными значениями, а также с величинами, полученными в ходе предыдущих исследований. При этом можно выявить диффузную атрофию, локальные дефекты, что применяется для диагностики нейродегенеративных заболеваний.
Застойный диск
Застойный диск свидетельствует о повышении внутричерепного давления. При ОКТ довольно просто выявить признаки застойного диска, измерить его параметры и оценить изменения в динамике. Для этого исследуют уровень светоотражения тканей, так как оно изменяется в зависимости от их гидратации и дегенерации.
Ямка зрительного нерва
Эта врожденная аномалия развития чаще всего приводит к расслоению сетчатки в макулярной зоне (шизис). При ОКТ четко определяются дефекты диска зрительного нерва, расслоение вещества сетчатки и другие изменения, происходящие в зоне желтого пятна.
Пигментный ретинит
Тапеторетинальная абиотрофия относится к наследственным заболеваниям с прогрессирующим течением. При этом происходит поражение фоторецепторного слоя. ОКТ используют для оценки хориоретинального комплекса и определения тяжести заболевания. На томограммах измеряют толщину фоторецепторного, нейроглиального слоев и диаметр нервных волокон, оценивают прозрачность тканей сетчатки. Даже при латентном течении пигментного ретинита, когда отсутствуют клинические симптомы заболевания, при ОКТ можно выявить характерные изменения, представленные уменьшением толщины фоторецепторного слоя, снижением прозрачности этого слоя, а также появлением признаков повышенного метаболизма пигментного эпителия. При сравнении томограмм можно осуществлять мониторинг за патологчисекими изменениями. Также при ОКТ диагностируют беспигментную форму пигментного ретинита у детей, когда провести функциональные методы обследования не представляется возможным.
Операционные характеристики
Источником светового сигнала в оптическом когерентном томографе является суперлюминесцентный диод (длина волны 820 нм используется для изучения сетчатки, 1310 нм – для переднего отрезка глаза). Тип сигнала при ОКТ представляет собой оптическое рассеивание от ткани. Размер поля изображения зависит от области изучения: для заднего отрезка он составляет 30 на 22 мм, для переднего – 10 на 16 мкм. Разрешение метода для продольных структур достигает 10 мкм, а для поперечных – 20 мкм. Скорость сканирования при ОКТ достигает 500 срезов в секунду.
Факторы, влияющие на результат
При проведении офтальмоскопии с применением панфундусскопа, линзы Гольдмана или гонископии накануне ОКТ следует предварительно вымыть контактную среду из конъюнктивальной полости.
Осложнения
Используемое при ОКТ светодиодное излучение не повреждает ткани глаза и не оказывает влияния на организм в целом, поэтому метод не имеет ограничений по соматическому состоянию обследуемого.
Альтернативные методы
Другими методиками, которые позволяют получить данные о состоянии глаза является флуоресцентная ангиография, Гейдельбергский ретинальный томограф, ультразвуковая биомикроскопия, ИОЛ-Мастер.
Где можно сделать исследование?
Процедуру исследования диска зрительного нерва и других структур глаза можно пройти в нашем офтальмологическом центре и получить по его результатам экспертное заключение специалиста.
Стоимость
Цена оптической когерентной томографии ДЗН при глаукоме (исследование 1 глаза) — 2 000 руб.
Стоимость исследования других структур глаза уточняйте у администраторов клиники.
Источник
Глаукома — тяжелое офтальмологическое заболевание хронического характера. Для него характерно повышение внутриглазного давления. Рассмотрим что же представляет собой патология, основные методы лечения и профилактики.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общая информация о болезни
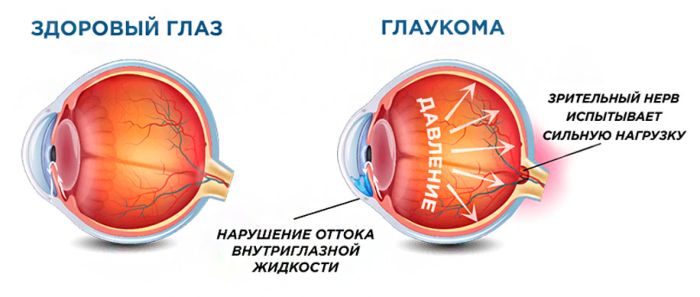
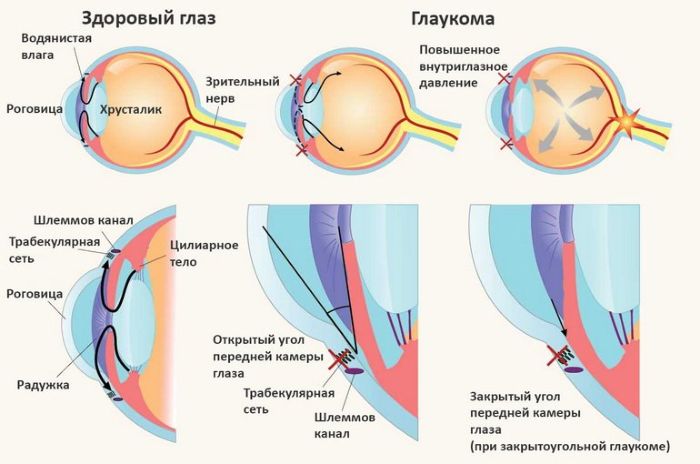
Глаукомой называют группу офтальмологических болезней, которые сопровождаются внутриглазным давлением. Простыми словами, в передней части глаза, между роговицей и хрусталиком, есть незначительное пространство, которое называется передней камерой. Внутри нее циркулирует прозрачная жидкость, питающая прилежащие ткани.

Когда она чересчур медленно оттекает, появляется внутриглазное давление. Если не контролировать этот показатель, это вызывает повреждение нерва и других структур зрительного аппарата.
Важно знать! Опасность глаукомы заключается в том, что она развивается довольно медленно, практически не сопровождается неприятными симптомами. Если своевременно не начать терапию, это может привести к необратимой потере зрения.
Развитие патологии свойственно для пожилых людей, однако может появиться в любом возрасте.
Причины развития патологии
Глаукома считается заболеванием с наследственной предрасположенностью. Однако иногда возникает и в результате возрастных изменений, травмирования глаз, других офтальмологических болезней.
В группу риска входят люди с такими факторами:
- возраст старше 50 лет;
- наличие глаукомы у родителей;
- травмы, ранения, контузии зрительного аппарата;
- другие офтальмологические патологии хронического характера — тяжелая форма близорукости, катаракта, иридоциклит и прочее;
- повышенное или пониженное артериальное давление;
- сахарный диабет;
- ожирение;
- атеросклеротические бляшки в кровеносных сосудах;
- шейный остеохондроз.
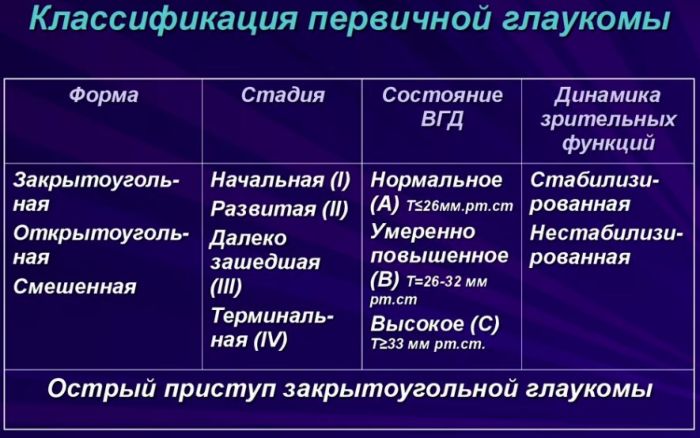
Формы
Глаукома классифицируется по нескольким критериям.
Первичная
Для первичной формы глаукомы характерны незначительные изменения в периферическом зрении. Глазной нерв еще не выходит за пределы краев. Больной крайне редко испытывает дискомфорт со стороны функционирования зрительного аппарата.
Вторичная
Возникают первые изменения в периферическом зрении. Поле видимости сужается на 10%. Проблема все еще остается незамеченной, ей не придается особого значения. Распознать болезнь можно только во время обследования у офтальмолога.
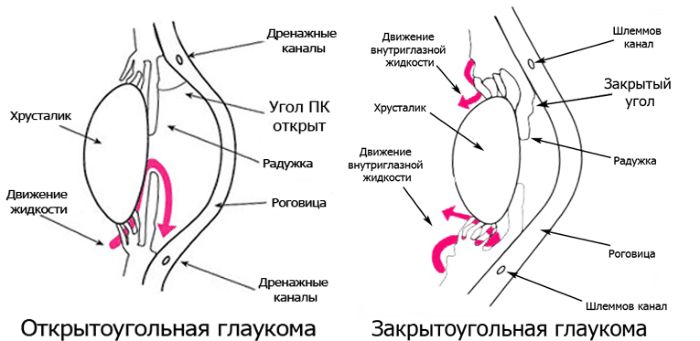
Открытоугольная
Открытоугольная форма глаукомы имеет хроническое течение. Развивается вследствие нарушения оттока внутриглазного давления. Протекает практически бессимптомно. Поскольку поле зрения сужается постепенно, этот процесс может занимать несколько лет, человек случайно замечает, что у него один глаз функционирует неполноценно. Иногда больной жалуется на появление цветных кругов перед глазами при ярком свете, затуманивание, ослабление аккомодации.
Закрытоугольная
При закрытоугольной глаукоме нарушается естественная дренажная функция глаза, радужка постепенно начинает перекрывать угол передней камеры. Постоянное давление вызывает обострение, которое сопровождается следующими симптомами:
- острая боль в глазу;
- ухудшение остроты зрения, вплоть до полной слепоты;
- покраснения, отечность;
- отсутствие реакции зрачка на яркий свет.
Обратите внимание! Во время острого приступа человек может внезапно потерять зрение.
Врожденная глаукома
Несмотря на то, что глаукома — заболевание преимущественно людей преклонного возраста, иногда оно встречается и у детей. Причиной становится нетипично высокое внутриглазное давление. Врожденная глаукома подразделяется на 2 типа:
- Инфантильная. Появляется у детей, не достигших 1 года. Связана с нарушением развития дренирующих систем. Патология встречается крайне редко: у одного ребенка из 10 000.
- Детская. Связана с генетической предрасположенностью к заболеванию либо сопутствующими офтальмологическими болезнями.
Нормотензивная
Данная форма характеризуется отсутствием повышения внутриглазного давления. В таком состоянии повреждается зрительный нерв. Проявляется обычно у людей старше 60 лет. В группу риска входят:
- генетически предрасположенные к развитию глаукомы;
- лица с проблемами сердечно-сосудистой системы;
- люди с темным цветом кожи;
- пациенты с нарушением сердечного ритма.
С низким внутриглазным давлением
В целом, такая форма глаукомы имеет схожесть с нормотензивной. Ее развитие связано с невозможностью организма повышать внутриглазное давление.
Пигментная
Основная группа пациентов, у которых диагностируют пигментную глаукому — мужчины среднего возраста (25-35 лет), страдающие близорукостью. Люди с нормальным зрением практически не подвержены этому типу заболевания. Главная причина развития патологии — особенность строения глаз, которая провоцирует подверженность к миопии.
Радужная оболочка имеет вогнутую форму, что вызывает открытоугольную глаукому. Пигментны слой соприкасается с хрусталиком, происходит постоянное трение, в результате чего пигмент радужки осыпается. Чаще всего пигментная глаукома передается на генетическом уровне.
Псевдоэксфолиативная
Псевдоэксфолиативная форма — это разновидность открытоугольной глаукомы, при которой наблюдаются тяжелые дистрофические изменения структуры глаза со скоплением белых отложений в хрусталике и ресничном теле. Чаще всего заболеванием страдает женская половина населения.
Неоваскулярная
Эта форма патологии появляется вследствие рубеоза радужной оболочки глаза. Иногда сопровождается незначительным зудом, покраснением, постепенным снижением остроты зрения, но чаще всего бессимптомно. Причиной неоваскулярной глаукомы является непроходимость центральной вены в сетчатке.
Травматическая глаукома
Такая форма глаукомы возникает в результате травмирования, ожога глаза. Проявляется не сразу, а после рубцевания поврежденных тканей. Приводит к нарушению обменных процессов, деформациям структуры зрительного аппарата, кровоизлияниям, вследствие чего повышается внутриглазное давление.
Иридокорнеальный эндотелиальный синдром
Синдром представляет собой неполноценность эндотелия роговицы, атрофию радужной оболочки, образование истонченной мембраны на структурах угла передней камеры. Возникает в результате нарушения оттока влаги. Чаще всего заболеванию подвержены женщины 40-50 лет.
Полезное видео
На что обратить внимание и как заподозрить глаукому:
Стадии
В зависимости от степени прогрессирования, глаукома делится на такие стадии:
- Начальная. Видимость не имеет отклонений, незначительные изменения наблюдаются в центральной части. Немного повреждается зрительный нерв.
- Развитая. Проявляются первые изменения в периферическом зрении. Поле сужается либо со стороны носа, либо концентрически. Проблема зачастую остается незамеченной.
- Третья. Поражение начинает прогрессировать. Сужение поля зрения превышает 15 градусов. Начинает сильно повреждаться нерв.
- Терминальная. Существенно меняется световосприятие или оно теряется совсем.
Симптомы
Любая форма глаукомы зачастую не вызывает дискомфортных ощущений, особенно на ранних этапах развития. В данном случае повышенное внутриглазное давление выявляется случайно, во время профилактического осмотра. Однако на возникновение болезни могут указывать неспецифические признаки:
- ощущение тяжести в глазах;
- быстрое переутомление зрительного аппарата;
- ухудшение остроты зрения в полутемном помещении;
- раздвоение в глазах;
- появление разноцветных кругов перед глазами, если смотреть на источник света;
- слишком высокая увлажненность глаз.
Мнение эксперта
Носова Юлия Владимировна
Врач офтальмолог высшей категории. Кандидат медицинских наук.
С течением времени больному становится сложнее ориентироваться в пространстве, поскольку сужается поле зрения. При запущенных формах у человека появляется ощущения, что он смотрит на мир через подзорную трубу, а в темноте уже ничего не видит.
Острый приступ
Острый приступ глаукомы имеет более выраженную симптоматику:
- сильные боли в пораженном глазу, распространяющиеся на всю голову;
- повышение температуры тела;
- озноб;
- тошнота;
- на ощупь глаз становится нетипично твердым.
Диагностика
Главным признаком глаукомы является повышение внутриглазного давления. В домашних условиях измериь его невозможно, поэтому необходимо обращаться за квалифицированной помощью. Различают такие методы диагностики патологии:
- Тонометрия. К глазам прикрепляется небольшой грузик — это контактная тонометрия. Бесконтактная представляет собой использование пневмотонометра.
- Периметрия. Помогает определить отклонения от нормы периферического зрения. Благодаря этому исследованию, можно определить стадию глаукомы, дальнейшую тактику лечения.
- Биомикроскопия. Помогает выявить даже незначительные деформации, которые указывают на развитие болезни.
- Гониоскопия. Определяет форму угла передней камеры, оценивает ее положение, помогает выбрать правильное лечение.
- Офтальмоскопия. Другими словами — это исследование глазного дна. Помогает дать точную оценку состоянию сосудов, сетчатки, зрительного нерва.
- Офтальмологическая томография. Относится к новейшим методам диагностики глаукомы. Измеряет толщинунервного волокна, экскавацию зрительного нерва и прочие параметры для определения необходимой терапии.
- Ультразвуковая биомикроскопия. Такое исследование помогает определить что происходит с путями выхода внутриглазной жидкости, глазными структурами, их параметрами, соотношением.
Лечение
Существует несколько способов лечения глаукомы. Чаще всего после диагностики назначается комплексная терапия.
Что не следует делать при патологии?
Важно помнить! Первое, что нельзя делать при глаукоме — заниматься самолечением.
Во время лечения заболевания пациент должен изменить свой образ жизни, если некоторые его аспекты противоречат выздоровлению:
- Работа. Нельзя сильно перенапрягаться, особенно это касается людей, которые длительное время находятся за компьютером, изучают документацию. Следует делать частые перерывы, чтобы глаза не сильно напрягались. То же самое касается водителей, ювелиров, швей, чертежников и т. п.
- Алкоголь. При глаукоме очень опасно употреблять крепкие спиртные напитки. Они стремительно расширяют кровеносные сосуды, в результате чего кровь приливает к голове. Затем наблюдается спазм сосудов. Такие скачки способствуют прогрессированию заболевания.
- Курение. Эта вредная привычка может даже спровоцировать возникновение глаукомы. Вредоносные вещества сужают сосуды, замедляется отток внутриглазной жидкости. Давление остается стабильно повышенным.
- Авиаперелеты. Чем выше поднимается самолет, тем больше повышается внутриглазное давление. Поэтому лучше от перелетов воздерживаться либо перед поездкой проконсультироваться с лечащим врачом.
Как помочь при приступе ВГД?
В момент приступа ВГД требуется вызвать скорую помощь. Облегчить состояние получится только в стационарных условиях. Снять острую боль помогают такие препараты:
- Пилокарпин однопроцентный. Нужно капать каждые 15 минут на протяжении 1 часа. Затем 1 раз в 2 часа.
- Диакарб. Используется в таблетках. Следует пить 2 раза в сутки.
- 0,5% раствор Тимолола. Капается в больной глаз 2 раза в сутки.
- 15% раствор Маннитола. Вводится через капельницу в течение получаса.
Медикаменты
Терапия при глаукоме предусматривает использование таблеток и глазных капель.
Таблетки
Таблетированная форма препаратов при глаукоме используется в качестве дополнительного метода лечения. Таблетки способствуют улучшению оттока внутриглазной жидкости, уменьшению ее образования косвенным путем. Наиболее эффективными лекарствами в таблетках считаются:
- «Фезам»;
- «Гинкго Билоба»;
- «Амлодипин»;
- «Пикамилон»;
- «Фуросемид»;
- «Милдронат»;
- «Актовегин»;
- «Диакарб»;
- «Кавинтон»;
- «Фенотропил».
Капли
Капли являются более эффективным методом снижения внутриглазного давления. В зависимости от типа медикаментозного препарата, снижение ВГД происходит с разной степенью интенсивности. При продолжительном применении одного средства может возникнуть привыкание. Тогда требуется менять тактику лечения.
Список эффективных капель при глаукоме:
- гормоносодержащие — «Ксалатаном», «Траватаном», «Рескулой»;
- бета-блокаторы — «Тимоптика ХЕ», «Бетаоптика С»;
- агонисты альфа-адренергических рецепторов — «Липодин», «Альфаган»;
- ингибиторы карбоноангидразы — «Трусопт», «Азопт».
Массаж
Массажные процедуры больше подходят для профилактики глаукомы. Но иногда они помогают устранить симптомы на ранних этапах развития заболевания.
Важно знать! Массаж выполняется только чистыми руками, в расслабленном состоянии.
Массаж следует делать такими способами:
- Глаза должны быть закрыты. Палец положить на веко, делать легкие плавные движения по направлению от внутреннего уголка к вискам.Отдельно нужно массировать правый и левый глаз по 30 секунд.
- Легкими круговыми движениями массировать веки кончиками пальцев на протяжении 2 минут.
Упражнения
Упражнения для глаз при глаукоме не являются самостоятельным способом лечения, но они помогут повысить эффективность лекарственных препаратов. Наиболее действенные упражнения:
- Нужно выбрать большой объект с множеством мелких деталей. Это может быть архитектурная достопримечательность, скульптура. Необходимо изучать его внимательно, запоминая мельчайшие детали, но не останавливаться на одном месте.
- Просто закрыть глаза — хороший отдых и восстановление. При этом можно медленно вращать головой, слегка моргать, открывать и закрывать поочередно глаза.
- При продолжительной работе за компьютером следует закрыть глаза, не размыкая их вырисовывать различные фигуры, буквы, цифры, не шевеля головой.
- Попытаться менять точку фокусировки. Для этого необходимо отметить определенную точку на стене, после чего отвернуться. Повернувшись, постараться вернуть взгляд в ту же точку.
Упражнения полезно выполнять 2-3 раза в день.
Виды хирургического лечения
Если консервативная терапия не дает положительной динамики к выздоровлению, пациенту рекомендуется операция. Различают несколько видов хирургического вмешательства при глаукоме.
Трабекулотомия ab interno
Эффективна при открытоугольной форме глаукомы. Суть операции заключается в том, что при помощи лазерного луча расширяются межтрабекулярные пространства, в результате чего улучшается отток внутриглазной жидкости. Процедура выполняется амбулаторно, не требует продолжительного восстановительного периода.
Факоэмульсификация
Проведение факоэмульсификации представляет собой замену хрусталика на интраокулярную линзу. После вмешательства полностью локализуется патологический процесс, нормализуется отток внутриглазной жидкости.
Стентирование шлеммова канала световодом Glaucolight
Микроинвазивная операция, которая способствует естественному оттоку внутриглазной жидкости. Суть ее заключается в том, что через микропрокол вводится лазерный световод в дренажный канал. Он помогает расширить внутреннюю стенку канала, который будет все время находиться в таком состоянии. Такой способ хирургического вмешательства максимально сохраняет естественную анатомию глаза.
Имплантация клапана Ahmed
Клапан Ахмеда — это устройство для контроля внутриглазного давления, которое внедряется внутрь глаза. Получается дополнительный резервуар, который позволяет выводить жидкость через микротрубочку, имплантируемую во внутренней оболочке глаза.
Непроникающая глубокая склерэктомия
Особенностью этого типа оперативного вмешательства является то, что для улучшения оттока жидкости лазером истончается периферический участок мембраны роговицы, который имеет естественную влагонепроницаемость.
Как подготовиться к операции?
Перед операцией необходимо пройти обследование у таких специалистов:
- стоматолог;
- отоларинголог;
- эндокринолог (для пациентов с сахарным диабетом).
Требуется убедиться в отсутствии противопоказаний со стороны этих специалистов.
Также пациент должен сдать следующие анализы:
- общий анализ крови и мочи;
- кровь на сахар;
- RW;
- кровь на ВИЧ;
- флюорограмма;
- электрокардиограмма.
Также перед операцией следует посетить терапевта.
Рекомендации для востановления
В течение недели после операции необходимо соблюдать режим покоя, избегать стрессовых ситуаций, а также придерживаться таких правил:
- не пользоваться декоративной косметикой на протяжении 1 месяца;
- соблюдать диетическое питание;
- предупредить возникновение инфекционных заболеваний, ОРВИ, простуд;
- в течение 1 месяца умываться только кипяченой водой;
- не поднимать тяжестей.
Важно помнить! Эффективность операции зависит не только от квалификации хирурга, но и от ответственности пациента. Соблюдая все правила и назначения лечащего врача, получится полностью восстановить здоровье глаз.
Народные средства
Народные средства помогут ускорить отток внутриглазной жидкости, но их необходимо использовать в комплексе с медикаментозной терапией. Наиболее действенные рецепты:
- Молодая крапива. Следует измельчить листья молодой крапивы в количестве 1 ст. л., залить 1 стаканом кипятка. Оставить настаиваться в тепле в течение 1 часа. Принимать процеженный настой по 2 ст. л. 3 раза в сутки.
- Мумие. Потребуется 0,5 г мумие, растворенного в 1 стакане молока. Пить такой состав 3 раза в день по 1 стакану.
- Пчелиный мед. Пригодится для наружного применения. Развести небольшое количество меда в теплой воде, использовать в виде примочек, когда ощущается тяжесть в глазах.
- Семена укропа. 1 чайн. ложку семян залить 1 стаканом кипятка, настаивать в течение 1 часа. Принимать приготовленное средство 2 раза в день по 2 ст. л.
Последствия и осложнения
Довольно легко упустить тот момент, когда глаукома не лечится никакими способами. В таком случае могут возникнуть следующие последствия:
- появление пятнистых участков, невосприимчивых к свету;
- трубчатость зрения;
- тяжело отлича?


