Для открытоугольной глаукомы характерно
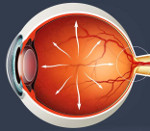
Открытоугольная глаукома – это хроническая патология глаз со склонностью к прогрессированию, характеризующаяся повышением внутриглазного давления и поражением зрительного нерва. Клиническая симптоматика представлена снижением остроты зрения и аккомодации, болезненными ощущениями. Основными диагностическими мероприятиями служат тонометрия, гониоскопия, оптическая когерентная томография, периметрия и офтальмоскопия. Составляющими комплексного лечения открытоугольной глаукомы являются методы лазерной хирургии, оперативные вмешательства (синусотрабекулоэктомия, склерэктомия) и консервативная терапия.
Общие сведения
Первичную открытоугольную глаукому (ПОУГ) рассматривают как инвалидизирующее заболевание, включающее в себя периодическое или регулярное повышение внутриглазного давления (ВГД) выше индивидуально переносимых значений, нарушение целостности диска зрительного нерва и ганглионарных клеток сетчатки, а также снижение зрения. При открытоугольной глаукоме, в отличие от закрытоугольной, ВГД повышается при открытом угле передней камеры глаза. Согласно данным Всемирной организации здравоохранения (ВОЗ), в мире зарегистрировано более 70 млн. пациентов с открытоугольной глаукомой. На сегодняшний день заболевание стоит на втором месте среди причин потери зрения. Патология наиболее распространена у людей после 60 лет (3-4%). В возрасте после 45 лет ПОУГ диагностируют у 2% населения. Известны редкие случаи развития данной патологии у лиц до 18 лет.
Открытоугольная глаукома
Причины открытоугольной глаукомы
Открытоугольная глаукома относится ряду заболеваний, имеющих генетическую предрасположенность с полигенными механизмами передачи. Данная патология имеет множество предпосылок, но пусковой этиологический фактор ПОУГ не установлен. Ключевое значение в развитии открытоугольной глаукомы играет функциональная блокада склеральной пазухи. К ПОУГ приводят такие особенности анатомии глазного яблока, как низкая степень дифференциации или патология крепления склеральной шпоры и цилиарной мышцы, уменьшение угла наклона Шлеммова канала. Данные изменения прогрессируют с возрастом пациента.
Было установлено, что длительный прием глюкокортикоидов, снижая проницаемость трабекулярной сети, угнетает отток водянистой влаги. Следствием является повреждение диска зрительного нерва под воздействием высокого ВГД. Важным звеном в патогенезе ПОУГ является нарушение механизмов регуляции кровообращения в области диска зрительного нерва. Склонность к развитию ПОУГ возрастает у пациентов с атеросклерозом, гипертонической болезнью, сахарным диабетом, миопией, а также патологическими состояниями, сопровождающимися нарушением метаболизма.
Симптомы открытоугольной глаукомы
С клинической точки зрения выделяют такие формы открытоугольной глаукомы, как простая первичная открытоугольная глаукома, псевдоэксфолиативная открытоугольная глаукома, пигментная глаукома и глаукома нормального давления.
Простая первичная открытоугольня глаукома приводит к поражению обоих глаз. На ранних этапах развития патология характеризуется бессимптомным течением. Далее присоединяются такие субъективные симптомы, как круги радуги при фиксации взгляда на прямые лучи света, снижение аккомодации, туман и мерцание перед глазами. При превышении толерантных значений ВГД пациенты предъявляют жалобы на головную боль с иррадиацией в глаза и надбровные дуги.
Псевдоэксфолиативная форма открытоугольной глаукомы характерна для пациентов, у которых в анамнезе наблюдается эксфолиативный синдром. При данной патологии происходит отложение тонкого слоя амилоидоподобного вещества в области структур переднего полюса глазного яблока. Псевдоэксфолиативная глаукома является причиной поражения глаз в разной степени. Патогномоничными симптомами болезни являются изменение контура зрачка, депигментация центральной части радужки, факодонез (дрожь хрусталика при движениях глаз). Характерны более высокие значения ВГД, чем при других формах заболевания, и прогредиентность течения.
Пигментная глаукома развивается в результате занесения током жидкости пигмента радужки в зону роговично-склеральной перегородки. Нарушение циркуляции водянистой влаги является предпосылкой к повышению давления.
Глаукома нормального давления наблюдается после 35 лет. Поражение обоих глаз происходит в разной степени. Классическая клиника глаукомы развивается при нормальных значениях ВГД и открытом угле передней камеры. Триггером выступает артериальная гипертензия на фоне спазма крупных сосудов.
Диагностика открытоугольной глаукомы
Ключевое значение в диагностике заболевания играет измерение внутриглазного давления при помощи таких методик, как тонометрия, эластотонометрия и суточная тонометрия, которая позволяет фиксировать изменения ВГД на протяжении дня. Также необходимо обследовать структуры глазного дна, поле зрения и угол передней камеры глаза.
Метод гониоскопии позволяет визуализировать открытый угол передней камеры глаза, средней ширины, усиленную пигментацию, повышение плотности и развитие склерозивных изменений в области роговично-склеральной трабекулы. Методом периметрии определяется сужение полей зрения. Причиной выступает появление парацентральных скотом, скотомы Бьерума и увеличение диаметра слепого пятна. Сужение развивается с носовой половины и на терминальных этапах заболевания возникает полная слепота.
При проведении офтальмоскопии наблюдается бледность и расширение границ сосудистой воронки диска зрительного нерва. Прогрессирование патологии приводит к атрофии второй пары черепных нервов и сосудистых сплетений глазного яблока с последующим развитием кольца препапилярной атрофии. Более детально оценить степень патологического процесса в области данных структур можно при помощи оптической когерентной томографии и лазерной сканирующей офтальмоскопии. Дифференциальный диагноз ПОУГ следует проводить с сенильной катарактой.
Лечение открытоугольной глаукомы
Первым этапом в этиотропном лечении открытоугольной глаукомы является гипотензивная терапия. Для этого назначают препараты для улучшения оттока внутриглазной жидкости группы простагландинов (латанопрост, травопрост) и М-холиномиметиков (пилокарпина гидрохлорид). С целью уменьшения продукции внутриглазной жидкости эффективно назначение адреноблокаторов (тимолол, проксодолол), ингибиторов карбоангидразы (диакарб), альфа-2-агонистов (бримонидин). Способствуют снижению ВГД осмотические диуретики (маннитол). В качестве нейропротекторной терапии используют витаминные препараты и флавоноиды (альфа-токоферол, гамма-аминомаслянная кислота), блокаторы каналов кальция (нифедипин) и неферментные антиоксиданты (этилметилгидроксипиридина сукцинат).
Лазерные методы лечение имеют ограниченные показания при открытоугольной глаукоме. Лазерная иридэктомия показана при наличии узкого роговично-склерального угла. Лазерная трабекулопластика применяется только при низкой эффективности консервативной терапии. Оперативное вмешательство при открытоугольной глаукоме заключается в проведении синустрабекулоэктомии, которая относится к числу непроникающих фильтрующих операций.
На протяжении первых 10 дней после оперативного вмешательства следует отказаться от употребления соленой и маринованной пищи, а также алкогольных напитков. Пациентам необходимо избегать попадания воды в область оперативного вмешательства, нельзя тереть глаз. В данный период рекомендовано спать на противоположном по отношению к операционной ране боку и ограничить физическую активность. По окончании реабилитационного периода необходимо 2 раза в год проходить осмотр у врача-офтальмолога.
Прогноз и профилактика открытоугольной глаукомы
Современные методы офтальмологии не могут обеспечить полного выздоровления пациентов с глаукомой, но лечение является необходимым, т. к. данная патология характеризуется прогрессирующим течением и на терминальных стадиях заболевания приводит к необратимой потере зрения. Прогноз при глаукоме на ранних стадиях благоприятен для жизни и работоспособности. Основанием для установления группы инвалидности является резкое снижение остроты зрения.
Профилактика ПОУГ сводится к регулярному осмотру у офтальмолога пациентов после 40 лет, а также всех лиц, входящих в зону риска. Все пациенты с установленным диагнозом «глаукома» должны находиться на диспансерном учете и посещать офтальмолога 1 раз в 2-3 месяца.
Источник
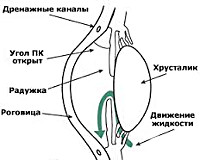
 В результате повышения внутриглазного давления происходит повреждение зрительного нерва. Оно проявляется постепенно, протекает на начальной стадии бессимптомно и характеризуется сужением периферии поля зрения. Эта офтальмологическая патология называется открытоугольная глаукома. При ней наблюдается нарушение циркуляции внутриглазной жидкости при условии нормального строения угла передней камеры. Медициной не установлено четких причин возникновения заболевания, но есть предположение, что отток глазной жидкости задерживается в результате сопротивления по дренажной сети угла передней камеры.
В результате повышения внутриглазного давления происходит повреждение зрительного нерва. Оно проявляется постепенно, протекает на начальной стадии бессимптомно и характеризуется сужением периферии поля зрения. Эта офтальмологическая патология называется открытоугольная глаукома. При ней наблюдается нарушение циркуляции внутриглазной жидкости при условии нормального строения угла передней камеры. Медициной не установлено четких причин возникновения заболевания, но есть предположение, что отток глазной жидкости задерживается в результате сопротивления по дренажной сети угла передней камеры.
Причины
Развитие открытоугольной глаукомы происходит вследствие сбоя нормальной функции дренажной системы. Отток водянистой влаги затрудняется, она скапливается, повышается ВГД, зрительный нерв начинает испытывать постепенное сдавливание. Такой вялотекущий процесс, который к тому же изначально затрагивает только периферийные участки глаза, никак себя не обнаруживает, поэтому пациент, не подозревая о болезни, не спешит к офтальмологу. Дискомфорт появляется, когда зрительный нерв уже серьезно поврежден, затронута центральная часть глаза.
Из-за чего повышается внутриглазное давление:
- возрастной фактор – чаще всего патология проявляется у людей, перешагнувших 40-летний рубеж. К этому времени приобретаются хронические заболевания, меняется структура тканей;
- вредные привычки, неправильный образ жизни – органические изменения прогрессируют стремительнее;
- новообразования, гематомы травматического происхождения – они сдавливают нерв глаза. Длительная компрессия приводит к нарушению его функциональности, отмиранию;
- сильно затруднен отток внутриглазной жидкости – причина, называемая чаще остальных, так как вследствие нее происходит повышение ВГД;
- дистрофические процессы в зрительном органе – вызываются нарушением питания нерва, структур глаза, ишемией тканей, распадом волокон. Механизм разрушения запускается, на фоне открытоугольной глаукомы прогрессирует слепота. Лечение при таком исходе не дает положительных результатов;
- гипоксия, недостаточное снабжение органа кровью – сопровождающие факторы нарушения.
Первичная открытоугольная глаукома относится к заболеваниям инвалидизирующей формы, характеризуется периодическим или регулярным повышением ВГД выше нормальных значений для каждого отдельного пациента. При этом наблюдается нарушение целостности диска глазного нерва, ганглионарных клеток сетчатки и постепенное снижение остроты зрения. От закрытоугольной глаукомы открытый тип отличается тем, что внутриглазное давление повышается при открытом угле передней камеры глаза.
Пациенты после 35 лет могут не испытывать регулярных перепадов ВГД. Образуется отклонение при спазме кровеносных сосудов, сопутствующее артериальной гипертензии.
Симптомы
На начальной стадии заболевание протекает без каких-либо симптомов. Признаки его развития наступают при прогрессировании, если не были предприняты терапевтические меры. В чем проявляется симптоматика открытоугольной глаукомы:
- усталость глаз, обычно возникающая в вечернее время, дискомфорт, раздражение, жжение;
- краснота склер;
- тупая боль в глазах;
- ухудшение сумеречного зрения;
- появление тумана, радужных круговперед глазами;
- окружение источников яркого света радужной оболочкой.
Первичная открытоугольная глаукома не обладает всеми перечисленными признаками. Когда болезнь переходит во вторую стадию, пациент отмечает ухудшение зрительной функции. Болезненный синдром обусловлен тем, насколько высоко поднялось ВГД.
Методы диагностики
Основное диагностическое исследование, проводимое при подозрении на острую глаукому, – измерение внутриглазного давления. Оно выполняется несколькими способами:
- Тонометрия по Маклакову. Груз смачивается краской, устанавливается прямо на глазное яблоко. Врач смотрит, сколько краски осталось на нем. Все действия осуществляются с применением местной капельной анестезии.
- Бесконтактная тонометрия. На роговицу направляют струю воздуха для обнаружения степени ее деформации. Исследование проводится на автоматическом пневмотонометре.
- Суточная тонометрия. Давление измеряется по любой из методик несколько раз на протяжении суток, чтобы иметь возможность оценить разницу между показателями и выявить наибольшие из них.
- Флоуметрия – определение индивидуальной нормы внутриглазного давления. Авторская методика специалистов Центра восстановления зрения и ФГБНУ НИИ Глазных болезней.
 Данные исследования показаны в качестве профилактической меры по предупреждению открытоугольной глаукомы при каждом плановом визите к окулисту. Пациенту также дополнительно назначается гониоскопия – изучение передней камеры глазного яблока. По ее результатам специалист определяет, насколько произошло сужение зрительного поля. С этой целью проводится периметрия, показывающая зрительное пространство, которое способен охватить глаз в неподвижном состоянии.
Данные исследования показаны в качестве профилактической меры по предупреждению открытоугольной глаукомы при каждом плановом визите к окулисту. Пациенту также дополнительно назначается гониоскопия – изучение передней камеры глазного яблока. По ее результатам специалист определяет, насколько произошло сужение зрительного поля. С этой целью проводится периметрия, показывающая зрительное пространство, которое способен охватить глаз в неподвижном состоянии.
Лечение
Открытоугольная глаукома изначально лечится медикаментозными средствами. Эффективными являются специальные глазные капли. Лекарственные препараты подразделяются на группы:
- для стимуляции оттока внутриглазной жидкости посредством сужения зрачка – «Пилокарпина гидрохлорид», «Офтан Пилокарпин»;
- симпатомиметики, простагландины – «Эпифрин», «Глаукон», «Траватан» и др.;
- для уменьшения производства глазной жидкости – В-адреноблокаторы селективной и неселективной группы «Офтан», «Бетаксолол», «Бетоптик», ингибиторы карбоангидразы «Азопт», «Трусопт»;
- комбинированного фармакологического воздействия – «Проксофелин», «Фотил».
Препараты действуют в течение 24 часов. Давление внутри глаза начинает снижаться спустя 20 минут после применения. Любые перечисленные капли имеют индивидуальные противопоказания. Поэтому их назначение должно проводиться только лечащим врачом. При закапывании в глаза нужно придерживаться правил гигиены (хорошо вымыть руки). После процедуры аккуратно надавить подушечками пальцев на внутренние уголки глаз.
Медикаментозное лечение положительно проявляет себя при первичной открытоугольной глаукоме. Однако при обнаружении прогрессирования заболевания единственная возможность сохранить зрение – прибегнуть к операции. Сейчас практикуется три методики хирургического вмешательства:
- Лазерная иридэктомия. Врач выполняет микронадрезы на радужной оболочке глаза, открывая таким образом угол передней камеры. Циркуляция внутриглазной жидкости приходит в норму, ВГД снижается.
- Склерэктомия непроникающая глубокая. Вскрытие передней камеры не производится. Хирург удаляет участок склеры с трабекулами.
- Трабекулэктомия. Глубокие слои склеры и трабекулы иссекаются, специалист формирует склеральный лоскут.
 Каким бы ни был вид операции, предварительно пациент должен пройти обследование. В него входят общие анализы крови и мочи, электрокардиограмма. После вмешательства больному рекомендован спокойный режим без интенсивных физических нагрузок, применение противовоспалительных капель, соблюдение диеты. Полностью глаз восстанавливается через 5-6 недель.
Каким бы ни был вид операции, предварительно пациент должен пройти обследование. В него входят общие анализы крови и мочи, электрокардиограмма. После вмешательства больному рекомендован спокойный режим без интенсивных физических нагрузок, применение противовоспалительных капель, соблюдение диеты. Полностью глаз восстанавливается через 5-6 недель.
К сожалению, через некоторый промежуток времени открытоугольная глаукома может снова диагностироваться. Чтобы не допустить прогрессирования патологии, прооперированный должен продолжать контрольные наблюдения у лечащего врача.
Прогноз и профилактика
Полное выздоровление не может гарантироваться никакими методами. Их основная цель – сдерживать дальнейшее развитие открытоугольной глаукомы. Прогноз при ранних стадиях достаточно оптимистичен. Больной может вести привычный образ жизни, сохранять работоспособность. Утрата зрения при прогрессировании недуга является поводом для признания человека инвалидом.
Современная медицина не предлагает 100% избавления от болезни, но ее можно предотвратить. Главными профилактическими мерами являются ранняя диагностика и исключение причин, способствующих развитию глаукомы.
Возраст 40 лет считается особенно опасным, поэтому плановые посещения офтальмолога нужно увеличить до 1 раза в полугодие. Они не должны носить формальный характер, необходим полноценный осмотр с использованием медицинских инструментов, аппаратуры и пр. Измерение давления является обязательным.
Открытоугольная глаукома – что следует делать для ее профилактики:
- при обнаружении миопии или астигматизма нужно носить очки, контактные линзы;
- обеспечить хорошее освещение при работе, чтении, требующих сильного напряжения глаз;
- защищать глаза от прямых лучей солнца очками с темными стеклами хорошего качества;
- беречь орган зрения от травматизма;
- включить в рацион питания продукты, богатые витамином А.
Также нуждаются в пристальном внимании люди с сахарным диабетом, бронхиальной астмой, гипотонией, имеющие лишний вес, часто испытывающие стрессы. Они находятся в группе риска. В нее входят и женщины после 45 лет. Процент страдающих недугом среди женского пола выше, чем среди мужского.
Источник
Головные боли со снижением зрения – один из основных признаков открытоугольной глаукомы. Это заболевания давно стало социальной проблемой хотя бы по той причине, что занимает второе место среди патологий глаз, ведущих к полной слепоте. На практике это каждый пятый пациент. Мало того, что болезнь не вылечивается, ее невозможно предугадать и предупредить. В настоящее время насчитывается более 1 млн. больных глаукомой. И эта статистика неполная. Каждый год заболевает 1 человек на тысячу населения.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Что это за болезнь?
Глаукома – это целая группа хронических глазных заболеваний (около 60), для которых характерно:
- нарушение нормальной циркуляции водянистой влаги в камерах глаза и офтальмогипертензия (повышение ВГД – внутриглазного давления);
- постепенная потеря зрения от периферии к центру;
- синдром туннельного зрения;
- слепота вследствие атрофии зрительного нерва.
В переводе с древнегреческого «глаукома» означает «зеленая вода». Такое название патологии дано потому, что во время приступа зрачок расширяется и приобретает зеленоватый оттенок.
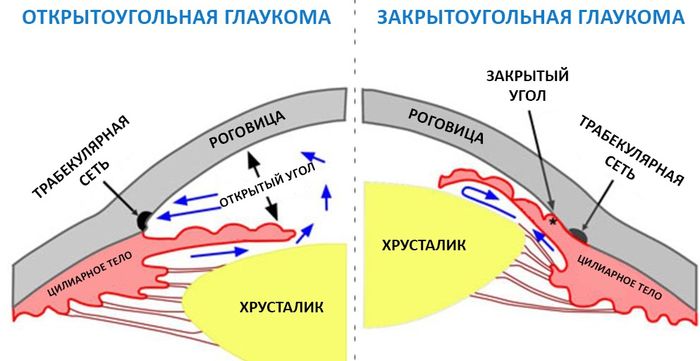
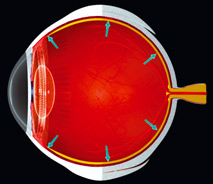
Глаз имеет две камеры — переднюю, в которой происходит отток внутриглазной жидкости (ВГЖ), и заднюю, в которой водянистая влага вырабатывается цилиарными клетками из крови. Между ними расположены радужка и хрусталик.
В норме жидкость постоянно циркулирует по 2 камерам, обновляясь и поддерживаясь в определенном объеме гидратационной системой. Но если на пути ее появляется препятствие для оттока и он затрудняется, то давление повышается. Оно по мере прогрессирования процесса сдавливает волокна зрительного нерва (нейропатия глаукомная), завершается все его атрофией. Сигналы от глаз в головной мозг больше не поступают, а это уже слепота.
Важно! Коварство патологии в ее бессимптомности на всех этапах, кроме терминального. В подавляющем большинстве возникает первичная открытоугольная глаукома (ПОУГ).
Причины
Единых представлений о причинах патологии сегодня нет. Выявлены только факторы риска – общие и местные.
К местным относятся:
- нарушения рефракции (при ОУГ – это миопия);
- частые чрезмерные зрительные нагрузки;
- истончение роговицы.
Общие факторы риска:
- наследственность;
- эндокринопатии – болезни щитовидной и сахарный диабет;
- возраст после 40;
- травмы головы и глаз;
- перезрелая катаракта;
- длительный прием кортикостероидов (угнетение ими иммунитета вызывает нарушения метаболизма);
- определенное значение имеет гиподинамия и ожирение.
В организме уже после 40 процессы старения активизируются и это также может вызывать изменения ВГД. Игнорирование осмотра окулиста в таком возрасте повышает риск появления глаукомы в разы.
Глаукому можно считать сосудистым заболеванием, потому что для нее факторами риска также можно назвать любые нарушения кровообращения – местные и общие. В зоне риска – пациенты с атеросклерозом, с гипер-, дис-, гипотониями.
Чем больше факторов, тем выше риск глаукомы. Причин может быть множество, но исход всегда один – потеря зрения.
Полезное видео
Открытоугольная глаукома — 5 фактов об открытоугольной глаукоме:
Формы
Классификация патологии сложная и обширная. Глаукома бывает:
- Врожденная (очень редкая, возникает у эмбриона в результате дисгенеза угла передней камеры глаза).
- Вторичная или симптоматическая (возникает на фоне различных других болезней глаза, травм, опухолей и нехватки инсулина).
- Первичная открытоугольная (ПОУГ) – самый частый тип. Больше всего ей подвержены женщины старше 40. Она составляет более 90% всех случаев глаукомы. Суть ее возникновения в появлении препятствия оттоку жидкости, ее накоплению и постепенному повышению внутриглазного давления.
- Закрытоугольная глаукома — менее распространена. Больше характерна после 30 лет при гиперметропии. Течение у нее чаще приступообразное. При этой форме нарушаются более глубокие слои глаза.
Открытоугольная форма
Давление повышается в этом случае из-за нарушения оттока жидкости. Анатомически дренажная сеть находится в углу передней камеры глаза, между роговицей и радужкой. Этот угол в открытоугольной форме не изменен (открыт), а отток нарушается за счет сужения сосудов самой дренажной сети.
В закрытоугольной форме угол перекрыт радужкой и отток невозможен просто механически. Форма ОУГ отличается вялым хроническим течением и бессимптомностью длительное время. Поэтому другое ее название – скрытая форма глаукомы.
Причины
Условия для прогрессирования ПОУГ:
- Развивается самостоятельно и связана с генетическими факторами.
- Нарушения дренажа возникают при эндокринопатиях, сосудистых нарушениях, возрастных изменениях.
Также к факторам развития первичной открытой глаукомы можно отнести:
- шейный остеохондроз;
- гипотонию;
- склероз сосудов шеи.
Выше перечисленные патологии ухудшают кровоснабжение мозга, что нарушает функционирование органов зрения.
Симптомы в зависимости от стадии
Явных симптомов долгое время нет и человек не обращается к врачу. Но при этом происходит постепенное разрушение нервных волокон. Поражаются обычно оба глаза.

Признаки открытоугольной глаукомы:
- офтальмогипертензия;
- выпадения поля зрения (человек не видит часть окружающих предметов);
- туманность зрения;
- сетка перед взором;
- радужный ореол при взгляде источник света;
- головная боль в зоне надбровья; глазная боль;
- ухудшение ночного зрения;
- ощущение дискомфорта в глазах в виде рези, напряженности, сдавленности;
- слезотечение и покраснение глаз.
Глаукома 1 степени – стадия начальная и бессимптомная, самая легкая. Выявляется случайно при инструментальном обследовании. Выраженных патологических изменений глазного дна нет, но в центре диска зрительного нерва появляется углубление (экскавация).
Повышается внутриглазное давление, незначительно в парацентральных областях сужаются поля зрения. Зрение периферическое в норме. При повышении давления периодически болит надбровье. Диагностика на этой стадии дает наиболее благоприятный прогноз для работоспособности и жизни пациентов.
Патология 2 степени называется развитой и имеет признаки поражения зрительного нерва. Это сужения поля уже на периферийных областях и синдром туннельного зрения. Острота заметно снижена, падает работоспособность. Привычный ритм жизни становится невозможным, нередко человек обращается к врачу.
Мнение эксперта
Ким Оксана Александровна
Руководитель клиники офтальмологии. Врач-офтальмолог с более чем 10 летним опытом работы.
Жалобы носят конкретный характер: периферическое зрение со стороны носа сужается более, чем на 10 градусов, болит голова (за счет раздражения окончаний глазничного нерва), в темноте нельзя разглядеть предметы, появляется ощущение чрезмерной влаги в глазах, временами присутствуют режущие боли в глазах.
Наблюдается дискомфорт в виде напряжения либо соринки в глазу, появляются точки перед глазами и выраженный «радужный ореол» при взгляде на свет. При хроническом течении глаукомы боль в глазу носит распирающий характер. Проявления персистирующие. Анальгетики не помогают. Боли уходят только при нормализации ВГД. Углубление занимает весь диск.
Патология 3 степени – стадия далеко зашедшая, запущенная. Теперь больной идет к врачу срочно. Практически все поле зрения поражено, возможно, несинхронно. В глазнице наблюдается постоянная устойчивая боль. Постепенно она локализуется по ходу всего нерва, переходит на переднюю часть головы.
Мигрень усиливается ночью. Боли не снимаются и усиливаются по любой причине: темнота в помещении и яркий свет, физическая нагрузка, стресс, питье воды больше стакана за раз. Дефект усиливается и выражается в появлении трубочного зрения — пациенты смотрят как бы через узкую трубу. Углубление в диске усиливается.
4 степень – стадия слепоты или терминальная. Зрение теряется безвозвратно – на 1 или обоих глазах. Боль в глазу становится разлитой по всей голове. Возможно сохранение светоощущения, но источник больной не определяет.
Диагностика
Сначала измеряется давление внутри глаза с помощью пневмотонографа. Данный аппарат фиксирует давление при помощи сжатого воздуха, или специальных грузиков на глаза. В норме ВГД не должно превышать 24-25мм рт.ст.
Далее при помощи щелевой лампы изучается глазное дно и состояние зрительного нерва. Глазным томографом проводят исследование зрительного нерва, определяют его чувствительность, обследуют поля зрения.
УЗИ глаза и гониоскопия (изучение угла камеры глаза) позволяют определить степени разрушения дренажной системы.

Для постановки диагноза должно быть 5 симптомов:
- нарушение оттока внутригоазной жидкости;
- повышение давления;
- колебания его более 5 мм рт. ст. в сутки;
- глаукоматозная экскавация диска;
- снижение зрения.
Лечение
С момента диагностирования лечение будет постоянным. В зависимости от формы глаукомы применяют глазные капли, таблетки, хирургические методы.
Полного излечения не будет, но прогрессирование патологии удается остановить. Главная врачебная задача – улучшение состояния зрительного нерва.
Предусматриваются препараты системные и местные. В дополнение к ним иногда назначают физиотерапию — электростимуляция диска зрительного нерва. При эффективности лечение продолжают постоянно, с периодическими обследованиями у врача.
Медикаменты
Основное место занимают средства, нормализующие ВГД а также препараты системного воздействия для дополнительного контроля и улучшения трофики глаза: витамины, антиоксиданты и ангиопротекторы.
Препараты, понижающие уровень возникновения влаги и повышающие ее отток:
- Миотики — повышают и улучшают отток влаги из глазных камер. К ним относится Пилокарпин.
- Бета-блокаторы — уменьшают образование водянистой влаги и улучшают ее отток: Тимолол, Ниолол, Бетаксалол, Малеат, Проксодолол и др.
- Адренэргические препараты — блокируют угнетают выработку ВГЖ и улучшают дренажную функцию глаза. Это Адреналин, Офтан-дипивефрин.
- Мочегонные средства, ингибиторы карбоангидразы, например, Диакарб.
Медикаментозное лечение хотя и помогает больному в 50% случаев.
Таблетки
Если глазные капли не оказывают положительного эффекта, для лечения глаукомы врач может назначить таблетки:
- Диакарб, Диамокс, Нептазан, Даранид.
- Анаприлин – снижает давление в сосудах и внутри глаза.
- Прозерин — уменьшает ВГД.
- Клофелин — уменьшает показатели внутриглазного давления.
- Кавинтон — обеспечивает расширение мозговых сосудов, увеличивается поступление в мозг кислорода.
- Гипотиазид – диуретик, уменьшает сосудистое давление; успешно снижает параметры ВГД.
Капли
Лечение ПОУГ начинается с глазных капель. В настоящее время их большой выбор. Среди них выделяют 2 группы – снижающие выработку жидкости и улучшающие ее отток без влияния на выработку.Глазные капли должны использоваться строго по времени и регулярно.
Для снижения продукции ВГЖ:
- Проксодолол;
- Тимолол;
- Арутимол;
- Дорзоламида гидрохлорид;
- Бетаксолол;
- Азопт;
- Трусопт;
- Бринзоламид;
- Битоптик;
- Проксодолол.
На отток они не влияют.
Улучшат отток:
- Пилокарпин;
- Ксалатан;
- Армин;
- ацеклидин;
- Физостигмин;
- Прозерин;
- Траватан;
- Карбахолин;
- Фосфакол;
- Латанопрост;
- Тосмилен.
Капли комбинированные:
- Азарга;
- Фотил форте;
- Ксалаком;
- Проксофелин;
- Косопт.
Мази
Мази для лечения глаукомы не применяют. Их могут назначить при побочных действиях капель, в виде синдрома сухого глаза. Например, Окомистин, Видисик, Офтагель, Визомитин, Витабакт.
Лазерная терапия
Ее назначают при неэффективности капель. Лазер эффективен на начальных стадиях. Он улучшает работу дренажной системы с оттоком ВГЖ.
Плюсы лазера:
- процедура проходит безболезненно, быстро и в амбулаторных условиях;
- малая травматичность;
- отсутствие серьезных осложнений в послеоперационный период.
Недостатки:
- преходящий эффект (1-5 лет);
- возможны ожоги роговицы.
Лазерная хирургия не помогает у 23% больных на первом году и у 70% через 10 лет после операции. Более 50% должны прибегать к медикаментозному лечению через 2 года после операции.
Методик лечения лазером много, но чаще других применяют следующие:
- Лазерная иридэктомия — лазером делается отверстие в радужке и происходит отток жидкости из камеры глаза через нее.
- Трабекулопластика — в трабекулярной диафрагме между передней и задней камерами прижигают лазером ее верхний слой. От этого увеличивается ее пропускаемость. Жидкость циркулирует быстрее и давление снижается.
Выбор способа осуществляет врач на основании стадии болезни.
Хирургическое вмешательство
Применяют при неэффективности консервативного. Многие считают операцию лучшим лечением глаукомы. При этом, гарантии улучшения зрения нет. На 4 стадии операция бесполезна.
Показания к микрохирургической операции при глаукоме:
- отсутствие результата после консервативного лечения или лазера;
- запущенность патологии с поздней диагностикой;
- сильная поврежденность структуры глаза;
- неутихающие боли в глазу.
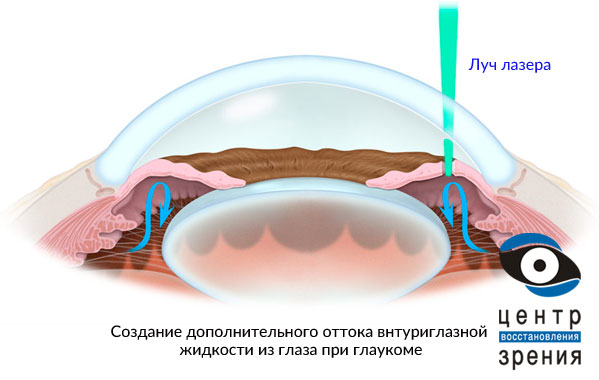
Суть любой антиглаукоматозной операции состоит в искусственном создании дополнительных путей оттока внутриглазной жидкости.
Виды операций:
- Непроникающая склерэктомия – удаляются слои склеры. Показана при ПОУГ.
- Трабекулэктомия — иссекается часть трабекул, которые в норме фильтрируют ВГЖ. В трабекулярной диафрагме под местной анестезией формируют канал. Это создает новый путь для ее оттока. Считается самой эффективной операцией.
- Циклокоагуляция — коагулирование части цилиарного тела, которое и отвечает за выработку жидкости. После операции она уменьшается.
- Имплантация дренажных устройств — через них происходит отток ВГЖ.
- Иридэктомия – устраняется блок в зрачке, по которому происходит перелив жидкости между камерами глаза.
- Фистулирующие операции — направлены на создание новых выходов для оттока ВГЖ. Стабилизирует ВГД у 85% больных.
Проводятся и непроникающие операции. Они проводятся вместе с лазерной хирургией. Разрезы глаза не делают, только надрез и прижигания в трабекуле, что облегчает отток влаги.
Народные средства
Надо отметить, что эффективных вариантов лечения народными методами и способами существует немало. Разумеется, принимать их следует в комплексе с лекарственными средствами, которые назначил врач. Перед лечением народными средствами консультация вашего врача обязательна.
Народное лечение – это фитотерапия. Соки, настои и настойки растений применяют в виде капель, чаев, отваров и компрессов.
Компрессы
Наиболее успешны в лечении глаукомы следующие компрессы:
- 0,5 ст. л. крапивы и 1 ч. л. лепестков майского ландыша, смешать с 1 ст. л. воды, настоять в темном месте 9 часов, затем добавить 0,5 ч. л. питьевой соды. Из полученной массы делать примочки на глаза 2раза в день.
- Сок из больших листьев алое смешать с чистой дистиллированной теплой водой, в пропорции 1:10. Средством промывать глаза, 4-5 раз в сутки, в течение 14 дней, после 16-дневный перерыв и повторить.
- Сваренный сок чистотела смешать с медом поровну до загустения и пены. Полученной мазью делать пр


