Дистрофия сетчатки глаза уколы
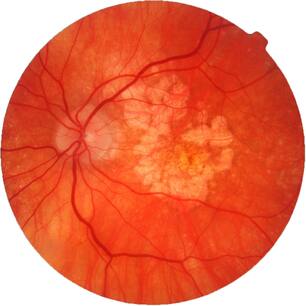
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет. Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Как видит человек с макулярной дегенерацией сетчатки
Макулодистрофия

Нормальное зрение

ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.


Механизм развития и формы возрастной макулярной дегенерации (ВМД)

- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.

- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).

- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.

- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.

- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
Симптомы «влажной» формы ВМД
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления паталогических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.

В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире. Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Интравитреальные инъекции препаратов — Анти-VEGF терапия
Чтобы препараты, противодействующие развитию новых сосудов, эффективно воздействовали на макулу, необходимо провести инъекцию непосредственно в стекловидное тело глаза. Процедура выполняется в условиях стерильности операционного зала квалифицированным врачом-офтальмологом.

Процедура введения препарата занимает лишь несколько минут и не вызывает никаких болевых ощущений. По мере того, как анти-VEGF препарат проникает в ткани макулы, он снижает уровень активности белка, в результате останавливается рост патологических кровеносных сосудов, после чего эти сосуды начинают распадаться и регрессировать, а при постоянном лечении аномальная жидкость также рассасывается.
Контроль ангиогенеза и связанной с ним отечности стабилизирует зрительную функцию и предотвращает дальнейшее повреждение макулы. По данным клинических исследований приблизительно у 30% процентов пациентов получающих анти-VEGF терапию влажной ВМД определенная часть утраченного вследствие этого заболевания зрения восстанавливается.
Препараты для лечения возрастной макулярной дегенерации – ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом».. В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России. С 2009 года офтальмологические клиники «ЭКСИМЕР» применяют препарат ЛУЦЕНТИС в клинической практике.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу. В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА. С марта 2016 года препарат зарегистрирован в России и начал применяться в офтальмологических клиниках «Эксимер».
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.

Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
- Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
- Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
, Ш. Светлана, Москва
Спасибо за оперативно проделанную и качественную работу . Сегодня сделали комплексный осмотр, так же укрепили сетчатку обоих глаз. Огромная благодарность доктору, человек своего дела (фамилию к сожалению забыла спросить ) принимала меня в 307а кабинете. Остались приятные впечатления;) Через некоторое время буду делать коррекцию зрения. Всем спасибо!
Актуальные вопросы
Ë
È
Можно ли заниматься спортом при высоких степенях близорукости?
Сама по себе близорукость не является причиной для отказа от занятий спортом. Причиной могут стать лишь обнаруженные на сетчатке дистрофические очаги, опасные в плане появления разрывов. Рекомендуем пройти полное диагностическое обследование и проконсультироваться у врача-ретинолога.
Ë
È
Врач рекомендовал пройти исследование на ОСТ – зачем?
Обследование сетчатки при помощи когерентного томографа, который разработан с максимальным учетом клинических потребностей и позволяет получать двух- и трехмерное изображение строения сетчатки и структур диска зрительного нерва, осуществляет контроль за состоянием макулы — области сетчатки, отвечающей за центральное зрение. Когерентный томограф делает возможным проведение ранней диагностики, когда еще нет никаких симптомов заболевания. Такой подход позволяет начать лечение на самом раннем сроке, что, в свою очередь, дает наилучший результат.
Ë
È
У меня возрастная макулярная дегенерация. Можно ли как-то сохранить зрение?
Возрастная макулярная дегенерация, приводящая к значительному снижению центрального зрения, до сегодняшнего дня относилась к неизлечимым заболеваниям. Существовавшие ранее методы позволяли лишь замедлить процесс. Настоящим спасением стал препарат «Луцентис». В состав препарата Луцентис входят особые по своим свойствам молекулы действующего вещества — ранибизумаба, которые снижают избыточную стимуляцию ангиогенеза при возрастной макулярной дегенерации, уменьшают макулярный отек и предотвращают прогрессирование заболевания.
Ведущий офтальмохирург и медицинский директор клиник «Эксимер»,
врач высшей категории,
доктор медицинских наук, профессор,
академик РАЕН
Главный врач московской офтальмологической клиники «Эксимер»,
врач-офтальмохирург высшей категории,
доктор медицинских наук, доцент,
академик РАЕН
Зав. отделением лазерной терапии
врач-офтальмохирург высшей категории,
кандидат медицинских наук
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (495) 620-35-55
Или нажать кнопку и заполнить форму заявки
Источник
Сетчаткой называется тонкий слой нервной ткани, который выстилает заднюю стенку глазного яблока. Она содержит чувствительные к свету клетки, принимает зрительную информацию и передает ее в мозг для обработки. Дистрофия сетчатки – тяжелая дисфункция сосудов глаз. Понятие дистрофии объединяет различные состояния, которые могут повлиять на работу сетчатки.

Активные дистрофические процессы приводят к поражению сетчатки на клеточном уровне, разрушению рецепторов и потере основных зрительных функций (цветовосприятие, зрение вдаль). Заболевание постоянно прогрессирует и часто имеет необратимый характер.
Факторы риска:
- возраст от 60 лет;
- тяжелая или быстро прогрессирующая близорукость;
- сосудистые заболевания в личном или семейном анамнезе;
- гипертония;
- нарушение общего метаболизма.
Дистрофию диагностируют у 35% пациентов с миопией, у 7% с гиперметропией и лишь у 3% здоровых людей. Болезнь признана основной причиной ослабления зрения в старости. Поскольку дистрофические процессы развиваются медленно, лишь малый процент пациентов полностью утрачивает способность видеть.
Причины дистрофии сетчатки
Дистрофия сетчатки может иметь врожденный характер. Если наследование доминантное, дистрофия проявляется еще в раннем возрасте и быстро прогрессирует. Дистрофия, наследуемая рецессивно, дает о себе знать в более позднем возрасте (вплоть до 30 лет). Врожденная форма сочетает пигментную дистрофию (ухудшение зрения в сумерках) и синдром Беста (поражение рецепторов макулы). Эта форма заболевания необратима.
Приобретенный тип дистрофии обычно выявляют у людей от 60 лет, нередко он сочетается с помутнением хрусталика (катаракта). У молодых пациентов дистрофия начинается по самым разным причинам, но основной процент составляют люди с сосудистыми заболеваниями и рефракционными нарушениями зрения.
Причины приобретенной дистрофии сетчатки:
- активное рубцевание тканей при дисфункции сосудов;
- неправильная работа иммунитета;
- несбалансированный рацион, некачественные или опасные продукты, несоблюдение режима;
- вредные привычки (табакокурение и увлечение спиртным);
- осложненные вирусные инфекции без должной терапии;
- хронические системные заболевания (сахарный диабет, сердечно-сосудистые патологии, гипертония, эндокринные сбои);
- нарушения метаболизма, ожирение;
- некачественное хирургическое лечение органов зрения.

Симптоматика дистрофии сетчатки
Ранний тревожный симптом – ослабление сумеречного зрения. Это состояние также называют ночной или куриной слепотой. Становится трудно адаптироваться при недостаточном освещении, происходит сужение границ поля зрения и нарушение бокового зрения. Постепенно, из-за нарушения трофики, к дистрофическим процессам присоединяются катаракта и отслойка сетчатки, иногда повышается внутриглазное давление.
Признаки дистрофии сетчатки:
- нет адекватного цветовосприятия;
- искажение видимых объектов;
- размытость зрения, ощущение пелены;
- нарушение центрального или бокового зрения;
- яркие вспышки, мушки в поле зрения;
- неправильное восприятие движущихся и статичных объектов;
- ощущение недостаточности освещения.
Основные виды дистрофии сетчатки
Центральная дистрофия
Поражение центра сетчатки (макулы) называют макулодистрофией. Это основная причина старческой слепоты. Фактором риска у молодых выступает тяжелая степень близорукости. Макула обеспечивает четкость и остроту зрения, поэтому макулодистрофия является самой тяжелой разновидностью дистрофии. Сильно нарушается центральное зрение, боковое может оставаться неизменным.
Формы центральной дистрофии сетчатки:
- Влажная. Характеризуется появлением тонких сосудов в структурах глаза. Сквозь хрупкие стенки биологические жидкости подтекают в полость, вызывая отечность сетчатки и дистрофию рецепторов. Страдает дневное и ночное зрение, а также их острота и четкость. Влажная форма начинается стремительно и бурно. Она признана самым тяжелым поражением сетчатки.
- Сухая. Развивается, когда продукты метаболизма скапливаются между нервным и сосудистым слоем глаза. Иногда подобное состояние диагностируют у здоровых людей, а у больных дистрофией в 90% случаев. Сухая форма очень медленная, главные симптомы: размытость зрения, трудности при работе с мельчайшими деталями. Постепенно снижается сумеречное зрение, теряется способность распознавать объекты и лица. Симптомы могут проявляться на одном глазу или на обоих сразу.
Если своевременно начать курс лечения, можно избежать усугубления симптомов дистрофии, но имеющееся поражение тканей необратимо. Повреждение центра сетчатки сильно влияет на зрение, но крайне редко провоцирует абсолютную слепоту.

Периферическая дистрофия
Боковые нарушения гораздо опаснее центральных, ведь они провоцируют отслойку сетчатки. В этом случае дистрофические процессы локализуются по бокам сетчатки. Поражение нервов происходит из-за длительного «голодания» при плохом кровоснабжении поврежденных зон. Поскольку эти зоны не участвуют в обеспечении зрения, характерные оптические симптомы не возникают и состояние сложно диагностировать. Болезнь долгое время остается латентной, однозначные симптомы проявляются только при отслойке.
Распространенной причиной периферической дистрофии признаны различные травмы глаз и головы. Сильная близорукость также может поспособствовать развитию дистрофии и отслойки. Если человек с миопией начинает замечать плавающие помутнения в поле зрения или вспышки, необходимо в срочном порядке посетить окулиста. Выявить периферическую дистрофию можно в ходе обследования сетчатки с расширением зрачка. Когда диагноз подтверждается, лечение начинают немедленно, чтобы предотвратить отслойку.
Дистрофия сетчатки у беременной
Дистрофия сетчатки у девушки в положении не является редкостью, поскольку в организме начинается серьезная гормональная перестройка, метаболизм становится активнее и меняется процесс кровообращения. Ко второму триместру падает артериальное давление, замедляется кровоток и уменьшается количество крови в сосудах. Подобные изменения способны вызвать дистрофию сетчатки у беременной.
Пациентки с предрасположенностью должны регулярно посещать офтальмолога во время вынашивания ребенка. Даже стандартная проверка дает возможность заметить патологические изменения, повторное обследование проводят на 32-36 неделях беременности. Если имеются подозрения на дистрофию или диагноз подтверждается, необходимо проверять состояние сетчатки каждый месяц.
Многие врачи рекомендуют кесарево сечение, поскольку во время сложных родов возможно полное отслоение сетчатки или ее серьезный разрыв. Делать выбор между родами и кесаревым должен все-таки врач, учитывая возраст женщины, степень дистрофии и сопутствующие болезни. Кесарево сечение остается единственным способом сделать роды безопасными для матери и ребенка при прогрессирующей дистрофии.
Если женщина изъявляет желание родить самостоятельно, офтальмолог может порекомендовать периферическую лазеркоагуляцию в целях профилактики осложнений во время родоразрешения. Процедура заключается в соединении сосудистого и нервного слоя посредством рубцевания. Лечение безопасно, поскольку не требует разрезания оболочек глаза. Желательно провести лазеркоагуляцию на 35 неделе.
Диагностика дистрофии сетчатки
Симптомы заболевания будут отличаться при разной локализации и выраженности дистрофии. Подтвердить диагноз можно только в ходе комплексного и всестороннего обследования не только зрительной системы, но также иммунитета, сосудов и нервных волокон.
Методы диагностики дистрофии:
- визометрия (проверка зрения по таблице);
- периметрия (исследование поля зрения);
- офтальмоскопия (оценка структур глазного дна);
- УЗИ;
- флуоресцентная ангиография сосудов;
- проверка сетчатки и главного зрительного нерва на клеточном уровне.
Наиболее информативной остается когерентная оптическая томография, показывающая мельчайшие изменения в слоях сетчатки. Дополнительно назначают лабораторные тесты, чтобы проверить работу иммунитета и общий метаболизм.

Методы лечения дистрофии сетчатки
Для каждого человека с дистрофией нужно выбирать индивидуальные методы и лекарства. Офтальмологу необходимо учитывать стадию болезни, распространенность дистрофии и скорость его прогрессирования. В самом начале используют консервативные способы, однако не всегда медикаментами удается остановить процесс.
Читайте также: Методы лечения деструкции стекловидного тела глаза.
Медикаментозная терапия
В случае с дистрофией нельзя лечиться одним препаратом. Чтобы остановить разрушительные процессы, необходимо комплексное воздействие: сосудосуживающие, ангиопротекторы, диуретики, глюкокортикостероиды и прочие. Выбранный курс следует повторять по несколько раз в год.
Какие препараты помогают при дистрофии сетчатки:
- Ангиопротекторы, вазодилататоры (Но-Шпа, Аскорутин, Папаверин, Компламин). Препараты этих групп помогают укреплять сосудистые стенки и расширять просвет даже в мельчайших сосудах. Применять лекарства без назначения офтальмолога не рекомендуется, поскольку необходимо точно рассчитать дозировку в соответствии с клинической картиной.
- Антиагреганты (Аспирин, Тиклопидин, Клопидогрель). Антиагреганты предназначены для нормализации свертываемости крови в целях профилактики закупорки.
- Полипептиды (Кортексин, Ретиналамин). Данные средства вырабатывают из биоматериалов рогатого скота. Они помогают уменьшить деструкцию пигментного эпителия сетчатки, активируют фибринолиз и оказывают иммуномодулирующее воздействие.
- Поддержание микроциркуляции (Пентоксифиллин). При дистрофии необходимо улучшать микроциркуляцию крови в сосудах, чтобы все структуры глаза получали достаточно питательных веществ. Пентоксифиллин предназначен для глазных инъекций.
- Интравитреальные препараты (Авастин, Луцентис, Эйлеа). Блокаторы VEGF подавляют разрастание аномальных сосудов и делают невозможным патологические изменения в сосудистой системе.
- Глазные капли (Эмоксипин, Тауфон, Офтан-Катахром). Капли помогают улучшать обмен веществ и регенерацию поврежденных тканей. Это хорошая профилактика катаракты и глаукомы.
- Витамины. В дополнение к основному лечению назначают препараты с витаминами В и С.
- Препараты для снижения уровня холестерина.
Нередко лечение медикаментами сочетают с физиотерапией и хирургическим вмешательством. Эффективность физиотерапии при дистрофических изменениях не доказана, но на практике применяют фотостимуляцию или лазерную стимуляцию, электрофорез, облучение крови, магнитотерапию.
Инъекции препаратов или анти-VEGF терапия
При дистрофических процессах показано введение препаратов анти-VEGF. Эти процедуры осуществляют только специалисты по назначают офтальмолога. Препараты анти-VEGF вводят в стекловидное тело, чтобы максимально воздействовать на центр сетчатки. Курс в 8-10 уколов за 2-3 года помогает замедлить патологические изменения. Проникая в ткани, компоненты препарата подавляют активность белка. В таких условиях рост новых сосудов (ангиогенез) останавливается, они отмирают и распадаются.
Контроль ангионеза дает возможность устранять отеки, стабилизировать зрение и предотвратить тяжелые повреждения макулы. У 30% людей с влажной формой после анти-VEGF терапии зрение улучшалось до приемлемого уровня. Обычно используют препараты Айлия или Луцентис. В последние годы при дистрофии сетчатки часто назначают Авастин, который раньше применяли только для устранения раковых опухолей.

Препараты для анти-VEGF терапии
- Айлия. Основной действующий компонент – афлиберсепт – является гибридным белком. Он работает в качестве рецептора-ловушки, связывая факторы роста сосудов. Применение Айлии рекомендовано при влажной возрастной макулодистрофии, диабетическом отеке макулы и хориоидальной неоваскуляризации при близорукости. Противопоказания: чувствительность к афлиберсепту, глазные инфекции, интраокулярные воспаления. Не рекомендуется применять в период беременности. Курс лечения включает одну инъекцию раз в месяц первые 3 месяца, затем по уколу раз в 2 месяца. Если после года лечения заметно улучшение, интервал между укола удлиняют. Передозировка может привести к повышению внутриглазного давления.
- Луцентис. Основной компонент – ранибизумаб – является фрагментом антитела против фактора роста сосудов. Луцентис назначают при влажной дистрофии, макулярном отеке и хориоидальной неоваскуляризации. Противопоказания: детский возраст, повышенная чувствительность, глазные инфекции и активные воспаления. Луцентис не используют в период беременности и кормления. Препарат необходимо отменить за 3 месяца до зачатия. Курс начинают с одного укола в месяца до улучшения зрения. При экссудативных формах требуется 3 и более ежемесячных инъекций. К возможным побочным эффектам относят транзиторную слепоту, глаукому, отек роговицы, боли в области глаза.
- Авастин. В основе препарата содержится бевацизумаб. Это рекомбинантное антитело, которое связывается с фактором роста и подавляет образование аномальных сосудов. Показания: рак различных органов, глиобластома, дистрофия сетчатки. Долгое время препарат не использовался в офтальмологии, но недавние исследования доказали его способность проникать сквозь слои сетчатки. Препарат вводят в стекловидное тело с перерывом в 3-4 недели. Противопоказания: беременность, детский возраст, чувствительность к бевацизумабу, глазные инфекции. Чаще всего из побочных эффектов отмечаются покраснение глаз вследствие инъекции сосудов конъюнктивы и местные кровоизлияния. Системные побочные явления при введении Авастина в глаз не развиваются.
Фотодинамическая терапия дистрофии сетчатки
Чтобы приостановить дистрофию, применяют фотодинамическое лечение. Наиболее эффективной методика показывает себя при возрастных изменениях и лишь при влажной форме макулодистрофии. Несмотря на то, что этот метод не так распространен, офтальмологи признают его достойной альтернативой.
Блокируются патологические сосуды. Эффект обеспечивается за счет применения светочувствительного средства Визудина и лазерных лучей. Компоненты препарата оседают в новообразованных сосудах и под воздействием лазера образуют кровяные сгустки, склеивая сосуды.
Поскольку метод не имеет широкого распространения, такое лечение проводят лишь в специализированных медицинских учреждениях. Вся процедура занимает 20 минут. Так как Визудин повышает светочувствительность глаз, несколько дней необходимо защищать лицо от солнечных лучей.
Результаты фотодинамической терапии:
- восстановление центрального зрения;
- снятие макулярного отека;
- сохранение тканей макулы.
Необходимо понимать, что этот метод лечения не восстанавливает зрительные функции, а лишь предотвращает осложнения и останавливает развитие влажной дистрофии. Фотодинамическое лечение оказывается эффективнее классического лазерного, поскольку затрагивает только аномальные сосуды и не вредит здоровым клеткам макулы. Успех лечения будет зависеть от расположения и строения патологических сосудов.
Побочные эффекты фотодинамической терапии:
- временное нарушение тех или иных свойств зрения;
- болезненность, отеки, кровотечения и воспаления в зоне введения препарата;
- боли внизу спины, которые связаны с некоторыми особенностями действия Визудина;
- фотосенсибилизация.
Фотодинамическая терапия дает стойкий результат, хотя возможно снижение эффективности со временем. У 1-3% пациентов после лечения сильно ухудшалось зрение, хотя у некоторых оно в будущем восстанавливается.

Витаминотерапия дистрофии сетчатки
Пациентам с дистрофией выписывают лютеинсодержащие комплексы. Эти вещества защищают ткани сетчатки от негативного воздействия как изнутри, так и снаружи. Лютеин помогает приостановить дегенерацию и минимизировать вред от зрительных перегрузок. Когда дистрофия обусловлена старением организма, полезно принимать мультивитаминные комплексы. Одним из лучших признан Окювайт Лютеин Форте. Хорошо сбалансированный состав позволяет защищать глаза от излучения солнца даже в старости.
Нарушение работы зрительной системы нередко обусловлено нехваткой зеаксантина. Дефицит этого вещества с возрастом лишь повышается, увеличивая риск дистрофии, поэтому рекомендуется принимать синтетические аналоги зеаксантина. В естественных условиях зеаксантин не вырабатывается, а попадает в организм с пищей.
Питание при дистрофии сетчатки
Необходимо обратить внимание пациента также на питание и образ жизни. Сбалансированная диета играет важную роль в поддержании всех функций зрительной системы. Истончение структур глазного яблока нередко диагностируют у тех, кто переедает и пристрастен к нездоровой еде. После 45 лет рекомендуется соблюдать диету.
Рацион должен содержать много натуральных витаминов и минеральных соединений, особенно витамина С. Особое внимание необходимо уделить продуктам с селеном, цинком и токоферолом. Эти вещества защищают и питают органы зрения, а в случае болезни также способствуют восстановлению тканей.
Хирургическое лечение дистрофии сетчатки
Помощь хирургов показана в тяжелых случаях дистрофии, когда имеется серьезная угроза зрению. Существует несколько действенных методов лечения дистрофических процессов хирургическим путем, но лазерная коагуляция признана самым быстрым и эффективным.
Способы оперативного лечения дистрофии сетчатки:
- Лазерная коагуляция. Метод не требует вскрытия глаза, все манипуляции осуществляются бесконтактным путем. Исключается риск инфицирования и послеоперационных осложнений. Лазерная хирургия показана даже де


