Дистрофия сетчатки глаза у подростка
Дистрофия сетчатки глаза у детей относится к тяжелым патологиям зрительного аппарата. В некоторых случаях ребенок полностью теряет способность видеть. Заболевание можно вылечить, однако симптомы не всегда проявляются на начальных этапах, а запущенные случаи лечению поддаются очень сложно.
Причины
Сетчатка состоит из тончайшего слоя нервных волокон, который покрывает внутреннюю поверхность зрачка. Если по какой-либо причине нарушается целостность сетчатки, происходит потеря зрения.
Самыми частыми причинами патологии являются:
- Травмы глаз;
- Диабет сахарный и несахарный;
- Наследственная предрасположенность;
- Повышенное диастолическое и систолическое давление;
- Патологии других органов (почек, печени и поджелудочной железы);
- Авитаминоз, недостаточное количество витамина Е, С и некоторых минералов;
- Частые осложненные ОРЗ.
Диагностика
Диагностируется дистрофия сетчатки у детей с помощью следующих методов:
- Обследование зрительного поля (периметрия);
- Исследование общего состояния глазного дна (офтальмоскопия);
- Ультразвуковое исследование внутренних отделов глаз в различных проекциях;
- Проверка движений глазных яблок, функциональность сетчатки, а также мышечных волокон (электроокулография);
- Изучение в зрительном аппарате слепого пятна (кампиметрия);
- Четкое определение зрительной остроты (визоконтрастометрия);
- Выявление давления внутриглазного происхождения (тонометрия);
- Изучение сеткой Амслера зрительного поля в области центральной части, функциональная диагностика;
- Многоформатное изучение глазных яблок (томография оптического происхождения);
- Изучение функциональной деятельности колбочек, то есть тест зрения на цвета;
- Механизм функции палочек в темное время суток;
- Обследование анализатора зрения и некоторых отделов сетчатки (электроретинография);
- Визуализация сосудов глазных яблок, а также формирование иных сосудов, которые питают орган (ангиография флюоресцентного характера).
Лечение
Лечение данного заболевания у детей комплексное и состоит из лазерной коррекции, медикаментозной, витаминной и физиотерапии, а также специальной диеты. Для улучшения трофики и метаболизма проводят оперативное вмешательство – вазореконструкция.
Диета
Недостаточное количество питательных веществ в организме повышает риск формирования дистрофии сетчатки малыша. Поэтому, в первую очередь, нужно обратить внимание на питание ребенка и соблюдать определенную диету.
Рекомендовано употреблять:
- Морковку, красный и зеленый перец (в составе большое количество каротина, которое влияет на остроту зрения);
- Петрушка, укроп, сельдерей (большое количество лютеина);
- Смородина, мандарины, лимон, шиповник (где достаточное количество витамина С);
- Продукты с содержанием витамина Е (мясные изделия, яйца, печенка курицы).
Препараты
Обязательно ребенку давать комбинированные витамины. Уже после 6–7 лет школьнику можно принимать витамины «Лютеин», которые защищают глаза от визуальных нагрузок, воздействия прямых солнечных лучей.
Также ребенку могут назначить препараты:
- Антиоксиданты;
- Стимуляторы биогенного характера;
- Действующие вещества, которые расширяют сосуды;
- Ангиопротекторы.
Обязательно будут назначены лекарственные средства, которые укрепляют сосуды сетчатки.
Физиотерапия
Что касается физиотерапевтических процедур, то рекомендовано назначать деткам:
- Ультразвуковая терапия;
- Электрофорез, фонофорез;
- Терапия микроволнового воздействия.
Лазерная коагуляция
Лазерную коагуляцию детям проводят под местной анестезией. Больной глаз располагают под трехзеркальной линзой Гольдмана и фокусируют лазерный луч на пораженном участке глазного дня. Лазер как бы «приваривает» сетчатку к сосудистой оболочке, прочно прикрепляет её спайками, которые противодействуют отслоению. Лазер также прижигает ткани, поэтому операция проходит без крови.
- Читайте также: мышечная дистрофия у детей
Профилактика
Чтобы предупредить развитие паталогии необходимо:
- Проводить ежедневно гимнастику глаз;
- Давать ребенку после разрешения врача витамины и минералы;
- Употреблять продукты питания богатые полезными элементами;
- Не позволять ребенку долго сидеть за компьютером.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
Источник

Дистрофия сетчатки глаза считается серьезным заболеванием, которое может привести тяжелым последствиям. Ребенок может даже вообще лишиться зрения. Что такое «дистрофия сетчатки»?
Сетчатка детского глаза представлена в виде тонкого слоя нервных волокон, который покрывает внутреннюю часть глазного яблока. Сетчатка — это орган, благодаря которому, человек может видеть.
Если нарушена ее структура, то это может привести к потере зрения. Но если вовремя начать лечение, то недуг можно побороть. Следует отметить, что на ранних стадиях болезнь протекает без всяких симптомов, поэтому его можно не заметить.
Основными причинами возникновения заболевания является:
- Травмы глазных яблок.
- Заболевания почек, поджелудочной железы или почек.
- Любые респираторные инфекции, включая всем привычный грипп.
- Сахарный диабет.
- Наследственный фактор.
- Недостаток в детском организме витаминов С, Е, цинка, каротина.
- Высокое кровяное давление.
Данная патология встречается не только у взрослых, но и зачастую у маленьких деток.
Виды заболевания
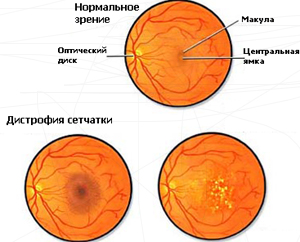 Офтальмологи выделяют два типа заболевания: периферическая и центральная. В последнем случае происходит повреждение центрального пятна макулы. Симптомы центральной дистрофии следующие: стремительная потеря зрения, человек может видеть только силуэты и очертания предметов.
Офтальмологи выделяют два типа заболевания: периферическая и центральная. В последнем случае происходит повреждение центрального пятна макулы. Симптомы центральной дистрофии следующие: стремительная потеря зрения, человек может видеть только силуэты и очертания предметов.
Данная патология у детей встречается в очень редких случаях. Как правило, ей подвержены люди пожилого возраста. Периферическая дистрофия – нарушение сетчатки глаза на периферии. Возникает она при наличии у ребенка дальнозоркости или близорукости. В некоторых случаях дистрофия сетчатки может развиться у ребенка, у которого нет никаких проблем со зрением. Одной из тяжелых форм периферической дистрофии является пигментная дегенерация сетчатки. В большинстве случаев она передается по наследству и приводит к полной утрате зрения. Первые тревожные «звоночки» данного заболевания –плохое зрение в темное время дня (в народе называют «куриная слепота»), потеря чувствительности к яркому свету.
С пигментной дегенерацией сетчатки возникают такие осложнения, как глаукома и отслоения сетчатки. В детском возрасте такие патологии наблюдаются в очень редких случаях. Чего не скажешь о точечной белой дегенерации. Данное нарушение сетчатки может возникнуть в раннем возрасте и на протяжении жизни прогрессировать.
Основной симптом — плохое зрение в темноте и сумерках. У детей данное заболевание приводит к таким осложнениям, как косоглазие и нистагм. Если родители вовремя не начнут лечение ребенка, то дистрофия приводит к разрывам сетчатки или ее отслоению. В результате этого ребенок может полностью утратить зрение. При этом шансов на его восстановление практически нет. Очень важно не пропустить первые симптомы: блики и «мушки» в глазах, круги и пятна. Если вы заметили, что ребенок стал хуже начал видеть в сумерках, то обязательно обследуйте его в офтальмологической клинике.
Диагностика заболевания
В первую очередь проводится исследование глазного дна, определяется острота зрения и оценивается цветовосприятие. Что определить жизнеспособность клеток сетчатки и состояние нервных окончаний проводят электрофизиологическое исследование. В некоторых случаях делают УЗИ.
Методы лечения дистрофии сетчатки
Одной из причин возникновения заболевания является недостаток в организме ребенка питательных веществ.
Поэтому в рацион больного необходимо включить следующие продукты:
- Продукты, содержащие каротин в большом количестве, например, красный болгарский перец и морковь.
- Овощи зеленого цвета, богатые лютеином.
- Продукты, с большим количеством витамина С (смородина, цитрусовые и шиповник).
- Молоко, мяса, яйца, печень. Данные продукты – источник витамина Е.
Также необходимо принимать и витаминные комплексы. Детям от семи лет назначают «Лютеин Комплекс Десткий». Прием этого препарата защищает сетчатку глаза от чрезмерного излучения, снимает усталость, вызванную высокими зрительными нагрузками и препятствует развитию дистрофии.
При начальной стадии дистрофии сетчатки пациенту назначают лекарственные препараты, которые задерживают прогрессирование процесса: сосудорасширяющие, ангиопротекторы, антиоксиданты, биогенные стимуляторы, средства для расширения и укрепления кровеносных сосудов сетчатки. С помощью медикаментозного лечения можно улучшить и нормализовать обменные процессы в сетчатке. Из физических методов используют: микроволновую терапию, ультразвук, фонофорез и электрофорез. Чтобы улучшить кровообращение и метаболизм делают вазореконструктивные операции, в частности на варикозных венах.
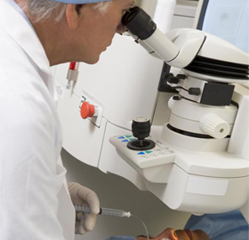 Самым эффективным методом лечения дистрофии глаза является лазеркоагуляция. С помощью лазера прижигают поврежденную сетчатку к тканям глазного яблока. Лазер действует очень четко и в нужном месте. При проведении данной операции не повреждаются здоровые ткани.
Самым эффективным методом лечения дистрофии глаза является лазеркоагуляция. С помощью лазера прижигают поврежденную сетчатку к тканям глазного яблока. Лазер действует очень четко и в нужном месте. При проведении данной операции не повреждаются здоровые ткани.
Лазер является уникальным хирургическим инструментом, который позволяет офтальмологам успешно проводить самые сложные операции. Принцип его работы заключается в резком воздействии высокой температурой. Это приводит к свертыванию ткани. Данная манипуляция проводится бескровно. Во время проведения операции на глаз больного ребенка одевается специальная линза, которая имеет противоотражающее основу. Благодаря этому излучение луча полностью проникает в глазное яблоко. Лазер подается через специальные световоды. С помощью стереомикроскопа хирург контролирует ход операции и может корректировать направление луча.
Здоровье детей – это забота родителей. Своевременно проходите профилактические осмотры у офтальмолога, следите за питанием ребенка, создайте ему комфортные условия для отдыха. Если вы заметили первые симптомы ухудшения зрения, сразу же обратитесь у окулисту. Важно не пропустить развитие заболевания, так как это значительно усложнит его лечение.
Источник
Тонкопий О.В., Станишевская О.М., Плисов И.Л., Анциферова Н.Г., Малиновская М.А., Черных В.В.
Актуальность
Проблема профилактики отслойки сетчатки и раннее выявление периферических дистрофий остается одной из самых актуальных в офтальмологии [2–4, 6–8].
Периферические дегенерации – это комплексная патология с наследственной предрасположенностью в основе, которой лежат метаболические изменения на периферии сетчатки, снижение кровообращения глаза, приводящее к гипоксии периферических отделов хориоретинального комплекса. По данным литературы наличие прогностически опасных дистрофий встречается в 90–96% случаев при развитии отслойки сетчатки [7, 11, 14].
Одной из наиболее подробных и в полной мере отражающих прогноз течения периферических дистрофий является классификация Иванишко Ю.А. (2003). Периферические дистрофии сетчатки делят на периферические хориоретинальные (ПХРД), когда затронута только сетчатка и сосудистая оболочка, и периферические витреохориоретинальные дистрофии (ПВХРД) – с вовлечением в дегенеративный процесс стекловидного тела [5].
Ранняя диагностика представляет высокую актуальность для своевременного выявления дистрофического процесса. Представленные в немногочисленных исследовательских работах варианты развития периферических хориоретинальных дистрофий не позволяют считать решённой проблему изучения частоты развития данной патологии [12, 17]. Низкий уровень выявления витреохориоретинальных дистрофий (около 14%) лишь подтверждает необходимость улучшения и совершенствования ранней диагностики данной патологии [19–22]. Предполагается полиэтиологическая природа заболевания [6].
Не всегда можно объяснить возникновение хориоретинальных дистрофий с патологическим растяжением склеры и увеличением длины глазного яблока [1–3].
Имеются работы, указывающие, что увеличение длины глазного яблока прямо пропорционально угрозе развития дистрофий. «Пик накопления» периферических дистрофий сетчатки выявляется у детей в возрасте 11–15 лет [9, 11, 13–14, 16, 20].
Помимо биомеханического, в патогенезе хориоретинальных дистрофий значительную роль играет гемодинамический фактор [13, 15].
В ряде работ было доказано, что основная роль в возникновении и прогрессировании дистрофий принадлежит нарушению кровотока, снижению качества обменных процессов в сетчатке и появлению функционально измененных зон с истончением ткани [6, 17].
Предполагается, что существует зависимость частоты встречаемости дистрофических изменений сетчатки у детей в период активного роста, вызванного гормональной перестройкой [10, 12]. В связи с этим особое внимание стоит уделять диагностике и скринингу дистрофий у детей препубертатного и пубертатного возраста, периоду роста склерального каркаса органа зрения [18]. Несмотря на значительные индивидуальные колебания, пубертат у девочек в среднем начинается в возрасте 12–13 лет, у мальчиков – в 13–14, а заканчивается у девушек к 17– 19 годам, у юношей – к 18–20. При обследовании детей максимум частоты выявления хориоретинальных дистрофий приходится на вторую декаду жизни с «пиком накопления» в возрасте 11– 17 лет [1, 16–17], поэтому изучение этой проблемы у детей представляется особо актуальным.
Цель
Выявить связь частоты возникновения периферических дистрофий сетчатки у детей и подростков миопов с полом, возрастом и длиной глазного яблока.
Материал и методы
В исследуемую группу был включён 151 пациент с дистрофическими изменениями сетчатки (191 глаз) в возрасте от 6 до 16 лет (M±sd – 12,36±2,02 года). Из них мальчиков – 77 (99 глаз; 51,8%), девочек – 74 (92 глаза; 48,2%). Всем пациентам по показаниям была выполнена профилактическая лазеркоагуляция сетчатки.
Пациентам было проведено стандартное офтальмологическое обследование, включая эхобиометрию (Iol-Master) и биомикроскопию периферии сетчатки бесконтактным способом с линзой 78 дптр.
Пациенты были разделены на группы по полу, возрасту (препубертатный период: мальчики 6– 13 лет, девочки 6–12 лет; пубертатный период: мальчики 14–16 лет, девочки 13-15 лет) и по длине глазного яблока (24,0–24,9, 25,0–25,9 и 26,0– 26,9 мм).
Для определения корреляции дистрофических изменений сетчатки с полом, возрастом и длиной глазного яблока использовался коэффициент ранговой корреляции Спирмена, рассчитанный в программе Exel.
Результаты и обсуждение
У 151 пациента (191 глаз) было выявлено 222 различных вида периферических дистрофий сетчатки (девочки – 106 (47,7%), мальчики – 116 (52,3%)): решётчатая дистрофия – 88 (39,6%), разрыв с отслойкой – 11 (5%), разрыв без отслойки – 28 (12,6%), патологическая пигментация – 14 (6,3%), тракции – 81 (36,5%).
Таким образом, решётчатая дистрофия и тракции являются доминирующими патологическими изменениями сетчатки в популяции близоруких пациентов (осевая этиология) (169; 76,1%) (см. табл. 1–4).
Причeм, наиболее часто решётчатая дистрофия была диагностирована у 21 девочки в возрасте 6–12 лет (47,7%), у 29 девочек в возрасте 13–15 лет (46,8%), у 20 мальчиков в возрасте 6–13 лет (28,2%) и у 18 мальчиков в возрасте 14–16 лет (40%). Таким образом, данный вид дистрофии сетчатки одинаково часто встречается у девочек, как в препубертатном, так и в пубертатном периоде, а у мальчиков – только в пубертатном периоде.
В тоже время, тракции чаще встречаются в препубертатном периоде: девочки – 17 (38,6%) vs. 21 пациента (33,9%), мальчики – 30 (42,3%) vs. 13 пациентов (28,9%).
Разрыв с отслойкой не характерен для девочек в возрасте 6–12 лет, в возрастной группе от 13 до 14 лет этот вид дистрофии встречается только у 2 пациентов (3,2%); у мальчиков в возрасте 6–13 лет – у 4 пациентов (5,6%), в возрасте 14–16 лет – у 4 пациентов (8,9%).
Разрыв без отслойки – соответственно по группам: у 6 (13,6%), 5 (8,1%), 12 (16,9%) и 5 пациентов (11,1%).
Таким образом, разрыв без отслойки является более частой патологией во всех группах в сравнении с разрывом с отслойкой и более характерен для пациентов обоих полов в препубертатном возрасте.
Патологическая пигментация не была выявлена у девочек 6–12 лет, в группе 13–15 лет диагностирована у 4 пациенток (6,5%), у мальчиков в возрасте 6–13 лет – у 5 (7%), 14–16 лет – у 5 (11,1%).
Можно сделать вывод, что данный вид дистрофии сетчатки более характерен для пациентов мужского пола, однако, и у девочек, и у мальчиков чаще встречается в пубертатном возрасте.
Наибольшее количество периферических дистрофий сетчатки у пациентов в препубертатном периоде выявлено при длине глаза 25,0–25,9 мм: девочки – 21 чел. (47,7%), мальчики – 43 чел. (60,6%). Причём в этих группах нет корреляции между частотой патологии и ростом глазного яблока с 24,0–24,9 до 26,0–26,9 мм (r=-0,27; r=0). Однако достоверным является факт увеличения патологических изменений при увеличении длины глаза с 24,0–24,9 до 25,0–25,9 мм (r=1; r=1) и уменьшения при дальнейшем росте глаза (r=-1; r=-1).
В следующей возрастной группе дистрофии чаще выявлены при длине глаза 24,0–24,9 и 25,0– 25,9 мм: у девочек – 23 (37,1%) и 21 чел. (33,9%), у мальчиков – 18 (40%) и 19 чел. (42,2%) соответственно. При этом прослеживается достоверная отрицательная корреляционная связь между длиной глаза и частотой патологии (r=–0,99; r=–0,82) за исключением подгруппы мальчиков при росте глазного яблока с 24,0–24,9 до 25,0–25,9 мм (r=1).
Однако достоверная корреляция удлинения переднезадней оси глаза и роста частоты дистрофии по нозологиям выявлена у девочек (13–15 лет) при разрыве c отслойкой (r=1), у мальчиков (6–13 лет) при разрыве с отслойкой (r=0,9) и без отслойки (r=0,97) и у мальчиков (14–16 лет) при решётчатой дистрофии (r=0,91).
Заключение
У всей популяции пациентов с миопией в препубертатном возрасте прослеживается достоверная корреляционная связь между удлинением переднезадней оси глаза с 24,0–24,9 до 25,0–25,9 мм и увеличением частоты возникновения периферических дистрофий сетчатки, при дальнейшем росте глаза корреляционная связь становится отрицательной. У пациентов в пубертатном возрасте выявлена достоверная отрицательная корреляционная связь между длиной глаза и частотой патологии.
Решeтчатая дистрофия и тракции являются доминирующими патологическими изменениями сетчатки (39,6%; 36,5%).
Периферические дистрофии сетчатки у мальчиков (52,3%) встречаются чаще, чем у девочек (47,7%).
Источник

Описание
Дегенерации сетчатки у детей наблюдаются сравнительно редко и проявляются они преимущественно в виде пигментной и точечной белой дегенерации, дегенерации желтого пятна Штаргардта, детской дегенерации желтого пятна (болезнь Беста) и синдрома Лоренса — Муна — Борде — Бидля. Все эти и другие разновидности дегенерации имеют врожденно-наследственный характер. Однако клинические признаки могут проявляться у детей в дошкольном и более старшем (юношеском) возрасте.
Дегенерации сетчатки выявляют или при ранних профилактических осмотрах органа зрения, или в тех случаях, когда родители замечают низкое зрение у детей, либо дети сами указывают на плохое зрение, особенно при преимущественном поражении одного глаза. Дети более старшего возраста предъявляют жалобы на ухудшение зрения в сумерки, искривление рассматриваемых предметов.
Течение ретинодистрофий медленное, прогрессирующее, процесс приводит к слабовидению и слепоте. Обратное развитие процесса почти невозможно, однако в последние годы в связи с многосторонним и глубоким изучением отдельных звеньев патогенеза ретинодистрофий (Л. А. Кацнельсон, К. В. Трутнева и др.) предложены средства лечения (ЭНКАД, ФАД и др.), которые в ряде случаев дают обнадеживающие результаты.
Пигментная дегенерация сетчатки. Заболевание характеризуется наличием гемералопии (куриная слепота), т. е. резким ухудшением зрительных функций в сумерки. У таких больных выявляют сужение границ поля зрения, резкое снижение темновой адаптации.
Передний отрезок глаза и преломляющие среды, как правило, не изменены, а на глазном дне, преимущественно на периферии, обнаруживают «костные тельца», черные пигментные отростчатые образования. Они располагаются чаще в зонах ветвления ретинальных сосудов. Постепенно в течение нескольких лет количество «костных телец» увеличивается, они становятся больше, местами как бы сливаются в конгломераты и приближаются к центру глазного дна.
Одновременно ухудшается периферическое зрение вплоть до «трубочного» зрения, и больной теряет способность ориентироваться в сумерках. Диск зрительного нерва атрофируется, вместо розового приобретает желтоватый оттенок. Сосуды сетчатки суживаются, склерозируются.
Процесс двусторонний, врожденно-наследственный, необратимый. В отличие от функциональной гемералопия при пигментной дегенерации сетчатки не исчезает и не уменьшается в результате приема витаминов А и группы В. В связи с нарушением трофики глаза могут развиться катаракта, глаукома, отслойка сетчатки и др. Диагностика в выраженных стадиях не вызывает затруднений.
Пигментная дегенерация сетчатки наблюдается при синдроме Лоренс — Муна — Барде — Бидля, для которого также характерны тугоухость, эндокринные расстройства (ожирение, карликовый рост, задержка умственного развития).
Лечение пигментной дегенерации сетчатки состоит в назначении витаминов (А. группы В, С, РР, Е и др.), антикоагулянтов прямого действия (гепарин), метаболических стероидов (ретаболил), АТФ, кислорода, ЭНКАД, дезоксирибонуклеазы, тау-фона.
В последнее время при некоторых формах дегенерации сетчатки начали применять лазер- и фотокоагуляцию. Производят операции (пересадка части мышечных волокон наружных прямых мышц в супрахориоидальное пространство), направленные на улучшение питания реваскуляризацию сетчатки.
Применение этого комплекса мероприятий нередко позволяет задержать прогрессирование процесса на многие годы и способствует улучшению зрительных функций.
Точечная белая дегенерация сетчатки. Заболевание, так же как и пигментная дегенерация сетчатки, развивается в детском возрасте, носит семейный характер, медленно прогрессирует.
Основная жалоба больных — сумеречная и ночная слепота. На глазном дне в центральной части и на периферии обнаруживают многочисленные беспигментные белые очажки размером с булавочную головку. Иногда через значительный период времени на периферии начинают появляться пигментные глыбки, в этих случаях клиническая картина напоминает таковую при пигментной дегенерации сетчатки.
Медленно развивается сужение и склероз сосудов сетчатки, а также атрофия диска зрительного нерва. При диагностике болезни учитывают также наличие гемералопии, снижения темновой адаптации, сужения поля зрения и кольцевидной скотомы.
При лечении беспигментной дегенерации сетчатки широко используют те же средства, что и при пигментной. Курсы лечения повторяют через 6 8 мес, так как эффект от лечения бывает обычно временным.
Центральные дегенерации сетчатки. Дегенерация желтого пятна возникает в разном возрасте, является наследственным заболеванием. Различают детскую, юношескую и старческую формы болезни. У детей наиболее часто встречается дегенерация желтого пятна Таргардта, возникающая в дошкольном и школьном возрасте.
Чаще оно наследуется по аутосомно-рецессивному типу, проявляется в возрасте 8-14 лет и постепенно приводит к значительному снижению остроты зрения. Процесс локализуется в желтом пятне и распространяется на периферию сетчатки. Наиболее сложна диагностика в ранних стадиях заболевания, так как процесс протекает как воспалительное заболевание.
В связи с этим для того чтобы установить диагноз в ранние сроки, необходимо провести комплексное обследование, включающее визометрию, периметрию, кампиметрию, определение цветоощущения и темновой адаптации, фотостресс-тест, офтальмохромоскопию, флюоресцентную ангиографию.
В ранних стадиях заболевания электро-окулограмма и электроретинограмма не изменяются или возникает только патология макулярной электроретинограммы.
Различают три стадии развития заболевания:
I стадия характеризуется возникновением «беспричинной» светобоязни. Острота зрения снижена до 0,5 0,6; офтальмологически диски зрительного нерва и сосуды сетчатки не изменены; рефлексы в области желтого пятна полностью исчезают либо становятся расплывчатыми; наблюдается отек сетчатки в макулярной области; отмечается сероватый или серовато-красный цвет макулярной области. Границы поля зрения, темновая адаптация и цветоощущение нормальные.
II стадия отличается тем, что дети жалуются на значительное ухудшение зрения (ОД 0,2) и продолжают отмечать светобоязнь. При офтальмологическом исследовании определяется нежная размытость верхних и нижних границ диска зрительного нерва вследствие отека слоя нервных волокон; калибр вен увеличен.
Рефлексы в области желтого пятна неотчетливые, полиморфные. Дефекты в центральном поле зрения обычно не определяются, так как точка фиксации «плавающая», пороги цветоощущения увеличиваются, темновая адаптация не изменяется.
III стадия проявляется резким снижением остроты зрения (до сотых долей). При офтальмо- и биомикроскопическом исследовании обнаруживают или размытые рефлексы в области желтого пятна, либо они отсутствуют; наблюдается дистрофия пигментного эпителия с пылевидными отложениями и скоплениями пигмента, а также множественными сероватыми очажками и даже крупными очагами неправильной формы, имеющими металлическую переливчатость. В поле зрения появляются скотомы.
Пороги цветоощущения повышаются в основном на красный цвет, отмечается красно-зеленая дисхроматопсия. Темновая адаптация не изменяется, если не присоединяется дистрофия периферических отделов. Четкую границу между II и III стадиями провести трудно, так как одна переходит в другую постепенно. Длительность развития процесса до III стадии около 6 мес.
Характерными признаками, позволяющими дифференцировать тапеторетинальные дистрофии от воспалительного процесса являются:
- незаметное начало заболевания;
- спокойные глаза при наличии жалоб на светобоязнь;
- одновременное поражение обоих глаз;
- медленное прогрессирование процесса с неуклонным снижением остроты зрения;
- появление парацентральной скотомы лишь в развитой стадии;
- характерная офтальмологическая картина.
Лечевие больных с дегенерацией Штаргардта состоит в применении препаратов — производных оксирибонуклеиновой кислоты: ЭНКАД, дронуклеотид, нуклеинат натрия, рибофлавин-мононуклеотид по 0,2—0,5 мл раствора внутримышечно и одновременно под конъюнктиву по 0,1—0,5 мл, курс 10 15 дней. Выраженный эффект дает применение тауфона (4% раствор в виде субконъюнктивальных инъекций по 0,3—0,5 мл, курс 10 — 15 дней).
Детская дегенерация желтого пятна (болезнь Веста).
Заболевание встречается в детском и юношеском возрасте. Клиническая картина характеризуется нерезким снижением остроты зрения, на глазном дне выявляют двустороннее поражение макулярной области в виде кистообразного очага желтого цвета со сравнительно четкими границами, проминирующего в стекловидное тело.
В очаге обнаруживают экссудат, приобретающий горизонтальный уровень. В течение процесса различают несколько стадий. После рассасывания очага заболевание заканчивается развитием фибропластических процессов в макулярной зоне с выраженной пигментацией. Сохранение сравнительно высокой остроты зрения обусловлено локализацией процесса позади нейроэпителия. Лечение такое же, как при пигментной дегенерации.
Источник


