Дистрофия сетчатки глаза лечение санкт петербург

Сетчатка – наиболее важная структура глаза, которая имеет сложное строение, позволяющее ей воспринимать световые импульсы. Сетчатка отвечает за взаимодействие оптической системы глаза и зрительных отделов головного мозга: она получает и передает информацию. Дистрофия сетчатки обычно вызывается нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. При дистрофии сетчатки поражаются клетки-фоторецепторы, отвечающие за зрение вдаль и восприятие цвета. Дистрофия сетчатки в первое время может протекать бессимптомно и нередко человек даже не подозревает о том, что у него присутствует такой коварный недуг.
Дистрофии сетчатки можно разделить на:
- Центральные и периферические. Периферическая дистрофия сетчатки чаще всего наличествует у близоруких людей. Снижение кровообращения глаза при близорукости приводит к ухудшению доставки кислорода и питательных веществ к сетчатой оболочке глаза, что является причиной различных периферических дистрофий сетчатки.
- Врожденные (генетически обусловленные) и приобретенные.
- «Старческая» дистрофия развивается чаще всего после 60 лет. Этот вид дистрофии сетчатки может сочетаться с развитием старческой катаракты, вызванной старением организма.
- Пигментная дистрофия сетчатки – связана с нарушением работы фоторецепторов, отвечающих за сумеречное зрение. Этот вид дистрофии сетчатки встречается достаточно редко и относится к наследственным заболеваниям.
- Точечно-белая дистрофия сетчатки – обычно возникает в детстве и прогрессирует с возрастом. Этот вид дистрофии наследственно обусловлен.
Причины дистрофии сетчатки
Причины дистрофии сетчатки различны, но в большинстве своем это общие заболевания (сахарный диабет, атеросклероз, гипертония, заболевание почек, надпочечников) и местные (близорукость, увеиты), а также генетическая предрасположенность.
Симптомы дистрофии сетчатки:
- снижение остроты зрения;
- потеря периферического зрения и способности ориентироваться в плохо освещенных пространствах.
Как диагностировать дистрофию сетчатки?

Для того, чтобы подтвердить или опровергнуть диагноз «дистрофия сетчатки», необходимо пройти тщательное обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика выполняется при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента.
Обследование пациентов с подозрением на дистрофию сетчатки включает в себя:
- определение остроты зрения;
- исследование полей зрения (периметрия) для того, чтобы оценить состояние сетчатки на ее периферии;
- оптическая когерентная томография;
- электрофизиологическое исследование – определение жизнеспособности нервных клеток сетчатки и зрительного нерва;
- ультразвуковое исследование внутренних структур глаза – А-сканирование, В-сканирование;
- измерение внутриглазного давления (тонометрия);
- исследование глазного дна (офтальмоскопия).
Лечение периферической дистрофии сетчатки при помощи лазера (периферическая профилактическая лазерная коагуляция)

Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличивается размер глазного яблока, и сетчатка, выстилающая его внутреннюю поверхность, растягивается, что ведет к дистрофии. Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям), происходит при помощи аргонового лазера. Основная цель этого лечения – укрепление сетчатки.
Лазер – уникальный хирургический инструмент, который дал офтальмохирургам совершенно новые возможности. Принцип лечения основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т. е. укрепления сетчатки) с целью профилактики отслоения сетчатки. Для проведения операции на глаз пациента надевается специальная линза с противоотражающим покрытием. Она дает возможность излучению полностью проникнуть в глаз. Лазерное излучение подается через специальные световоды, и хирург имеет возможность контролировать ход операции через стереомикроскоп, наводить и фокусировать луч лазера.
Основной целью ППЛК (периферической профилактической лазерной коагуляции) является именно профилактика – снижение риска возникновения отслоения сетчатки, а не улучшение зрения. Каким именно будет зрение после операции, во многом зависит от того, имеются ли какие-либо сопутствующие заболевания глаза, влияющие на возможность хорошо видеть. Главное – не затягивайте с решением проблемы.
Оценка статьи:
4.5/5 (68 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Источник
- Что такое влажная (неоваскулярная) ВМД (возрастная макулодистрофия)?
- Чем опасна влажная ВМД?
- Симптомы влажной ВМД
- Как избежать угрожающих изменений сетчатки?
- Лечение влажной возрастной макулодистрофии
- Лечение ВМД ингибитором ангиогенеза
Возрастная макулодистрофия
Что такое влажная (неоваскулярная) ВМД?
Лазерное лечение
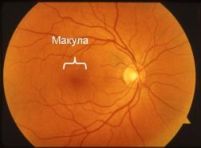
Влажная форма возрастная макулодистрофии (ВМД) поражает макулу (желтое пятно) – центральную часть сетчатки, ответственную за способность читать и видеть мелкие предметы.
Причины потери зрения: вследствие нарушения питания тканей глазного дна запускается рост аномальных (новообразованных) сосудов, патологическое просачивание плазмы крови и кровоизлияния из которых запускают рубцевание сетчатки и необратимую потерю центрального зрения.
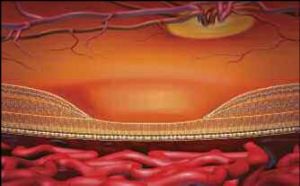
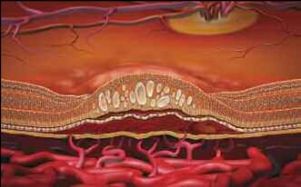
Норма ВМД, прорастание сосудов под сетчатку
Чем опасна влажная ВМД?
1. Глаз человека – парный орган и здоровый глаз с успехом принимает на себя зрительную нагрузку заболевшего глаза, поэтому опасные проявления макулярной дегенерации долго остаются незамеченными.
2. Боль как признак того, что что-то не так, при макулодистрофии отсутствует.
3. Заболевание не ведет к полной слепоте. Однако поражение обоих глаз может привести к потере трудоспособности и появлению тяжелых проблем в быту (вождение автомобиля, просмотр телепередач, узнавание лиц, счет денег, переход через дорогу, утрата независимости, психические расстройства).
4. При влажной ВМД необратимые изменения сетчатки могут возникать в течение ближайших недель-месяцев.
5. Чем быстрее ухудшается зрение, тем раньше надо обратиться к глазному врачу специализированной клиники для проведения обследования и лечения.
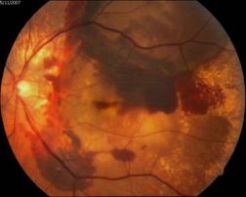
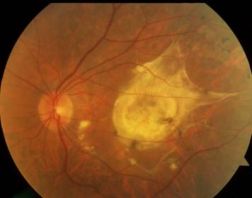
Далеко зашедшая ВМД Исход ВМД, замещение
центральных отделов сетчатки
рубцовой тканью
Симптомы влажной ВМД
Возможно Вы заметили ухудшение зрения, выпадение букв или искривление строчек при чтении, появление пятна перед глазом – это серьезные признаки, при появлении которых необходима срочная консультация глазного врача.


Метаморфопсия
(искажение) Скотома
(пятно перед глазом)


Снижение остроты зрения Ослабление контраста
изображения
Как избежать угрожающих изменений сетчатки?
- Факторы риска развития ВМД:
1. возраст старше 50 лет;
2. неблагоприятная наследственность (потеря зрения от макулодистрофии родителями);
3. курение (6-кратное увеличение риска);
4. гипертония, неправильное питание.
- Ваше питание должно быть сбалансированным – что полезно для здоровья, то полезно и для глаз. Постарайтесь уменьшить потребление белков и жиров животного происхождения. Ешьте побольше рыбы, овощей и фруктов (сладкий перец, морковь, шпинат, огурцы, киви, апельсины, красный виноград). Полезны также фужер сухого красного вина в день и орехи.
- Остерегайтесь приема широко рекламируемых биологически активных добавок. Спросите совета у врача – клиническая эффективность доказана при многолетнем приеме только некоторых из них. При отсутствии изменений сетчатки лечение обычно не назначают.
Лечение влажной возрастной макулодистрофии
- Консервативная терапия (назначение различного рода дедистрофических средств, антиоксидантов, иммуномодуляторов в таблетках, каплях или инъекциях) традиционно широко применяется во многих лечебных учреждениях России и СНГ.
К сожалению, такого рода лечение малоэффективно и является частой причиной позднего обращения пациентов в специализированные центры, располагающие современным арсеналом методов лечения заболеваний сетчатки.
Не существует данных многоцентровых исследований, которые подтверждают эффективность консервативной терапии при влажной макулодистрофии.
- Лазерное лечение
Своевременное проведение лазеркоагуляции при локализации новообразованных сосудов вне центра макулы способно обеспечить получение высокого функционального результата.
Лазерная коагуляция сетчатки вызывает неизбежное тепловое повреждение оболочек глазного дна. Это приводит к атрофии тканей и сильно ограничивает возможности применения лазерного лечения при влажной возрастной макулярной дегенерации.
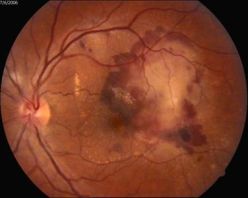
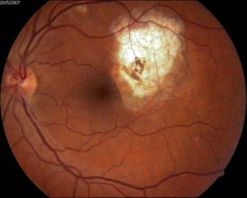
До лазерного лечения, Через 11 месяцев после лечения,
острота зрения 0,15 повышение остроты зрения до 0,85.
Восстановление функции чтения.
- Фотодинамическая терапия (ФДТ)
Фотодинамическая терапия – относительно новый метод лечения, основанный на фотохимическом воздействии на новообразованные сосуды. Пациенту внутривенно вводится особое лекарство-фотосенсибилизатор, после чего необходимый участок глазного дна облучается слабым лазерным излучением, неспособным вызвать ожог сетчатки. В результате фотохимического разложения фотосенсибилизатора высвобождается атомарный кислород, который вызывает закупорку аномальных сосудов и исчезновение отека сетчатки.
По сравнению с лазеркоагуляцией фотодинамическая терапия оказывает более щадящее действие на сетчатку, не способствует появлению атрофии оболочек глазного дна.
В последние годы ФДТ постепенно вытесняется ингибиторами ангиогенеза, обеспечивающими обычно более высокие функциональные результаты. При некоторых возрастных поражениях сетчатки (полиповидная неоваскулопатия) фотодинамическая терапия более эффективна.
- Ингибиторы ангиогинеза
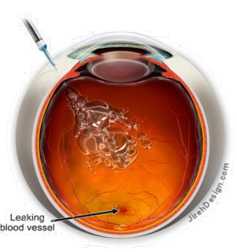
1. Ингибиторы ангиогенеза блокируют стимулы к росту новообразован¬ных сосудов и вызывают их закрытие, что способствует исчезновению отека сетчатки и быстрому улучшению остроты зрения.
2. Это лекарство безболезненно вводится тончайшей иглой внутрь глаза в условиях операционной.
3. Через месяц обследование пациента повторяют, при необходимости препарат вводят повторно. Обычно рекомендуется его 3-кратное введение, но в случае хорошего ответа на лечение бывает достаточно и одного укола.
4. Проведенные многоцентровые исследования подтвердили долговременную высокую клиническую эффективность и безопасность применения ингибиторов ангиогенеза, поэтому сегодня они введены в национальные стандарты лечения влажной формы возрастной макуло¬дистро¬фии большинства стран Европы и Америки.
Лечение ВМД ингибитором ангиогенеза
Перед проведением лечения ВМД наши врачи обязательно проведут полное диагностическое обследование Вашего органа зрения для определения возможности использования ингибитора ангиогенеза.
- Ингибитор ангиогенеза назначается в виде укола в стекловидное тело глаза (интравитреальное введение препарата).
- Для того чтобы избежать инфекционных осложнений, Ваш доктор попросит Вас использовать глазные капли в течение нескольких дней перед инъекцией.
- В назначенное время врач и медсестра подготовят Вас к процедуре проведения укола препарата.
- Очень важно перед инъекцией сообщить доктору о наличии у Вас следующих состояний:
1. глазные инфекции;
2. боль или покраснение в области глаз;
3. аллергия к применяемым препаратам (ингибитор ангиогенеза, антибиотики, анестетики).
- Сразу после инъекции Ваш доктор проведет несколько обычных офтальмологических обследований, чтобы убедиться в том, что инъекция прошла нормально.
- Ваш доктор попросит Вас использовать антибактериальные глазные капли в течение нескольких дней после инъекции.
- В месте инъекции на склере – белковой оболочке глаза – может появиться покраснение. Данное покраснение является нормальным и должно пройти в течение нескольких дней. Если это состояние не проходит или усиливается, то необходимо обратиться к врачу.
- Некоторые пациенты отмечают положительный эффект уже через 7 суток после первой инъекции, однако у большинства пациентов максимальный эффект достигается после трех последовательных ежемесячных инъекций и поддерживается при регулярной терапии.
- После лечения повышается риск кровотечения из новообразованных сосудов. Поэтому в ближайшие дни после укола следует отоспаться, избегать физических напряжений и наклонов туловища, усиливающих приток крови к голове, контролировать артериальное давление.
Стоимость лазерных операций
| Виды медицинской помощи | Цена в руб. (на один глаз) |
|---|
| Фотодинамическая терапия | 10000 |
|---|---|
| Фотодинамическая терапия с препаратом «Фотолон» | от15250 * |
| Лазерная иридоэктомия | 4800 |
| Лазерная дисцизия вторичной катаракты | 4800 |
| Лазерная периферическая коагуляция | 4800 |
| Лазерная ограничительная коагуляция | 4800 |
| Лазерная коагуляция внутриглазного новообразования | 4800 |
| Лазерная панретинальная коагуляция (сеанс) | 4800 |
| Лазерная коагуляция злокачественного новообразования | 4800 | Примечание: *- в зависимости от количества флаконов «Фотолона» |
Источник
Дистрофия сетчатки – что это такое?
Дистрофия сетчатки – это дегенеративное заболевание, в результате которого происходит разрушение сетчатки, которое несет за собой снижение остроты зрения. Данная проблема является одной из самых распространенных причин ухудшения зрения в преклонном возрасте. Дистрофия сетчатки глаза прогрессирует крайне медленной, но при этом крайне редко приводит к полной потере зрения. Иногда данную проблему путают с молекулярной дистрофией сетчатки, но первое заболевание считается одной из форм дистрофии внутренней глазной оболочки.
Существует несколько основных видов данного заболевания:
- возрастная дистрофия сетчатки;
- периферическая дистрофия сетчатки;
- пигментная дистрофия сетчатки;
- центральная дистрофия сетчатки.
Причины
Причины дистрофии сетчатки таковы:
- изменения в сосудистой системе глазного яблока;
- старение организма;
- гипертония;
- диабет;
- заболевания почек и надпочечников;
- интоксикация;
- высокая степень миопии;
- изменения структуры глазного яблока;
- наследственность;
- беременность.
Симптомы дистрофии сетчатки
Симптомами дистрофии сетчатки являются такие проявления:
- плавающие «мушки» перед глазами;
- вспышки света;
- искажение прямых линий при хориоретинальной дистрофии сетчатки;
- выпадение участков поля зрения;
- снижение остроты зрения;
- помутнение в глазах;
- изменение цветовосприятия;
- нарушение сумеречного зрения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу.
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Чтобы диагностировать симптомы дистрофии сетчатки глаза, следует выполнить такие действия:
- пройти осмотр у офтальмолога;
- определить остроту зрения;
- оценить цветовосприятие;
- расширить зрачок и исследовать глазное дно с помощью трехзеркальной линзы Гольдмана;
- выполнить когерентную томографию глаза;
- выполнить УЗИ глаза.
Лечение дистрофии сетчатки
Лечение дистрофии сетчатки глаза предполагает следующие шаги:
- лазерная коагуляция сетчатки (прожигание лазером сетчатки в наиболее уязвимых местах, в результате чего происходит ее укрепление, процедура – бескровна, практически безболезненна, но не совсем комфортна для пациента);
- фотодинамическая терапия;
- инъекции Анти-VEGF (препарат, который тормозит развитие дегенеративного процесса);
- витаминотерапия;
- физиотерапевтические процедуры;
- вазореконструктивная операция, которая направлена на восстановление кровоснабжения сетчатки.
В любом случае, специалист после осмотра определит, как лечить дистрофию сетчатки, чтобы максимально помочь пациенту и оградить его от перспективы экстремального снижения зрения.
Опасность
Опасность данного заболевания заключается в перспективе снижения зрения, иногда встречаются случаи полной потери зрения. Однако при правильном и своевременном лечении, можно приостановить дегенеративный процесс.
Профилактика
Профилактика дистрофии сетчатки включает:
- регулярные осмотры у офтальмолога;
- прохождение обследований на профессиональной офтальмологической аппаратуре;
- регулярные визиты к специалисту, особенно людям преклонного возраста (после 60 лет – минимум 1 раз в полгода).
Окулисты (офтальмологи) лечащие дистрофия сетчатки в клиниках Санкт-Петербурга
Источник
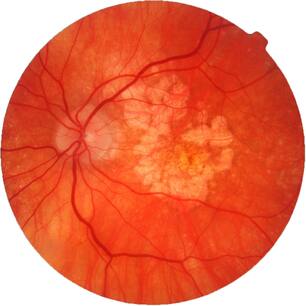
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения. В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД. Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны. Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет. Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Как видит человек с макулярной дегенерацией сетчатки
Макулодистрофия

Нормальное зрение

ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.


Механизм развития и формы возрастной макулярной дегенерации (ВМД)

- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.

- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).

- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.

- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.

- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения.
«Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
Симптомы «влажной» формы ВМД
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления паталогических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.

В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире. Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение. Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Интравитреальные инъекции препаратов — Анти-VEGF терапия
Чтобы препараты, противодействующие развитию новых сосудов, эффективно воздействовали на макулу, необходимо провести инъекцию непосредственно в стекловидное тело глаза. Процедура выполняется в условиях стерильности операционного зала квалифицированным врачом-офтальмологом.

Процедура введения препарата занимает лишь несколько минут и не вызывает никаких болевых ощущений. По мере того, как анти-VEGF препарат проникает в ткани макулы, он снижает уровень активности белка, в результате останавливается рост патологических кровеносных сосудов, после чего эти сосуды начинают распадаться и регрессировать, а при постоянном лечении аномальная жидкость также рассасывается.
Контроль ангиогенеза и связанной с ним отечности стабилизирует зрительную функцию и предотвращает дальнейшее повреждение макулы. По данным клинических исследований приблизительно у 30% процентов пациентов получающих анти-VEGF терапию влажной ВМД определенная часть утраченного вследствие этого заболевания зрения восстанавливается.
Препараты для лечения возрастной макулярной дегенерации – ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом».. В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России. С 2009 года офтальмологические клиники «ЭКСИМЕР» применяют препарат ЛУЦЕНТИС в клинической практике.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу. В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА. С марта 2016 года препарат зарегистрирован в России и начал применяться в офтальмологических клиниках «Эксимер».
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже. Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.

Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
- Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
- Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл). Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»). Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
, А. Надежда, Санкт-Петербург
Хочу выразить благодарность врачам — Брезель Юлии Александровне и Усунгван Ирине Викторовне за внимательное отношение и высокий профессионализм. С уважением, Аксёнова Надежда.
Актуальные вопросы
Ë
È
У кого чаще всего возникают проблемы с сетчаткой?
В «группу риска» входят: люди со средней и высокой степенями близорукости; беременные женщины; пожилые люди с сахарным диабетом.
Ë
È
Можно ли улучшить зрение при диагнозе макулодистрофия сетчатки? Помогут ли очки Панкова, или Офтанорм?
Цель лечения макулодистрофии сетчатки — максимально длительная стабилизация процесса, снижение риска прогрессирования. Положительного результата от использования очков Панова или Офтанорма нами не зарегистрировано. При третьей стадии (отечная форма ВМД) нами используется современная методика лечения: внутриглазная инъекция препарата Луцентис. Точную стадию Вашего заболевания определит врач на консультации после диагностики.
Ë
È
У меня возрастная макулярная дегенерация. Можно ли как-то сохранить зрение?
Возрастная макулярная дегенерация, приводящая к значительному снижению центрального зрения, до сегодняшнего дня относилась к неизлечимым заболеваниям. Существовавшие ранее методы позволяли лишь замедлить процесс. Настоящим спасением стал препарат «Луцентис». В состав препарата Луцентис входят особые по своим свойствам молекулы действующего вещества — ранибизумаба, которые снижают избыточную стимуляцию ангиогенеза при возрастной макулярной дегенерации, уменьшают макулярный отек и предотвращают прогрессирование заболевания.
Главный врач,
кандидат медицинских наук
Запишитесь в клинику «эксимер»
и узнайте больше о своём здоровье!
Вы можете позвонить по телефону: +7 (812) 325-55-35
Или нажать кнопку и заполнить форму заявки
Оценка статьи:
4.5/5 (158 оценок)
Оцените статью
Запись оценки…
Спасибо за оценку
Источник
