Дистрофия сетчатки глаза лечение клиника федорова

17.05.2018
Содержание:
Что такое макулодистрофия сетчатки глаза?
Существующие виды макулодистрофии
- Макулодистрофия: характеристика заболевания
Причины возникновения болезни (Видео)
Симптомы макулодистрофии
Диагностика
Лечение
Оперативное вмешательство при макулодистрофии
Профилактика
Стоимость операций при макулодистрофии
![]()
С возрастом любой человек может заметить, что ему начало казаться, будто лист в линейку расчерчен неправильно или швы в ванной между плитками кафеля стали вдруг неровными. При этом окружающие отрицают замеченные изменения. Естественно, если появились подобные симптомы, стоит показаться врачу, так как это явный признак того, что со зрением что-то не так.
Вполне возможно врач поставит такой диагноз, как макулярная дистрофия глазной сетчатки. Что это за заболевание, часто интересуются пациенты, почему оно развивается, и как можно с ним справиться?
Что такое макулодистрофия сетчатки глаза?
Человеческий глаз – сложный орган, созданный природой так, чтобы при нормальном его функционировании можно было получать до 90% информации с помощью одного только зрения. Одним из важных элементов, без которых невозможно нормальное строение этого органа, является сетчатка.
Ретина или, как ее еще называют доктора, сетчатка – оболочка, располагающаяся внутри глаза. Она является одним из элементов отдела зрительного анализатора периферического типа. Именно благодаря этому элементу глаз способен воспринимать излучение электромагнитного типа из видимой части спектра, а затем перерабатывать его в нервные импульсы. По сути это тончайшая оболочка, которая одной стороной прилежит к стекловидному телу, а другой касается сосудистой оболочки глазного яблока.
В состав ретины входит специальная область, называемая желтым пятном. В ней сконцентрированы только колбочки, за счет чего эта зона отличается повышенной светочувствительностью.
Именно при поражении желтого пятна склеротическими изменениями врач ставит такой диагноз, как макулярная дистрофия сетчатки. Чаще всего основным фактором, влияющим на развитие дистрофических изменений, становится ишемия ретины т.е. недостаточное ее кровоснабжение.
Существующие виды макулодистрофии
Врачи офтальмологи, работая с больным с подозрением на эту патологию, в первую очередь определяют форму дистрофических изменений. Всего их две.
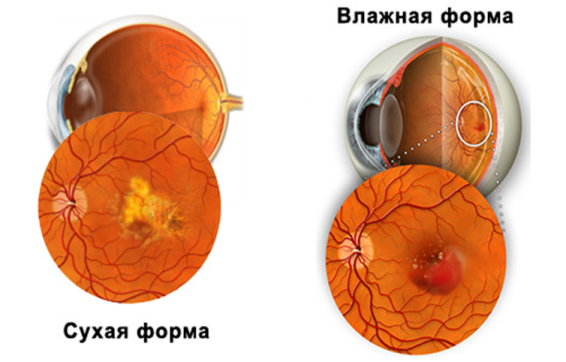

Сухая форма
Сухую форму или стадию диагностируют у 90% обращающихся в больницу, обращающихся к доктору с характерными жалобами. Считается начальной стадией развития заболевания. Часто признаки поражения выражены очень слабо, человек может даже не замечать того, что его центральное зрение постепенно ухудшается. Людям в возрасте рекомендуются профилактические походы к глазному именно для того, чтобы застать макулодистрофию на сухой стадии развития.
Влажная форма
Влажная форма макулодистрофии – это следствие игнорирования происходящих с человеческим зрением изменений. Если сухая форма болезни не подвергается полноценному лечению, то рано или поздно она усугубится. По мере прогрессирования патологии в ретине будут формироваться новые кровеносные сосуды, которые не смогут справиться с током крови. Их ломкость приведет к тому, что будут образовываться кровоизлияния, а затем и «друзы» — специфические желтые скопления. В результате человек быстро потеряет зрение, так как флажная форма болезни развивается значительно быстрее, чем сухая.
Макулодистрофия: характеристика заболевания
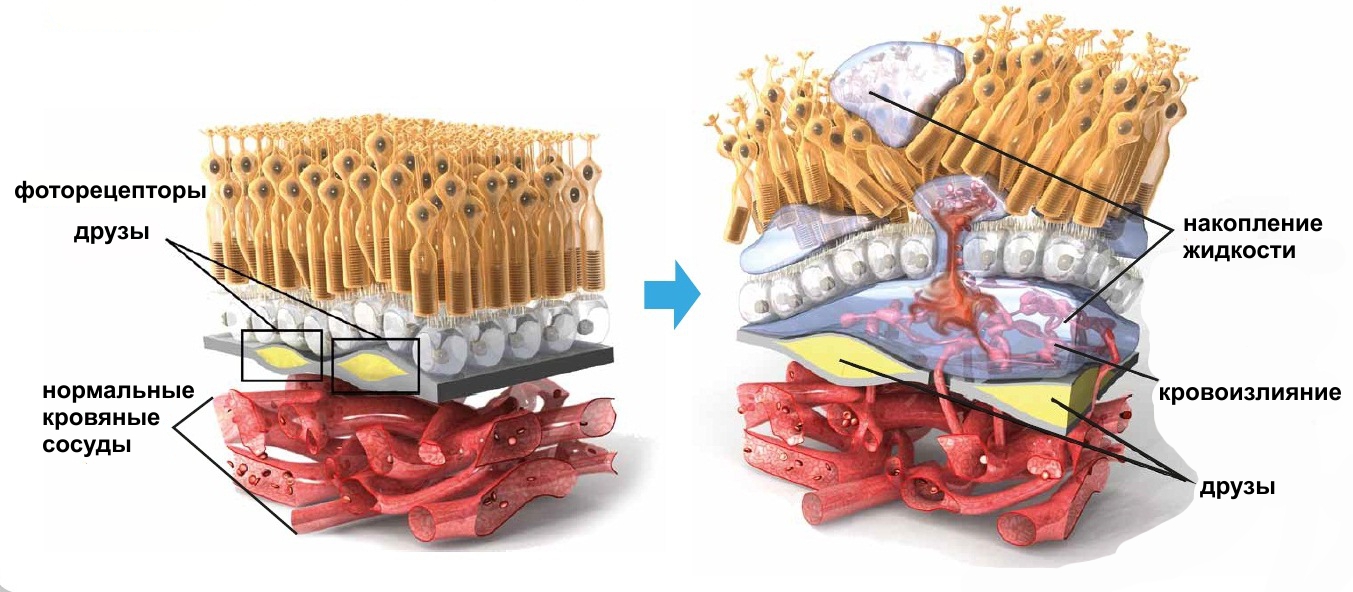
Зона макулы или желтого пятна располагается в самом центре ретины. В норме в ней отсутствуют кровеносные сосуды, а питание и газообмен происходят благодаря очень тонким капиллярам, которые расположены не в светочувствительном слое, а снаружи от него.
Чем старше человек, тем больше различных продуктов обмена веществ и шлаков откладывается между макулой и капиллярами, которые ее питают. Чтобы скомпенсировать недостаток кислорода и питательных веществ, ретина вынуждена медленно выращивать собственные сосуды, по которым кровь будет поступать к ней в достаточном объеме. Но полноценные сосуды вырасти в оболочке не могут, что и приводит к кровоизлияниям из-за их ломкости. В результате вместо того, чтобы питание тканей улучшилось, оно только ухудшается, так как очаги кровоизлияний, как и отложения продуктов обмена веществ, становятся помехой для нормальных обменных процессов.
Макулодистрофия – заболевание людей в возрасте, из-за чего ее также называют возрастной макулодистрофией (ВМД). Она диагностируется у людей младше 45 лет лишь в исключительных случаях. Зато ее можно обнаружить у 2% людей, чей возраст уже пересек отметку в 50 лет. По мере увеличения возраста риск заболеть лишь возрастает. Так, к 60 годам он равен уже 10%, а к 70 поднимается до 30%. После 75 признаки обнаруживаются у каждого третьего пациента!
Причины возникновения болезни
На сегодняшний день точные причины развития макулярной дистрофии сетчатки все еще не известны. Достоверно известно только то, что при заболевании истощаются клетки макулярной зоны, страдает центральное зрение без потери качества периферического, а подвержены ему в основном люди в возрасте.

Среди факторов, способствующих развитию недуга, помимо возраста фигурируют:
- раса (как показывает статистика, от болезни чаще страдают представители европеоидной расы);
- пол (среди женщин распространенность больше);
- наследственная предрасположенность (риск развития ВМД возрастает минимум в три раза, если болезнь обнаружена у кого-то из родственников первой линии);
- наличие сердечнососудистых патологий (наличие атеросклероза повышает риск в три раза, а гипертонии – в семь);
- пристрастие к курению (значимость этого фактора однозначно подтверждена во всех исследованиях);
- частое прямое воздействие солнечных лучей;
- привычка неправильно питаться (особенно сказывается потребление насыщенных жиров и холестерина);
- светлый цвет радужки;
- наличие катаракты ядерного типа (даже если была проведена операция по поводу катаракты, ВМД может развиться быстрее).
Симптомы макулодистрофии
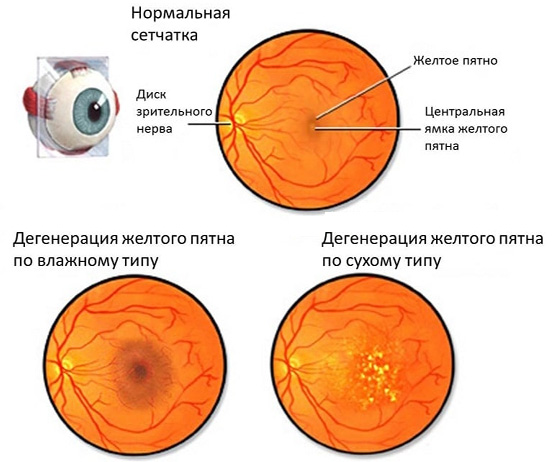 ВМД – заболевание, которая развивается медленно, но неотвратимо, в чем и состоит его основное коварство. Первые признаки болезни в течение длительного времени могут игнорироваться больным. Быстрое развитие недуга, приводящее к быстрой потере зрения, встречается крайне редко, когда макулодистрофия редко переходит из сухой формы во влажную.
ВМД – заболевание, которая развивается медленно, но неотвратимо, в чем и состоит его основное коварство. Первые признаки болезни в течение длительного времени могут игнорироваться больным. Быстрое развитие недуга, приводящее к быстрой потере зрения, встречается крайне редко, когда макулодистрофия редко переходит из сухой формы во влажную.
К типичным ранним признакам, при появлении которых стоит посетить окулиста, относят:
- появление в областях центрального зрения черных пятен, от которых не удается избавиться при моргании;
- нечеткость изображения, его искаженность (неправильно расчерченный тетрадный лист, изменение стыков плитки кафеля);
- снижение способности нормально воспринимать цвета;
- сильное ухудшение качества зрения в темное время суток или при плохом освещении.
Пациенты обычно в первую очередь обращают внимание на то, что стали хуже воспринимать информацию при чтении, перестали узнавать знакомые лица, стало сложнее работать с мелкими деталями, которые ранее не вызывали затруднений.
Важно помнить, что даже при изначально невыраженных симптомах ВМД обладает способностью к быстрому прогрессированию. В результате человек может потерять центральное зрение, что значительно снизит качество его жизни.
Диагностика
Для опытного офтальмолога не составляет труда диагностировать обратившемуся в больницу в возрасте макулярную дистрофию сетчатки глаза. В первую очередь доктор ориентируется на жалобы пациента. Подтвердить диагноз помогают различные исследования. Чаще всего рекомендуют выполнение:
- офтальмоскопии – осмотра глазного дня с помощью специального инструментария;
- флюоресцентной ангиографии – оценки состояния сосудов с помощью специальных фотокамер и контрастного вещества;
- оценки искажений с использованием решетки Амслера;
- периметрии – оценки электрофизиологических особенностей.
Тест с помощью решетки Амслера можно пройти даже в домашних условиях, используя интернет-сайты или изготовленный своими силами листок для оценки.
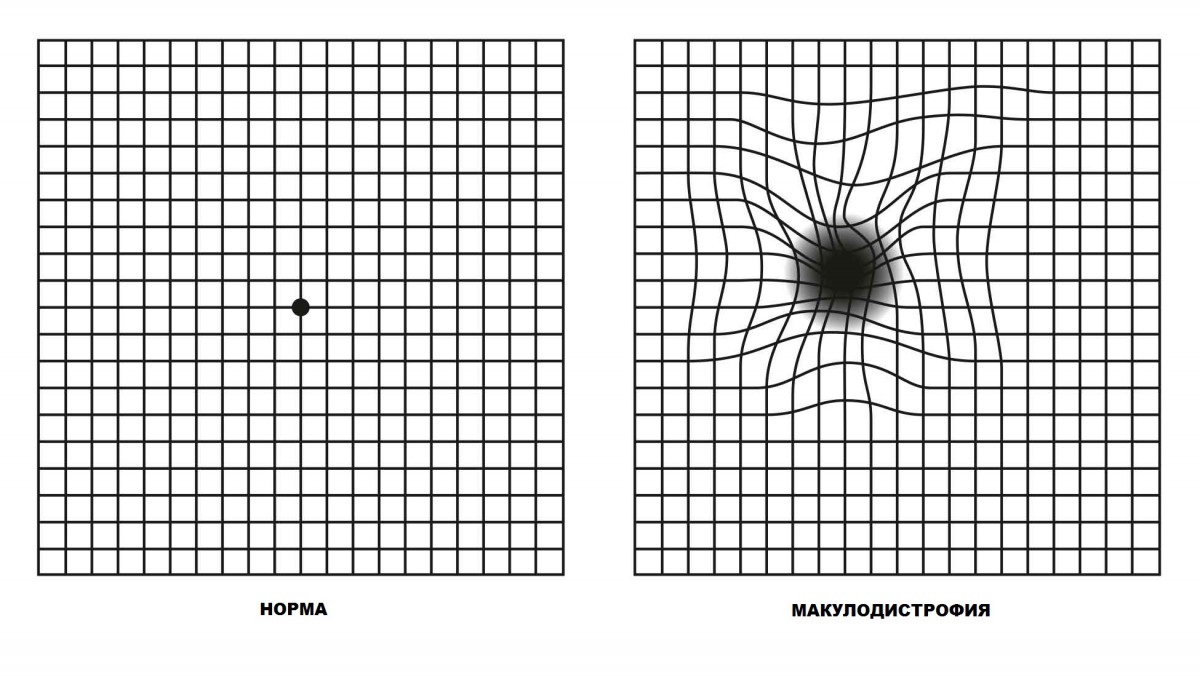 Чтобы сделать тест Амслера в домашних условиях, берется листок бумаги в клетку размером 10*10 см. В его центре рисуется крупная черная точка. Листок помещается на любую вертикальную поверхность, а пациент отходит от него на несколько шагов. Закрыв один глаз, к листу медленно подходя, сфокусировав зрение на черной точке, до тех пор, пока между листом и человеком не останется 15-20 см. Если появились какие-либо искажения типа темных пятен или кривых линий, стоит обратиться к врачу.
Чтобы сделать тест Амслера в домашних условиях, берется листок бумаги в клетку размером 10*10 см. В его центре рисуется крупная черная точка. Листок помещается на любую вертикальную поверхность, а пациент отходит от него на несколько шагов. Закрыв один глаз, к листу медленно подходя, сфокусировав зрение на черной точке, до тех пор, пока между листом и человеком не останется 15-20 см. Если появились какие-либо искажения типа темных пятен или кривых линий, стоит обратиться к врачу.
Лечение
Лечение макулодистрофии сетчатки можно выполнять либо с помощью консервативных методик, либо оперативно.
Если у больного диагностирована сухая форма болезни, рекомендуется консервативная терапия. В каждом случае лечащий врач подбирает лекарственные средства индивидуально. Могут назначаться:
- медикаменты с селеном и цинком (Адрузен, например);
- антиоксидантные средства (Эмоксипин, Токоферол);
- сосудосуживающие средства в виде капель (Трентал, Кавинтон и др.).
Однако все эти средства лишь замедляют процессы, но не лечат само заболевание. В связи с этим офтальмологи рекомендуют большее внимание удалять профилактике недуга.
Пациентам с влажной формой заболевания назначаются ингибиторы роста новых сосудов (Луцентис, Авастин). Эти препараты вводятся с помощью инъекций непосредственно в сетчатку. Помимо замедления роста новых сосудов лекарства помогают снять отечность, что позволяет улучшить общее состояние пациента, сохранить его зрение.
Выбор лекарственных препаратов всегда осуществляется лечащим врачом.
Самостоятельным подбором медикаментов заниматься не рекомендуется, так как это может привести к нежелательным реакциям и ухудшению общего состояния.
Оперативное вмешательство при макулодистрофии
Альтернативой медикаментозным средствам при влажной форме недуга служит лечение с помощью лазера. Процедуру выполняют в том случае, если консервативное лечение оказалось недостаточно эффективным, или если необходимо остановить кровотечение из поврежденных сосудов ретины.

 Лазерное лечение пациентам с ВМД сегодня назначают с большой осторожностью. При проведении процедуры можно травмировать окружающие ткани интенсивным тепловым воздействием, что негативно скажется на состоянии пациента. Процедура лазеротерапии зарекомендовала себя, не столько как способ улучшения зрения при макулодистрофии, сколько как способ остановить быструю его потерю. Наиболее эффективным лазерное лечение считается в том случае, если кровотечения локализуются на отдалении от центральной части желтого пятна. Вероятность рецидивов при использовании этого метода терапии довольно высока.
Лазерное лечение пациентам с ВМД сегодня назначают с большой осторожностью. При проведении процедуры можно травмировать окружающие ткани интенсивным тепловым воздействием, что негативно скажется на состоянии пациента. Процедура лазеротерапии зарекомендовала себя, не столько как способ улучшения зрения при макулодистрофии, сколько как способ остановить быструю его потерю. Наиболее эффективным лазерное лечение считается в том случае, если кровотечения локализуются на отдалении от центральной части желтого пятна. Вероятность рецидивов при использовании этого метода терапии довольно высока.
Профилактика
Поскольку дистрофия – процесс, который сложно не только остановить, но и повернуть вспять, людям рекомендуется сосредотачивать внимание на профилактике. Чтобы снизить вероятность с возрастом столкнуться с ВМД, рекомендуется:
- отказаться от курения, так как это пристрастие бьет, в первую очередь, именно по сосудам, включая сосуды глаз;
- использовать в солнечную погоду специальные солнцезащитные очки, шляпы или кепки с большими полями, дающими глазам тень;
- в больших количествах потреблять капусту, шпинат и другие овощи и фрукты;
- под контролем врача дополнительно принимать витамины, если в пище отмечается их недостаток;
- регулярно посвящать время занятиям физкультурой, так как спорт благотворно влияет на весь организм в целом;
- стоит взять за правило регулярные посещения офтальмолога в профилактических целях (так врач сможет своевременно заметить негативные изменения и дать рекомендации относительно их коррекции).
Макулодистрофия – заболевание, при котором сохраняется периферическое зрение, а потому полная слепота больному не грозит, если у него нет сопутствующих патологий глаз. Однако недуг значительно снижает качество жизни, лишая человека возможности читать, выполнять мелкую работу. Даже если больной не лишается этих возможностей полностью, появляются значительные затруднения. Именно ради сохранения высокого качества жизни пациентам рекомендуется обращаться к врачу при первых же подозрительных симптомах!
Стоимость операций при макулодистрофии сетчатки глаза
| № | Название услуги | Цена в рублях | Запись на прием |
|---|---|---|---|
| 2005006 | Лечение возрастной макулодистрофии сетчатки глаза (сухая форма) без операции. | 36000 | Записаться |
Источник

15.08.2018
Центральная дистрофия сетчатки глаза – это дистрофические преобразования в области желтого пятна глаза. Для этого заболевания характерно повреждение сосудов глазного яблока. Нарушения происходят и в структуре клеток-фоторецепторов, отвечающих за восприятие цвета и дальнее зрение. Что становится причиной развития данной патологии? К чему может привести это заболевание? Как и чем лечить дистрофию сетчатки глаза? На эти вопросы мы постараемся ответить полно и доступно в данной статье.
Симптомы
Заподозрить дистрофию сетчатки у человека можно в том случае, когда у него значительно ухудшается сумеречное зрение. Это явление в народе называют «куриной слепотой». Заболевший человек ощущает снижение темновой адаптации, границы поля зрения существенно снижаются. В некоторых случаях могут образоваться отростчатые тельца на глазном дне. С возрастом эти нежелательные образования будут только разрастаться.
Повреждение глазных яблок постепенно приводит к атрофии зрительного нерва. У человека сужается периферическое зрение. Он больше не способен различать предметы в темноте.
Развитие данного заболевания часто приводит к другим патологиям зрения:
- отслойке сетчатки;
- катаракте;
- вторичной глаукоме.
Виды дистрофии сетчатки
Дистрофия сетчатки бывает:
- врожденная;
- приобретенная.
Врожденное заболевание начинает развиваться у человека еще в утробе матери. При формировании глаз на генном уровне происходят определенные изменения, вследствие чего далее развивается дистрофия сетчатки. Нередко виновной в столь нежелательном развитии событий становится «плохая» наследственность. Прогрессирует врожденная дистрофия сетчатки, как правило, в детском возрасте. Однако известны случаи, когда заболевание проявлялось лишь к 30-ти годам.
Приобретенная дистрофия – болезнь пожилых людей. Обычно она развивается после 60 лет. Сосудистая система глаза подвергается возрастным изменениям, что и приводит к развитию патологии. Приобретенная дистрофия сетчатки в пожилом возрасте чаще всего образуется при расстройстве кровообращения, которое вызвано атеросклерозом.
Дистрофия сетчатки также делится на:
- центральную;
- периферическую.
Периферическую дистрофию чаще диагностируют у людей, страдающих близорукостью.
Нередко причиной развития заболевания становятся:
- перенесенные человеком заболевания печени, почек, поджелудочной железы;
- осложнения инфекционных заболеваний (гриппа, ОРВИ и пр.).
При центральной дистрофии повреждения происходят в макуле (центральная часть сетчатки). При этом человек способен лиши различать очертания предметов. Он едва отличает ночь ото дня. Офтальмологи выделяют две формы течения центральной дистрофии:
- мокрую;
- сухую.
У пациента, страдающего от мокрой формы центральной дистрофии, в области сетчатки происходит накопление жидкости и крови. При осмотре больных с сухой формой дистрофии специалист может обнаружить скопление продуктов обмена между сетчаткой и сосудистой оболочкой.
Диагностика
Очень важно диагностировать дистрофию сетчатки глаза как можно раньше. При обнаружении заболевания на ранних стадиях эффект от лечения будет более выраженным. К сожалению, ранние стадии болезни проходят практически бессимптомно. Человек старается не обращать внимания на мелкие точки в глазах и время от времени появляющиеся «мушки». Поход к окулисту при этом постоянно откладывается.
Лечение
Даже на современном этапе развития офтальмологии, не удалось создать адекватную схему лечения дистрофии глазной сетчатки. Врач-офтальмолог подбирает терапевтические меры сугубо индивидуально, учитывая причины развития и форму дистрофии.
Лазерная терапия
Нередко лечение отслоения сетчатки проводится путем лазеркоагуляции. Цель данного метода – попытка приостановить патологические изменения. Прошедшему такое лечение пациенту категорически запрещено употребление алкогольных напитков и курение. Он должен внимательно следить за давлением, периодически принимать витамин А, а также витамины, относимые к группе В (цианокобаломин, пиридаксин, рибофлавин, тиамин).
Лазерная терапия не способна улучшить остроту зрения, но она делает менее тяжелыми последствия болезни, приостанавливает процесс снижения зрения.
Консервативное лечение
При дистрофии сетчатки глаза больным назначают:
- рассасывающие средства;
- ангиопротекторы;
- диуаретики;
- антиоксиданты;
- сосудорасширяющие препараты;
- кортикостероиды.
Также специалист может назначить ультразвуковую, микроволновую, или электроволновую терапию, инъекции биогенных стимуляторов. Иногда для улучшения кровообращения врач может порекомендовать пациенту вазореконструктивное или антиглаукомное оперативное вмешательство.
Меры профилактики
При центральной дистрофии сетчатки больным рекомендуется носить темные очки. Они должны тщательно следить за своим питанием: в достаточном количестве употреблять свежие овощи, рыбий жир, печень, зелень, яйца.
Чтобы как можно раньше обнаружить патологию, человек минимум дважды в год должен посещать офтальмологический кабинет для прохождения профилактического осмотра. Будьте здоровы и живите полноценно!
Источник
Сетчатка — это тончайший слой нервной ткани, который выстилает глаз изнутри в задней части глазного яблока. Она состоит из миллионов светочувствительных клеток (фоторецепторы), которые превращают световые стимулы в электрические микроимпульсы. Эти импульсы передаются вдоль нервных волокон в мозг, где происходит расшифровка и превращение в зрительные образы предметов именно такими, какими мы их видим.
Различные части сетчатки несут различные специфические функции. Центральная зона сетчатки позволяет различать более тонкие детали предметов — эта зона наибольшей концентрации фоторецепторов называется макула.
Сетчатка, окружающая макулу и ее периферическая часть, в свою очередь, отвечает за периферическое зрение и позволяет видеть все, что располагается вокруг того предмета (буквы и т.д.) который в настоящий момент глаз фиксирует. Это позволяет видеть ступеньки или тротуар в то время, когда мы смотрим прямо вперед, или чтобы заметить приближающийся сбоку автомобиль, в то время как мы наблюдаем дорогу прямо перед собой.
Лечение дистрофии сетчатки глаза
Лечение дистрофии сетчатки глаза начинается с выявления причин. Среди заболеваний, которые поражают сетчатку, основными причинами тяжелого снижения зрения в индустриально развитых странах являются:
- — макулярная дегенерация
- — диабетическая ретинопатия
- — периферическая дегенерация сетчатки.
Макулярная дегенерация сетчатки глаза
Это повреждение центральной части сетчатки, приводящее к необратимому снижению зрительных функций, в первую очередь остроты зрения.
Начальные симптомы заключаются в затуманивании, искривлении предметов, выпадении букв (буквы «ломаются»), цвета становятся менее яркими. Со временем происходит постепенное ухудшение центрального зрения, появление в центральной части поля зрения более или менее прозрачного пятна (центральная скотома).
С одной стороны макулярная дегенерация приводит к значительным зрительным проблемам, но важно отметить так же, что даже в самых тяжелых случаях это заболевание не приводит к полной слепоте, так как парацентральное и периферическое зрение остается сохранено.
Возрастная (сенильная) дегенерация макулы. Существует две формы — неэкссудативная и экссудативная. При неэкссудативной форме происходит медленное прогрессирующее истончение сетчатки вследствие атрофии этой области на фоне недостаточного местного кровообращения.
Экссудативная форма осложнена формированием патологических сосудов, которые образуют тонкие «неоваскулярные мембраны». Стенки этих вновь образованных сосудов отличаются повышенной хрупкостью, легко пропускают жидкую часть крови. Все это приводит к отеку и кровоизлияниям в окружающую сетчатку. Повторные эпизоды кровоизлияний (геморрагий) и последующие процессы их рассасывания приводят к формированию в макуле рубцовой ткани. Поэтому нарушение центрального зрения более выражены при экссудативной форме.
Диагностика макулярной дегенерации. Во время обследования офтальмолог исследует центральную часть сетчатки после закапывания специальных капель, расширяющих зрачки, с помощью специального аппарата-офтальмоскопа. Для ранней диагностики применяются дополнительные методы исследования: цветоощущение, тест с сеткой Амслера, компьютерная центральная периметрия, флюоресцентная ангиография сосудов глазного дна. Эти исследования позволяют уточнить диагноз, стадию заболевания сетчатки, выбрать правильную тактику лечения. В настоящее время появилась возможность прижизненно неинвазивно исследовать тонкую структуру сетчатки и все происходящие в ней процессы с помощью оптической когерентной томографии (ОКТ). Этот уникальный прибор, использующий принцип сканирования ткани сетчатки с помощью светового луча, позволяет быстро и достоверно поставить диагноз на самых ранних стадиях заболеваний сетчатки и своевременно назначить адекватное лечение дистрофии сетчатки глаза.
В некоторых случаях лазерное лечение может быть эффективно с целью затормозить прогрессирование заболевания сетчатки. На сегодняшний день самым эффективным является лечение с помощью препаратов anti-VEGF, то есть препаратов, тормозящих рост патологических сосудов сетчатки.
Диабетическая ретинопатия сетчатки глаза
Глазные осложнения часто встречаются при сахарном диабете и могут привести к частичной или полной потере зрения.
Тем не менее, многое можно сделать, чтобы избежать столь печального исхода. Катаракта, например, встречается у больных диабетом в два раза чаще, чем у здоровых людей, но от нее можно с успехом избавиться хирургическим методом лечения.
Самым же тяжелым глазным осложнением диабета является диабетическая ретинопатия. Это прогрессивно развивающееся повреждение сетчатки, тончайшей светочувствительной внутренней оболочки глаза, которая воспринимает окружающие нас предметы и объекты подобно фотопленке в фотоаппарате.
Своевременное и адекватное лечение диабетической ретинопатии методом лазерной коагуляции может существенно снизить или предотвратить риск слепоты.
Но диабетическая ретинопатия, развиваясь, может длительно не проявлять себя снижением зрения, а когда обнаруживается, то лечение часто оказывается запоздалым или становится невозможным.
Другими словами, болея диабетом, можно иметь угрожающую зрению ретинопатию и долго не догадываться об этом.
Единственный путь уменьшить риск потери зрения из-за сахарного диабета — регулярное обследование у офтальмолога, имеющего условия и возможности для детального изучения состояния вашей сетчатки.
Люди, страдающие сахарным диабетом I типа, т.е. применяющие инсулин, рискуют потерять зрение в несколько раз больше, чем больные диабетом II типа. Чем в более раннем возрасте возникает сахарный диабет, тем тяжелее протекает ретинопатия, и с годами риск потери зрения выше.
Первые признаки диабетической ретинопатии, даже при успешном контроле и лечении заболевания, возникают через несколько лет с момента реального начала заболевания диабетом.
Для больного сахарным диабетом бывает достаточно двух ежегодных обследований у офтальмолога, хотя в ряде случаев, таких как беременность или продолжительное течение болезни, они требуются чаще.
Диабетическая ринотерапия — диагностика.
Обследование, позволяющее оценить угрозу диабетической слепоты должно включать: проверку остроты зрения, расширение зрачка с помощью глазных капель и детальный осмотр глазного дна с помощью биомикроскопа.
Неоценима также роль оптической когерентной томографии в раннем выявлении признаков диабетической ретинопатии, в частности диабетического макулярного отека.
Наш Центр располагает всеми необходимыми условиями для своевременного выявления диабетической болезни глаз и ее эффективного лечения.
Офтальмологи настоятельно рекомендуют обратиться в Центр для обследования и консультации, если вы знаете, что у вас сахарный диабет.
Периферическая дистрофия сетчатки глаза
Периферическая дистрофия сетчатки глаза практически не видна при обычном осмотре глазного дна, т.к. находится за «экватором» глазного яблока.
К сожалению, именно в этой зоне чаще всего развиваются дистрофические (дегенеративные) процессы, часто связанные с увеличением длины глаза, и, как следствие, прогрессированием близорукости и ухудшением кровообращения в сосудистой оболочке в этой зоне. Таковы основные предпосылки развития одного из самых грозных офтальмологических заболеваний- отслойки сетчатки.
При прогрессировании дистрофических изменений в глазу пораженные участки сетчатки постепенно истончаются, здесь часто формируются тракции (натяжения) между измененным стекловидным телом и сетчаткой, которые, воздействуя в течение длительного времени на сетчатую оболочку, формируют разрыв, через который жидкая часть стекловидного тела поступает под сетчатку, и, приподнимая, отслаивает ее.
Существует несколько видов периферических дистрофий (дегенераций), различных по степени опасности возникновения отслойки сетчатки.
Из них самыми опасными в плане развития отслойки являются:
- — решетчатая дистрофия сетчатки глаза;
- — инеевидная дистрофия сетчатки;
- — дистрофия в виде следа улитки:
По статистике периферические дистрофии сетчатки развивается у близоруких людей (миопов) — в 30 -40% случаев, у страдающих дальнозоркостью (гиперметропов) — в 6 -8%, у людей с нормальным зрением — в 2-5%.
Причин возникновения периферических дистрофий сетчатки множество: предрасположенность, передаваемая по наследству, близорукость любой степени, воспалительные заболевания глаз, травмы, другие заболевания глаз. А также общие заболевания: гипертоническая болезнь, атеросклероз, диабет, интоксикации, перенесённые инфекции, другие хронические и острые заболевания организма и т.д.
Периферические дистрофии сетчатки могут развиться у пациентов всех возрастных групп, включая детей.
Основная опасность периферических дистрофий и возникновения отслойки сетчатки — в отсутствии каких либо симптомов (проявлений) в начальных стадиях. Часто пациенты обращаются к офтальмологу тогда, когда отслойка сетчатки дошла уже до центральных отделов с типичной жалобой на ощущение «занавески» перед глазом. На этой стадии заболевания может помочь только серьёзная хирургическая операция, которая не всегда приводит к полному восстановлению функций глаза.
Диагностика заболеваний сетчатки
О наличии дистрофических изменений на сетчатке (дистрофия сетчатки) Вам сообщит врач-офтальмолог после тщательного обследования глазного дна в ходе обычного офтальмологического осмотра и, как правило, порекомендует провести углубленное обследование периферических зон сетчатки у офтальмолога-специалиста по лазерной хирургии.
Для своевременного лечения периферических дегенераций и предотвращения развития отслойки сетчатки пациентам из группы риска (см. выше) рекомендуется периодически (один раз в полгода-год) проходить профилактический осмотр у специалистов, владеющих специальными навыками осмотра периферии глазного дна.
Обычно этим занимаются лазерные хирурги, т.к. для выявления дистрофий сетчатки, разрывов или, в некоторых случаях, начальной отслойки сетчатки используется специальное оборудование и специальные методы обследования.
В ходе обследования лазерный хирург принимает решение — либо порекомендовать пациенту динамическое наблюдение, либо провести периферическую ограничительную лазеркоагуляцию сетчатки ( «лазерная сварка»).Эта легко переносимая амбулаторная процедура позволяет отграничить пораженные отделы сетчатки и не дать отслойке распространиться в направлении центральных отделов глазного дна.
Благодаря этой процедуре после своевременного осмотра тысячам пациентов удалось избежать тяжёлых операций и инвалидизации. В центре проводятся операции для лечения заболеваний заднего отрезка глаза, таких как отслойка сетчатки, разрывы сетчатки (центральные и периферические, кровоизлияния в стекловидное тело (гемофтальм), помутнения стекловидного тела, диабетическая пролиферативная ретинопатия и др. При неосложненных «свежих» отслойках сетчатки проводиться операция — Экстрасклеральное пломбирование и баллонирование. При этой операции за глаз снаружи вводится специальная пломба или баллон. При этом блокируются разрывы сетчатки и сетчатка прилегает. Затем проводиться укрепление сетчатки с помощью лазера для профилактики рецидивов.
При более тяжелых случаях отслойки сетчатки применяется внутриглазная операция, которая называется субтотальная витрэктомия (удаление всего стекловидного тела) с удалением шварт и мембран с поверхности сетчатки. После этого в глаз вводятся специальные жидкости, в том числе силикон для достижения полного прилегания сетчатки.
При возникновении гемофтальма (кровоизлияния в стекловидное тело) сначала проводят лекарственную сосудоукрепляющую и рассасывающую терапию. Довольно часто такой терапии бывает достаточно для того, что бы кровь рассосалась, и зрение полностью восстановилось. После этого в ряде случаев проводят лазеркоагуляцию (лазерное укрепление) сетчатки для профилактики повторных гемофтальмов и уменьшения риска развития отслойки сетчатки. Если же кровь полностью не рассасывается и значительно снижает зрение, то требуется проведение операции называемой субтотальная витрэктомия, при которой стекловидное тело удаляется вместе с излившейся в него кровью и замещается прозрачным сбалансированным физиологическим раствором.
Для лечения центральных разрывов сетчатки проводиться удаление стекловидного тела. Затем удаление, так называемой внутренней пограничной мембраны сетчатки, что позволяет уменьшить площадь разрыва или совсем устранить его. Затем разрыв блокируется с помощью специального медленно рассасывающегося газа, вводимого в полость стекловидного тела.
Для проведения этих операций мы используем специальное высокотехнологичное оборудование. Офтальмохирургический микроскоп Lumera T S88 производства компании Карл Цейз (Германия), широкоугольную систему визуализации глазного дна BIOM 3M производства компании OCULUS (США), прибор Millennium производства фирмы Bausch & Lomb (США). Это один из лучших в мире приборов для проведения перечисленных выше операций заднем отрезке глаза. В приборе Millennium имеются все необходимые опции (модуль для удаления стекловидного тела, ксеноновое освещение, газожидкостная помпа, силиконовая помпа, эндокоагуляция и др.) для безопасного и эффективного проведения операций на заднем отрезке глаза любой категории сложности.
Макулодистрофия сетчатки. Передача «Жить здорово». Рассказывает проф.Коновалов
О макулодистрофии глаза (о лечении дистрофии сетчатки) смотрите с 30 минуты передачи «Жить Здорово» с Еленой Малышевой (выпуск от 08.10.2010г.).
В нашей клинике Вы всегда можете провести диагностику и пройти лечение дистрофии сетчатки.
Статьи: лазерная коррекция сетчатки, дистрофия сетчатки глаза, лечение дистрофии сетчатки глаза, лечение макулодистрофии сетчатки глаза, лечение отслоения сетчатки глаза, лечение разрыва сетчатки, макулодистрофия сетчатки глаза, операция при отслоении сетчатки, отслойка сетчатки глаза, диабетическая ретинопатия (лечение глаз при диабете), лечение диабетической ретинопатии
Код: В01.029.001
Врач-офтальмолог
3 700 руб.
Зенина М.Л., Горенский А.А., Познякова Т.Н.
4 400 руб.
В стоимость входит:
- консультация врача-офтальмолога / ведущего специалиста
- определение остроты зрения
- рефрактометрия
- ультразвуковая биометрия
- офтальмометрия
- тонометрия
- кератопахиметрия
- определение плотности эндотелиальных клеток
- консультация лазерного хирурга
- офтальмоскопия
Код: А03.26.019.002
1 глаз
3 700 руб.
2 глаза
5 000 руб.
В стоимость входит:
- ОСТ-диагностика
- консультация лазерного хирурга
Код: А03.26.019.002
1 глаз
3 100 руб.
2 глаза
4 000 руб.
В стоимость входит:
- ОСТ-диагностика
- консультация лазерного хирурга<


