Дистрофия роговицы и операция по замене хрусталика
Абсалямов М.Ш., Зайнуллина Н.Б., Усубов Э.Л.
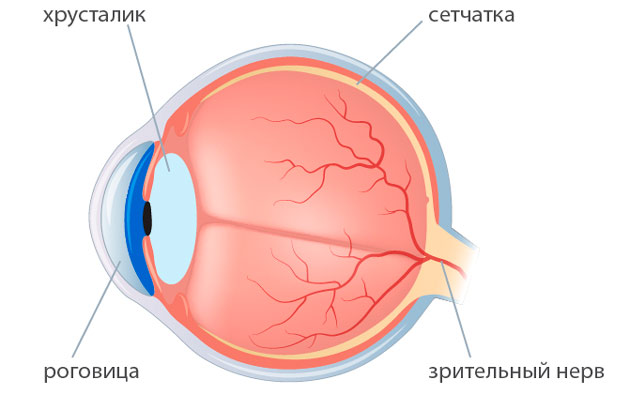
Стромальная дистрофия роговицы ? генетическое заболевание, характеризующееся двусторонним, симметричным помутнением стромы роговицы с медленно прогрессирующим течением [1]. Характеризуется отложением мукополисахаридов и липидов различной формы и размеров в виде «мозаики», разделенных темными полосами на уровне глубоких слоев стромы, при этом эпителиальный и эндотелиальный слой остаются интактными [2, 3].
Цель — определение анатомо–топографических особенностей переднего отрезка глаза и оптимальной техники экстракции катаракты у пациента с дистрофией стромы роговицы на клиническом примере.
Материал и методы. Под наблюдением находился пациент Ф., 43 лет, который поступил в отделение с жалобами на низкое зрение обоих глаз, туман, беспокоящий его несколько лет. Время от времени пациент отмечал светобоязнь и сухость в глазу. Анамнез не отягощен.
При биомикроскопическом осмотре глаза спокойные. Роговица несколько выпуклая, кольцевидное помутнение по её периферии. Эпителиальный слой роговицы ровный, зеркальный. В средних и глубоких слоях стромы, преимущественно в центральной зоне, отмечались неинтенсивные помутнения ромбовидной и полигональной формы в виде «мозаики». Эндотелиальный слой представлен одним слоем клеток гексагональной формы.
Передняя камера обоих глаз глубокая — 4,70/4,82 мм соответственно, фако–иридоденез, округлые ограниченные участки очаговой атрофии радужки с перераспределением пигмента без резкого рисунка крипт и лакун. В хрусталике преимущественно ядерное и незначительное кортикальное помутнение. На глазном дне патологических изменений не выявлено.
Острота зрения до операции — 0,2/0,2, со сферической коррекцией —3,0 диоптрии (Д) составила 0,6/0,6. Средняя преломляющая сила роговицы по данным кератотопографии — 44,12/44,82 Д, толщина роговицы в центральной зоне ? 426/421 мкм, плотность эндотелиальных клеток — 1625/1956 кл/мм?. Больному был выставлен диагноз: OU — Осложненная катаракта.
Стромальная дистрофия роговицы. Миопия слабой степени.
Факоэмульсификация катаракты с имплантацией интраокулярной линзы была выполнена на обоих глазах по схожей технике с интервалом в 1 месяц.
Результаты и обсуждение. Биомикроскопически после достижения медикаментозного мидриаза было выявлено удлинение цинновых связок в верхнем секторе (с 10 до 14 часов), на остальном протяжении связочный аппарат был без особенностей. Учитывая изменения связочного аппарата хрусталика, что не характерно для дистрофии стромы роговицы, была выбрана щадящая тактика операции: после выполнения кругового капсулорексиса для стабилизации капсулярного мешка были использованы 3 ирис-ретрактора на 3, 9 и 12 часах. Использована торсионная ультразвуковая факоэмульсификация (OZIL): мощность ультразвука ? 100 %, вакуум ? 350 мм рт. ст., высота бутыли ? 90 см. После удаления ядра и кортикальных масс в капсульный мешок было имплантировано капсульное кольцо размером 11?13 мм. Фиксация ИОЛ ACRYSOF Natural (ALCON) была внутрикапсульной.
В послеоперационном периоде оба глаза без признаков раздражения, в роговице сохранялось центральное помутнение по типу мозаики, передняя камера обоих глаз глубокая — 5,10/5,13 мм соответственно, на радужке ? участки очаговой атрофии, отмечался иридоденез. ИОЛ в капсульном мешке занимает правильное положение. На глазном дне патологических изменений не выявлено. На 1 день после операции: острота зрения — 0,9/1,0. Средняя преломляющая сила роговицы по данным кератотопографии — 44,05/44,00 Д, толщина роговицы в центральной зоне — 420/418 мкм, плотность эндотелиальных клеток — 1526/1810 Кл/мм?, ВГД — 9/8 мм. рт. ст.
В динамике через 1 год: острота зрения оставалась стабильно высокой — 0,9/1,0. Средняя преломляющая сила роговицы по данным кератотопографии и толщина роговицы в центральной зоне практически не изменились, составив 44,12/44,32 Д и 418/414 мкм соответственно.
На 6,9 % уменьшилась плотность эндотелиальных клеток роговицы по сравнению с исходными данными ? 1472/1793 кл/мм, что связано с проведением факоэмульсификации катаракты.
Выводы. При дистрофии роговицы по типу «крокодиловой шагрени» возможны изменения связочного аппарата хрусталика в виде удлинения цинновых связок и периферического кольцевидного помутнения роговицы, что не характерно для этой патологии. Проведение факоэмульсификации катаракты при наличии данных изменений должно включать применение ирисретракторов и имплантацию внутрикапсульного кольца с целью стабилизации капсульного мешка.
Источник
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
Хирургическая операция по замене хрусталика глаза — эффективная и сравнительно безопасная процедура, которая позволяет вернуть зрение при заболеваниях, угрожающих необратимой слепотой. Несмотря на сложность, такое вмешательство не требует больших временных затрат на каждом этапе лечения: от первичной диагностики и подготовки к процедуре до окончательного восстановления зрения проходит не больше 3-4 недель, и это в самых сложных случаях. Большая же часть пациентов, прошедших через имплантацию искусственного хрусталика, обрели способность видеть уже в день операции.
Показания к операции
Установка интраокулярной линзы (сокращенно — ИОЛ) необходима при заболеваниях глаз, сопровождающихся помутнением хрусталика (катаракта), утраты способности фокусировать зрения на близком расстоянии (возрастная дальнозоркость или пресбиопия), травме глаза и других патологических процессах.
К безусловным показаниям к проведению операции относятся:
- катаракта, при которой происходит возрастное помутнение хрусталика и дегенерация его тканей;
- возрастная дальнозоркость высокой степени (свыше +6 диоптрий);
- врожденная или возрастная близорукость высокой степени (свыше -6 диоптрий);
- астигматизм, при котором в основе проблемы лежит не фокусирующий световые пучки хрусталик;
- врожденное, травматическое или послеоперационное отсутствие хрусталика;
- вывих хрусталика с разрушением его тела.
Такое вмешательство может проводиться на любой стадии заболевания, в том числе при полной утрате зрения. Единственными препятствиями к осуществлению замены хрусталика могут стать инфекционное поражение глаза, обширная атрофия сетчатки и дистрофия зрительного нерва. В этом случае установка хрусталика будет нецелесообразной, так как другие структуры глаза, отвечающие за восприятие визуальной картинки, остаются нефункциональными.
Как проводится операция по замене хрусталика
Проводит операцию по замене хрусталика глаза врач — хирург-офтальмолог. Примерно за 10 дней до планируемого вмешательства он выдает пациенту направления на обследования (анализы на гепатит, ВИЧ, ИППП, флюорографию или рентген легких, обследование у кардиолога, эндокринолога, ЛОРа и терапевта), результаты которых должны быть готовы не позднее, чем за сутки до намеченного вмешательства. Также больному даются рекомендации, предусматривающие отказ от лекарств, влияющих на вязкость крови, от ношения очков и контактных линз, декоративной косметики, посещения сауны, бани и т. д.
Непосредственно перед операцией пациента переодевают в стерильное одноразовое белье и укладывают на операционный стол. Медсетсра обрабатывает операционное поле вокруг глаза для стерильности и закапывает капли-анестетики.
Хирург проводит операцию по замене хрусталика глаза в несколько этапов:
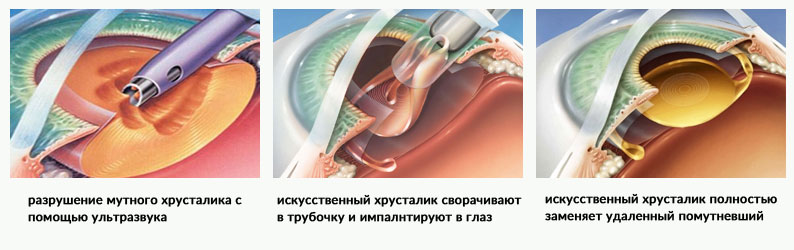
- На роговице делает небольшой надрез для введения внутрь глаза ультразвукового миниатюрного оборудования при проведении УЗ факоэмульсификации. При использовании метода фемтосекундной лазерной факоэмульсификации такое отверстие делают на лазере.
- Проводит удаление естественного хрусталика. Его разрушают ультразвуком или лазером, а затем удаляют фрагменты специальным инструментом.
- Полирует заднюю стенку капсулы хрусталика ультразвуковым наконечником.
- Внутрь глаза вводит свернутую интраокулярную линзу, подводит ее в подготовленную капсулу, дает расправиться, при необходимости корректирует положение.
- Извлекает из глаза инструмент. Швы при таком вмешательстве не накладываются.
После окончания процедуры пациент отдыхает в течение 1-2 часов. После этого врач даст ему рекомендации, что можно делать, а от чего стоит воздержаться в раннем и позднем послеоперационном периоде, также назначит встречу для контрольного осмотра. После этого прооперированный может самостоятельно покинуть клинику и вернуться домой.
Длительность процедуры
Продолжаться операция по замене хрусталика глаза выполняемая опытным хирургом может от 6 минут до 30-40 минут. Ее длительность зависит как от тяжести заболевания, состояния глаза и особенного от состояния связочного аппарата на котором держится природный естественный хрусталик. Эти факторы могут осложнить выполнение операции и возможно потребуется дополнительное время. Также продолжительность зависит и от используемого метода удаления естественной линзы и замены ее на интраокулярную.
Традиционная классическая ультразвуковая факоэмульсификация занимает у врача от 5 до 40 минут. Наиболее продолжительными считаются устаревающие методы «ручного» удаления хрусталика, подготовки капсулы и установки интраокулярной линзы с помощью микрохирургического инструмента. При сложных вывихах и подвывихах хрусталика, вмешательство может продолжаться больше часа.
Удаление катаракты с помощью факоэмульсификации с фемтосекундным лазерным сопровождением длиться немного дольше. Так в процесс операции добавляется отдельный лазерный этап. Лазер разрушает природный хрусталик и выполняет необходимые разрезы. Зато второй этап в этом случае, факоэмульсификация – окончательное разрушения хрусталика и имплантация искусственной линзы длиться значительно меньше. Так как хрусталик уже разделен на фрагменты, выполнены все необходимые разрезы и доступы, что облегчает и сокращает работу для хирурга, повышает эффективность и безопасность вмешательства.
Восстановительный период
От правильности проведения послеоперационной реабилитации будет зависеть, как пройдет приживление искусственного хрусталика. На раннем этапе важно уберечь глаз от проникновения инфекций. Для этого в течение 5-7 дней запрещается:
- мыть голову;
- умывать лицо привычным способом;
- дотрагиваться до век голыми руками, не обработанными предварительно антисептиками;
- выходить на улицу без изолирующей повязки на глаз.
В дополнение к этому необходимо ежедневно в течение 10 дней закапывать под веко капли с антисептиком и тщательно следить за гигиеной глаз.
В период с первого по 20 день реабилитации важно избегать любых явлений, способных спровоцировать приток крови к лицу, в особенности к прооперированному глазу. К ним относятся:
- наклоны вперед;
- посещения бани и сауны;
- подъем тяжестей свыше 3 кг;
- гимнастика и другие виды спортивных нагрузок.
Чтобы случайно не травмировать прооперированный глаз, желательно в первую неделю спать на боку со здоровым глазом. Если же вмешательство было двухсторонним, рекомендуется спать на спине. Продолжительность сна должна составлять не менее 8 часов в сутки, а длительность непрерывной работы с активным вовлечением зрения — не больше получаса.
Не стоит упускать из внимания и питание, которое поможет быстрее восстановиться после операции. Офтальмологи утверждают, что она угнетает иммунитет, и потому риск инфекционных и воспалительных осложнений остается высоким до 3 месяцев. Чтобы избежать их, рекомендуется включить в рацион больше свежих овощей и фруктов, в которых содержатся витамины и микроэлементы. Дополнительно можно принимать витаминные комплексы, которые порекомендует врач, или натуральные стимуляторы иммунитета, например, элеутерококк. От алкоголя, жирной и острой пищи, газированных напитков и энергетиков стоит отказаться как минимум на 3-4 месяца.
Источник


