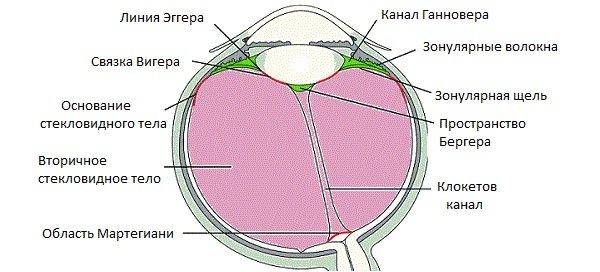
Дистрофия радужки глаза лечение
Одной из наиболее серьезных и опасных патологий зрительной системы является атрофия радужной оболочки глаза. Офтальмологами это заболевание называется эссенциальной мезодермальной прогрессирующей дистрофией радужки. О том, что представляет данный недуг и как он лечится, мы и расскажем в данной статье.
Развитию атрофии радужки, как правило, ничего не предшествует. Говоря простым языком, болезнь может возникнуть из ниоткуда. Прогрессировать она начинает без каких-либо симптомов и признаков воспаления, а потому большинство людей не догадывается о том, что в строении их глазного яблока происходят какие-либо изменения. До проявления начальных признаков заболевания больной способен лишь заметить неприятные ощущения в глазах или головные боли.
Кроме того, даже при наличии ярко-выраженных изменений роговицы, острота зрения продолжает оставаться высокой. В большинстве случаев именно это и является основной причиной, по которой многие пациенты не торопятся обращаться к врачу-офтальмологу.
Первые заметные симптомы
Долгое время атрофия радужки глаза протекает незаметно для больного, симптомы болезни все же дают о себе знать, но спустя определенное время. Первое, на что стоит обратить внимание — это изменение естественного цвета радужки и деформация зрачка. При проведении биомикроскопического исследования на данном этапе специалисты уже могут обнаружить усиление сосудистой сетки лимбального рисунка, увеличение венозных стволов и петехиальных кровоизлияний, которые, по своей природе, хоть и являются незначительными, но провоцируют появление специфических точек — петехий. Кроме того, на задней поверхности роговицы могут появляться небольшие по размеру пигментированные отложения сероватого цвета. Нарушается проницаемость роговичного эндотелия — пласта клеток, покрывающих собой кровеносные сосуды, а мышцы глаза утрачивают первоначальную форму.
В дальнейшем начинает снижаться чувствительность роговицы, а изменения окраски радужки становятся более заметными. В некоторых случаях цвет меняется по направлению от лимба к зрачку. Это свидетельствует о поражении стромы радужки. Следующим этапом развития болезни является переход изменений на задний слой радужной оболочки. Зрачок принимает сначала грушевидную форму, а затем становится похож на эллипс. Вместе с этим происходит выворот заднего пигментного листа, который иногда принимают за новообразование. В той области, в сторону которой становится «перетянут» зрачок, врач-офтальмолог может обнаружить образование синехий — сращение тканей, находящихся вблизи друг от друга. В некоторых случаях это может быть и локальный фиброз — разрастание соединительных тканей, который зачастую довольно сложно отличить от опухоли.
Одним из последних этапов проявления симптомов становится обнажение сосудов радужки. Если ее атрофия не была выявлена на более ранних стадиях, то к этому моменту радужная оболочка глаза уже может иметь множество отверстий, пускай и незаметных человеку. В самых крайний случаях при поздней диагностике она может быть настолько изменена, что визуально напоминает узкую кайму, проходящую вдоль зрачка. На этой стадии начинаются и проблемы со зрением, самой распространенной среди которых является диплопия, проще говоря, раздвоение изображения. Основная опасность атрофии заключается в том, что она нередко провоцирует развитие глаукомы, которая может быть как открытоугольной, так и закрытоугольной.
По мнению врачей-офтальмологов, вторая форма наиболее опасна, так она влечет за собой стремительное снижение зрения и гораздо хуже поддается медикаментозному лечению.
Почему возникает атрофия радужки глаза?
Говорить о причинах, по которым возникает атрофия радужки глаза довольно сложно. Патогенез данной болезни до конца не изучен специалистами. Основные предположения заключаются в нарушении развития мезодермы, окружающей собой глазное яблоко. Немаловажную роль играет и наследственный фактор. Если в роду, диагноз «атрофия радужной оболочки» имел место быть, то вполне вероятно, что заболевание даст о себе знать снова, возможно даже спустя несколько поколений. Кроме того, по мнению исследователей данной патологии, в группу риска входят люди:
- страдающие нейротрофическими нарушениями;
- предрасположенные к аллергическим реакциям;
- склонные к нарушению белкового обмена.
Помимо этого, некоторые специалисты считают, что немаловажную роль в развитии заболевания играет склероз, а также перерождение сосудов радужки. Другие же специалисты считают, что поражение сосудистой области является не причиной болезни, а ее следствием.
Кто больше подвержен атрофии радужки?
Чаще других атрофии радужной оболочки глаза подвержены женщины. Причем, патология не относится к категории возрастных, как, например, катаракта или глаукома. Довольно часто она обнаруживается при обследовании женщин, возраст которых не превышает 30-35 лет. Также специалистами было замечено, что поражение зрительных органов может возникать у нескольких членов семьи одновременно.
Кроме того, исследования ученых позволили выявить случаи развития атрофии радужки по принципу антиципации. Проще говоря, если болезнь носит наследственный характер, то у представителей каждого последующего поколения заболевание будет проявляться в более раннем возрасте. Например, есть бабушке диагноз был поставлен в 45 лет, ее дочери — в 25, то у внука или внучки атрофия может начать развиваться еще в дошкольном возрасте.
Почему параллельно развивается глаукома?
Как мы уже писали ранее, атрофия глаза зачастую приводит к развитию глаукомы — опасного офтальмологического заболевания, заключающегося в повышении внутриглазного давления и являющегося одной из основных причин полной слепоты. Почему же на фоне атрофии радужной оболочки возникает данная патология? Врачи-офтальмологи объясняют эту закономерность следующим образом — образование синехий и разрастание фиброзной ткани провоцируют собой затруднение оттока внутриглазной жидкости. Давление внутри глаза начинает повышаться тогда, когда фиброзная ткань закрывает собой радужку наполовину.
Кроме того, помимо нарушения оттока внутриглазной жидкости происходит и уменьшение ее последующего выделения. Специалисты объясняют это дистрофическими процессами, происходящими в цилиарном теле — части сосудистой оболочки глазного яблока, обеспечивающий нормальную работу хрусталика и процессов аккомодации.
Методы консервативного лечения
Одним из наиболее важным шагов в лечении атрофии радужной оболочки является снижение внутриглазного давления. В таких случаях врачи-офтальмологи назначают пациентам антиглаукоматозные лекарственные препараты, способствующие ускорению оттока внутриглазной жидкости. Для достижения большего эффекта также могут назначаться препараты, которые нормализуют обмен веществ и улучшают микроциркуляцию в тканях глазного яблока. Подбор медикаментов — не самая легкая задача, так как перед этим специалисту необходимо будет провести тщательный осмотр пациента, а также учесть множество факторов, включая наличие хронических заболеваний. Назначенные лечащим врачом препараты необходимо использовать в четком соответствии с инструкцией и ни в коем случае не прекращать прием преждевременно.
Чаще всего офтальмологами назначаются следующие лекарственные средства, способствующие ускорению оттока внутриглазной жидкости:
- Пилокарпин;
- Латанопрост;
- Глаукон;
- Эпифрин;
- Траватан.
Кроме того, сегодня существуют и комбинированные препараты, в состав которых входит одновременно несколько компонентов, имеющих различное действие. Благодаря их свойствам возможно заменить два и даже три лекарственных средства одним, что не только удобно в использовании, но и весьма выгодно для пациента в финансовом плане. Это такие препараты, как:
- Фотил;
- Азарга;

- Косопт;
- Проксофелин;
- Нормаглуон.
В зависимости от степени развития патологии врачом-офтальмологом могут быть назначены и другие средства, но все это решается индивидуально и только после тщательно проведенного обследования и сбора анамнеза конкретного пациента.
В каких случаях необходима операция?
Если атрофия радужки сопровождается глаукомой, то возможно и оперативное вмешательство. Основным показанием для него является параллельное развитие с атрофией открытоугольной формы глаукомы, которая плохо поддается консервативному лечению. Если же у пациента была выявлена закрытоугольная форма, то операция может быть проведена только в том случае, если повышение внутриглазного давления не удается нормализовать с помощью применения лекарственных препаратов.
Виды оперативных вмешательств
Как правило, при атрофии оперативное лечение направлено, в первую очередь, на нормализацию оттока внутриглазной жидкости.
Такие операции могут проводиться как с помощью микрохирургического вмешательства, так и с помощью лазерной коррекции зрения. Последний вариант ввиду своей малоинвазивности и короткого реабилитационного периода является наиболее предпочтительным для большинства пациентов. Если пациенту был поставлен диагноз «атрофия радужки», то наиболее эффективным способом решения проблемы является проведение фистулизирующих операций, во время которых офтальмохирургам удается сформировать новый путь оттока жидкости, не повредив при этом мышцы больного глаза. В том случае, если у пациента большой хрусталик, или кроме атрофии радужки развилась катаракта, как нередко бывает у пожилых пациентов, то врачом может быть рекомендовано проведение факоэмульсификации — процедуры, при которой воздействие на радужную оболочку глаза оказывается методом ультразвука.
Источник
Офтальмология
Амбулаторное лечение
Лимфотропная терапия
Диагностические исследования

Дистрофия радужки (Прогрессирующая эссенциальная мезодермальная дистрофия радужки) обычно начинается без предшествующих симптомов и без признаков воспаления. Только немногие больные до появления начальных признаков болезни отмечают неприятные ощущения в глазу или сильные головные боли.
Первыми внешне заметными симптомами дистрофии радужки являются изменение радужки в цвете и деформация зрачка. Однако при биомикроскопическом исследовании уже на этой стадии болезни обнаруживают усиление сосудистого рисунка лимба, увеличение калибра венозных стволов и ампулообразное расширение венозного колена капиллярных петель, петехиальные кровоизлияния. На задней поверхности роговицы появляются мелкие сероватые или слабо пигментированные отложения. Повышается проницаемость эндотелия роговицы, что приводит к отеку ее даже при нормальном или слегка увеличенном внутриглазном давлении. Чувствительность роговицы снижается. Изменение радужки в цвете проявляется сначала чаще в более светлом зрачковом поясе, а затем в более темном цилиарном. Иногда изменения в цвете происходят радиально от лимба к зрачку. Они обусловлены поражением стромы радужки.
В дальнейшем процесс переходит на задний, эктодермальный слой. Зрачок подтягивается в одну сторону, приобретая грушевидную, а затем эллипсовидную форму. Происходит выворот заднего пигментного листка, иногда имитирующий новообразование. В зоне, куда подтянут зрачок, обнаруживают периферические передние синехии, иногда локальный фиброз, который порой трудно отличить от опухоли. С противоположной стороны от сместившегося зрачка образуются сквозные отверстия, обнажаются сосуды радужки. При далеко зашедшем процессе радужка может быть испещрена многочисленными отверстиями, а иногда изменяется так, что от нее остается узкая кайма вдоль зрачкового края. При наличии нескольких отверстий в радужке может возникнуть монокулярная диплопия.
Появление периферических синехии и разрастание фиброзной ткани в углу передней камеры на стороне дефектов радужки приводит к затруднению оттока внутриглазной жидкости. По данным некоторых авторов внутриглазное давление начинает повышаться после того, как угол закрывается примерно наполовину. Наряду с нарушением оттока выявляют уменьшение продукции внутриглазной жидкости. Во многом это обусловлено дистрофическими процессами в цилиарном теле. В далеко зашедшей стадии болезни отростки цилиарного тела укорочены, деформированы, местами склеены и фиброзно перерождены. Иногда отмечают помутнение хрусталика.
Несмотря на выраженные изменения в переднем отделе глаза при дистрофии радужки, острота зрения до повышения офтальмотонуса часто остается высокой. Развивающаяся вторичная глаукома может протекать по типу открыто- и закрытоугольной. Большинство авторов отмечают более тяжелое течение и угасание зрительных функций в ранние сроки при закрытоугольной глаукоме. Она хуже поддается и медикаментозному лечению.
Процесс, как правило, односторонний, но описаны и двусторонние, асимметричные поражения. Имеются наблюдения, указывающие на возможность сочетания данного заболевания с аномалиями развития челюстей, зубов, различными дефектами развития костей и мышц.
Болеют чаще всего лица молодого возраста, главным образом 20-30 лет. Женщины заболевают значительно чаще. Возможно поражение глаз у нескольких членов семьи и в ряде поколений. Описана эссенциальная мезодермальная прогрессирующая дистрофия радужки у дедушки, отца и сына. У дедушки эта болезнь проявилась в 50 лет, у отца — в 27, у сына — в 4 года, т. е. по принципу антиципации, когда патология в каждом последующем поколении проявляется раньше, чем в предыдущем. Эти наблюдения позволяют признать роль наследственного фактора в развитии этого заболевания.
Этиопатогенез окончательно не выяснен. Придают значение нарушению развития мезодермы переднего отдела глазного яблока — мезодермальному дисгенезу, а также наследственной неполноценности трофической иннервации радужки, нейротрофическим нарушениям в организме, аллергическим реакциям, нарушению белкового обмена. Некоторые авторы причиной болезни считают склероз, гиалиновое перерождение сосудов радужки и нарушение трофики ее. Другие ученые полагают, что поражение сосудов радужки является не причиной, а следствием заболевания.
Kopoвeнкoв P. И.
Источник