Дистрофии сетчатки при миопии
Многие считают, что близорукость — это не болезнь, а несовершенство оптической системы. Этого же мнения придерживаются и некоторые специалисты. Однако миопия иногда способна привести к слепоте. Рассмотрим возможные осложнения этой патологии. Узнаем, из-за чего они возникают и как их предотвратить.
Что такое близорукость?

В офтальмологии эта патология называется миопией, которую можно определить как неспособность оптических сред глазного яблока правильно преломлять световые лучи.
При близорукости они оказываются перед сетчаткой — внутренней оболочкой глаза, в центральной точке которой должно формироваться изображение. Из-за этого человек хорошо видит вблизи, но имеет плохое зрение вдаль. Слово «вдаль» в данном случае является условным. При тяжелой форме миопии больной не может отчетливо видеть дальше 10 см, то есть даже лица своего собеседника.
Причины близорукости
Из-за чего развивается этот дефект рефракции? Есть три основные причины и множество располагающих факторов, приводящих к развитию такой офтальмопатологии. Основными виновниками ее возникновения являются:
- Наследственность. У людей с генетической предрасположенностью к близорукости с детства глазные яблоки формируются неправильно. Они слишком быстро растут. В результате этого точка, на которую падают лучи после преломления, оказывается перед сетчаткой. У близоруких с высокой степенью аномалии рефракции диаметр глаза может составлять 30 мм при норме — 23-24 мм.
- Искривление оптических сред преломляющей системы — хрусталика и/или роговицы. Это может произойти при кератоконусе, в результате травмы, склероза хрусталика, его вывиха или подвывиха, а в молодом возрасте — из-за спазма аккомодации, если он не лечится.
- Отсутствие гигиены зрения. Сегодня мы много времени проводим перед мониторами компьютеров. Нагрузка на глаза очень большая. Если не давать им отдыха, не делать специальные упражнения для расслабления глазных мышц, риск возникновения миопии повышается.

Спровоцировать развитие близорукости могут самые различные факторы, особенно при имеющейся наследственной предрасположенности к заболеванию. В числе этих косвенных причин:
- нехватка некоторых витаминов и микроэлементов;
- черепно-мозговые травмы;
- тяжелые роды;
- отравления, в том числе алкоголем;
- гормональные сбои;
- инфекционные глазные болезни;
- ношение неправильно подобранных очков и контактных линз;
- косоглазие;
- астигматизм.
Все эти факторы могут привести и к прогрессированию дефекта рефракции, а это уже — осложненная близорукость.
О возможных осложнениях данного заболевания расскажем позже. Узнаем, что происходит с глазным яблоком при миопии.
Патологические процессы в глазу при миопии
У близорукого человека глаза по диаметру больше, чем у здорового. Точные причины аномального роста глазных яблок неизвестны. Обычно он объясняется генетическим фактором. Какие изменения происходят внутри глаз при развитии миопии? Под микроскопом, офтальмоскопом или другим увеличивающим медицинским прибором врач-офтальмолог может обнаружить:
- Миопический конус — образование, напоминающее серп с четкими очертаниями. Локализуется в области диска зрительного нерва. Образуется вследствие растяжения склеральной оболочки. При таких изменениях могут начаться атрофические процессы, которые необратимы. У некоторых пациентов наблюдается истончение сосудистой оболочки, дистрофия внутренней структур глаза и другие осложнения.
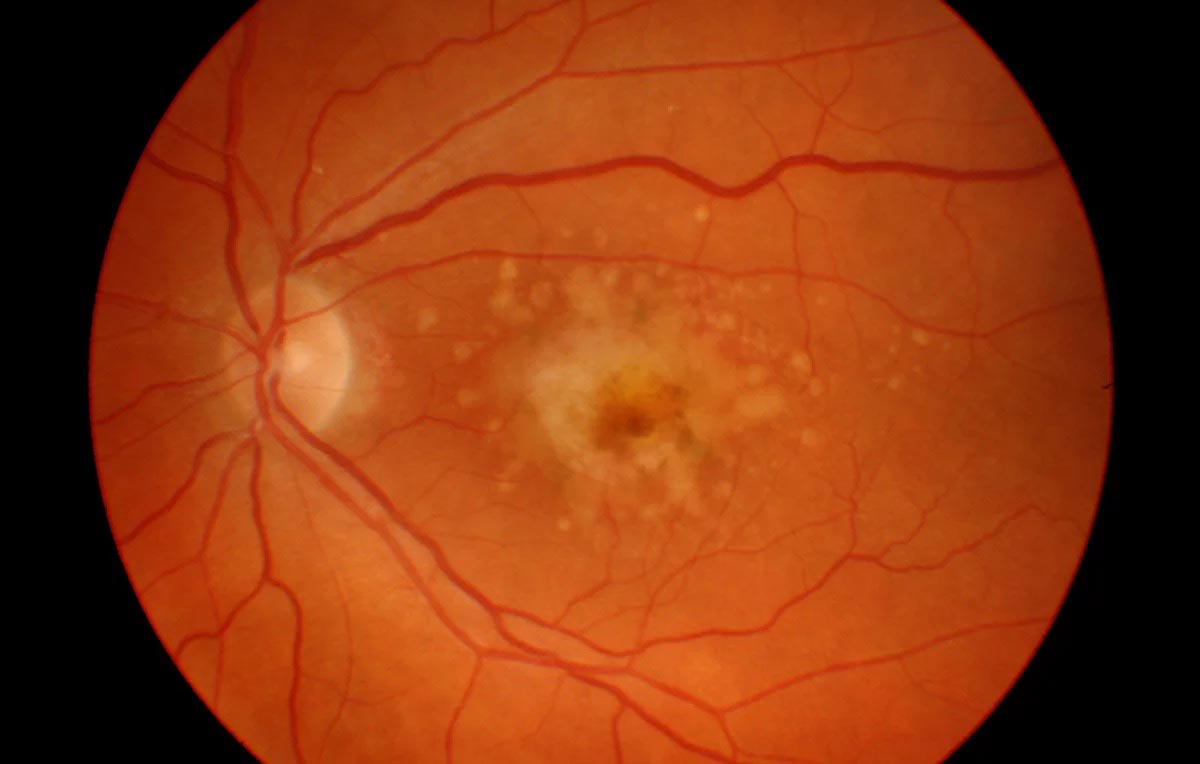
- Макулопатия — формирование трещин желтоватого цвета в глубоких слоях сетчатки. Этот процесс сопровождается геморрагиями — кровоизлияниями. При подобных патологических изменениях происходит повреждение макулы (желтого пятна) — центральной области сетчатой оболочки. Тяжелое протекание близорукости может стать причиной хориоидальной неоваскуляризации — прорастания сосудов в сетчатку. Зрение из-за этого ухудшается еще больше.
- Хориоретинопатия — патология, при которой поражается центральная область глазного дна, что впоследствии может привести к отслоению внутренней оболочки.
Не всегда такие осложнения при близорукости сопровождаются характерными признаками. В этом и заключается их опасность. При этом перечисленные патологические процессы — это не все последствия миопии. Такие изменения в глазном яблоке зачастую становятся причинами развития других опасных офтальмопатологий, которые нередко приводят к необратимой потере зрения.
Какие бывают осложнения при близорукости?
Миопия может закончиться полной слепотой. Происходит это не напрямую из-за этого дефекта зрения, то есть постепенного снижения зрения вдаль, а в результате развития других патологий, причиной которых является близорукость. В числе этих опасных заболеваний:
- катаракта;
- отслоение сетчатки;
- дистрофия сетчатой оболочки;
- пятно Фукса.

Есть и менее тяжелые, но серьезные глазные болезни, возникающие как осложнения близорукости, — косоглазие, амблиопия и пр. Рассмотрим их подробнее, узнаем, как можно вовремя обнаружить и предотвратить эти заболевания.
Катаракта как возможное осложнение близорукости
При миопии нарушается обмен веществ в глазном яблоке. Из-за этого может пострадать хрусталик. Ухудшаются его оптические свойства, что происходит в результате его помутнения. Он оказывается неспособным правильно преломлять световые лучи. При тяжелой форме катаракты он полностью утрачивает эту способность. Проявляется это заболевание в следующих симптомах:
- затуманенность зрения;
- мидриаз;
- пятна белого цвета в области зрачка;
- диплопия;
- снижение зрения, которое не получается скорректировать линзами;
- повышенная светочувствительность глаз;
- нарушение цветовосприятия.
Катаракта может созревать достаточно долго. Первые ее стадии протекают практически бессимптомно, что осложняет лечение. При полном помутнении хрусталика человек слепнет.
Как лечится катаракта и могут ли быть осложнения?
Единственный способ полностью избавиться от этого заболевания и вернуть человеку зрение — удалить помутневший хрусталик и заменить его на интраокулярную линзу (ИОЛ). Операции подобного типа проводятся сегодня с помощью лазерного или ультразвукового оборудования. Хирург закапывает в глаз пациенту анестезирующие капли, делает разрез на глазном яблоке и лазером/ультразвуком превращает прозрачное тело в эмульсию. После этого она выводится из глаза, а вместо удаленного хрусталика устанавливается ИОЛ. Подобные линзы практически не отличаются от обычной контактной оптики. Изготавливают их преимущественно из гидрогелевых материалов. При лечении катаракты решается проблема и с близорукостью. Пациенту устанавливают ИОЛ с соответствующей оптической силой. Некоторые модели оснащаются даже ультрафиолетовыми фильтрами.

Такие операции безболезненные. Проводятся они в амбулаторных условиях. Оперируется только один глаз. Второй хрусталик удаляется не ранее чем через полгода. Необходимо, чтобы пациент полностью восстановился.
Бывают ли осложнения после лечения катаракты? Самое распространенное из них — это вторичное помутнение. Возникает оно в тех случаях, когда в капсуле, в которой был хрусталик, остаются ткани. Они начинают разрастаться и вызывают вторичное развитие катаракты. Поэтому назначается повторная операция.
Данная патология чаще всего выявляется у людей старше 60 лет. В пожилом возрасте замедляются обменные процессы. При миопии нарушается обмен веществ в глазном яблоке. Из-за этого повышается риск возникновения этого осложнения. Чтобы предотвратить его, следует:
- чаще бывать у офтальмолога;
- принимать витамины, в том числе в каплях;
- правильно питаться;
- отказаться от вредных привычек.
Отслоение сетчатки при миопии
Это очень опасный патологический процесс. При близорукости возникает он достаточно часто.
Происходит это по следующим причинам:
- аномальный рост глазного яблока сопровождается увеличением в размере всех его структур, кроме сетчатки;
- сетчатая оболочка растягивается и находится в постоянном натяжении;
- это приводит к ее истончению;
- происходит разрыв внутренней оболочки глаза и ее отслойка.
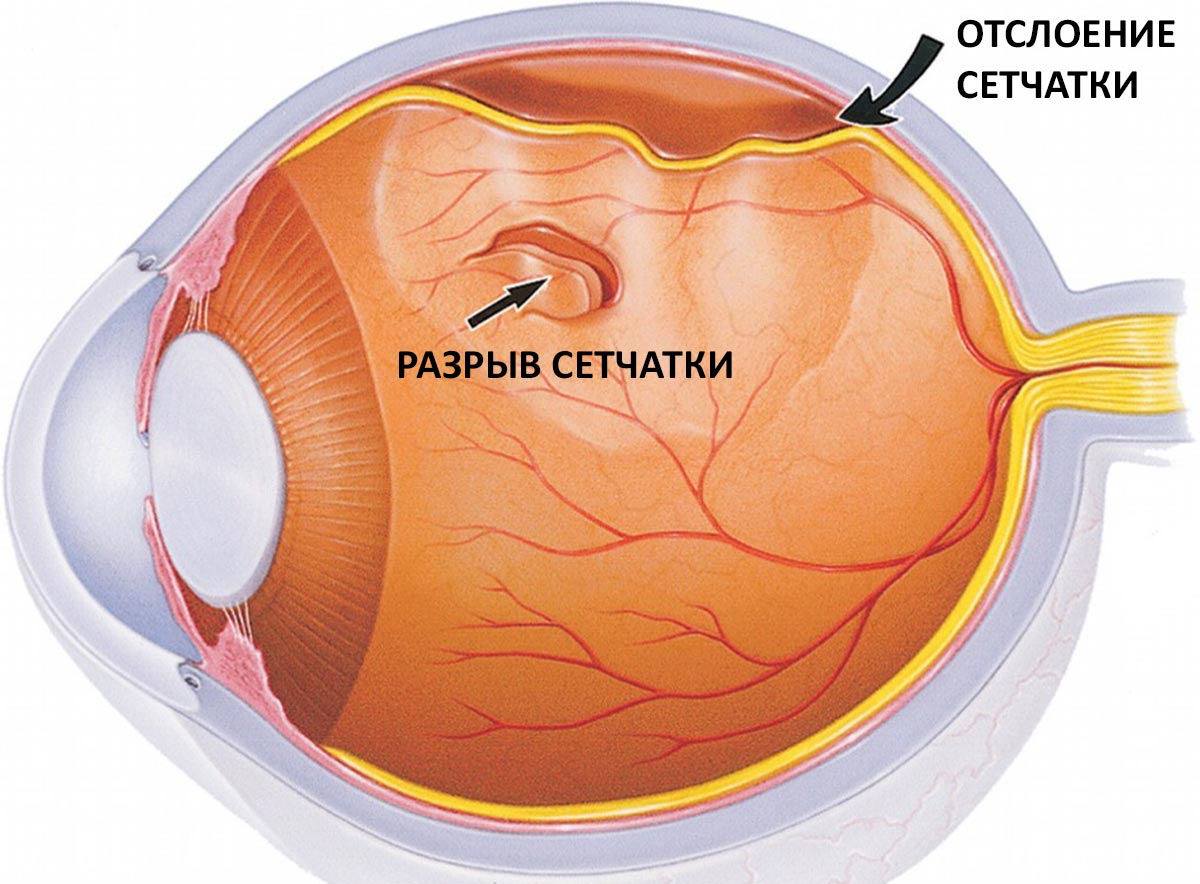
Особенно высока вероятность такого исхода при высокой степени миопии. Спровоцировать разрыв и отслоение сетчатки могут:
- травмы глаз или головы;
- повышение внутриглазного, внутричерепного или артериального давления;
- тяжелая физическая нагрузка;
- стрессовая ситуация;
- родоразрешение;
- нарушение кровообращения;
- инфекционное офтальмологическое заболевание.
Иными словами, факторов, которые могут привести к отслойке сетчатой оболочки, очень много. Данное заболевание является одним из самых опасных глазных недугов. Если вовремя не принять меры, человек ослепнет.
Что происходит с глазом при отслойке внутренней оболочки? Под сетчатку проникает внутриглазная жидкость. Это способствует еще большему отслоению, что может привести к началу дистрофических изменений. Сопровождается отслойка следующими симптомами:
- фотопсией — вспышками перед глазами;
- плавающими в поле зрения пятнами;
- искажением очертаний предметов, или метаморфопсией;
- пеленой перед глазами.
При отслойке сетчатки у больного нередко зрение ухудшается к вечеру, а утром частично и временно восстанавливается. За ночь жидкость, попавшая под отслоившуюся оболочку, рассасывается. Благодаря этому и происходит незначительное улучшение состояния.
Как лечить отслоение сетчатки?
Лечение проводится с помощью лазерной коагуляции, в ходе которой хирург лазером припаивает сетчатку на место. Существуют и другие методики — баллонирование и пломбирование. Выбор метода определяется медицинскими показаниями. Главное — провести операцию вовремя. Не всегда удается вернуть человеку все утраченные зрительные функции.

При высокой степени миопии отслоение сетчатки — одно из самых частых осложнений. Поэтому рекомендуется ограничить себя в тяжелых физических нагрузках, носить очки или линзы для коррекции, не реже одного раза в год посещать офтальмолога. Беременные женщины с близорукостью должны наблюдаться у окулиста намного чаще. Сегодня миопия и отслоение сетчатки не являются приговором. Лазерная коагуляция назначается пациенткам даже во время вынашивания плода.
Дистрофия сетчатки при миопии
Дистрофия сопровождается нарушением межклеточного обмена, отмиранием тканей. Дегенеративные процессы во внутренней оболочке происходят по разным причинам. Одна из них — прогрессирующая близорукость. Опасность дистрофии в том, что ее невозможно вылечить и обратить вспять. Есть лишь возможность остановить патологический процесс и предотвратить дальнейшее ухудшение зрения. Утраченные зрительные функции вернуть уже не получится.
Как проявляется эта патология? Собственно, дистрофия сетчатки — это целая группа глазных болезней, для каждой из которых характерны те или иные признаки. Перечислим общие симптомы для всех дегенеративных заболеваний, затрагивающих внутреннюю оболочку глаза:
- снижение остроты зрения;
- сужение обзора;
- искажение изображения, словно смотришь сквозь воду;
- ухудшение сумеречного зрения;
- нарушение цветоощущения;
- «мушки» в глазах;
- метаморфопсия;
- невозможность определить, покоится объект или движется;
- появление скотом — плавающих пятен, теней, точек в поле зрения.
Как это бывает при многих опасных недугах, первые стадии дистрофии могут протекать бессимптомно. Из-за этого некоторые люди становятся инвалидами по зрению. При близорукости наблюдаться у врача нужно чаще, чем здоровые люди. Во время появления первых симптомов ухудшения зрительных функций следует незамедлительно записаться на прием к окулисту и пройти обследование.
Лечится дегенерация сетчатки с помощью различных методов:
- лекарственной терапии;
- физиопроцедур;
- лазерной операции;
- хирургического вмешательства.
Пятно Фукса — что это такое?
Этот необычный симптом возникает обычно при дегенеративных процессах в сетчатке. Черное пятно Фукса образуется в месте фиброзных и геморрагических очагов. Его появление свидетельствует о тяжелом протекании болезни. При выявлении этого признака, как правило, делается неблагоприятный прогноз. Вероятнее всего, центральное зрение будет ухудшаться еще сильнее.
Пятно Фукса представляет собой пигментный очаг, который образуется в самом центре макулы. Появляется оно почти всегда после кровоизлияния в желтом пятне при тяжелой степени близорукости. В сетчатке возникает новая специфическая мембрана. Внутрь оболочки начинают прорастать кровеносные сосуды, имеющие разрывы.
Симптомы пятна Фукса:
- появление искаженных линий;
- черные пятна в поле зрения;
- ухудшается центральное зрение, падает его острота.
Патологические процессы в макуле могут развиваться на протяжении нескольких лет. При этом они никак не проявляются. Иногда болезнь прогрессирует стремительно. В таких случаях зрение снижается быстро.
Лечится это заболевание с помощью лазерной терапии. Избавиться от пятна Фукса удается далеко не всегда. Некоторые пациенты теряют центральное зрение навсегда. Боковое при этом сохраняется. Даже после успешной операции пациент должен минимум дважды в год наблюдаться у офтальмолога.
Что такое осложненная близорукость?
Итак, мы рассмотрели основные осложнения миопии, которые могут привести к значительному или полному ухудшению зрения. Что же понимается под термином «осложненная близорукость»? Следует включить в это понятие несколько определений:
- Сильная степень миопии. Всего выделяется три стадии этой патологии — легкая, средняя, высокая. Последняя характеризуется отклонением в 6 и более диоптрий. Однако у некоторых больных зрение ухудшается до −25D. Это уже тяжелая форма заболевания. Такие пациенты плохо видят все, что удалено от них на 10 см.
- Прогрессирующая близорукость — это ухудшение зрения на 1 диоптрию в год. При лечении такой формы миопии важно установить причину ее прогрессирования. Спровоцировать развитие этого патологического процесса могут самые разные факторы — травма, нехватка витаминов, роды, инфекционное глазное заболевание и т.д.
- Осложнения. Речь идет о последствиях миопии, которые были описаны выше.
Осложненная близорукость требует особого подхода при подборе метода лечения и средств коррекции.
Это еще не все проблемы, которые могут возникнуть при миопии. После 40 лет у всех людей начинаются возрастные изменения зрения, появляются первые симптомы пресбиопии — «возрастной дальнозоркости». При наличии двух дефектов рефракции усложняется процесс подбора средств коррекции.
Иными словами, нужно сделать максимум, чтобы предотвратить осложнения. Специфической профилактики всех перечисленных недугов не разработано. Но способ избежать тяжелых последствий близорукости все же есть.
Как не допустить осложнений?
Близорукость — это зачастую наследственное заболевание, поэтому предотвратить ее возникновение получается довольно редко. Однако меры профилактики при этом дефекте рефракции принимать нужно, иначе может начаться его прогрессирование и другие неприятные последствия. При наличии миопии следует придерживаться ряда правил:
- не пренебрегайте средствами коррекции;
- используйте только оптику, подобранную врачом;
- старайтесь правильно питаться, принимайте витамины для глаз;
- не запускайте глазные болезни;
- осторожнее выполняйте работу, связанную с поднятием тяжестей;
- ежедневно делайте зарядку для расслабления глазных мышц (комплекс упражнений должен подобрать врач);
- периодически посещайте окулиста, не игнорируйте офтальмологические симптомы.

Близорукость является самым распространенным дефектом рефракции. Многие знают, что при миопии нужно носить очки или контактные линзы. Однако не все понимают, что осложнения при этой патологии могут стать причиной инвалидности. Берегите свое зрение.
Источник
Дата публикации 1 апреля 2019 г.Обновлено 19 июля 2019 г.
Определение болезни. Причины заболевания
Периферическая дистрофия сетчатки — это патологический процесс, протекающий на периферии глазного дна, в который вовлечены сетчатка глаза, его сосудистая оболочка, а иногда и стекловидное тело. Опасность этого заболевания состоит в высоком риске возникновения отслойки сетчатки.
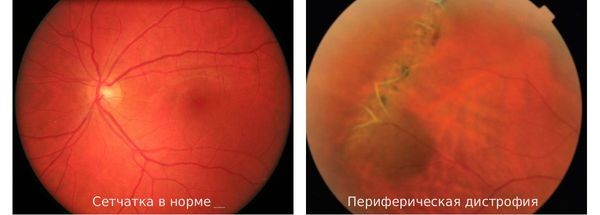
Причины возникновения периферической дистрофии сетчатки различны. Основная — нарушение гемодинамики (кровообращения) глаза. Так, в связи с растяжением оболочки глазного дна и снижением гемодинамики в области периферии сетчатки у людей с миопией (близорукостью) риск возникновения периферической дистрофии больше, чем у остальных. Это приводит к обменным нарушениям и возникновению дистрофий.
По данным исследований последних лет, нарушения гемодинамики сетчатки с одинаковой частотой встречаются и у лиц с миопией, и у людей с нормальной рефракцией, т. е. тех, кто способен чётко различать отдалённые предметы.
Зрительные перегрузки, физические упражнения, стрессы и другие провоцирующие факторы (например, потужной период в родах) могут привести к дальнейшему истончению сетчатки в уже существующих местах дистрофий и затем к самому грозному осложнению — регматогенной отслойке сетчатки.
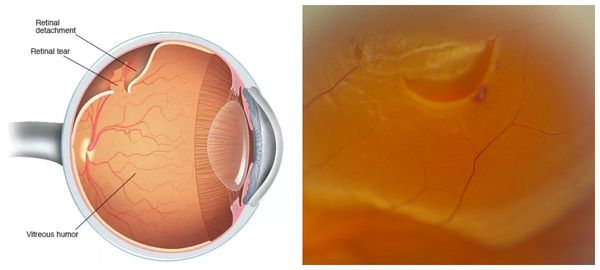
Другими причинами, создающими условия для возникновения периферической дистрофии сетчатки, являются:
- наследственность;
- сосудистые соматические заболевания (гипертоническая болезнь, сахарный диабет, атеросклероз);
- перенесённые черепно-мозговые травмы и травма глаза;
- различные интоксикации и инфекционные заболевания;
- иммунологические нарушения.[1][2][3][5][8][10][11][13][15][18][19][26]
Во время беременности на фоне гормональной перестройки происходят различные офтальмологические изменения, которые при наличии близорукости также могут в разной степени повлиять на её прогрессирование и появление периферической дистрофии сетчатки:
- отёк и минимальное утолщение роговицы, изменение её чувствительности;
- снижение внутриглазного давления (возникает во второй половине беременности, но через два месяца после родов нормализуется);
- снижение акустической плотности склеры (к третьему триместру);
- снижение плотности оболочек глаза с одновременным повышением внутриглазного давления до 22.5 ± 0.13 мм (при тяжёлой осложнённой миопии больее 20 диоптрий);
- изменение гемодинамики глаза как поверхностных микрокапилляров, так и более крупных сосудов;
- лёгкий и незначительный спазм артериол конъюнктивы глазного яблока.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы периферической дистрофии сетчатки
Периферическая дистрофия сетчатки является скрытой угрозой здоровью глаз. Её большая опасность состоит в практически полном отсутствии симптомов.
Зачастую человек замечает снижение зрения и может пожаловаться на чёрную пелену перед глазом только тогда, когда отслойка сетчатки захватит макулярную область, которая отвечает за центральное зрение.
Периферическую дистрофию на ранней стадии можно выявить только при врачебном осмотре глазного дна в условиях расширения зрачка. Причём зачастую обнаружение этой патологии происходит случайно, т. е. тогда, когда пациент обращается к офтальмологу по поводу других жалоб.
В некоторых случаях периферические дистрофии сетчатки могут проявлять себя симптомами, на которые мало кто обращает внимание: плавающие “мушки”, полосы, сверкания, вспышки или ”чёрный” дым. Всё это следует рассматривать как повод для скорейшего обращения к специалисту и осмотра глазного дна.[22][24][25]
Патогенез периферической дистрофии сетчатки
Сетчатка — это внутренняя тонкая оболочка глазного яблока, которая отвечает за зрительное восприятие. Она включает в себя десять слоёв, которые состоят из нервных клеток и их отростков.
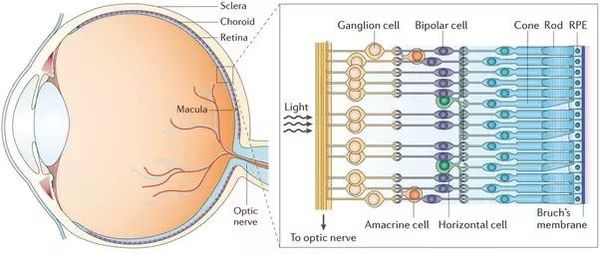
Слои сетчатки не везде одинаково плотно прикреплены друг к другу. Внешние и внутренние слои сетчатки прочно соединены между собой в области макулы и вокруг диска зрительного нерва. В остальных зонах соединение слабое, что и создаёт предпосылки для отслойки сетчатки.[7][14][16][21][23][28]
Чаще всего периферическая дистрофия сетчатки локализуется в области зубчатой линии. За её пределами оптическая часть сетчатки заканчивается и переходит в слепую часть.
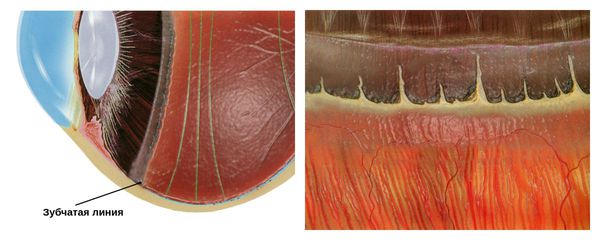
С некоторыми местами сетчатки, в том числе и в области зубчатой линии, плотно соединена гиалоидная мембрана, покрывающая стекловидное тело. Поэтому при действии неблагоприятных факторов — физической нагрузке, подъёме тяжестей, потужного периода в родах и других — в зоне дистрофии может усилиться тракция (натяжение) со стороны стекловидного тела.
В дальнейшем из-за этого натяжения стекловидное тело «отрывает» часть сетчатки, куда затем начнёт поступать жидкость из супрахориоидального пространства, вызывая отслойку сетчатки, которая будет увеличиваться по площади. При этом подобное состояние, возникающее на периферии сетчатки, не будет давать явных ощутимых симптомов.
Классификация и стадии развития периферической дистрофии сетчатки
Существую разные классификации периферических дистрофий сетчатки. Наиболее подробная, учитывающая вовлечённость стекловидного тела, риски отслойки сетчатки и показания к лазерной коагуляции, является следующая классификация, предложенная Ю.А. Иванишко и соавторами.
По патоморфологии процесса выделяют:
- ПХРД — периферическую хориоретинальную дистрофию (изменения происходят только в сетчатке и сосудистой оболочке);
- ПВХРД — периферическую витрео-хориоретинальную дистрофию (помимо сетчатки и сосудистой оболочки в процесс вовлекается стеловидное тело).
По наиболее вероятному прогнозу периферические дистрофии делят на:
- дистрофии, очень редко приводящие к возникновению разрывов и отслойки сетчатки (А);
- «условно» предотслоечные дистрофии (В);
- облигатно предотслоечные дистрофии (С).
По степени выраженности изменений различают пять стадий.
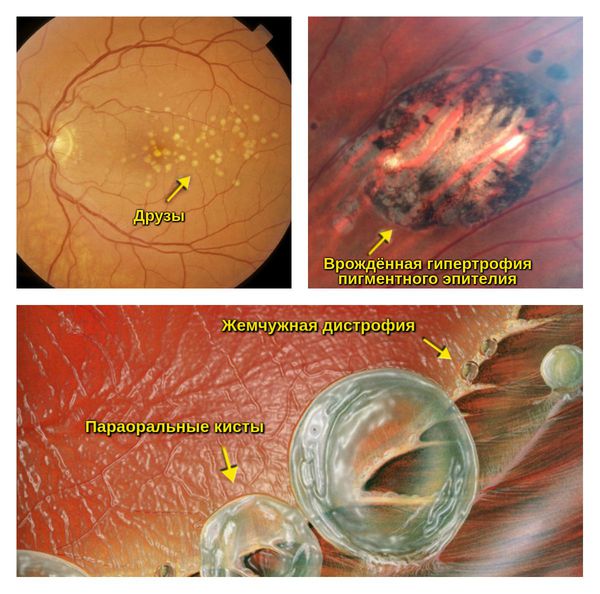
Виды периферической хориоретинальной дистрофии:
- ПХРД (А):
- друзы;
- врождённая гипертрофия пигментного эпителия;
- жемчужная дистрофия;
- параоральные кисты;
- закрытые оральные бухты.
- ПХРД (В)
- «след медведя» — дистрофия типа «булыжной мостовой»;
- «каменноугольная» или «асфальтовая» дегенерация;
- микрокистозная дегенерация;
- дегенеративный ретиношизис (расщепление сетчатки);
- врождённый ретиношизис;
- диффузная сенильная хориоретинальная атрофия;
- сенильная ретикулярная дегенерация с гиперпигментацией.

Стадии ПХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (ламеллярных «надрывов») или локального расслоения сетчатки;
- III — наличие сквозных дефектов без локальной отслойки прогрессирующим расщеплением сетчатки;
- IV — наличие сквозных дырчатых (атрофических и/или с эпиретинальными тракциями) дефектов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).
Виды периферической витрео-хориоретинальной дистрофии:
- ПВХРД (В):
- меридиональные складки;
- «инееподобная» дистрофия;
- «ватообразная» или «снеговидная» дистрофия.
- ПВХРД (С):
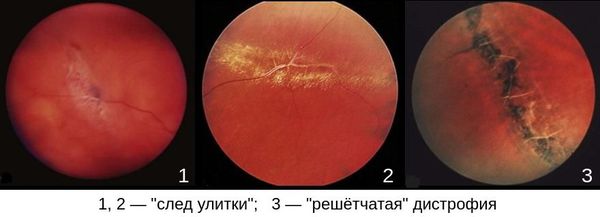
- «решётчатая» дистрофия;
- «след улитки»;
- гранулярные «хвосты» (типа пролиферативного ретинита);
- зонулярно-ретинальные тракционные пучки;
- пигментированные хориоретинальные рубцы с витреоретинальной тракцией.
Наиболее опасными являются “решетчатая” дистрофия и дистрофия “след улитки”.[5][8][11][27][29]
Стадии ПВХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (витреоретинальных или эпиретинальных тракций, локального расслоения сетчатки, ламеллярных разрывов);
- III — наличие сквозных тракционных разрывов (клапанных, с «крышечкой», дырчатых с эпиретинальными тракциями) и атрофических дефектов без локальной отслойки или прогрессирующего расщепления сетчатки;
- IV — наличие сквозных разрывов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).[3][4][6][11][12][17]
Осложнения периферической дистрофии сетчатки
Возможные осложнения при беременности
Наиболее ранними признаками патологической беременности является ангиопатия — поражение капилляров сетчатки. По мере нарастания сосудистых изменений глазного дна на фоне подъёма общего артериального давления появляются изменения и в зрительном нерве (отёк диска зрительного нерва) и ткани сетчатки (кровоизлияния на сетчатке и фигура «звезды» — тромбоз мелких сосудов, расположенных рядом с макулой, который в дальнейшем может привести к частичному и полному сужению просвета сосуда). Это является «зловещим» признаком и может привести к необратимому снижению зрения. Также в результате выраженных изменений на глазном дне может возникнуть экссудативная отслойка сетчатки. Если же отслойка всё же произошла, то тогда это следует расценивать как абсолютное показание к досрочному прерыванию беременности.
В связи с этим грозным осложнением при близорукости различной степени и периферической дистрофии сетчатки, вызванной миопией, осмотр беременных пациенток должен проводиться в четыре этапа:
- До 12 недели беременности определяется степень развития акушерской и перинатальной патологии, проводится детальное обследование различными специалистами и намечается индивидуальный план ведения пациентки акушер-гинекологом;
- На 10-14 недели беременности все женщины должны быть осмотрены офтальмологом. При выявлении прогностически “опасных” форм ПВХРД (“решётчатая», “след улитки”, “инеевидная”, разрывы на периферии сетчатки с витрео-ретинальной тракцией и локализующиеся экваториально, ретиношизис) врач-офтальмолог определяет тактику ведения и лечения дистрофии и вид родоразрешения по офтальмологическим показаниям. Всем беременным с прогностически “опасными” видами ПВХРД рекомендуется выполнить профилактическую лазерную коагуляцию. В случае ПХРД и самоотграничивающихся разрывах возможно проводить динамическое наблюдение с применением медикаментозной терапии, направленной на улучшение метаболизма сетчатки.
- От 1-2 дней до 6 месяцев после родов при появлении новых ПВХРД решается вопрос о необходимости проведения дополнительной лазерной коагуляции сетчатки.
- Всем женщинам, страдающим ПВХРД, после проведённой лазеркоагуляции по этому поводу или после оперированной отслойки сетчатки показано наблюдение офтальмологом не реже одного раза в год.
Диагностика периферической дистрофии сетчатки
Диагностика периферической дистрофии сетчатки заключается в осмотре периферии глазного дна в условиях мидриаза — расширения зрачка с помощью капель-мидриатиков. Благодаря этим препаратам для осмотра доступны все области сетчатки, вплоть до зубчатого края.
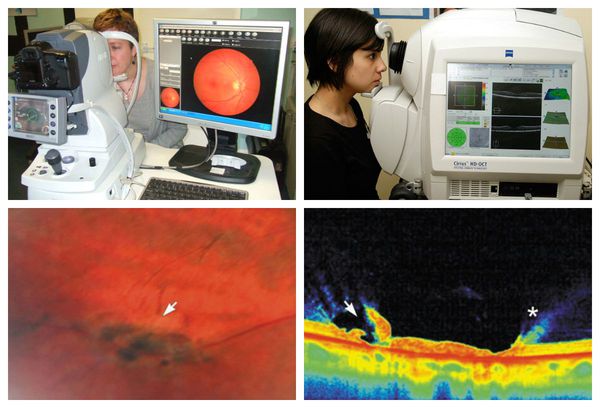
При выраженном мидриазе (6,5-7,0 мм) даже начинающий врач-офтальмолог увидит изменения на периферии сетчатки. Если он не уверен в правильности трактовки и оценке риска выявленных дистрофий, то офтальмолог направляет пациента на консультацию к лазерному хирургу, который уточнит вид дистрофии и определит показания к лазерному лечению. Для этого ему потребуются дополнительные инструменты: трёхзеркальная линза Гольдмана или бинокулярный офтальмоскоп Скепенса.

При наличии фундус-камеры лазерный хирург может сфотографировать участок сетчатки, где были выявлены периферические дистрофии, для дальнейшего наблюдения в динамике. Также дополнительную информацию о послойном строении сетчатки в месте дистрофии даст оптическая когерентная томография (ОКТ или ОСТ).[9]
Лечение периферической дистрофии сетчатки
Так как ПХРД указывает лишь на сосудистые и дистрофические изменения сетчатки, возникшие в связи с нехваткой питания, не связана со стекловидным телом и, как правило, не приводит к развитию отслойки сетчатки, то при её обнаружении врач-офтальмолог назначает препараты для улучшения состояния сетчатки (например, витаминно-минеральные комплексы, сосудоукрепляющие и другие группы препаратов).
Для лечения ПВХРД прибегают к отграничительной лазерной коагуляции (ОЛК). Её цель — «склеивание» возможных мест отслоения сетчатки.
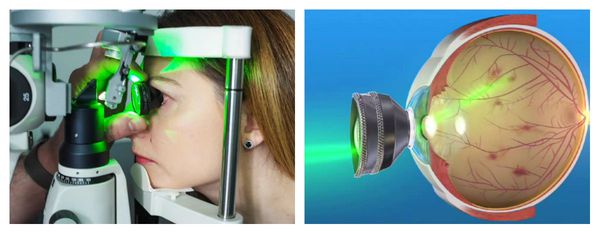
Сама процедура ОЛК выполняется в амбулаторных условиях: пациент сидит за щелевой лампой, к которой присоединён лазерный фотокоагулятор. Предварительно врач проверяет работу аппарата, выставляет рабочие параметры: мощность излучения, длительность экспозиции и диаметр лазерного пятна. В конце процедуры он оценивает полученное количество коагулятов (микроспаек).
Параметры лазерного воздействия подбираются с учётом индивидуальных особенностей: пигментации глазного дна и прозрачности преломляющих сред. Так, при наличии помутнений в хрусталике мощность излучения будет больше.
После закапывания в глаз анестетиков на глаз устанавливается специальная трёхзеркальная линза Гольдмана, поворачивая которую лазерный хирург находит нужный участок периферической дистрофии и производит саму лазерную коагуляцию.
ВАЖНО: в момент проведения процедуры нельзя делать резких движений глазом или отклоняться нужно чётко выполнять все команды хирурга. Иначе луч может попасть в другое место сетчатки, повредив его.
Как правило, среднее время лазерной коагуляции составляет от 5 до 15 минут в зависимости от количества зон периферической дистрофии, прозрачности сред и места расположения зон дистрофии. Сама процедура легко переноситься пациентом. Иногда возможны ощущения в виде кратковременных “покалываний” внутри глаза.
После проведения лазерной коагуляции производится инстилляция противовоспалительных капель и корнеопротектерных гелей. Пациенту выдается памятка с назначениями и рекомендациями в послеоперационном периоде, которые нужно соблюдать, как правило, до двух недель. В этот период обязательно:
- закапывание капель группы НПВС (нестероидных противовоспалительных средств);
- ограничение физических нагрузок, подъёма тяжестей, а также количества потребляемой жидкости;
- воздержание от употребления алкоголя.
Через две недели лазерный хирург повторно проводит осмотр глазного дна в условиях расширения зрачка и на основании оценки состояния лазерных коагулятов выносит решения о дальнейших рекомендациях.
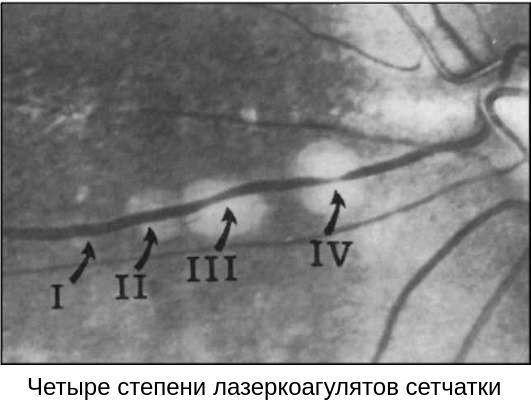
В случае если все зоны периферической дистрофии сетчатки отграничены несколькими рядами хорошо пигментированных лазерных коагулятов (II-III степень пигментации), лечение считается завершённым, но при этом необходим осмотр глазного дна в динамике через несколько месяцев.
Тактика ведения родов у беременных с периферической дистрофией
Оптимальный сроки проведения лазерной коагуляции сетчатки при беременности — до 37 недели, так как, по мнению многих авторов, после этого периода отсутствует достаточный срок для образования прочной спайки между сетчаткой и сосудистой оболочкой.
При выявлении ПВХРД после 37 недели рекомендуются проведение родоразрешения через естественные родовые пути с исключением или ограничением потужного периода, а у беременных с ПВХРД, выявленными после 37 недели, сочетающимися с низкой акустичной плотностью склеры и снижением микроциркуляции, рекомендуется родоразрешение с медикаментозным снижением интенсивности потуг с помощью эпидуральной анестезии.[20]
Прогноз. Профилактика
При своевременном выявлении периферической дистрофии и проведении лазерной коагуляции сетчатки прогноз относительно хороший, так как всё это позволяет предотвратить тяжёлые осложнения (прежде всего, отслойку сетчатки). В некоторых случаях — при наличии множественных зон ПВХРД, неполной зоны коагуляции или слабой выраженности коаг?


