Дисплазия глаза у детей лечение

Описание
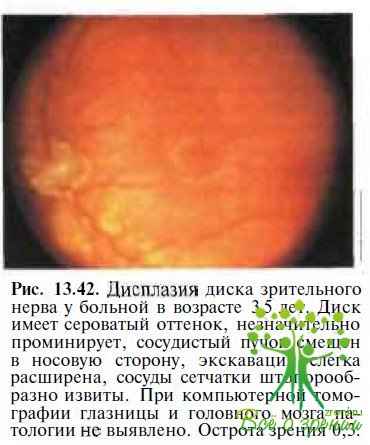
Термин «дисплазия диска зрительного нерва» не является диагнозом, подобно определениям «гипоплазия зрительного нерва», «колобома диска зрительного нерва» и др. Данное определение скорее может трактоваться как описательное при обозначении деформаций диска зрительного нерва (рис. 13.42), которые не соответствуют четким диагностическим критериям, используемым для верификации указанных ранее аномалий диска зрительного нерва.
Различия между неспецифически «аномальным» диском и вдиспластичным» диском являются до некоторой степени произвольными. Достаточно часто появляются сообщения о новых типах дисплазий диска зрительного нерва, но по мере накопления информации о генетике и патогенезе этих состояний некоторые из них в последующем рассматриваются как отдельные нозологические формы. Например, при описании аномалии диска зрительного нерва термин «дисплазия» был использован M.Handmann (1929). Сейчас данная аномалия известна в литературе под названием синдром «вьюнка».
L.Barroso и соавт. (1991) описали троих детей с дисплазией диска зрительного нерва, характеризующейся уменьшением его диаметра, проминенцией и наличием множества секторальных цилиоретинальных артерий.
N.Mamalis и соавт. (1992) сообщили о троих пациентах из двух поколений одной семьи, у которых была выявлена своеобразная двусторонняя дисплазия диска зрительного нерва, характеризующаяся элевацией и нечеткостью его границ, изменениями формы, наличием незначительного количества эпипапиллярной глиальной ткани, экранирующей сосудистую воронку, и перипапиллярной атрофией (у одной пациентки). При ФАГ, эхографии и нейрорадиологических исследованиях друз диска зрительного нерва и интракраниальных изменений не обнаружено.
S.Hegab и S.M.Sheriff (1994) описали девочку с дисплазией зрительного нерва, наследуемой по аутосомно-доминантному типу. Диск зрительного нерва у пациентки имел овальную форму и был слегка вытянут в вертикальном направлении. Кроме того, отмечались инверсия центральных сосудов и гетеротопия макулы в носовую сторону.
Исходя из современных представлений, можно рассматривать в качестве вариантов дисплазии зрительного нерва такие состояния как расширение (увеличение) эксканации зрительного нерва (синдром расширенной экскавации), нередко наблюдаемое у детей с пренатальными поражениями постгеникулярных зрительных путей различной этиологии, а также изменения диска зрительного нерва при некоторых наследственных мультисистемных заболеваниях (синдром Эикарди, синдром Рубинштейна — Тейби, папиллоренальный синдром и др.).
Синдром расширенной экскавации
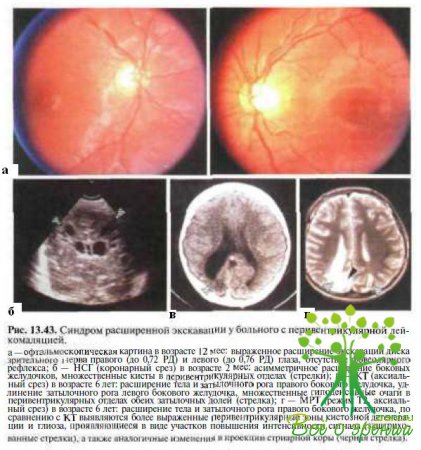
Синдром расширенной экскавации — врожденная полиэтиологическая непрогрессирующая одно- или двусторонняя аномалия зрительного нерва, характеризующаяся значительным увеличением диаметра экскавации диска зрительного нерва (рис. 13.43). Нередко увеличение диаметра экскавации диска зрительного нерва сочетается с его деформацией и гетеротопией центральных сосудов сетчатки. Данная аномалия описана в литературе под названием «псевдоглаукоматозная экскавация», «псевдоглаукоматозная гипоплазия зрительного нерва».
Патогенез. У 48 % младенцев с пренатальными поражениями ЦНС, развившимися с 4-й по 33-ю неделю гестации на фоне гипоксически-ишемических, токсических или инфекционных осложнений беременности и вовлекающими постгеникулярные зрительные пути, наблюдается значительное углубление и увеличение диаметра экскавации диска зрительного нерва. Необходимо отметить, что у 7 % детей с пренатальными поражениями постгеникулярных зрительных путей выявляется гипоплазия зрительного нерва.
При НСГ, КТ и МРТ у 41 % детей с синдромом «расширенной экскавации» отмечается перивентрикулярная лейкомаляция (см. рис.13. 43, б, в), у 46 % — вентрикуломегалия, порэнцефалия или кистозная дегенерация вещества мозга в проекции задних зрительных путей и/или первичной зрительной коры, обусловленные внутриутробными энцефалитами различной этиологии, гипоксическими, геморрагическими и токсическими осложнениями, у 13 % — мальформации головного мозга (арахноидальные кисты, шизэнцефалия, голопрозэнцефалия, гидранэнцефалия).
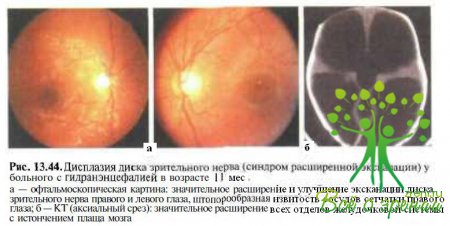
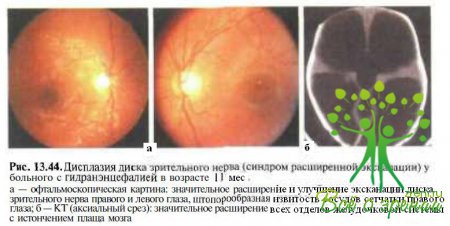
Вероятно, расширение экскавации диска зрительного нерва, как и его гипоплазия, являются результатом ретроградной транссинаптической нейрональной дегенерации, обусловленной поражениями задних зрительных путей, развившимися на фоне пренатальных энцефалокластических процессов. В литературе описаны различные аномалии диска зрительного нерва (гипоплазия, колобома, синдром «вьюнка») у детей с пренатальными поражениями зрительных путей и мальформациями ЦНС различной этиологии (внутриутробные энцефалиты, компрессия супраселлярными новообразованиями и др.). Расширение экскавации диска зрительного нерва и гипоплазия зрительного нерва нередко определяют у пациентов с гвдранэнцефалией (рис. 13.44). Известно, что гидра нэн цефалия возможна у детей с пренатальним токсоплазмозом при инфицировании плода с 9-й по 28-ю неделю беременности вследствие инфаркта мозга в результате окклюзии супраклиноввдных отделов внутренних сонных артерий (см. рис. 13.44, б). Увеличение экскавации диска зрительного нерва отмечают также у детей с перивентрикулярной лейкомаляпией, синдромом Рубинштейна — Тейби, папиллоренальным синдромом.
При постнатнльных поражениях постгеникулярных зрительных путей изменений на глазном дне, как правило, не бывает, так как ретроградная транссинаптическая дегенерация ретиногеникулярных аксонов в постнатальном периоде не встречается. Таким образом, часто наблюдаемое у детей с пренатальной патологией ЦНС значительное увеличение (расширение) экскавации диска зрительного нерва может рассматриваться как вариант аномального развития переднего отрезка зрительного пути, индуцированный поражениями постгеникулярной локализации любой этиологии в пренатальном периоде.
Клинические проявления. Аномалия чаще двусторонняя. Односторонние изменения иногда встречаются у пациентов с монолатеральными поражениями головного мозга в проекции задних зрительных путей. Отношение горизонтального диаметра экскавации к диаметру диска зрительного нерва варьирует от 0,64 до 0,89 (в среднем 0,77 ± 0,13). У здоровых детей в раннем возрасте это соотношение составляет в среднем 0,38 ± 0,12. Значительное углубление и увеличение диаметра экскавации диска зрительного нерва выявляются уже при рождении ребенка. Расширение и углубление экскавации диска часто сочетаются с его деформацией, гетеротопией сосудистого пучка, штопорообразной извитостью артерий и вен, отсутствием дифференциации макулярного и фовеолярного рефлексов (см. рис. 13.44), что напоминает изменения, выявляемые у детей с гипоплазией зрительного нерва. При большом диаметре экскавации диск зрительного нерва выглядит диффузно бледным. При офтальмоскопии в бескрасном свете и оптической когерентной томографии могут определяться дефекты слоя нервных волокон сетчатки.
У большинства детей раннего возраста с синдромом расширенной экскавации выявляют косоглазие (приблизительно у 67 %), нистагм (у 22 %) и нарушения рефракции (у 47 %). Врожденные изменения переднего отрезка глаза, стекловидного тела или сетчатки встречаются у 10—12 % детей с синдромом расширенной экскавации.
У 80—85 % детей с синдромом расширенной экскавации отмечают неврологическую симптоматику.
Зрительные функции. Острота зрения у пациентов с синдромом расширенной экскавации варьирует от правильной светопроекции до 1,0.
При периметрии выявляются разнообразные изменения периферических границ поля зрения, тип которых определяется локализацией поражения по отношению к постгеникулярным зрительным путям (наружные коленчатые тела, зрительная лучистость, первичная зрительная кора): концентрическое сужение поля зрения с преимущественной депрессией нижнего полуполя, гомонимные гемианоптические и квадрантоптические дефекты, двусторонние гемианопсии с сохранением макулы и т.д.
Изменения пространственной контрастной чувствительности варьируют от незначительного снижения в области высоких пространственных частот до тотальной редукции во всем частотном диапазоне.
Электрофизиологические исследования. ЭРГ у детей с синдромом расширенной экскавации обычно нормальная. У пациентов с нистагмом или сочетаниями изменениями диска зрительного нерва и сетчатки может регистрироваться субнормальная ЭРГ. При регистрации ЗВП от затылочного электрода, расположенного в точке, в ответ на ас пышку амплитуда и/или латентность РЮО изменены у 65 % детей с синдромом расширенной экскавации и поражениями постгеникулярных зрительных путей, при регистрации паттерн-реверсивных ЗВП — у 94 % У детей с высокой остротой зрения и гемианоптическими дефектами и паче зрения амплитуд современные параметры ЗВП, регистрируемых от затылочного электрода, как правило, не изменены Для диагностики функциональных нарушений у этих пациентов используют метод регистрации ЗВП от двух латерально расположенных активных электродов или топографическое картирование ЗВП.
Нейрорадиологические исследования и НСГ. У детей с синдромом расширенной экскавации и поражениями ЦНС гигюксически-ишемической этиологии, родившихся до 34-й недели гестации, преобладают изменения, вовлекающие зрительную лучистость, — дилатация тел, нижних и/или затылочных рогов боковых желудочков, сочетающаяся в ряде случаев с порэнцефалическими кистами Эти изменения выявляют обычно у недоношенных детей Преимущественное поражение перивентрикулярных структур у недоношенных детей обусловлено частым развитием перивентрикулярной лейкомаляции (рис 13.43, б), а также субэпендимальными и перивентрикулярными кровоизлияниями, источником которых является герминтативный матрикс (рис 13.45).
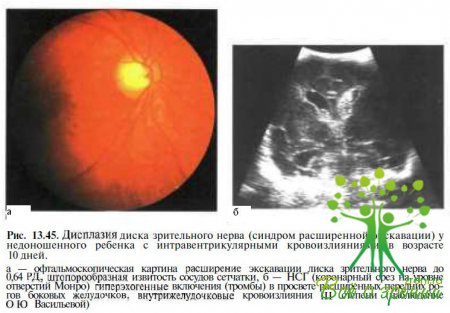
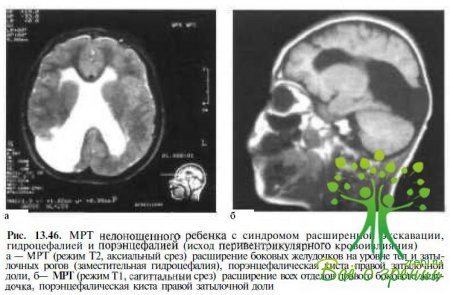
Локализация изменений в области затылочных рогов боковых желудочков объясняется неравномерной регрессией герминатипного матрикса, инволюция которого происходит вначале в области IV и Ш желудочков, а затем в области затылочных рогов боковых желудочков. Позднее у этих младенцев нередко развивается гидроцефалия (рис 13.46), при которой происходит поражение зрительных путей вследствие компрессии расширяющейся желудочковой системой, ишемических нарушений, а также деструктивных и атрофических процессов (например, у пациентов с так называемой гидроцефалией ex vacuo, при которой не происходит повышения внутричерепного давления).
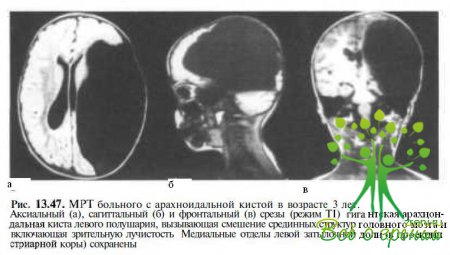
Кроме того, у детей с синдромом расширенной экскавации и поражениями ЦНС гипоксически-ишемической, инфекционной, токсической, травматической или генетической этиологии нередко выявляются поро¬ки развития головного мозга, вовлекающие наружные коленчатые тела, зрительную лучистость и/или корковые центры: арахноидальные кисты (рис. 13.47), агенезия мозолистого тела, ссгпооптнчсская диепяазкя, синдром Денди — Уокера, синдром Арнольда — Киари II типа, голопрозэн- цефалия (см. рис. 13.8), первичная порэнцефалия или шизэнцефалия (см. рис. 13.9), гидранэнцефалия (см. рис. 13.44, б) и др. Локализация и степень тяжести этих изменений зависит от гестационного возраста плода в момент поражения.
Дифференциальная диагностика. Синдром расширенной экскавации необходимо дифференцировать от врожденной атрофии зрительного нерва, врожденной глаукомы, колобомы диска зрительного нерва. Кроме того, важно дифференцировать синдром расширенной экскавации у детей с внутриутробными поражениями ЦНС гипоксически-ишемической, токсической или инфекционной этиологии от похожих изменений диска зрительного нерва при наследственных мультисистемных заболеваниях (синдром Рубинштейна — Тейби, синдром Эикарди, папиллоренальный синдром.
Лечение. Синдром расширенной экскавации является в большинстве случаев признаком внутриутробного поражения постгеникулярных зрительных путей, поэтому при реабилитации детей с этой аномалией используют те же методы, что и при лечении детей с врожденными поражениями задних зрительных путей (см. соответствующую главу данной монографии). У 87 % детей раннего возраста с пренагальными поражениями постгеникулярных зрительных путей выявляют ассоциированную офтальмологическую патологию — косоглазие, нарушения рефракции (преимущественно миопический или гиперметропический астигматизм), нистагм и тд., что усложняет диагностику основного заболевания и отягощает его течение. В связи с высокой частотой рефракционных и глазодвигательных нарушений у детей с синдромом расширенной экскавации необходимо, наряду с медикаментозным и хирургическим лечением, с первых месяцев жизни назначать очковую коррекцию, дозированную окклюзию и плеоптику.
Статья из книги: Зрительные функции и их коррекция у детей | С.Э. Аветисов, Т.П. Кащенко, А.М. Шамшинова.
Источник
Дисплазия – это нарушение строения тканей организма, с упрощением их структуры, деформацией клеток и их составных частей. Обусловленные генетическими причинами врожденные дисплазии, как правило, имеют многообразные проявления, часто множественные и в разных системах.
Дисплазии слизистых оболочек имеют локальную привязку к определённому органу, как-то желудок, кишечник, шейка матки. В отличии от всех прочих дисплазий этот вид патологии не наследуется и не связан с глобальным генетическим сбоем, а вызывается жизнедеятельностью патологической микрофлоры.
Виды дисплазии
Дисплазии очень разнообразны и разнородны, врожденные и благоприобретенные дисплазии по сути очень разные процессы, одни захватывают несколько систем, другие – только участки слизистой оболочки.
Врожденные дисплазии проявляются аномалиями развития – отклонениям в строении, не мешающими нормальному функционированию, и пороками развития – эти аномалии уже нарушают функционирование анатомической области.
Дисплазии слизистой не формируют пороков и аномалий развития, но способны привести к злокачественным процессам. Абсолютно разные проявления дисплазий не позволяют создать единую классификацию, каждый исследователь проблемы предлагает собственную систематизацию разнородной патологии, не свободную от недостатков.
Врожденные дисплазии формируются во внутриутробном периоде, клинические проявления затрагивают покровные ткани и костно-мышечную систему, разделение их весьма условно.
Выделяют дисплазию эктодермы – поверхностной ткани зародыша, из которой формируются наружные покровы: кожа с ногтями и волосами и слизистая ротовой полости с зубами. Патология может проявиться в любом возрасте, в любом наборе признаков и с любой их выраженностью. Это может быть только сухость кожи с небольшими пятнышками атрофии и почти полным отсутствием зубов или гнездная плешивость с без ногтей и с лунообразными дефектами зубной эмали при полном наборе зубов. Возможно и просто снижение числа потовых желез в коже, что приводит к быстрому перегреванию уже в младенчестве и опасности внезапной смерти.
У подавляющего большинства страдающих генетической дисплазией соединительной ткани возможны нарушения всех систем организма от незначительных до опасных для жизни и с любым набором признаков: неврологические нарушения, пороки сердечных клапанов, изменения скелета, аневризмы сосудов, размягчение колец трахеи, опущение почек, а также приводящие к внезапной смерти сочетанное поражение сердечно-сосудистой и дыхательной систем. Наиболее активный всплеск проявлений отмечается в подростковом возрасте, когда, например, резко прогрессирует сколиоз и плоскостопие, появляется сердечная аритмия и близорукость. Сформировано несколько синдромов с характерными внешними проявлениями, опять-таки с вариабельной выраженностью — от мизерных отдельных проявлений до чрезвычайно выраженных с ранней гибелью от осложнений, как синдром Марфана и несовершенный остеогенез.
Дисплазия суставов проявляется врожденными пороками развития крупных – тазобедренных и коленных, а также мелких суставов кисти и стопы, и по своей сути может считаться все той же дисплазией соединительной ткани, но в отдельно взятой суставной системе. Как правило, патология выявляется у грудничка, но в минимальной форме может проходить незаметно, констатируют которую при обследовании по поводу случайной травмы ноги.
Дисплазию фиброзную выдают одиночные и множественные кисты в костях. Некоторые люди до глубокой старости проживают здоровую жизнь и узнают о генетической патологии в виде небольшой кисточки случайно при рентгене по другому поводу. Другие страдают хроническими болями и деформацией конечности, часто с укорочением, из-за множества кистозных полостей в костной ткани.
Дисплазию слизистых оболочек внутренних органов «зарабатывают» в процессе жизни. В большинстве случаев процесс не проявляется симптомами или имеет нехарактерные и нестабильные минимальные признаки, находят его при микроскопии кусочка ткани. Дисплазия может прогрессировать от легкой степени, через среднюю и тяжелую вплоть до рака нулевой стадии – и в этом её главная опасность. Тяжелую степень дисплазии сложно, а иногда и невозможно достоверно отличить от неинвазивного рака in situ.
Дисплазия желудка клинически может проявляться желудочной патологией, нередко у пациента отмечается инфицирование хеликобактерией. Патология заключается в упрощении клеточного строения – снижении дифференцировки, изменении клеточных ядер и других внутриклеточных структур. Легкая дисплазия не только переходит в среднюю, но и регрессирует, аналогично протекает и средняя, а тяжелая считается предраковым процессом и подлежит серьёзному лечению и наблюдению. Желудочная дисплазия по частоте встречаемости существенно уступает метаплазии – формированию в слизистой участков из клеток очень похожих на клетки толстой или тонкой кишки. При микроскопии вокруг любой дисплазии обязательно находят участки кишечной метаплазии и это тоже предраковый процесс.
Первичная дисплазия уротелия — нечасто встречающаяся патология, проявляющаяся симптоматикой раздраженного мочевого пузыря с частыми и болезненными позывами на мочеиспускание. Этот вариант дисплазии не принято разделять на степени, вероятность развития рака на диспластичном фоне чуть больше 15% и переход в нулевую стадию рака займет от 4 до 8 лет.
Цервикальная или дисплазия слизистой шейки матки очень частая патология, поскольку её ведущая причина – инфицированность вирусом папилломы человека. Сам вирус убить невозможно – он устойчив к любым лекарствам, но он смертен и у подавляющего большинства женщин самостоятельно излечивается в ближайшие два-три года.
Степени дисплазии
На трёх женщин с легкой дисплазией шеечной слизистой приходится одна пациентка со средней и тяжелой дисплазией. У девяти из десяти женщин место патологического изменения слизистой расположено у перехода плоского эпителия в железистый, который в норме находится у начала цервикального канала, но вследствие родов и абортов может перемещаться вглубь канала ближе к полости матки.
Дисплазия характеризуется появлением неправильных клеток – атипичных, но межклеточные структуры совсем не страдают. Клетки изменяют свою форму, ядра в них тоже меняют размер, форму и цвет. Ядра более крупные, неровные с толстой наружной оболочкой, внутриклеточная жидкость светлеет и увеличивается в объёме. Вместо абсолютно одинаковых клеточек эпителия появляется полная клеточная пересортица, усиленно делящаяся на такие же дефектные экземпляры. Вероятность развития рака в этой группе разноразмерных клеток доходит до 50%, правда, на это потребуются многие годы.
Степени дисплазии или по современной классификации, подчеркивающий возможность прогрессии до злокачественного процесса, цервикальной интраэпителиальной неоплазии или CIN градуируются следующим образом:
- Легкая цервикальная дисплазия или CIN I – патология располагается в одной трети пласта эпителия. Исследования показали, что у двух третей женщин в течение трёх лет с момента заражения вирусом папилломы человека 16 и 18 типов (ВПЧ) процесс самопроизвольно разрешится вследствие естественной гибели пораженной вирусом клетки, которую вирус не успеет покинуть и слущится вместе со своим клеточным «домиком». У трёх из десяти зараженных женщин ВПЧ продолжит жить дальше, а у одной перейдёт в среднюю степень дисплазии, тем не менее легкая дисплазия не считается предраком.
- Средняя степень цервикальной дисплазии или CIN II – поражение охватывает больше половины толщины эпителия – до двух третей. У трёх из сотни с течением времени такая дисплазия прогрессирует в тяжелую.
- При тяжелой степени цервикальной дисплазии или CIN III свободным от атипических клеток остается только поверхность эпителия, визуально даже в электронном микроскопе это патологическое состояние очень похоже на рак in situ. Предполагается, что у каждой седьмой женщины с диагностированной CIN III уже есть злокачественные клетки, тем не менее, у каждой третьей пациентки тяжелая дисплазия может уйти в среднюю и легкую степень и даже исчезнуть. Проблема в одном – нельзя сказать у кого в будущем будет рак шейки матки, а кто им не заболеет.
Риск рака реален у женщины с длительной цервикальной неоплазией, поэтому оперируют даже легкую дисплазию, не исчезнувшую после 36 месяцев наблюдения. Кстати, инфицирование ВПЧ не обещает обязательной дисплазии, у каждой четвертой зараженной женщины вирус не внедряется внутрь клеток – «проносится» мимо к выходу из половых путей.
Диагностика заболевания
Дисплазия слизистой не болит, не мешает жить – у неё нет симптомов.
Самый простой способ выявления патологии слизистой шейки матки был придуман Папаниколау в 1940-х годах и состоял он из взятия соскоба поверхностных клеток. Сегодня применяется модифицированный инструментарий, позволяющий собрать больше материала. Исследование клеток под микроскопом – цитология позволяет определиться во следующим диагностическим этапом – кольпоскопией.
Расширенная кольпоскопия – осмотр тканей под большим увеличением от пятикратного до 30-кратного, с дополнительным усилением «картинки» специальными обработками растворами, что помогает выбору оптимального места для взятия кусочка ткани – биопсии участка дисплазии. Кусочки слизистой размером не менее 3 миллиметров отправляются на микроскопию – гистологию. Биопсия исключается при воспалении и инфекциях, но только на время.
Дальше при морфологическом подтверждении дисплазии проводится выскабливание слизистой оболочки цервикального канала для выявления его изменений, у женщины дисплазия может локализоваться в железистых криптах – ямках слизистой и зона эпителиального перехода способна смещаться выше. Выскабливание визуализирует скрытый от глаза патологический субстрат.
Лечение дисплазии
При врожденных дисплазиях радикального лечение не существует, при некоторых опасных для жизни пороках развития проводятся операции, но вся терапия направлена только на уменьшение симптомов с увеличением двигательной активности и паллиативная по своей сути.
При дисплазии суставов разработаны эффективные, но тягостные методики многомесячной фиксации для создания покоя и предоставления времени для не случившегося во внутриутробном периоде развития.
При дисплазии желудка проводится избавление от хеликобактерии, налаживается ритм питания, модифицируется диета и образ жизни в сторону нормального, используются защищающие слизистую от повреждений лекарственные средства.
Лечение дисплазии шейки матки зависит от её выраженности: при легкой степени дисплазии прибегают к консервативным мероприятиям. Вирус папилломы человека устойчив к лекарственному воздействию, но его жизнедеятельность поддерживают нарушения слизистой оболочки при хроническом воспалении, способствует снижение иммунитета при гормональных нарушениях и системных заболеваниях.
Здоровой женщине проще избавится от ВПЧ, но при наличии у неё болезней необходимо помочь организму – излечить острое воспаление, перевести хронический процесс в длительную ремиссию, добиться гормонального баланса, нормализовать сахар и другие элементы крови.
При длительно существующей CIN I, которую наблюдают почти 3 года без тенденции ткани к нормализации структуры, тоже оперируют – удаляют сектор шейки. Сектор похож на геометрическую фигуру — конус, отсюда и название операции – конизация.
Среднюю и тяжелую дисплазию лечат только хирургией – проводится конизация шейки матки радиоволновым или лазерным методами. Операция высокоэффективна, почти не оставляет рубцов и не мешает в дальнейшем забеременеть и выносить ребенка.
Восстановительный период
Биопсия шейки матки для диагностики дисплазии при правильном выполнении не чревата проблемами, но некоторым пациенткам с хроническими воспалительными процессами половой сферы требуется профилактическое применение антибиотиков. Не допускается использование в послеоперационном периоде вагинальных тампонов и промывания влагалища, на 2 недели также исключается половая жизнь.
После конизации по поводу дисплазии несколько дней беспокоят не столько боли, сколь неприятные ощущения внизу живота. Будут и выделения, в первые дни могут быть прожилки крови или окрашивание кровью. С течением времени выделения осветляются и уменьшается их количество. Длительность истечения зависит от скорости заживления. Возможно усиление менструации. На полное восстановление слоя слизистой потребуется несколько недель, период ограничений увеличивается, как минимум до месяца, то есть на это время полностью исключается секс, тампоны, спринцевания и высокие физические нагрузки.
Восстановление обязательно должен контролировать врач. Результат лечения оценивает контрольная кольпоскопия и соскоб слизистой — не должно быть признаков атипии и участков дисплазии.
Предраковые процессы и дисплазии умеют лечить обычные гинекологи, но наблюдение специалиста с онкологической подготовкой, тем более в специализированной онкологической клинике поднимает диагностику и терапию на должный уровень качества.
Запись
на консультацию
круглосуточно
Список литературы
- Каприн А.Д., Новикова Е.Г., Трушина О.И., Грецова О.П. /Скрининг рака шейки матки — нерешенные проблемы // Исследования и практика в медицине; 2015, т. 2, N 1.
- Короленкова Л.И. /Цервикальные траэпителиальные неоплазии и ранние формы рака шейки матки: клинико-морфологическая концепция цервикального канцерогенеза// М., 2017.
- Короленкова Л.И., Ермилова В.Д./ Зона трансформации шейки матки как объект канцерогенного действия вирусов папилломы человека при возникновении CIN и инвазивного рака — отражение в клинике// Архив патологии; 2011, Т. 73, N 6.
- Кудинова Е.Г., Момот А. П. /Наследственные нарушения соединительной ткани и семейный рак: есть ли взаимосвязь?// Архив внутренней медицины; 2015; 4(24).
- Митрофанов А. И., Борзунов Д. Ю. /Результаты лечения пациентов с активными солитарными костными кистами с применением чрескостного остеосинтеза //Гений ортопедии; 2010, № 2.
- Яковлев В.М., Нечаева Г.И., Мартынов А.И., Викторова И.А. /Дисплазия соединительной ткани в практике врачей первичного звена здравоохранения: Руководство для врачей//М.: КСТ Интерфорум; 2016.
- Darragh T.M., Colgan T.J., Cox J.T., et al. /The Lower Anogenital Squamous Terminology Standardization Project for HPV-Associated Lesions: background and consensus recommendations from the College of American Pathologists and the American Society for Colposcopy and Cervical Pathology // Arch. Pathol. Lab. Med.; 2012 Oct. Vol. 136, N 10.
- Saslow D., Solomon D., Lawson H.W., et al. /American Cancer Society, American Society for Colposcopy and Cervical Pathology, and American Society for Clinical Pathology screening guidelines for the prevention and early detection of cervical cancer // Am. J. Clin. Pathol.; Vol. 137.
Запись
на консультацию
круглосуточно
Источник