Дифтерийный конъюнктивит дифференциальная диагностика
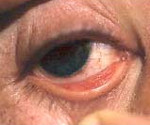
Дифтерийный конъюнктивит – это острое инфекционное заболевание, характеризующееся фибринозным воспалением конъюнктивы. Клинические проявления включают гиперемию, хемоз и образование плотных сероватых пленок, при попытке удаления которых развивается кровотечение. Для постановки диагноза применяются специфические лабораторные тесты (реакция латекс-агглютинации, бактериологическое исследование), биомикроскопия глаза, визометрия и офтальмоскопия. Лечение сводится к назначению противодифтерийной сыворотки, антибактериальных средств, антисептиков, кератопротекторов и витаминов.
Общие сведения
Дифтерийный конъюнктивит – бактериальное воспаление слизистой оболочки глаза, которое развивается при заражении бактерией Клебса-Леффлера. Изолированное поражение конъюнктивы встречается в сосвременной офтальмологии крайне редко. Зачастую в патологический процесс вовлекается глаз в сочетании с верхними дыхательными путями. Согласно статистическим данным, крупозная форма встречается в 80% случаев, катаральная – в 14%, дифтеритическая – в 6%. Заболевание наиболее часто диагностируют у детей в возрасте 2-10 лет. Патология распространена повсеместно.
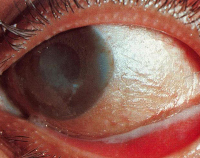
Дифтерийный конъюнктивит
Причины
Дифтерийный конъюнктивит развивается при инфицировании палочкой Клебса-Леффлера (Corynebacterium diphtheriae). Источник инфекции – больной человек или пассивный бактерионоситель. Основной механизм передачи – воздушно-капельный. Описаны случаи заражения контактно-бытовым путем, реализующимся при использовании чужих средств личной гигиены и касании к окологлазничной области загрязнёнными руками. Важная роль в распространении инфекционного процесса отводится стертым и атипичным формам дифтерии. Риск заражения наиболее высок в период эпидемических вспышек заболевания.
Палочка Клебса-Леффлера сохраняет устойчивость в окружающей среде и под действием низких температур. Применение дезинфицирующих средств и нагревание до 60° позволяет уничтожить возбудителя. Для инфекции характерна высокая контагиозность. Человек выделяет бактерии даже в период реконвалесценции. После перенесенной инфекции формируется стойкий антитоксический иммунитет. На протяжении первого года жизни защиту от дифтерии обеспечивают антитела, которые передаются трансплацентарным путем от матери.
Патогенез
Дифтерийная палочка – грамположительная бактерия, которая продуцирует сильнодействующий экзотоксин. Действие токсина приводит к некрозу эпителия и выделению тромбокиназ. Это становится причиной повышенной проницаемости сосудистой стенки. Выход из сосудов плазмы, богатой фибриногеном, с последующим пропотеванием конъюнктивы и субконъюнктивального слоя ведет к образованию пленок. Фибринозная пленка плотно спаяна с подлежащими тканями, что влечет за собой нарушение обменных процессов и формирование рубцовых сращений.
Классификация
Дифтерийный конъюнктивит является приобретенной патологией бактериального генеза, для которой характерно острое течение. Болезнь может быть одним из локальных проявлений дифтерии или развиваться изолировано. К токсической форме относится дифтеритическое воспаление. Крупозное и катаральное поражение принято считать нетоксичным. Клинические особенности патогенетических форм:
- Дифтеритическая. Тяжелый вариант заболевания, при котором возникает отек и уплотнение век с последующим формированием рубцовых дефектов. В 46% случаев сопровождается развитием опасных последствий, зачастую ведущих к необратимым изменениям конъюнктивы и век.
- Крупозная. Более благоприятный тип воспаления. Фибринозные пленки в редких случаях распространяются на зону переходных складок. В последующем рубцы не образуются. Основное место локализации патологического процесса – слизистая оболочка век.
- Катаральная. Наиболее легкая форма. Локальные изменения и фибринозные пленки не выявляются. После разрешения патологии конъюнктива выглядит интактной, поэтому катаральный тип болезни часто остается незамеченным.
Симптомы дифтерийного конъюнктивита
Для патологии характерно одностороннее течение. На стороне поражения отмечается увеличение регионарных лимфатических узлов (поднижнечелюстных, околоушных). Для осложненного течения инфекции свойственно повышение температуры тела, головная боль и общая слабость. Для обнаружения соответствующих изменений важно осмотреть другие органы-мишени, которые поражаются при дифтерии (ротоглотка, гортань, нос, кожа). Клиническая картина конъюнктивита во многом зависит от формы воспаления.
При дифтеритическом типе из-за выраженного отека и уплотнения век пациенты не могут открыть глаза. На 3-5 день с момента возникновения первых симптомов веки становятся более мягкими. Больные отмечают появление слизисто-гнойного отделяемого. При открывании глазной щели удается выявить серые пленки, которые визуализируются в области хряща и переходных складок. При тяжелом течении налеты определяются даже на орбитальной конъюнктиве и коже век. Фибринозные пленки настолько сильно спаяны с нижерасположенными тканями, что попытка удаления сопровождается кровотечением. По мере разрешения заболевания на конъюнктиве формируются рубцы.
При крупозной форме пленки расположены в области пальпебральной конъюнктивы и четко ограничены переходной складкой. Фибринозные наслоения нежные, сероватого цвета. При удалении пленок на их месте образуется дефект, который незначительно кровоточит. Поверхность глазного яблока остается интактной. При катаральном воспалении фибринозных пленок не наблюдается. Слизистая оболочка гиперемирована и отечна. Пациенты предъявляют жалобы на покраснение и отечность глаз. Общее состояние не нарушено.
Осложнения
Тяжелое течение дифтерийного конъюнктивита приводит к опасным осложнениям. Наиболее часто формируются патологические сращения между орбитальной и пальпебральной конъюнктивой (симблефарон). Распространенное последствие – энтропион. Аномальный рост ресниц ведет к постоянному раздражению конъюнктивы и роговой оболочки. Грозное осложнение дифтерийного поражения глаз – язва роговицы с высоким риском перфорации. При распространении инфекции на глубокие структуры глаза развивается панофтальмит.
Диагностика
Основанием для постановки предварительного диагноза являются эпидемиологические данные (контакт с больным дифтерией или бактерионосителем на протяжении 14 дней), результаты биохимического анализа крови и выявление фибринозных наслоений на конъюнктиве. В периферической крови определяется лейкоцитоз, нейтрофилез со сдвигом лейкоцитарной формулы влево и повышением CОЭ. Специфические методы диагностики включают:
- Визометрию. Дифтерийный конъюнктивит не приводит к ухудшению зрительных функций, однако при отеке роговицы прослеживается незначительное снижение остроты зрения. Дополнительно показано проведение компьютерной рефрактометрии или скиаскопии.
- Биомикроскопию глаза. При осмотре переднего сегмента глаза с помощью щелевой лампы удается выявить отек роговицы и хемоз. На пальпебральной конъюнктиве видны плотные грязно-серые пленки. Маргинальный край век при дифтеритическом характере воспаления утолщен.
- Осмотр глазного дна. Офтальмоскопия – обязательная часть обследования пациента с бактериальным конъюнктивитом. Целью офтальмоскопии является исключение вторичных осложнений со стороны заднего сегмента глазного яблока и оптических сред.
- Лабораторную диагностику. При подозрении на дифтерийный конъюнктивит производят реакцию латекс-агглютинации. Это экспресс-метод, позволяющий получить результат через 2 часа. Для определения токсигенности и биовара возбудителя рекомендовано применение бактериологического метода.
Лечение дифтерийного конъюнктивита
При выявлении у пациента специфических признаков заболевания показана госпитализация в инфекционное отделение. Этиотропная терапия сводится к внутримышечному введению противодифтерийной сыворотки. При локальном поражении конъюнктивы рекомендовано одноразовое применение сыворотки в дозе 10-20 тыс. МЕ. В комплекс лечения входят:
- Антибактериальные средства. Доказана целесообразность системного применения антибиотиков из группы пенициллинов или макролидов. Каждые 2-3 часа проводятся инстилляции в конъюнктивальную полость раствора бензилпенициллина в форме глазных капель. Эритромициновую мазь закладывают под веки 2-3 раза в день.
- Кератопротекторы. Препараты данной группы назначаются при выявлении признаков поражения роговой оболочки. Регенерации роговицы способствуют медикаменты на основе пантотеновой кислоты. Необходимо отметить, что кератопротекторы в форме мази или геля следует использовать не раньше, чем через 15-20 минут после инстилляции капель.
- Антисептики. Антисептические растворы применяются для промывания полости конъюнктивы 6-8 раз в день. Лекарственные средства повышают эффективность местного применения антибиотиков, обладают противовоспалительным и иммуноадъювантным действием.
- Витаминотерапия. При дифтерийном конъюнктивите рекомендованы глазные капли, содержащие аскорбиновую кислоту и рибофлавин. Их готовят на основе глюкозы непосредственно перед закапыванием. Дополнительно назначают 3% раствор ретинола ацетат для местного нанесения.
Прогноз и профилактика
Исход заболевания зависит от характера течения инфекции. При дифтеритической форме существует высокий риск развития опасных осложнений, которые приводят к значительным изменениям конъюнктивы век и глазного яблока. При крупозном и катаральном дифтерийном конъюнктивите прогноз благоприятный. Специфическая профилактика сводится к вакцинации. Современные вакцины разработаны на основе дифтерийного анатоксина. Неспецифические превентивные меры направлены изоляцию больных дифтерией, своевременную иммунизацию контактных лиц, проведение заключительной дезинфекции в очаге.
Источник
| Признак | Бактериальный конъюнктивит | Аденовирусный конъюнктивит | Герпесвирусный конъюнктивит | Хламидийный конъюнктивит | Грибковый конъюнктивит | Аллергический конъюнктивит |
Возбудитель | Наиболее распространенные: Staphylococcus, Streptococcus, Haemophilius influenzae, Pseudomonas, Neisseria gonorrhoeae | Аденовирусы 3, 4, 5, 6, 7а, 10, 11 | ВПГ (вирус простого герпеса) | Chlamydia trahomatis | Различные виды грибков (актиномицеты, плесневые, дрожжеподобные, диморфные грибы) | Лекарства, продукты питания, цветочная пыльца, травы, шерсть животных, корм для рыбок, бытовая пыль, бытовая химия, сигаретный дым, выхлопные газы |
Общее состояние | Норма | Возможно сочетание с ОРВИ | Возможно сочетание с ОРВИ | Норма | Норма | Проявления системной аллергии, дерматиты |
Сезонность | Не характерна | Спорадические случаи / эпидемические вспышки | Не характерна | Не характерна | Не характерна | Характерна (в зависимости от аллергена) |
Течение | Острое/хроническое | Острое | Острое, может иметь рецидивирующий характер | Возможна острая форма, но более распространена хроническая | Хроническая | Лекарственный к. — острый, подострый, хронический. Поллинозный к.- острый (5,2% случаев), чаще хронический. Крупнопаппилярный к. -хронический. |
| Вовлечение парного глаза | Чаще бинокулярно | Обычно бинокулярно | Монокулярно | Чаще монокулярно | Моно- или бинокулярно | Бинокулярно |
| Основные жалобы | Раздражение, жжение, слипание век | Зуд, жжение, боль | Резь, жжение, боль | Чувство инородного тела, зуд, выраженная гиперемия конъюнктивы | Отек и покраснение конъюнктивы | Зуд, отек и покраснение конъюнктивы |
| Характер отделяемого | Гнойное / слизисто — гнойное отделяемое | Слизистое/водянистое отделяемое | Отделяемого нет | Слизисто- гнойное отделяемое, возможно без отделяемого | Слизисто — гнойное / гнойное отделяемое | Слизистое «тягучее» отделяемое |
Клинические признаки | Гиперемия, отек конъюнктивы, слизисто-гнойное отделяемое, часто явления блефарита | Фолликулярная форма: мелкие и средние фолликулы на тарзальной конъюнктиве нижнего века. Геморрагическая форма: образование множественных геморрагий небольшого размера на тарзальной и бульбарной конъюнктиве | Герпетические везикулы, могут быть на коже век и крыльях носа | Характерный диагностический признак: крупные фолликулы, расположенные рядами на конъюнктиве нижнего века и в переходной складке. При остром течении сторонний птоз, выраженный зуд и гиперемия конъюнктивы | Особенности клинических проявлений определяются видом грибка: 1) Актиномикоз — проявляется катаральным/гнойным конъюнктивитом. 2) Бластомикоз — характерно образование сероватых/желтоватых легкоснимающихся пленок. 3) Кандидамикоз – протекает с образованием узелковых инфильтратов. 4) Аспергиллез — гиперемия конъюнктивы сочетается с поражением роговицы | Лекарственный к. –часто развитие в течение 6 ч. после приема препарата. Появление быстро нарастающего отека, зуда, жжения. Фолликулы. Поллинозный к. — Хемоз, мелкие фолликулы на слизистой Крупнопаппилярный к. — гипертрофия сосочков |
Источник
М.М. Бикбов, В.Б. Мальханов, А.Э. Бабушкин
ГБУ «Уфимский научно-исследовательский институт глазных болезней Академии наук Республики Башкортостан»
В 2015 году издательство «Апрель» выпустило в свет монографию «Конъюнктивиты: дифференциальная диагностика и лечение».
На основании собственного многолетнего клинического опыта и анализа современных литературных данных авторы излагают вопросы этиопатогенеза, диагностики, клиники и лечения воспалительных заболеваний конъюнктивы. Монография иллюстрирована рисунками, схемами и таблицами, приведена основная библиография отечественных и зарубежных авторов. Книга предназначена для работающих и повышающих свою квалификацию практических врачей-офтальмологов, кроме этого, она будет полезна ординаторам, аспирантам и врачам других специальностей.
Предлагаем вашему вниманию главу из книги.
Глава 3. Диагностика и лечение вирусных конъюнктивитов
3.1. Аденовирусные конъюнктивиты
В практике врача-офтальмолога наиболее часто среди всех воспалительных заболевания наружной поверхности глаза встречаются эпидемический кератоконъюнктивит (ЭКК) и аденовирусный конъюнктивит (АВК). При этом ЭКК характеризуется сравнительно более высокой контагиозностью и тяжестью клинического течения по сравнению с АВК. Большие потери по временной нетрудоспособности, временная или стойкая утрата зрения, высокая контагиозность и эпидемический характер вспышек АВК и ЭКК, в т.ч. в офтальмологических стационарах, определяют медико-социальную значимость аденовирусных заболеваний глаз.
Аденовирусные конъюнктивиты (АВК) чаще вызываются аденовирусами типов 3, 7 и 8 (86%) и реже – типов 4, 10, 15, 29 и 19 (6%), остальные серотипы изолировали редко – лишь у 8% больных.
Наибольшая частота поражения глаз у детей приходится на аденовирус типа 7 (Schmitz Н. еt аl., 1983). Вспышки АВК, вызванные серотипами 3, 7, 10, длились более продолжительно (до 2 лет), чем обусловленные серотипами 4 и 15 (до 1 года). Аденовирусы серотипов 3 и 7а обычно выделяются при эпидемических вспышках, серотипы 4 и 6 – в случае спорадических заболеваний. Мало распространенный аденовирус типа 16 может являться причиной фарингоконъюнктивальной лихорадки. Этиологическими агентами спорадических случаев АВК в Республике Башкортостан (Мальханов В.Б., 1985) являлись аденовирусы серотипов 1, 3, 5, 6, 7 и 10, причем преимущественно (82,9%) аденовирусы «латентной» группы (1, 5, 6).
АВК клинически протекают в виде катаральной, фолликулярной или пленчатой формы. Это заболевание, как правило, начинается остро, обычно на одном глазу (40%), через 24-72 часа заболевает второй глаз (60-100%), но, как правило, с менее выраженными симптомами. Поражение верхних дыхательных путей у больных с АВК отмечается в 72-97% случаев. У детей одновременно с конъюнктивитом при инфекции, вызванной аденовирусом типа 7, наблюдают преимущественно лимфоаденопатию, а типа 2 – ларинготрахеит и бронхит. Распространение АВК в стационарах происходит при контактной тонометрии, через глазные капли, предметы больничной обстановки.
Больные с АВК предъявляют жалобы на отделяемое из конъюнктивальной полости, отек век, ощущение инородного тела за веками, слезотечение и светобоязнь, покраснение глаз и нередко зуд.
Частота обнаружения отдельных клинических симптомов представлена в табл. 3.
 Вспышки АВК в отдельные годы могут отличаться между собой остротой и длительностью течения заболевания, частотой отдельных симптомов, характером поражения роговицы. В частности, это касается пленчатых форм заболевания, субконъюнктивальных кровоизлияний и образования сосочков, изъязвления роговицы.
Вспышки АВК в отдельные годы могут отличаться между собой остротой и длительностью течения заболевания, частотой отдельных симптомов, характером поражения роговицы. В частности, это касается пленчатых форм заболевания, субконъюнктивальных кровоизлияний и образования сосочков, изъязвления роговицы.
При спорадических случаях АВК, в отличие от вспышек, как правило, отсутствуют пленки на конъюнктиве, дакриоаденит, новообразованные капилляры конъюнктивы, но значительно чаще имеется папиллярная гиперплазия верхнего века. Достаточно редко наблюдается аденопатия предушных лимфоузлов (2%) и рубцевание конъюнктивы в исходе заболевания (0,7%). Фолликулы чаще всего располагаются на конъюнктиве нижнего века (27-52%), реже – переходной складки (12%) и очень редко бывают слившимися (2%).
В течении АВК, осложненного кератитом, выделяют 4 стадии (Каспарова Е.А., 2001). Первая стадия характеризуется отеком век, гиперемией конъюнктивы, часто ее хемозом, инфильтрацией, появлением фолликулов и складчатостью нижней переходной складки, отделяемым слизистого характера (длительность 1-4 дня) (рис. 2).
 Для второй стадии (от 2 до 7 дней) характерно образование тонких фибриновых, некротических конъюнктивальных пленок (при отделении которых наблюдается кровотечение), точечных инфильтратов на роговице, возможное присоединение вторичной инфекции. Третья стадия включает резорбцию роговичных инфильтратов, уменьшение отека, гиперемии конъюктивы и количества фолликулов, выздоровление (7-14 дней). Четвертая стадия – период синдрома «сухого глаза», который длится от 15 до 30 дней.
Для второй стадии (от 2 до 7 дней) характерно образование тонких фибриновых, некротических конъюнктивальных пленок (при отделении которых наблюдается кровотечение), точечных инфильтратов на роговице, возможное присоединение вторичной инфекции. Третья стадия включает резорбцию роговичных инфильтратов, уменьшение отека, гиперемии конъюктивы и количества фолликулов, выздоровление (7-14 дней). Четвертая стадия – период синдрома «сухого глаза», который длится от 15 до 30 дней.
Эпидемический кератоконьюнктивит (ЭКК), быстро распространяясь среди населения, ввиду большой контагиозности приносит большой экономический ущерб обществу. При этом существенно снижается обьем стационарной офтальмологической помощи. Данное заболевание глаз описано еще в 1889 г. (Fuchs Е., Adler), и только в 1942 г. оно получило свое настоящее название (Hogen М.J., Growford J.W., 1942).
Наиболее часто ЭКК вызывается аденовирусом типа 8. Отечественные штаммы этого серотипа аденовируса выделены В.О. Анджеловым (1964). Возбудителями ЭКК могут быть также аденовирусы серотипов 11 и 19, реже 1, 2, 3а, 7, 9, 15, 29 и 37. Наблюдались вспышки ЭКК, когда одновременно циркулировали и два возбудителя: типов 7 и 4, 7 и 2 или 8 и 19. Установлено, что аденовирус типа 19 может вызывать одновременное поражение гениталий и глаз человека (Harriet G.В., New W.A., 1981). В Республике Башкортостан основным возбудителем ЭКК являлся аденовирус типа 8. О циркуляции на территории республики другого, более редко встречающегося возбудителя ЭКК, свидетельствовало выявление антител к аденовирусу типа 19 (Казакбаев А.Г., 1989). В последние годы одной из главных этиологических причин ЭКК является аденовирус типа 37. При вспышке внутрибольничного острого ЭКК, вызванного аденовирусом данного типа, уровень выявления его ДНК на всем инструментарии и глазных каплях, несмотря на дезинфекцию инструментов и осуществление всех необходимых процедур, составлял более 80%. Следует отметить, что повторная дезинфекция не приводила к полному уничтожению вируса, а лишь снижала уровень выявления ДНК до 38% (Hamada N., 2008). Клиническое течение вспышки внутрибольничного ЭКК, обусловленного этим типом аденовируса, может протекать от бессимптомного до тяжелого. Мягкое или бессимптомное его течение является обычным явлением во время вспышки, что может осложнить эпидемиологическую обстановку (Kaneko H., 2009).
Страницы: 1 2 3 4 5 6 7 8 9 10
Источник


