Дифракция сетчатки глаза что это

Описание
Разрешающей способностью называют наименьшее расстояние между двумя точками или линиями, видимыми раздельно. Оценивать его можно в угловой или в линейной мере. Обычно разрешающую способность, или разрешение, характеризуют числом линий, видимых раздельно в интервале 1 мм. В последние годы установлено, что разрешающая способность глаза зависит не столько от анатомических размеров рецепторов, сколько от их функциональной связи и от множества других факторов. Эти факторы можно разделить на «нервные», к которым относятся способы’ переработки сигнала в сетчатке и лежащих выше отделах зрительного анализатора, и на «оптические». Последние зависят от оптической системы глаза. Это в первую очередь дифракция на радужке, собственные аберрации глаза, рассеяние света на поверхностях глазных сред, влияние неровностей роговицы, децентрированности оптической системы глаза, неправильной фокусировки и пр. На разрешение влияет также контрастность объектов. При разных условиях зрительной работы эти факторы влияют различно. Так, при дневном зрении вследствие малого размера зрачка увеличивается влияние дифракции, аберрации же сказываются меньше, и совсем не влияет на сетчаточное изображение отклонение периферической зоны роговицы от правильной формы. При ночном зрении, когда зрачок расширен и работает не только центральная, но и периферическая зона роговицы, основное снижение качества изображения и разрешающей способности обусловлено неправильной формой роговицы и рассеянием света на глазных средах.
Постараемся объяснить рассматриваемые явления, не прибегая к деятельности высших мозговых центров. Для этого рассмотрим влияние каждого из оптических факторов отдельно. Сначала определим разрешение с точки зрения волновой оптики, а затем оценим влияние на него аберраций глаза при помощи геометрической оптики.
Образование изображения на сетчатке с точки зрения волновой природы света. Любая оптическая система, даже полностью безаберрационная, вследствие волновой природы света не может изобразить точку объекта точкой. Это объясняется тем, что всякая система имеет ограниченное отверстие, которое огибается сферической волной, исходящей из объекта, вызывая дифракцию. В результате дифракции и сопутствующей ей интерференции света в плоскости изображения вместо точки возникает дифракционная фигура. В различных точках дифракционной фигуры освещенность неодинакова. Центральный максимум отделен абсолютным минимумом от других, менее интенсивных, максимумов. Эти максимумы более высоких порядков не оказывают существенного влияния на дифракционную картину — практическое значение имеет только средний максимум. Качество изображения оптической системы зависит от ширины этого максимума, т. е. от расстояния, на котором находится первый абсолютный минимум от центра дифракционной фигуры. Чем меньше площадь максимума, тем лучше качество изображения. Ширина центрального максимума является функцией апертурного угла со стороны изображения и длины волны света. Чем меньше апертурный угол и чем больше длина волны, тем максимум шире. Если бы можно было получить волну, выходящую из оптической системы в виде полной сферы, то ширина максимума была бы равна нулю и изображение точки было бы также точкой.
В глазу, так же как в большинстве других оптических систем, падающая от объекта сферическая волна ограничивается круглой апертурной диафрагмой — зрачком глаза, от диаметра которой и зависит ширина центрального максимума. Дифракционная фигура от круглого отверстия представляет собой дифракционный кружок. Центральный максимум, который воспринимается как «изображение» точки, имеет в этом случае радиус:
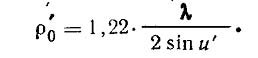
Так как этот радиус зависит от длины волны, то величина центрального максимума и радиус бокового максимума неодинаковы для различных цветов. Поэтому изображение точки в белом свете бывает окрашенным. Наличие в оптической системе глаза довольно больших аберраций приводит к перераспределению освещенности в дифракционной фигуре — освещенность в центральном максимуме уменьшается, а в дифракционных кольцах возрастает. Диаметр центрального максимума при этом остается прежним, а в боковых в большей или меньшей степени изменяется.
Аберрации глаза. Рассмотрим влияние аберраций глаза на качество изображения внешних объектов на сетчатке и оценим их влияние на разрешающую способность глаза.
Вопросы сферической и хроматической аберрации глаза человека изучали Юнг, Гельмгольц и др. В 1947 г. появилась фундаментальная работа А. Иванова об измерении сферической и хроматической аберраций, глаза. В 1961 г. М. С. Смирнов измерил волновую аберрацию глаза. Следует подчеркнуть, что измерения аберраций проводились только субъективным методом — по ответам испытуемого о восприятии предъявляемого объекта. Вследствие этого полученные данные относятся только к аберрациям центральной, макулярной области. Аберрации внеосевых точек, изображающихся на периферических участках сетчатки, испытуемый не в состоянии определить вследствие грубого строения этих зон сетчатки и ряда других физиологических факторов. На основе экспериментальных данных были построены кривые аберраций глаза.
Разброс параметров глаз у разных людей велик, меняется даже знак аберраций. Минимальными аберрации становятся при аккомодации на близкие предметы (1—2 м). В большинстве глаз имеется аберрация «по правилу», т. е. недоисправленная. Такие аберрации характерны для тех случаев, когда рефракция роговицы высокая, а хрусталика низкая. Если аберрация роговицы ниже обычной, а хрусталика выше, то чаще наблюдается аберрация «против правила», т. е. переисправленная.
Общая рефракция глаза суммируется из рефракц роговицы, имеющей «недоисправленную» сферическую» аберрацию, и хрусталика, обладающего обычно «переисправленной» аберрацией. Преобладающее значение при’ этом имеет, конечно, форма передней поверхности роговицы, граничащей с воздухом.
Нецентрированность оптической системы глаза. Рассматривая глаз как оптическую систему, принимают за ее оптическую ось прямую, проходящую через центр» кривизны поверхности хрусталика и роговицы. Под зрительной осью имеют в виду прямую, соединяющую узловую точку глаза с центральной ямкой (фовеолой). При этом необходимо учитывать ряд особенностей, не подлежащих практическому учету. Так, например, участок, обеспечивающий центральное зрение и поэтому наиболее важный для восприятия объекта, — центральная ямка, находится не на оптической оси, а несколько книзу от нее и ближе к височной стороне. Оптическая ось-пересекает сетчатку между центральной ямкой и диском зрительного нерва, ближе к центральной ямке. Угол а между оптической и зрительной осями считают положительным, если визуальная ось пересекает роговицу с нозальной стороны по отношению к оптической оси. Для нормального глаза взрослого человека угол а положителен и составляет от 4 до 8°. Наибольший угол (до 10°) бывает у людей с гицерметропией, наименьший, иногда даже отрицательный, — при миопии. У детей угол а особенно велик. Как правило, геометрический, центр роговицы не совпадает с ее оптическим центром. Таким образом, оптическая система глаза является не-центрированной. Все эти отклонения сказываются на ходе лучей в процессе визирования объекта и снижают разрешающую способность глаза.
—
Статья из книги: Оптические приборы для исследования глаза | Тамарова Р.М.
Источник
Рефракция – это преломление света в оптической системе. Глаз относится к сложным оптическим системам, то есть состоящим из нескольких преломляющих сред: роговица, влага передней камеры, хрусталик и стекловидное тело. В целом ту или иную рефракцию глаза формируют две среды – роговица и хрусталик, имеющие наибольшую преломляющую силу (в среднем, соответственно, 40 и 20 диоптрий).
Оптическая система глаза характеризуется рядом показателей.
Главная оптическая ось – линия, проходящая через центры кривизны всех преломляющих сред. Главный фокус оптической системы – точка на главной оптический оси глаза, в которой после преломления в оптический системе глаза собираются параллельные лучи. Главное фокусное расстояние – расстояние от главной плоскости до главного фокуса. Оно находится в обратной зависимости от преломляющей силы и выражается формулой Снеллена:
Д = ,
де Д – преломляющая сила, а f – фокусное расстояние.
Главные плоскости оптической системы глаза – такие плоскости, при проходжении через которые свет не преломляется. В глазу имеются две главные плоскости, находящиеся в передней камере глаза.
Рефракция измеряется в диоптриях. За одну диоптрию принимают преломляющую силу линзы с фокусным расстоянием в 1 метр.
Различают рефракцию клиническую и физическую. Физическая рефракция – это преломляющая силу оптической системы, имеющая колебания у взрослых от 53 до 72 диоптрий. Клиническая рефракция характеризуется положением главного фокуса относительно сетчатки. В зависимости от этого выделяют три главных вида клинической рефракции:
1. Эмметропия: главный фокус расположен на сетчатке. При эмметропии преломляющая сила и длина глаза находятся в идеальном равновесии, что и обуславливает положение главного фокуса на сетчатке. Эмметропия считается идеальной рефракцией. Эмметропы имеют хорошее зрение как вдаль, так и для близи. Дальнейшая точка ясного зрения, то есть такая точка, на которую установлен глаз в покое аккомодации, у них расположена в бесконечности.
2. Миопия, или близорукость – главный фокус находится перед сетчаткой глаза, так как у миопов глаз длиннее, а преломляющая сила больше, чем у эмметропа (сильная рефракция). Дальнейшая точка ясного зрения находится на конечном расстоянии перед глазом. Миопы имеют плохое зрение вдаль и хорошее для близи.
Различают три степени миопии: слабую (до 3,0 дптр.), среднюю (3,25-6,0 дптр.) и высокую (более 6,0 дптр.) Миопические глаза имеют некоторые анатомические особенности: удлинение глаз, более широкий, чем у эмметропа, зрачок. Последний фактор приводит к тому, что миопы щурятся, тем самым искусственно уменьшая диаметр зрачка и улучшая качество зрения.
При миопии возможны изменения глазного дна в виде конусов (при слабой и средней степени миопии), а при миопии высокой степени – миопических стафилом, пятна Фукса (дистрофические изменения в макуле), кровоизлияний в сетчатку и стекловидное тело, дегенеративных изменений сетчатки и ее отслойки.
Миопию высокой степени с дистрофическими изменениями на глазном дне еще называют высокой осложненной миопией или миопической болезнью.
Если длина переднезадней оси глаза постоянно увеличивается, что подтверждается данными ультразвукового исследования, то такая миопия называется прогрессирующей. Высокая прогрессирующая миопия входит в тройку основных причин возникновения регматогенной отслойки сетчатки, являющейся одним из наиболее тяжелых осложнений.
В принципе, миопия слабой и средней степени – это нормальные колебания клинической рефракции, лежащие в пределах биноминальной кривой распределения рефракции (биноминальная кривая – это кривая, отображающая нормальные колебания того или иного признака в данной популяции людей). Миопия высокой степени лежит за пределами этой кривой, что является патологией. Действительно, миопия высокой степени является одной из главных инвалидизирующих по зрению причин. Поэтому она представляет собой значительную клиническую проблему, особенно в плане возникновения отслойки сетчатки.
По происхождению миопия может быть врожденной и приобретенной.
Миопия – очень распространенная аномалия рефракции (встречается у 30% населения). В последние десятилетия во всех развитых странах мира наблюдается тенденция к увеличению частоты миопии, что связывают с ранним обучением детей, всеобщей компьютеризацией, значительной зрительной нагрузкой, ухудшением экологической ситуации. Еще более 100 лет назад российскими гигиенистами Коном и Эрисманом было показано, что частота миопии прямо пропорциональна школьному стажу.
На вопрос, почему возникает миопия, до настоящего времени нет однозначного ответа. Один из возможных факторов – наследственный, который никем не отрицается. В странах постсоветского пространства популярны несколько теорий, объясняющих механизм развития миопии.
Аккомодационно-конвергентно-гидродинамическая теория проф. А.И. Дашевского – в основе развития миопии лежит спазм аккомодации, который со временем приводит к спазму конвергенции, деформации склеры в заднем полюсе глаза и, как следствие, к осевому удлинению глаза и развитию истинной, осевой, миопии.
Под спазмом аккомодации понимают патологическое стойкое повышение тонуса цилиарной мышцы, приводящее к появлению миопической рефракции. Длина глаза при этом не увеличена. Спазмы аккомодации возникают в силу разнообразных причин: значительной зрительной нагрузки, плохого качества школьных учебников, недостаточного освещения, несоответствия роста ребенка высоте школьной парты, длительного применения некоторых медикаментов (пилокарпин 1%), инфекций, интоксикаций, вегето-сосудистой дистонии, злоупотребления компьютером и др. Клиническая картина спазма аккомодации описана еще в ХІХ столетии профессором Адамюком: снижение зрения вдаль, которое улучшается минусовыми линзами, колебания остроты зрения в течение суток, улучшение зрения после длительного нахождения в темноте, исчезновение миопической рефракции глаза после закапывания атропина (наиболее важный диагностический признак).
Для истинной миопии, в отличие от спазма аккомодации, характерно удлинение глаза, одинаковая рефракция до циклоплегии и после нее, появление склерального конуса у диска зрительного нерва.
Спазм аккомодации может носить временный или стойкий характер. В последнем случае он приводит к возникновению истинной миопии.
Если миопия появляется на фоне спазма аккомодации, очень важно на этом этапе перервать порочный круг, приводящий к развитию истинной миопии. Система комплексного лечения спазма аккомодации в свое время была разработана и активно внедрена в практику сотрудниками кафедры офтальмологии ГУ «ДМА», профессорами А.И.Дашевским, Е.И.Кузиной, А.А.Ватченко и их последователями. Она включает такие направления как ортоптическое лечение (микрозатуманивание дистантное, оптическое, смешанное, тренировки резервов аккомодации, дивергентная дезаккомодация), медикаментозное (инстилляции эпинефрина, мезатона), рефлексотерапия (термопунктура, гониопунктура, иглопунктура, лазеропунктура), физиотерапия и др.
Выбор метода лечения зависит от причины, вызвавшей спазм аккомодации, но необходимо указать, что в ряде случаев лечение не дает стойкого эффекта: спазм аккомодации может легко устраняться, но также легко может возникать вновь. Поэтому его лечение должно быть не одноразовым, а длительным и комплексным.
В соответствии с теорией проф. Э.С.Аветисова, пусковым механизмом в возникновении миопии является врожденная или приобретенная слабость аккомодации, рефлекторно приводящая к удлинению глаза. Большое значение имеет также слабая склера и значительная зрительная нагрузка.
Существует также теория Штайгера, в соответствии с которой та или иная рефракция появляется в результате случайных комбинаций определенной преломляющей силы и длины глаза.
Своеобразный взгляд на миопию слабой степени имеет проф. В.В.Волков, который считает миопию в 3-4 дптр. биологическим вариантом нормы и рассматривает ее как естественную реакцию глаза на значительную зрительную нагрузку. Действительно, при миопии в 3-4 дптр. практически отсутствует напряжение аккомодации при работе вблизи.
Лечение миопии.При стационарной неосложненной миопии проводится только коррекция зрения очками, контактными линзами или с помощью операций на роговице (эксимерлазерные операции, кератотомия).
При осложненной миопии назначают консервативное лечение, направленное на улучшение питания оболочек глаза (сосудорасширяющие препараты, витамины группы В, вит. А, Е, С, биостимуляторы, ретинопротекторы и др.) При изменениях на глазном дне, которые могут привести к отслойке сетчатки, проводят профилактическую лазеркоагуляцию сетчатки. При быстром прогрессировании миопии иногда проводят оперативное вмешательство, направленное на укрепление заднего полюса глаза (склеропластика).
Нужно помнить, что операции по улучшению остроты зрения без коррекции (передняя радиальная кератотомия, эксимерлазерные операции) противопоказаны до окончания роста человека и при прогрессирующей миопии!!!
3. Гиперметропия, или дальнозоркость – характеризуется положением главного фокуса за сетчаткой глаза. Гиперметропический глаз имеет меньшую преломляющую силу оптических сред (слабая рефракция), более короткую переднезаднюю ось, более мелкую переднюю камеру, более узкий зрачок и увеличенный хрусталик в сравнении с эмметропическим глазом. Последние особенности имеют значение в возникновении закрытоугольной глаукомы, что подтверждается клинической практикой.
Различают три степени гиперметропии: слабую (до 2,0 дптр.), среднюю (2,25-5,0 дптр.) и высокую (более 5,0 дптр.) У маленьких детей степень гиперметропии может уменьшаться по мере роста глаза.
У гиперметропов нет истинной дальнейшей точки ясного зрения, потому что в покое аккомодации на сетчатке гиперметропического глаза могли бы сойтись только лучи, имеющие сходящееся направление. Таких лучей в природе не существует – имеются только условно параллельные лучи, идущие от далеко расположенных предметов, или расходящиеся – от близко расположенных предметов. У гиперметропов имеется ложная дальнейшая точка ясного зрения, расположенная за глазом, и положение которой показывает ту необходимую степень схождения лучей, при которой они могли бы сойтись на сетчатке. С помощью аккомодации при некорригированной дальнозоркости гиперметроп постоянно удерживает главный фокус на сетчатке, что приводит к перенапряжению аккомодации и развитию зрительного утомленияхожденияазерныеиз. У гиперметропов раньше развивается пресбиопия.
При гиперметропии высокой степени на глазном дне иногда наблюдается псевдоневрит зрительного нерва: диск зрительного нерва гиперемирован, границы его стушеваны, как и при истинном неврите, но зрительные функции при этом не страдают. Никакого лечения это состояние не требует.
В зависимости от вида и степени дальнозоркости гиперметроп может видеть на далеком и близком расстоянии как хорошо (при дальнозоркости слабой и средней степени), так и плохо (при высокий дальнозоркости или при любой степени этой рефракции в пожилом возрасте).
Кроме трех главных видов рефракции, существуют разновидности, к которым относят астигматизм.
Астигматизм – это сочетание в одном и том же глазу разных видов рефракции или разных степеней одного и того же вида. Астигматизм может быть врожденным (чаще всего) и приобретенным, а также физиологическим и патологическим. Физиологический астигматизм существует у 99% людей. Он, как правило, не превышает 0,5-1,0 дптр. и не приводит к снижению остроты зрения и развитию зрительного утомления. Патологический астигматизм, от 1,0 дптр. и выше, вызывает снижение зрения.
Приобретенный астигматизм появляется при ранениях глаза, после операций на глазу, при развитии кератоконуса. В последнем случае он является ранним проявлением этого заболевания.
Различают такие виды астигматизма: простой (сочетание эмметропии с миопией или гиперметропией), сложный (сочетание в разных меридианах одного глаза миопии или гиперметропии разной степени) и смешанный (когда в одном глазу в разных меридианах существуют и миопия, и гиперметропия).
В астигматическом глазу имеются два главных меридиана: один с наибольшей, другой – с самой слабой преломляющей силой. Они располагаются под прямым углом друг к другу. По этой причине в астигматическом глазу существуют два главных фокуса, что приводит к значительному ухудшению качества изображения. В зависимости от положения главных меридианов, различают такие типы астигматизма: прямой (меридиан с наибольшей преломляющей силой расположен вертикально), обратный (по вертикали расположен меридиан с наименьшей преломляющей силой) и с косыми осями (когда главные меридианы смещены относительно вертикали и горизонтали до 30 град.)
В процессе роста глаза вид астигматизма может изменяться, но он никуда не исчезает.
Клиническая рефракция может изменяться в течение жизни. У новорожденных физиологической рефракцией является гиперметропия в 3-4 дптр. По мере роста глаза гиперметропия уменьшается и в 3-5 лет жизни, когда глаз в основном заканчивает свой рост, рефракция усиливается до эмметропической (или же может оставаться слабой гиперметропической, что также нормально). В дальнейшем, в результате действия разных неблагоприятных факторов, рефракция может перейти в миопическую. Возможны временные изменения рефракции в сторону миопии при начальной катаракте, транзиторная миопия может быть у больных сахарным диабетом, сдвиг рефракции в сторону гиперметропии возможен при отеке центральной ямки сетчатки (центральная серозная хориоретинопатия) и др.
Рассматривая проблему рефракции, необходимо отметить, что глаз как оптическая система имеет ряд недостатков, влияющих на качество зрения. Главными из них являются сферическая и хроматическая аберрации, дифракция, астигматизм. Сферическая аберрация характеризуется тем, что центр и периферия хрусталика преломляют свет по-разному, что приводит к возникновению многофокусной оптической системы; хроматическая аберрация – тем, что лучи с разной длиной волны также преломляются в глазу по-разному. Длинноволновая часть спектра (красная) преломляется слабо, коротковолновая (синяя) преломляется сильно, средневолновая (желто-зеленая) имеет промежуточное между ними преломление. Это также приводит к возникновению многофокусной оптической системы глаза и к ухудшению качества изображения. Дифракция характеризуется тем, что, проходя через зрачок глаза, параллельный пучок света за зрачком приобретает форму расходящегося конуса, что приводит к формированию на сетчатке не точечного изображения, а пятна и, соответственно, к ухудшению качества изображения. Астигматизм (см. выше) обусловлен разной преломляющей силой передней и задней поверхностей роговицы и хрусталика, несовпадением зрительной и оптической оси глаза, некоторой децентрацией оптических сред глаза.
Источник