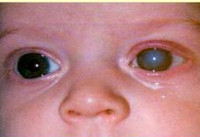
Дифференциальный диагноз при открытоугольной глаукоме
Глаукома — распространенное заболевание, которое является главной причиной слепоты у каждого пятого пациента. Кроме того, предугадать или предупредить его сегодня невозможно. Патология возникает самостоятельно, даже на фоне полного благополучия.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Немного о заболевании
Глаукома – это целая группа хронических глазных заболеваний (около 60), при которых нормальная циркуляция водянистой влаги в камерах глаза нарушается, выражается это в повышении внутриглазного давления (ВГД). На этом фоне происходит постепенная потеря зрения от периферии к центру с синдромом туннельного зрения.
Болезнь занимает второе место среди заболеваний глаз, ведущих к полной слепоте.
Глаз имеет две камеры — переднюю, в которой происходит отток внутриглазной жидкости (ВГЖ), и заднюю, в которой водянистая влага вырабатывается цилиарными клетками из крови. Между ними расположены радужка и хрусталик.
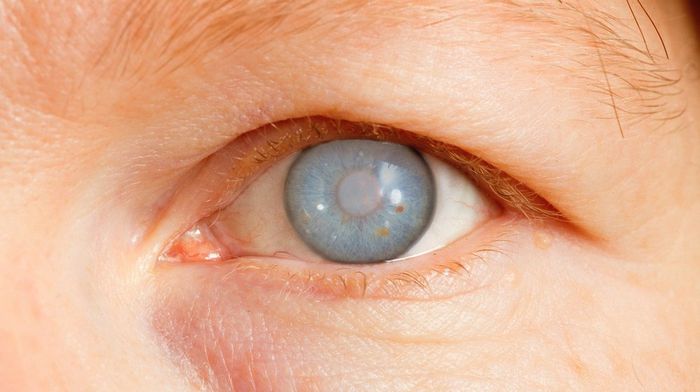
В норме ВГЖ постоянно циркулирует по 2 камерам, обновляясь и поддерживаясь в определенном объеме гидратационной системой глаза. Но если на пути ее появляется препятствие для оттока в дренажной системе, начинаются проблемы.
Отток затрудняется, повышается внутриглазное давление (ВГД) и клетки сетчатки глаза начинают разрушаться. За ними следует поражение волокон зрительного нерва (нейропатия глаукомная), завершающаяся его атрофией. С этим поражением перестают поступать сигналы в головной мозг из зрительного аппарата.
Острота зрения падает и зона видимости становится ограниченной – туннельный синдром. Смещаются хрусталик и роговица, сдавливаются сосуды глаза.
Важно! Коварство глаукомы в ее бессимптомности на всех этапах, кроме терминального.
Частота возникновения
Первичная закрытоугольная глаукома (ЗОУГ) встречается редко (в 2-3 случаях из 10).
У азиатов чаще: у 8 больных из 10. Соотношение пациентов женского и мужского пола составляет 3:1.
Самой распространенной в мире является первичная открытоугольная глаукома (ПОУГ) — от 75 до 90% всей первичной глаукомы (ПГ). Ею страдает около 1% всего населения. Наиболее часто эта форма встречается в Великобритании.
Если до 55 лет глаукома встречается всего в 7% случаев, то после – заболеваемость составляет уже 44%.
После 75 лет глаукома — спутница каждого второго человека.
В настоящее время насчитывается более 1 млн. больных глаукомой. И эта статистика неполная.
Каждый год заболевает 1 человек на тысячу населения. Если 10 лет назад диагноз, в основном, выставлялся пациентам старше 60-65 лет (2-3% населения), сейчас это происходит уже в 40-45 лет (0,1% населения).
Полезное видео
Закрытоугольная и открытоугольная глаукома. Стадии (степени) глаукомы:
Причины и факторы риска
Единых представлений о причинах патологии сегодня нет. Даже в самом термине «глаукома» есть определенные сложности.
К причинам можно отнести:
- нарушение оттока внутриглазной жидкости;
- повышение давление внутри глаза;
- ишемия и гипоксия глазных тканей;
- компрессия нервных волокон в зоне выхода зрительного нерва;
- распад материнских ганглиозных клеток сетчатки;
- развитие глаукомной оптической нейропатии и затем атрофии нерва.
Факторы риска:
- возраст после 40 лет;
- наследственная предрасположенность;
- аметропия;
- стрессы;
- длительный прием кортикостероидов (угнетение ими иммунитета вызывает нарушения метаболизма);
- нарушения центрального кровообращения (наличие гипер-, дис-, гипотонии);
- диабет и болезни щитовидки.
Определенное значение имеет гиподинамия и ожирение. Чем больше факторов, тем выше риск глаукомы.
Виды патологии
Классификация глаукомы сложная и большая. Но чаще всего речь идет о 2 основных формах — глаукома открытоугольная и закрытоугольная. Они имеют разный механизм и разную тактику лечения. Но в любом варианте итогом становится потеря зрения. Это состояние необратимо, поэтому так важна ранняя диагностика.
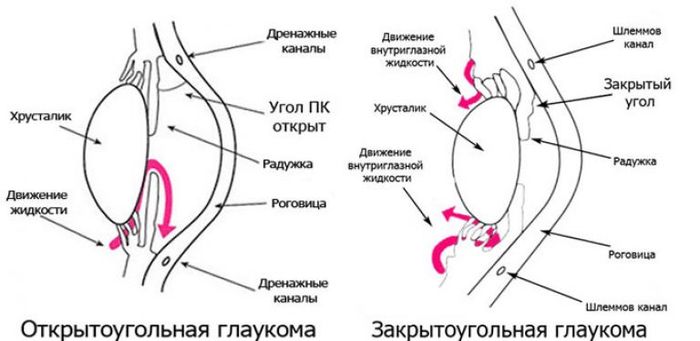
Закрытоугольный и открытоугольный типы-сходства и различия
Отличительные черты закрытоугольной и открытоугольной формы:
| Характеристики | Разновидности | |
| Закрытоугловая | Открытоугловая | |
| Встречаемость | Возникает реже | Более частая |
| Клиническая симптоматика | Головные боли разлитого характера и ухудшение остроты зрения | Ощущение дискомфорта в глазу, обзор качество зрения снижены |
| Особенности повышения ВГД | Вследствие закрытия участков склерального синуса и радужно-роговичного угла или наличия мелкой передней камеры, т.е. поражение в глубоких слоях глаза | При блокировке оттока жидкости из камеры глаза во внешние структуры шлемова канала |
| Размер передней камеры | Мелкая или отсутствует | Нормальная или несколько уменьшена в диаметре |
| Группы риска | Женщины среднего возраста с дальнозоркостью или возрастной дегенерацией глазных структур | Пожилые люди, страдающие сахарным диабетом, атеросклерозом, ожирением и гипотонией |
| Диагностические критерии | Уменьшение передней камеры глаза, прорастание в радужку новых сосудов, увеличение ее пигментации | Пигментная кайма вокруг зрачка атрофируется, радужки становятся асимметричными |
| Глазное дно | Застойные явления с расширением и наполнением сосудов кровью | Застоя нет |
| Прогноз | Неблагоприятный | Положительный |
Также стоит отметить разное лечение форм: ПОУГ лечится и в домашних условиях, под контролем врача, при ЗОУГ требуется стационирование.
Открытоугольная глаукома
Открытоугольный тип наиболее частый – около 90%. Появляется он чаще у женщин после 45 лет. ВГД повышается в этом случае из-за нарушения оттока жидкости. Форма отличается вялым хроническим течением и бессимптомностью. По механизму развития она делится на первичную и вторичную.
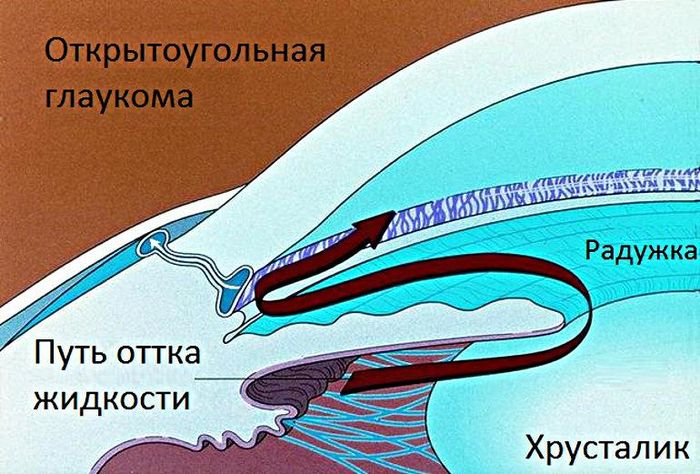
Причины
ПОУГ развивается самостоятельно и связана с генетическими факторами. Имеются в виду малые размеры передней камеры глаз. Нарушения дренажа зависят от сбоев в эндокринной и нервной системе, в сосудах, т.е. связаны с вышеназванными патологиями.
Вторичная глаукома формируется на фоне прочих деструктивных или инфекционно-воспалительных заболеваний глаз, последствий травм, ожогов, опухолевых процессов, интоксикаций.
Степени
В норме ВГД составляет от 9 до 22 мм.рт.ст.
Глаукома 1 степени – стадия начальная, протекает бессимптомно. Выявляется случайно при инструментальном обследовании. Выраженных патологических изменений глазного дна нет, но отмечаются:
- углубление (экскавация) в центре диска зрительного нерва;
- повышенное ВГД;
- несущественное изменение поля зрения.
Диагностика на этой стадии дает наиболее благоприятный прогноз для работоспособности и жизни пациентов.
Патология 2 степени называется развитой и имеет признаки поражения зрительного нерва. Это сужения поля и синдром туннельного зрения. Жалобы носят конкретный характер. Периферическое зрение со стороны носа сужается более, чем на 10 градусов. Углубление занимает весь диск.
Патология 3 степени – стадия далеко зашедшая, запущенная. Практически все поле зрения поражено, возможно, несинхронно между обоими глазами. Дефект усиливается и выражается в появлении трубочного зрения — пациенты смотрят как бы через узкую трубу. Углубление в диске усиливается.
4 степень – стадия слепоты или терминальная. Зрение теряется безвозвратно – на 1 или обоих глазах. Возможно сохранение светоощущения, но источник света больной не определяет. Диагностируется атрофия зрительного нерва.
Симптомы
Симптомов долгое время нет и больной не обращается к врачу. Время от времени могут появляться следующие признаки:
- ощущение дискомфорта в глазах в виде рези, напряженности, сдавленности;
- незначительная болезненность глазниц;
- слезотечение;
- покраснение глаз;
- ухудшение сумеречного зрения;
- радужные ореолы при взгляде на источник света;
- туманность зрения и
- «сетка» перед взором.
Как лечить открытоугольную глаукому?
С момента диагностирования терапия будет постоянной. Полного излечения не будет, но прогрессирование патологии удается остановить.
Главная врачебная задача – улучшение состояния зрительного нерва. Лечение при открытоугольной глаукоме может быть консервативным и оперативным. Первый вид результативен на ранних стадиях.
Для лечения требуется:
- снизить ВГД;
- уменьшить гипоксию глазных тканей (особенно диска зрительного нерва);
- восстановить местный нарушенный метаболизм;
- подкорректировать сопутствующие патологии.
Прописываются системные и местные препараты. В дополнение к ним иногда назначают физиотерапию — электростимуляцию диска зрительного нерва. Если такое лечение оказалось эффективным, его продолжают, периодически, каждые полгода, обследуясь у офтальмолога.
В качестве местной терапии применяют глазные капли, которые должны использоваться строго по времени:
- Для снижения продукции жидкости: Проксодолол, Тимолол, Арутимол, Дорзоламида гидрохлорид, Бетаксолол, Азопт, Трусопт, Бринзоламид.
- Улучшают отток: Пилокарпин, Ксалатан, Армин, Траватан, Карбахолин, Фосфакол, Латанопрост, Тосмилен.
- Капли комбинированные: Азарга, Фотил форте, Ксалаком, Проксофелин, Косопт.
- Препараты системного воздействия для дополнительного контроля ВГД и улучшения трофики глаза: витамины, антиоксиданты и ангиопротекторы.
Хирургическое лечение применяют при неэффективности консервативного. При этом, гарантии улучшения зрения нет. При 4 стадии операция бесполезна.
Вмешательства подразделяют на 2 типа:
- лазерные;
- традиционные хирургические.
Суть любой антиглаукоматозной операции состоит в искусственном создании дополнительных путей оттока жидкости.
Виды операций:
- Непроникающая склерэктомия – удаляются слои склеры. Показана при ПОУГ.
- Трабекулэктомия — иссекается часть трабекул, которые в норме фильтрируют жидкость. Это создает новый путь для ее оттока.
- Циклокоагуляция — коагулирование части цилиарного тела, которое и отвечает за выработку внутриглазной жидкости. После операции оно уменьшается.
- Имплантация дренажных устройств — через них происходит отток жидкости.
Закрытоугольная форма
Встречается реже, протекает в виде приступов повышения давления. Отличается болезненным течением, яркостью клиники и периодическими приступами повышения ВГД, способными вызвать полную слепоту. Также больше характерна для женщин после 45 лет.
Бывает первичной и вторичной. Во втором случае глаукома развивается на фоне эндокринопатий или травм глаза.
Причины
Группу риска составляют люди старше 60 лет даже, если жалоб у них нет, а также имеющие высокую степень аметропий.
Основные причинаы:
- возрастные функциональные изменения глазных тканей;
- нервное перенапряжение и переутомление;
- анатомические особенности (мелкая передняя камера глаза);
- прием транквилизаторов;
- наследственность;
- повышенное ВГД;
- гипер- и гипотония;
- воспалительные заболевания и травмы зрительного аппарата;
- внутриглазные новообразования.
Факторы риска:
- национальность (аборигены Сибири и Алтая болеют чаще);
- ношение очков при дальнозоркости;
- нарушение общего и местного кровотока;
- игнорирование обследования у окулиста.
Симптомы
Проявляется заболевание в виде:
- резкой боли в глазу, слезоточивости, затуманивания зрения;
- воспаления глаза;
- ухудшения зрения;
- периодического повышения ВГД;
- ухудшения сумеречного видения;
- появления бликов при взгляде на свет.
Среди общих симптомов: тошнота, рвота, цефалгии, кардиалгии, недомогание.
Резкое повышение ВГД происходит в виде приступов. Их коварство заключается в развитии спаек в углах передней камеры. Это еще больше усиливает нарушение оттока и провоцирует приступы. Любой приступ может закончиться слепотой. Вне приступа давление нормальное.
Острый приступ остроугольной глаукомы
Спровоцировать приступ могут:
- стрессы;
- усиленная физическая нагрузка;
- длительная полная темнота;
- длительный наклон головы;
- переохлаждение или перегрев;
- выпивание большого объема воды за раз.
Накануне приступа усиливается туманность зрения и появляются круги перед глазами. Чаще приступ случается после пробуждения. Проявления состояние в следующем:
- острая боль в глазу вплоть до болевого шока;
- гемикрания;
- слабость и ухудшение самочувствия;
- рвота и тошнота;
- затуманивание и ухудшение зрения;
- покраснение глаз;
- радужные круги вокруг источника света;
- пульсация;
- твердость глазных яблок;
- светобоязнь;
- мутность роговицы;
- мидриаз;
- лихорадка;
- брадикардия;
- потеря сознания;
- боли в животе.
Во время приступа госпитализация обязательна.
Первая помощь заключается в следующем:
- до приезда скорой помощи использование Пилокарпина каждые 15 минут;
- компресс на икроножные мышцы;
- ножная ванна для оттока крови;
- применение диуретиков и слабительных.
Средства для лечения
Лечебная тактика закрытоугольной глаукомы также делится на консервативное и хирургическое. Это зависит от степени тяжести глаукомы. Глазные капли нужно будет регулярно закапывать на протяжении всей жизни.
1 стадия – назначают капли, сужающие зрачок: Пилокарпин, Тимолол, Дорзопт, Фотил. Для снижения ВГД назначают: Ксалатан, Травопрост, Альфаган Р, Арутимол, Бетоптик.
2 стадия – применяют комбинированные препараты. Показана лазерная операция.
З стадия – задачей становится сохранение зрительной функции.
4 стадия — запущенная форма. Зрения уже нет и речь идет только о сохранении глазного яблока, устранении боли и сохранении второго глаза.
Методы хирургии:
- Лазерная иридэктомия — позволяет улучшить отток жидкости, выровнять давление. Она проводится на начальных стадиях глаукомы и при противопоказаниях к применению глазных капель. Процедура быстрая, безопасная и проводится амбулаторно, с местной анестезией в виде глазных капель.
- Факоэмульсификация — фрагментация хрусталика, которая открывает угол камеры. Тогда снимается угроза приступа.
- Хирургическая иридэктомия — более травматична: удаляется небольшая часть радужки у самого ее корня. Это восстанавливает циркуляцию внутриглазной жидкости в камерах глаза и ВГД нормализуется. Требуется общий наркоз и условия микрохирургической операционной.
Профилактика патологии
Профилактика включает следующее:
- исключение стрессов и переутомлений любого рода – как физических, так и нервных;
- работа при хорошем освещении;
- полноценный сон;
- недопущение приливов крови к голове;
- умеренное употребление жидкости;
- отказ от курения и спиртного;
- диета молочно-растительная, витаминизированная;
- исключение кофе и крепкий чай;
- уменьшение соли в рационе;
- ограничение пребывания в темноте;
- чтение и ручная работа на близком расстоянии;
- ношение очков при ярком солнце;
- контроль давления;
- самомассаж вокруг глаз.
Полезное видео
Открытоугольная глаукома. Сдавленное зрение:
Заключение
Наличие глаукомы любой формы — тяжелое и опасное состояние. При нем важным остается ранняя диагностика и обращение к врачу при появлении первых симптомов. Самолечение недопустимо.
Автор статьи
Интернет журналист, переводчик
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Диагностика открытоугольной глаукомы
Диагностика открытоугольной глаукомы основана на обнаружении следующих основных симптомов: повышения внутриглазного давления, ухудшения оттока жидкости из глаза, типичных для глаукомы дефектов поля зрения и глаукоматозной экскавации диска зрительного нерва. Последние два симптома отсутствуют в начальной стадии заболевания. Однократная тонометрия позволяет только заподозрить глаукому, так как кратковременное повышение офтальмотонуса может быть вызвано случайными факторами. При подозрении на глаукому в течение 7-10 дней проводят суточную тонометрию. Периодически повторяющиеся подскоки внутриглазного давления выше 26-27 мм рт. ст. (измерение производится тонометром Маклакова массой 10 г) на суточной кривой указывают на то, что больной страдает или глаукомой, или гипертензией глаза. Гипертензия обычно обусловлена гиперсекрецией водянистой влаги. Сочетание периодически повторяющихся подскоков внутриглазного давления выше нормального уровня с патологическими значениями показателей оттока жидкости из глаза позволяет диагностировать глаукому (особенно при значительной асимметрии этих показателей и величины офтальмотонуса на двух глазах). Если легкость оттока находится в пределах средних или высоких нормальных значений, то диагноз глаукомы может быть отвергнут. В таких случаях повышение офтальмотонуса вызвано или гиперсекрецией жидкости, или случайными факторами (волнение больного, ошибка измерения). Значительно сложнее установить диагноз тогда, когда повышение внутриглазного давления сочетается с низкими, но еще нормальными значениями показателей, характеризующих легкость оттока. В таких случаях для постановки окончательного диагноза используют нагрузочные, разгрузочные и позиционные пробы. Если диагноз глаукомы не может быть точно установлен, то больного следует оставить под наблюдением не менее года (до 5 лет).
Из нагрузочных тестов наибольшее распространение получила водно-питьевая проба. Больному натощак дают выпить 0,5__1 л воды. Тонометрию или кампиметрию производят до приема жидкости и спустя 15, 30 и 45 мин после него. Пробу считают положительной, если внутриглазное давление увеличивается более чем на 5 мм рт. ст. или слепое пятно удлиняется на 5 дуговых градусов и больше.
Разгрузочная пилокарпинов а я проба также может быть тонометрической или кампиметрической. Уменьшение внутриглазного давления на 5 мм рт. ст. и больше или существенное сокращение размеров слепого пятна через 30-60 мин после инсталляции в глаз 1 % раствора пилокарпина рассматривают как признак, указывающий на нарушение регуляции офтальмотонуса.
Из позиционных тестов заслуживает внимания клиностатическая проба Краснова. Внутриглазное давление измеряют сначала при вертикальном, а затем при горизонтальном положении больного. Клиностатическое повышение давления на 5 мм рт. ст. и больше наблюдается только при глаукоме.
Неопытный и невнимательный врач иногда своевременно не распознает открытоугольной глаукомы и ставит диагноз старческой катаракты. Оба заболевания возникают в пожилом возрасте и характеризуются постепенным безболезненным падением зрения. У пожилых лиц зрачки сужены и хрусталик склерозирован, поэтому при боковом освещении зрачок имеет не черный, а сероватый цвет, что ошибочно связывают с помутнением хрусталика.
Дифференциальный диагноз между открытоугольной глаукомой и старческой катарактой основан на исследовании глаза в проходящем свете, биомикроскопии, офтальмоскопии, тонометрии и исследовании поля зрения. У больных глаукомой в проходящем свете виден ровный красный рефлекс. Офтальмоскопия позволяет обнаружить краевую экскавацию диска зрительного нерва. Офтальмотонус повышен, а в поле зрения можно выявить типичные для глаукомы дефекты.
В последнее время получил некоторое распространение диагноз «преглаукома». Под последней понимают состояние глаза в переходном от нормы к глаукоме периоде. Такой период может продолжаться несколько лет. В преглаукоматозном состоянии показатели оттока снижены, нагрузочные пробы могут давать положительный результат, но внутриглазное давление удерживается регуляторными механизмами в пределах нормальных значений. Больные преглаукомой нуждаются в диспансерном наблюдении.
A. Бoчкapeвa и др.
Диагностика, лечение и реабилитация в лучших клиниках Германии , для пациентов из России и стран СНГ по самым современным медицинским технологиям, без посредников.
—> Глазная клиника профессора Трубилина квалифицированное лечение заболеваний глаз, современная коррекция зрения.
ЧИТАЙТЕ ТАК ЖЕ:
Глауком центр на запорожской
Глаукома это инвалидность 2 группы
Когда нужно оперировать глаукому
Глаукома вторичная и иол
Дифференциальная диагностика старческой катаракты и открытоугольной глаукомы
Общее в этих заболеваниях:
1) оба заболевания возникают в пожилом возрасте
2) оба заболевания характеризуются постепенным и безболезненным снижением зрения.
Дифференциальная диагностика открытоугольной глаукомы и возрастной катаракты основывается на результатах исследования глаза в проходящем свете, офтальмоскопии, тонометрии и исследовании поля зрения: у больных открытоугольной глаукомой в проходящем свете виден ровный красный рефлекс, офтальмоскопия позволяет обнаружить краевую экскавацию диска зрительного нерва, офтальмотонус повышен, а в поле зрения можно выявить типичные для глаукомы дефекты. У больных катарактой в проходящем свете зрачок серого цвета за счет мутного хрусталика, рефлекс с глазного дна отсутствует, офтальмотонус в норме, поля зрения не изменены.
Осложненная катаракта и причины ее развития.
Причины развития: возникает в глазах с хроническим вялотекущим процессом в увеальном тракте из-за токсического воздействия продуктов воспаления на хрусталик, при дистрофиях сетчатки, глаукоме, увеопатиях.
Характерно помутнение под задней капсулой хрусталика, в наружных слоях задней коры. Сначало помутнение появляется у полюса, затем распространяется по задней поверхности, принимая форму чащи (задняя чащеобразная катаракта). В дальнейшем помутнение может захватить весь хрусталик. Больные жалуются на ослепленность и плохое зрение при ярком освещении, острота зрения вблизи уменьшается больше, чем вдаль. Некоторые больные испытывают монокулярное двоение.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8621 — | 7454 — или читать все.
46.53.253.170 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
ПОХОЖИЕ СТАТЬИ:
Операция глаукома непроникающая
Лечение глаукомы крым
Может ли развиться глаукома после замены хрусталика
Интервзгляд глаукома
Заболевания катаракта глаукома
Как проводят диагностику глаукомы. Современные методы исследования
Высокоточная диагностика глаукомы и видов этого заболевания, должна проводиться исключительно специалистами с использованием специального оборудования. Первоначально пациент проходит обследование у офтальмолога, а при необходимости для уточнения деталей консультируется у других специалистов.
Методы диагностики глаукомы
Мы используем разные методы диагностики глаукомы, а именно:
- Тонометрия. Измерение внутриглазного и артериального давления производится с помощью тонометра. Тонография. Тонографию глаза в диагностике глаукомы проводят с целью выявления динамики оттока жидкости.
- Периметрия. С помощью периметров определяют поля зрения.
Периметрия включает несколько видов методик:
- Кампиметрия. Позволяет оценить состояние полей зрения в центре.
- Компьютерную периметрию выполняют для оценки характера светочувствительности глаз, установления границ поля зрения и повреждений зрительного нерва.
- Изоптопериметрия. При этом поля зрения определяют с помощью предметов разной величины..
- Офтальмоскопия. Состояние зрительного нерва в целом оценивают с помощью специальных линз (стандартных и высокодиоптрийных, а также с помощью фундус-линзы).
- Гониоскопия. Исследование необходимо для визуальной оценки состояния угла передней камеры глаз, трабекулы, уточнения типа заболевания и характера оттока внутриглазной жидкости.
- Пахиметрия. Позволяет установить толщину роговицы.
- Ультразвуковое исследование глаз.
- Оптическая когерентная томография дает возможность измерить площадь нейроретинального пояска и величины головки зрительного нерва.
- Магнитно-резонансная томография зрительных нервов и глазных орбит.
Помимо вышеперечисленных исследований проводят дифференциальную диагностику острого приступа глаукомы и иридоциклита.
Острый приступ глаукомы характеризуется следующими симптомами и признаками:
- Присутствует иррадиирующая боль;
- Продромальные симптомы;
- Чувствительность роговицы снижается;
- Поверхность роговицы становится шероховатой и отекает;
- Разная ширина зрачков;
- Повышенное внутриглазное давление;
Острый иридоциклит характеризуется следующим:
- Отсутствуют радужные круги;
- Болезненные ощущения в глазу;
- Поверхность роговицы гладкая и прозрачная, чувствительность не меняется;
- Показатели внутриглазного давления нормальные или низкие;
- Изменен цвет и рисунок радужки.
Диагностика острого приступа глаукомы включает проведение тонометрии, оценку полей зрения, пахиметрию и прочие исследования.
При дифференциальной диагностике открытоугольной и закрытоугольной глаукомы у больного наблюдаются:
При открытоугольной глаукоме:
- Открытый угол;
- Высокое внутриглазное давление;
- Поля зрения сужены;
- Наблюдается глаукоматозное поражение зрительного нерва;
При закрытоугольной глаукоме:
- Закрытый угол;
- Внутриглазное давление вне приступа может быть в норме;
- Поражение зрительного нерва.
К наиболее распространенным методам диагностики закрытоугольной глаукомы относится ультразвуковая биомикроскопия. С ее помощью визуализируется структура иридоцилиарной зоны.
Ранняя диагностика глаукомы крайне важна для предотвращения необратимого снижения зрения.. При первых жалобах пациента назначается комплексное обследование, включающее все целесообразные методы диагностики.
Последствия поздней диагностики
При недостатке или полном отсутствии диагностики, и лечения существует риск для здоровья пациента. Опасность поздней диагностики глаукомы состоит в том, что человек может полностью лишиться зрения. По данным статистики глаукома считается одним из самых распространенных заболеваний, приводящих в слепоте.
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
ПОХОЖИЕ СТАТЬИ:
Глаукома белое пятно
Как избежать приступа глаукомы
Что страшнее глаукома и катаракта
Что такое консервативное лечение глаукомы
Этиология и патогенез открытоугольной глаукомы
61. Первичная глаукома. Классификация. Клиника открытоугольной и закрытоугольной глауком. Диф. Диагностика, лечение.
Глаукома— хроническое заболевание глаза, кот хар-ся повышением внутриглазного давления (ВГД), прогрессирующей атрофией зрительного нерва, нарушением зрительных ф-ций, снижением центрального зрения. Приводит к необратимой потере зрительных функций.
Первичная глаукома — одна из самых частых причин необратимой слепоты.
Факторы риска: наследственность; эндокринная патология (гипер- и гипофункция щитовидной железы, болезнь Иценко-Кушинга, СД); гемодинамические нарушения (ГБ, гипотоническая болезнь, атеросклероз); обменные нарушения (нарушения холестеринового обмена, обмена липидов); анатомический фактор (строение угла передней камеры, близорукость); возраст.
Классификация первичной глаукомы.
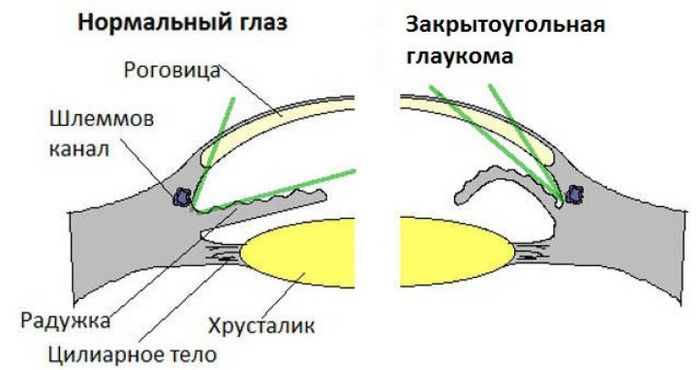
В зависимости от строения угла передней камеры первичну глаукому делят на открытоугольную и закрытоугольную.Угол передней камеры определяют при гониоскопии — исследовании угла передней камеры глаза с помощью линзы, называемой гониоскопом, и щелевой лампы.
При открытоугольной глаукомевидны все или почти все структуры угла передней камеры.
При закрытоугольной глаукомекорень радужки частично или полностью прикрывает фильтрующую зону угла — трабекулу.
Патогенез открытоугольной глаукомысвязан с ухудшением оттока жидкости по дренажной системе глаза из-за дистрофических и дегенеративных изменений.
Клиническая картина открытоугольной глаукомы. Развивается незаметно пациент обращается к врачу уже с понижением зрения. Иногда жалуются на чувство полноты в глазу, периодические боли в глазу, головную боль, боли в области надбровья, мерцание перед глазами. Одними из ранних признаков являются повышенная утомляемость глаз при работе на близком расстоянии и необходимость частой смены очков. При осмотре видны трофические изменения радужной оболочки: сегментарная атрофия радужки, нарушение целости пигментной каймы вокруг зрачка, распыление вокруг зрачка и на передней капсуле хрусталика псевдоэксфолиаций — серовато-белых чешуек.
Патогенез закрытоугольной глаукомысвязан с блокадой угла передней камеры глаза корнем радужки. Радужка плотно прилежит к передней поверхности хрусталика, что затрудняет движение жидкости из задней камеры в переднюю. Это приводит к повышению ВГД в задней камере глаза и выпячиванию радужки кпереди.
Клиническая картина закрытоугольной глаукомы. Больные жалуются на ломящие боли в глазу с иррадиацией в соответствующую половину головы, чувство тяжести в глазах. Хар-но периодическое затуманивание зрения, чаще по утрам и появление радужных кругов при взгляде на источник света.
Начинается с острого или подострого приступа. Острый приступ глаукомы может возникнуть под влиянием эмоциональных факторов, при длительном пребывании в темноте, при медикаментозном расширении зрачка. При остром приступе больные жалуются на сильные ломящие боли в глазу, но больше вокруг глаза, по ходу разветвления тройничного нерва (висок, лоб, челюсти, зубы), головную боль, затуманивание зрения, появление радужных кругов при взгляде на источник света. При осмотре отмечаются застойная инъекция сосудов глазного яблока, роговица отечная, зрачок расширен, ВГД повышено до 50-60 мм рт.ст.
Стадии глаукомыопределяются по состоянию поля зрения и диска зрительного нерва.
При начальной стпериферич границы поля зрения нормальные, изменений диска зрительного нерва нет или может быть расширена экскавация диска зрительного нерва.
При развитой стстойкое сужение периферич границ поля зрения более чем на 10° и изменения диска зрительного нерва
При далекозашедшей стсужение периферич границ с носовой стороны или концентрическое сужение более чем на 15° от точки фиксации. Имеется глаукоматозная атрофия диска зрительного нерва.
В терминальной стадииопределить границы поля зрения не удается. Острота зрения падает до светоощущения с неправильной проекцией или имеется слепота. Экскавация диска зрительного нерва становится тотальной.
Классификация глаукомы по ВГД:
а — глаукома с нормальным ВГД (не выше 26 мм рт.ст.);
b — глаукома с умеренно повышенным ВГД (27-32 мм рт.ст.);
с — глаукома с высоким ВГД (выше 32 мм рт.ст.).
Лечениепризвано предотвратить или остановить падение зрительных ф-ций. Для этого необходима в первую очередь стойкая нормализация ВГД.
В лечении глаукомы следует выделить три основных направления: медикаментозную терапию, лазерное и хирургич лечение.
Медикаментозное лечениескладывается из гипотензивной терапии, лечения, направленного на улучшение кровообращения и обменных процессов в тканях глаза, рационального питания и оздоровления условий жизни.
Лечение начинают с назначения одного гипотензивного ЛС.
Препараты первого ряда для лечения глаукомы:
— аналоги простагландинов F2а — улучшают увеосклеральный путь оттока водянистой влаги. Латанопрост (ксалатан 0,005%), травопрост (траватан 0,004%) назначают 1р в сут на ночь;
— β12-адреноблокаторы (0,25% или 0,5% р-р тимолола малеата), синонимы: окумед, арутимол. Угнетают секрецию водянистой влаги. Закапывают в больной глаз по 1капле 1-2 р в сут
— холиномиметики прямого холинергического действия (миотики) — 1% р-р пилокарпина гидрохлорида назначают 1-4 р в сут. Миотики вызываю сужение зрачка и улучшают отток внутриглазн жид-ти, т.к. радужка оттягивается от угла передней камеры, закрытые отд угла открываются, и ВГД понижает
Препараты второго ряда назначают при непереносимости или недостаточной эффективности препаратов первого ряда.
ЛС второго ряда угнетают продукцию внутриглазной жидкости:
— β-адреноблокаторы — 0,5% р-р бетаксолола гидрохлорида (бетоптик и бетоптик С 0,25% суспензия). Закапывают в больной глаз по 1 капле 2 раза в день;
— α- и β- адреноблокаторы — 1-2%р-р бутиламиногидроксипропоксифеноксиметил метилоксадиазол (проксодолол) 2-3р в ден
— симпатомиметики: 0,125-0,25-0,5% р-р клонидина (клофелин). Закапывают в конъюнктивальный мешок по 1 капле 2-4р в день
Комбинированные препараты содержат по два гипотензивных препарата разных групп. Фотил — комбинация 2% р-ра пилокарпина и 0,5% р-ра тимолола малеата; фотил-форте — комбинация 4% р-ра пилокарпина и 0,5% р-ра тимолола малеата.
Ксалаком — комбинация 0,005% раствора латанопроста и 0,5% раствора тимолола, применяют 1 раз утром.
Косопт — комбинация 2% раствора дорзоламида и 0,5% раствора тимолола малеата. Назначают 2 раза в сутки.
Хирургическое лечение— если при консервативном лечении не удается добиться стойкой компенсации ВГД.
Все операции можно разделить на 3 категории:
— операции, направленные на у?