Дифференциальная диагностика проникающего ранения роговицы
Острый
иридоциклит нужно дифференцировать от
других заболеваний острого красного
глаза, особенно острый приступ
закрытоугольной глаукомы.
Лечение
иридоциклита.
1) Мидриатические
циклоплегические средства. Они нужны
и наиболее эффективны в течение острой
стадии иридоциклита. Обычно используемые
лекарственные средства: 1% атропин
сульфат, глазные капли закапывают 2-4
раза в день(другие циклоплегики – 2%
гомотрапин, 1% скополамин, мидриацил,
цикломед).
При
иридоциклите мидриатики дают отдых
глазу, парализуя сфинктер радужки и
цилиарную мышцу; предотвращают
формирование синехий и могут разорвать
уже сформированные задние синехии;
уменьшают экссудацию, уменьшают гиперемию
и сосудистую проницаемость.
2) Кортикостероиды
очень эффективны. Они уменьшают воспаление
за счет противовоспалительного эффекта,
обладают антиаллергическим действием
и специально используются при аллергическом
типе увеита. Из-за их антифиброзной
активности они уменьшают фиброз и таким
образом предотвращают дезорганизацию
и разрушение тканей. Обычно используемые
стероидные препараты содержат
дексаметазон, бетаметазон, гидрокортизон
или преднизолон. Для местного применения
стероиды используются как глазные капли
4-6 раз в день, подконъюнктивные введения
1-2 раз в день в зависимости от тяжести
заболевания.
3) Антибиотики
широкого спектра в форме капель и
подконъюнктивальных инъекций.
В
системной терапии широко используются
также кортикостероиды, нестероидные
противовоспалительные средства.
Необходимо также лечение основного
заболевания, которое является причиной
увеита. Так должен быть проведен полный
адекватный курс антибиотиков для лечения
болезни Коотса, сифилиса, токсоплазмоза.
Лечение
осложнений.
Осложненная
катаракта требует удаления хрусталика.
Вторичная глаукома вызванная задними
синехиями требует иридэктомию.
Хирургия
глаукомы происходит под прикрытием
кортикостероидов. Экссудативная отслойка
сетчатки требует интенсивного лечения
увеита.
Тракционная
отслойка сетчатки требует витрэктомии.
Субатрофия глаза, если она сопровождается
болями требует энуклеации.
Задний
увеит (хориоидит)
Так
как внешние слои сетчатки находятся в
близком контакте с сосудистой оболочкой
и получают из нее питание, то при
воспалении хориоидеи почти всегда
вовлекается смежная сетчатка и это
называется хориоретинитом.
Этиология
и патогенез тот же самый что и вообще
увеита.
Симптомы
хориоидита. Хориоидит – безболезненное
состояние, обычно характеризуется
визуальными симптомами из-за ассоциативного
помутнения стекловидного тела и
вовлечения в процесс сетчатки. Два
главных симптома заднего увеита
(центрального хориоидита) – плавающие
мушки и снижение зрения. Пациент с
воспалением периферических отделов
сосудистой оболочки будет жаловаться
на плавающие мушки и отмечать только
минимальную нечеткость зрения. С другой
стороны, активный хориоидит, вовлекающий
Фовеа или папилломакулярный пучок
прежде всего приводит к потере центрального
зрения.
Фотопсия
– субъективное ощущение вспышек света
в результате раздражения палочек и
колбочек.
Метаморфотопсия
– пациенты
воспринимают искаженные изображения
объектов. Это объясняется изменениями
сетчатки, связанным с поднятием сетчатки
очагом хориоидита.
Микро
и макропсия – восприятие объектов
меньших или больших размеров, чем они
есть на самом деле.
Осмотр
глазного дна выявляет следующие признаки:
в стекловидном теле помутнения в его
средних и задних отделах различной
интенсивности. Хориидит характеризуется
наличием желтого очага с хорошо
ограниченными границами. Сетчатка
соответственно очагу отечна и мутна. В
заключительной стадии хориоидита, когда
активное воспаление стихает, границы
очага становятся более резко ограниченными
от остальной нормальной сетчатки.
Вовлеченная область становится белой
как склера из-за атрофии хориоидеи, а
по периферии пораженного участка
отмечается пигментация.
Осложнения
хориоидита.
Распространение
процесса на передние отделы сосудистого
тракта, осложненная катаракта, витреальные
дегенерации, макулярный отек, отслойка
сетчатки.
В
лечении острой стадии заднего увеита
очень эффективно ретробульбарное
введение кортикостероидов.
Опухоли
увеального тракта.
Доброкачественные
опухоли: нейрофиброма, лейомиома, мягкие
кисты, родимое пятно, гемангиома.
Нейрофиброма может проявляться только
в глазу или может быть частью болезни
Реклингаузена. Это часто сопровождается
глаукомой и клинически походит на
злокачественную мелоному. Лейомиома
радужки- редкая опухоль. Это проявляется
как серовато-белый узелок. Характерен
медленный рост, лечение-удаление опухоли.
Гемангиома может быть в любом отделе
увеального тракта, наиболее часто- в
хориоидее. Они могут сочетаться с другими
ангиомами и быть проявлением синдрома
Стюрж-Вебера. Хориоидальные гемангиомы
обычно располагаются в заднем полюсе.
Прилежащая сетчатка имеет микрокистозные
изменения. Опухоли не пигментированы
и отличаются медленным ростом. В лечении
может использоваться фотокоагуляция.
Невусы
это группы нормальных увеальных
меланоцитов. Родимое пятно –
высокодифференцированная опухоль,
состоящая из клеток невуса. Хотя невусы
врожденные, но они не могут быть
диагностированы до пубертатного периода,
когда образуется пигмент. Родимые пятна
могут иногда подвергаться злокачественному
перерождению. В сосудистой оболочке
родимые пятна серые и плоские со стертыми
краями.
Злокачественные
меланомы- наиболее часто встречающиеся
внутриглазные опухоли у взрослых.
Встречаются в 0,4% всех заболеваний глаза,
обычно появляются между 40-70 годами и
редко бывают двусторонними. Клиническая
картина. В типичных случаях на глазном
дне виден пигментированный очаг
овально-круглой формы. Цвет опухоли
темно-коричневый или черный. Может
развиваться вторичная экссудативная
отслойка лежащей на нем сетчатки.
Симптомы хориоидальной меланомы включает
также хориоидальные складки, геморрагии,
желтый экссудат, вторичную глаукому,
катаракту. У некоторых пациентов опухоль
не вызывает никаких жалоб и обнаруживается
при обычном осмотре глазного дна. В
других случаях это приводит к снижению
остроты зрения или дефекта в поле зрения
в зависимости от ее размера, местоположения
и присутствия или отсутствия вторичной
экссудативной отслойки сетчатки.
Отдаленные
метастазы внутриглазных опухолей или
ее прорастание через
склеру
является причиной смерти.
Лечение
злокачественной опухоли должно
определяться клинической
картиной.
1. Энуклеация
(удаление глазного яблока) показана при
больших меланомах, особенно, если зрение
полностью потеряно.
2. Радиоактивные
аппликаторы показаны для лечения
маленьких и среднего размера опухолей.
Пластины подшиваются к глазному яблоку
на определенный период времени и
обеспечивают радиоактивные облучения
опухоли.
3. Фотокоагуляция
ксиноновой лампой или аргоновым лазером.
Может применяться для лечения беспигментных
опухолей сосудистой оболочки.
4. Частичная
пластинчатая склерувеоэктомия может
применяться только при тщательном
отборе опухоли.
5. Экзентерация
орбиты показана для меланом с обширным
прорастанием в орбиту.
ПОВРЕЖДЕНИЯ
ГЛАЗА
В
последние годы отмечается рост
травматизма. Глаза, как и любая другая
часть тела, также не защищены от травм,
несмотря на тот факт, что они хорошо
защищены веками, краем глазницы, носом,
а позади жировой клетчаткой.
Повреждения
глаза можно классифицировать следующим
образом:
Механические:
тупые контузии и раненияХимические
Термические
Электрические
Радиационные
Они
могут быть сельскохозяйственными и
бытовыми: травмы детей и взрослых.
Поверхностные
повреждения –
это обычно экстраокулярное
инородное тело.Они
часто встречаются у работников
промышленности и сельского хозяйства.
Инородное тело может повреждать роговицу
или конъюнктиву. На конъюнктиве они
могут осесть в своде, переходной складке
конъюнктивы. В роговице они обычно
оседают в эпителии или поверхностных
слоях, реже в глубоких.
Обычно
инородные тела – это частички железа
или угля. В сельском хозяйстве это
рисовая шелуха или крылья насекомых.
Инородные тела вызывают немедленный
дискомфорт, профузное слезотечение и
покраснение глаза. Ощущение инородного
тела и светобоязнь более характерны
для инородных тел роговицы, чем
конъюнктивы. Дефект зрения появляется,
когда инородное тело оседает в центре
роговицы. При осмотре обнаруживается
блефароспазм и конъюнктивальная
инъекция. Инородное тело может быть
обнаружено на конъюнктиве или роговице
при боковом освещении или при исследовании
на щелевой лампе.
Осложнения:
1) острый
бактериальный конъюнктивит
2) инородные
тела роговицы могут осложниться
изъязвлением
3) пигментация
или помутнение может быть вызвано
частицами железа или другими частицами,
осевшими в роговице.
Лечение:
экстраокулярные инородные тела следует
удалять так рано, как это возможно с
конъюнктивы с помощью влажного ватного
тампона, а с роговицы с помощью иглы
после пверхностной анестезии. После
удаления инородного тела используются
антибиотики (мази или капли) в течение
3-5 дней.
Профилактика:
работники промышленности и сельского
хозяйства обязаны использовать
специальные защитные очки. Специальная
защита должна быть поставлена на
точильные станки. Должно проводиться
обучение по защите здоровья глаз,
особенно среди работников промышленности
и сельского хозяйства.
Ссадины
роговицы часто
являются результатом маленьких инородных
тел, обыденные травмы в контактных
линзах и др. они очень болезненны и
диагностируются методом флюоресценции.
Основные симптомы: боль, светобоязнь,
слезотечение. Лечение: антибиотики в
мазях или каплях 3-5 дней.
(2) Ушибы
(контузии).
Они
обусловлены тупой травмой и включают
от простых царапин до сложных разрывов
глазного яблока.
Травматические
повреждения при ушибах.
Глазница.
Имеют место переломы стенок глазницы.
Чаще встречаются переломы верхней
стенки глазницы. Орбитальные кровотечения
могут провоцировать внезапный проптоз,
иногда может быть эндофтальм. Глазничная
эмфизема является результатом перелома
решетчатой пластины.
Веки.
Часто встречаются кровоподтек век и
субконъюнктивальные геморрагии. Из-за
рыхлости подкожной ткани кровь легко
собирается в веках и образуется
синяк. Может
случиться разрыв и отрыв века. Повреждение
мышцы, поднимающей веко, может привести
к травматическому птозу.
Конъюнктива
– субконъюнктивальные кровоизлияния
встречаются очень часто. Они проявляются
в виде ярких пятен. Хемоз и разрывы
конъюнктивы встречаются нечасто.
Повреждения
роговицы включают роговичные ссадины.
(3) Подконъюнктивальный
разрыв склеры (глазного яблока). Могут
сопровождаться выпадением сосудистой
оболочки, стекловидного тела, внутриглазным
кровоизлиянием и дислокацией хрусталика.
Лечение хирургическое.
Изменения
передней камеры: травматическая гифема
(кровь в передней камере), уменьшение
глубины камеры (результат перфорации
роговицы).
Радужка,
зрачок и цилиарное тело: травматический
миоз, травматический мидриаз, разрыв
папиллярного края, иридодиализ (отделение
радужки от корня цилиарного тела).
Повреждение
хрусталика – травматическая катаракта
(рано и поздно (1-2 года после повреждения)
прогрессирующая катаракта), подвывих
хрусталика, дислокация хрусталика
(интраокулярная – в переднюю камеру
или стекловидное тело и экстраокулярная
в субконъюнктивальное пространство
или во внешнюю среду). Лечение
только хирургическое.
Стекловидное
тело – кровоизлияние в стекловидное
тело (гемофтальм),
полное или частичное отслоение
стекловидного тела.
Хориоидальные
или ретинальные повреждения – включают
хориоидальные или ретинальные геморрагии,
разрыв хориоидеи, ушиб сетчатки, отслойка
сетчатки.
Повреждения
зрительного нерва –
обычно связаны с переломом основания
черепа. Могут быть в форме травматического
папиллита, расслоения зрительного
нерва, разрыва и отрыва зрительного
нерва, кровоизлияний.
Травматическая
глаукома или травматическая гипотония могут
быть результатом травмы.
(4) Проникающие
ранения.
Они
могут вызвать тяжелое повреждение глаза
и должны лечиться в неотложном порядке.
Они наносятся острыми предметами,
инородными телами, передвигающимися с
большой скоростью. Основные виды
проникающих ранений это: 1) механические,
включая ранения конъюнктивы и роговицы,
которые связаны с пролапсом радужки,
реже с патологией хрусталика и
стекловидного тела, склеры и хрусталика;
2) присоединение инфекции; 3) посттравматический
иридоциклит; 4) симпатический офтальмит.
Диагностика
проникающих ранений.
Достоверные
признаки проникающих ранений:
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Тюменская государственная медицинская академия
Кафедра офтальмологии
Зав. кафедрой:
Д.м.н. Рухлова С.А. Ассистент: Романов Н.Н.
История болезни
ххххххххххххххххххххх
Диагноз: Проникающее роговичное ранение левого глаза
Куратор: Москалюк И.С. группа 407
Дата курации 7.03.2001
ОСОБЫЕ ОТМЕТКИ:
Группа крови: III (AB)
Rh “+”
Непереносимость лекарственных средств отрицает
Паспортная часть
| Фамилия, имя, отчество больного | хххххххххххххххххххх |
| Возраст | хххххххххххххххххххх |
| Семейное положение | хххххххххххххххххххх |
| Пол | хххххххххххххххххххх |
| Образование | хххххххххххххххххххх |
| Место постоянного жительства | хххххххххххххххххххх |
| Место работы | хххххххххххххххххххх |
| Должность | хххххххххххххххххххх |
| Дата поступления в клинику | хххххххххххххххххххх |
Основные жалобы
Предъявляет жалобы на слезотечение, светобоязнь, чувство покалывания и снижение зрения в левом глазу.
Anamnesismorbi(обстоятельства травмы)
28.02.2001 года на рабочем месте во время обеденного перерыва на токарном станке обрабатывал деталь, резец сломался и его часть попала в левый глаз. Бригадой скорой помощи был доставлен в местную больницу, где было произведено обезболивание, и больной был отпущен. На следующий день по собственной инициативе прибыл в офтальмологическое отделение 2 Г.К.Б. Где была произведена операция по извлечению инородного тела.
История жизни больного
(Anamnesisvitae)
Родился в Курганской области. Развитие ребёнка проходило без патологий и отставания. В детстве отмечает частые простудные заболевания (ОРЗ, ОРВИ) с частотой 1-2 раза в год. Бытовые условия удовлетворительные. После окончании школы закончил училище по специальности электро- газосварщик. После службы в армии 6 лет работал на Ямале по специальности. Женат второй брак трое детей двое от настоящего брака и один от прошлого.
В 21 год операция апендэктомия, в 27 лет тонзилэктомия. Описторхоз, гепатит, туберкулез, венерические заболевания отрицает.
Вредные привычки: не курит (бросил), наркотики не употребляет, алкоголь в умеренном количестве, чай, кофе не употребляет, отдает предпочтение минеральной воде.
Данные физикальных методов обследования
Настоящее состояние больного (statuspraesens):
Общее состояние удовлетворительное. Положение активное.
Сознание ясное. Выражение лица спокойное, доброжелательное.
Телосложение правильное.
Тип конституции нормостенический
Кожные покровы естественного цвета, чистые. Отеков нет.
Лимфатические узлы (затылочные околоушные, шейные, подчелюстные, подбородочный, надключичные, подключичные, подмышечные, локтевые, паховые, бедренные, подколенные) не пальпируются.
Дыхательная система
Грудная клетка: форма гиперстеническая, без патологий Правая и левая половины грудной клетки в одинаковой степени принимают участие в акте дыхания. Тип дыхания смешанный. ЧДД 18 в минуту.
Сравнительная перкуссия: выявила ясный легочный звук.
Аускультация: выслушивается ослабленное везикулярное дыхание, без побочных дыхательных шумов.
Сердечно-сосудистая система
Осмотр области сердца патологий не выявил
Верхушечный толчок в V межреберье на 1 см кнутри от срединно-ключичной линии, локализованный, средней силы и амплитуды.
Границы относительной и абсолютной сердечной тупости:
От нормы не отклоняются.
Аускультативно: тоны сердца ясные. ЧСС 72 удара в минуту. Побочных шумов сердца нет.
Пищеварительная система
Слизистые губ, щек, десен бедно-розовые. Язык розовый, влажный покрыт налетом бело-серого цвета, сосочки языка выражены.
Живот мягкий правильной формы, пупок втянут, безболезненный. Глубокая методическая пальпация по Образцову-Стражеско: без изменений. Нижний край печени острый, ровный, эластичный, безболезненный, поверхность печени гладкая ординаты печени по Курлову: 9(0)*8*7см. Желчный пузырь не пальпируется.
Расхождения прямых мышц живота нет.
Стул регулярный, оформленный, темного цвета.
Система мочевыделения
Осмотр области почек патологии не выявил. Симптом поколачивания отрицательный с обеих сторон. Мочеточниковые точки при пальпации безболезненны. Мочевой пузырь при пальпации безболезненный. Мочеиспускание происходит регулярно.
Statusoculorum
OD
VisusOD = 1,0 рефракция — эмметропия.
Поле зрения
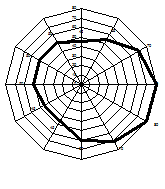
Цветоощущение не определялось
Область лица, окружающая глазницу без изменений. Кожа, вокруг глазницы физиологического цвета, без патологических высыпаний.
Веки: Кожа век без патологических высыпаний, физиологического цвета. Верхнее веко прикрывает верхний сегмент роговицы, нижнее — не доходит до лимба 3 — 4 мм. Функция мышц век не измена, движения в полном объеме. Хрящ века повторяет форму глазного яблока, не утолщен.
Конъюнктива нижнего века, нижней переходной складки, нижней части глазного яблока, верхней части глазного яблока, верхней переходной складки, верхнего века бледно-розового цвета, гладкая, блестящая, зеркальная, без патологических изменений.
Слезная железа не увеличена, видна через конъюнктиву в виде желтоватого бугристого возвышения. Область слезного мешка не изменена, отделяемого из слезных точек нет.
Глазное яблоко овальной формы, средних размеров. Положение глазного яблока нормальное. Глазное яблоко совершает движения в полном объеме. Инъекции отсутствуют.
Склера белого цвета без патологий.
Роговица прозрачная, поверхность гладкая, зеркально-блестящая размерами 10 х11 мм
Радужка карего цвета с нормальным рисунком. Зрачок округлой формы реакция на свет прямая, диаметр 5 — 6 мм.
Хрусталик, стекловидное тело прозрачны, патологических очагов не обнаружено.
Глазное дно. Диск зрительно нерва бледно-розового цвета, границы четкие, в центре физиологическая экскавация не расширена. Калибры артерий и вен не изменены. По периферии глазного дна кровоизлияний нет.
Пальпаторно внутриглазное давление нормальное
OS
Обследование проводилось на фоне действия атропина.
VisusOD = 0,06 рефракция – эмметропия (до травмы).
Поле зрения не определялось в связи с отсутствием предметного зрения
Цветоощущение не определялось
Область лица, окружающая глазницу без изменений. Кожа, вокруг глазницы физиологического цвета, без патологических высыпаний.
Веки: Кожа век без патологических высыпаний, физиологического цвета. Присутствует небольшой отёк. Верхнее веко прикрывает верхний сегмент роговицы, нижнее — не доходит до лимба 3 — 4 мм. Функция мышц век не измена, движения в полном объеме. Хрящ века повторяет форму глазного яблока, не утолщен.
Конъюнктива нижнего века, нижней переходной складки, нижней части глазного яблока, верхней части глазного яблока, верхней переходной складки, верхнего века бледно-красного цвета, рыхлая, блестящая, влажная без патологического отделяемого.
Слезная железа не увеличена, видна через конъюнктиву в виде желтоватого бугристого возвышения. Область слезного мешка гиперемирована, отделяемое из слезных точек, слеза без патологических примесей.
Глазное яблоко овальной формы, средних размеров. Положение глазного яблока нормальное. Глазное яблоко совершает движения в полном объеме. Инъекции отсутствуют.
Склера белого цвета с увеличенным по сравнению с правым глазом количеством кровеносных сосудов с чёткими краями.
Роговица прозрачная, поверхность гладкая, зеркально-блестящая размерами 10 х11 мм. В нижней части имеется шов.
Радужка карего цвета с нормальным рисунком. Зрачок округлой формы реакция на свет отсутствует, диаметр 8 – 9 мм.
Хрусталик – отсутствует, стекловидное тело прозрачное.
Глазное дно не обследовалось.
Пальпаторно внутриглазное давление нормальное
Предварительный диагноз:
Проникающее роговичное ранение левого глаза.
Данные лабораторных исследований:
Выполнен клинический минимум обследований. В результатах отклонений от нормы не наблюдается.
Дифференциальный диагноз
| Дифференциальные критерии | Проникающие Ранения | Тупые травмы (контузии) |
| Возраст | любой | любой |
| Признаки | Наличие прободного ранения, сквозная рана, выпадение внутренних оболочек глаза, наличие инородного тела. | Кровоизлияния, разрывы склеры глаза, |
| Повреждение оболочек | Повреждаются только те оболочки, через которые прошло инородное тело. | В той или иной степени повреждаются все оболочки глаза. |
Лечение:
1. Глазные капли: Sol. Atropinisulfatis 1% по 2 капли 2 раза в день;
2. Глазная мазь: Ung. Tetracyclinihydrochloridi 0,5% 2 раза в день;
3. Глазные капли: Sol. Sulfacyli-natrii20% 1,5 ml по 2 капли 3 раза в день;
Больной ххххххххххххх поступил в офтальмологическое отделение 2 Г.К.Б. 1.03.2001 года с жалобами на боль в левом глазу, слезотечение и снижение зрения. На основании анамнеза и обследований был поставлен диагноз: проникающее склеральное ранение левого глаза. Была выполнена операция по извлечению инородного тела и удаление хрусталика. Больной продолжает лечение в стационаре.
Прогноз
Прогноз для жизни благоприятный, но полное восстановление зрения не возможно.
Дата 7.03.2001 Куратор Москалюк И.С. _______
Источник


