Диагноз глаукома ууг первой степени лит лечение лазером
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
Общие сведения
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Глаукома
Причины развития глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Для поддержания нормального ВГД (18-26 мм рт. ст.) необходим баланс между оттоком и притоком водянистой влаги. При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня. Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
Классификация глаукомы
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
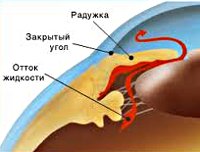
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26-32 мм рт. ст.) либо высоким тонометрическим давлением (33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом 80 мм. рт. ст. и выше. Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой. При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок. Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии — процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика — 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска — с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Источник
Мы знаем, что от глаукомы не застрахован никто.
Число больных глаукомой во всем мире более 100 миллионов (!) человек. Девять из десяти слепых живёт в развивающихся странах, и две трети из них могли бы быть вылечены, начни они лечится вовремя.
Глаукома является второй после катаракты причиной слепоты — до 20% всех случаев заболевания заканчиваются ею. Часть людей не догадывается о болезни. Выявляется часто глаукома на 2-3 й или на последней, 4-й стадии, когда помочь человеку часто уже невозможно. В России глаукома с недавних пор стала первой причиной безвозвратной слепоты, обогнав травматизм и сосудистые заболевания глаза.
Несмотря на серьёзный прорыв в понимании многих проблем глаукомы за последние несколько лет, надо признать, что до сих пор не предложено никаких эффективных методов предупреждения заболевания, его раннего (достаточно дешёвого метода!) выявления и доступных повсеместно способов лечения.
Беда в том, что профилактику этого заболевания у нас давно прекратили. Раньше всем советским людям после сорока обязательно раз в год измеряли глазное давление. В поликлиниках были кабинеты профосмотра, людей с повышенным внутриглазным давлением направляли к офтальмологу. И так выявляли около половины больных глаукомой. Сейчас ничего подобного нет. Спасение пациентов стало делом рук самих пациентов (то бишь утопающих).
Поскольку лечение глаукомы такое же опасное занятие, как спелеология — лезешь в темноту, а что и когда упадет тебе на голову, науке неизвестно. А не упадет, так сам утонешь или задохнешься — есть варианты. Когда догадаешься, куда попал, будет уже поздно. Позволю начать с ряда правил, описанных далее.
Правило №1
Если у вас диагностирована глаукома, то это заболевание будет сопровождать вас всю жизнь. Это означает, что какая-то часть зрительного нерва пострадала. Поэтому нельзя сказать – «мне удалили глаукому» даже после операции. Жизнь с глаукомой – не приговор, но нельзя о ней забывать.
Правило №2
Это накладывает ряд пожизненных ограничений и требует регулярного применения капель — о них ниже. Если уважительно относится к своей болезни, скорость ее прогрессирования существенно замедлится.
Правило №3
Необходимы регулярные пожизненные визиты к офтальмологу для контроля уровня внутриглазного давления. В идеале, ежемесячные. Раз в 6 месяцев нужно делать исследования по оценке полей зрения и томограммы зрительных нервов обоих глаз. Это динамический контроль.
Поверьте мне, потеряли зрение те пациенты, которые не соблюдали назначения, отказывались от хирургического лечения, пропадали на месяцы и годы, а потом сокрушались, что зрение безвозвратно утеряно.
Правило №4
Если ничего не болит – не думайте, что заболевания нет и все опасности преувеличены. Особенность глаукомы – отсутствие симптомов на ранней и развитой стадиях заболевания. Сам пациент не догадывается о болезни до тех пор, пока не начнет терять зрение.
Чтобы вовремя заметить болезнь, обязательно необходим профилактический осмотр у офтальмолога. Проходить его нужно раз в год, а после 50 лет – дважды в год.
Правило №5
Не ищите «чудесную» таблетку, «волшебные» капли или «исцеляющие все недуги» приборы, так активно предлагаемые на страницах газет, по радио и телевидению, кишащих в интернете советов – как излечить глаукому народными средствами. Таким образом вы потеряете то драгоценное для лечения время и наверстать будет невозможно.
Используйте способы доказательной медицины!
Какое лечение глаукомы проводится в настоящее время?
Все виды лечения при глаукоме направлены на нормализацию внутриглазного давления, улучшение питания в тканях глаза и в зрительном нерве, а также стабилизацию зрительных функций.
Консервативное лечение глаукомы
То есть закапывание различного вида капель в определенном режиме, причем для каждого глаза он подбирается отдельно.
Эта терапия являются наиболее распространенной на ранних стадиях лечения глаукомы. Также может быть дополнением к другим видам лечения – лазерному или хирургическому.
Некоторые лекарственные вещества направлены на снижение выработки внутриглазной жидкости. Другие при помощи особых механизмов направлены на улучшение оттока внутриглазной жидкости и тем самым понижают внутриглазное давление. Также существуют и комбинированные препараты, сочетающие в себе оба направления.
Безвредны ли капли от глаукомы?
Современные капли от глаукомы в большинстве случаев эффективны, но не всегда безвредны.
Капли содержат действующее вещество в виде раствора, а также консервант, например, бензалкония гидрохлорид. Он отрицательно действует на глазную поверхность. При длительном использовании (речь идет о годах), особенно если врач не меняет препарат, и пациент в течение долгого времени применяет одно и то же лекарство, может развиться синдром сухого глаза (покраснение, боль, сухость).
Возможны аллергические реакции и непереносимость препаратов общего и местного характера.
Кроме того, возможны реакции организма в целом, например, перебои в сердечном ритме, понижение артериального давления, нарушение сна и головокружение и т.п.
Грамотный врач из огромного арсенала капель должен выбрать подходящий или найти замену. Если это не работает – нужна хирургическая помощь.
Медикаментозное лечение глаукомы назначается офтальмологом только после полного офтальмологического обследования сугубо индивидуально – о том, как происходит обследование написано тут.
Заниматься самолечением глаукомы очень опасно — не применяйте и не отменяйте антиглаукомные препараты самостоятельно, не нарушайте режим и кратность закапывания. Этими действиями вы можете нанести своим глазам непоправимый вред и потерять зрение.
А, вот еще, по моему (и не только) мнению — тауфон и эмоксипин, так всеми любимые – бесполезны при этом диагнозе. Глаукому и катаракту не лечат. До хрусталика и зрительного нерва не доходят. «Святая вода» и то эффективнее.
Лазерное лечение глаукомы
1. Пациенты любят слово «лазер». Так вот, только при закрытоугольной глаукоме он на 100% эффективен. В случаях закрытых и узких углов такая процедура, как лазерная иридэктомия является гарантом профилактики приступа закрытоугольной глаукомы.
В случае закрытоугольной глаукомы (о ней мы писали здесь) угол передней камеры, в котором проходит основной коллектор оттока Шлеммов канал, блокируется корнем радужной оболочки. Кстати, это состояние может быть периодическим, например, проявляться только при расширении зрачка (в ночное время, при стрессах и т.п.).
Предрасполагающие факторы – дальнозоркость («короткий глаз») + «толстый» хрусталик (утолщается с возрастом) + переднее прикрепление хрусталика + мелкая передняя камера
Тогда вот что происходит:
Жидкость накапливается в задней камере, радужка перекрывает канал оттока, давление повышается, человек испытывает боль в глазу, глаз краснеет и может произойти потеря зрения, если не разблокировать отток.
В этом случае выполняется отверстие в радужке с помощью лазера-перфоратора – периферическая лазерная иридэктомия (иридотомия). Также ее предлагают выполнить в случае, когда угол передней камеры еще не закрылся, но такой риск имеется. Узкие углы определяются с помощью осмотра специальной линзой для гонископии.
Так схематически выглядит лазерная иридэктомия и глаз после нее под микроскопом
А вот видео процедуры:
Если лазером выполнить отверстие не удается, выполняется хирургическая иридэктомия в условиях операционной.
Лазерная иридэктомия выполняется с использованием лазерных установок с различными длинами волн: с помощью моноимпульсного твердотельного неодимового YAG-лазера или газового аргонового.
2. Теперь о лазерном лечении при открытоугольной глаукоме. А, напомню, 80% всех случаев это именно она — открытоугольная глаукома. Тут все не так однозначно. Разновидностями лазерных операций в терапии открытоугольной формы глаукомы являются лазерная трабекулопластика или трабекулопунктура. Метод предполагает нанесение точечных ожоговых аппликаций на определенном участке трабекулы (сети, по которой идет отток).
Предполагается, что из трабекулы «выбивается» засоряющий ее пигмент, волокна сморщиваются и увеличивают промежутки для оттока – добиваются «эффекта попкорна». Для этого используются аргоновая и неодимовая лазерная трабекулопластика (ЛТП) (514/532 нм) и диодная инфракрасная или микроимпульсная ЛТП (810 нм).
На деле такая процедура сама по себе способна еще больше повысить внутриглазное давление, если эффект и будет, то очень кратковременный и нестойкий. Как самостоятельная процедура опасна, так как после нее пациенты считают себя «излеченными» лазером и часто перестают закапывать капли и прекращают визиты к офтальмологу. А глаукома незаметно прогрессирует!
Такую лазерную процедуру, как десцеметогониопунктура (ДГП) с помощью данных лазеров мы часто используем в дополнение к микрохирургической непроникающей глубокой склерэктомии (НГСЭ), о которой речь пойдет дальше. Тогда выстрелы наносятся по десцеметовой мембране, а не по каналу – она превращается в «решето» и дополнительно усиливает отток.
3. И, наконец, лазер для циклофотокоагуляции. В этом случае неважно, что было причиной.
Используется в запущенной конечной стадии заболевания. Когда глаз не видит или почти не видит, начинает болеть и беспокоить. На поверхность глазного яблока или изнутри него (с помощью эндоскопа, совмещенного с лазером) наносятся коагуляты на расстоянии 1,5 — 3 мм от лимба в зоне проекции отростков цилиарного тела, довольно болезненная процедура.
Наружная циклофотокоагуляция (ЦФК)
Схематическое изображение эндоскопической циклофотокоагуляции.
В результате коагуляции секретирующего ресничного эпителия, который продуцирует внутриглазную жидкость, происходит снижение внутриглазного давления. Для этого можно использовать диодный лазер (810 нм) и неодимовый лазер (1064 нм).
Поэтому вывод – не все лазеры одинаково полезны, лазером можно устранить причину глаукомы только при закрытоугольном типе глаукомы. Современная офтальмологическая клиника должна иметь как минимум три типа лазерных установок для лечения различных вариантов глаукомы.
Хирургическое лечение глаукомы
Хирургическое лечение глаукомы направлено на создание альтернативной системы оттока внутриглазной жидкости либо на нормализацию циркуляции внутриглазной жидкости или снижению ее продукции. Это позволяет избавить пациента от капель или снизить зависимость от них. Вопрос о хирургическом лечении глаукомы решается на основании данных динамики течения глаукомы строго индивидуально и зависит от формы и её стадии, уровня повышения внутриглазного давления, коэффициента оттока, состояния угла передней камеры, поля зрения, а также общего соматического состояния пациента.
Виды антиглаукомных операций
1. Непроникающие (нефистулизирующие) антиглаукомные операции. Например, непроникающая глубокая склерэктомия (НГСЭ);
В верхней части лимба под верхним веком формируется карман размером около 4×5 мм в средних слоях склеры, обнажается и удаляется часть Шлеммова канала с его внутренней стенкой, обнажается прилегающая к лимбу зона Десцеметовой мембраны, способная к фильтрации внутриглазной жидкости. Для удлинения «срока службы» данной операции в карман помещается дренаж (он может быть из разных материалов, например, коллагеновый) – это препятствует склеиванию стенок кармана и рубцеванию в зоне операции.
Обычно этот тип операции является первичным выбором при открытоугольной глаукоме, потому что:
- Максимально безопасен, так как нет перепадов давления – ведь полость глаза не вскрывается и давление снижается плавно
- Можно очень удобно комбинировать при необходимости выполнить одномоментно антиглаукомную операцию и операцию по катаракте (о ней написано здесь)
- Существует множество дренажей, которые усиливают и пролонгируют результат операции
- При правильном выполнении хирургом риски потенциальных осложнений сведены к маловероятному минимуму
- Выполняется амбулаторно и срок реабилитации 1-2 дня.
Амбулаторная микрохирургия глаукомы
2. Проникающие (фистулизирующие) антиглаукомные операции. Например, трабекулэктомия;
В этом случае так же формируется карман в средних слоях склеры, удаляется часть Шлеммова канала, глаз вскрывается и выполнятся хирургически отверстие в радужке (колобома радужки).
Разница с непроникающей операцией во вскрытии глазного яблока – в случае проникающей операции глаз вскрывается, в случае с непроникающей операцией сохранной остается тонкая полупроницаемая десцеметовая мембрана, благодаря которой глаз герметичен.
К ней прибегают в случаях более развитой глаукомы и необходимости в повторной операции. Более старый тип операций, при этом также можно использовать различные типы дренажей, препятствующих рубцеванию.
Глаз пациента после операции
Проникающие операции более опасны, так как могут вызвать послеоперационную гипотонию (длительное стойкое снижение давления), внутриглазное воспаление и кровоизлияния, появление катаракты, однако по своей эффективности обладают более длительным сроком службы.
Типы дренажей
Типов дренажей великое множество – они отличаются по типу материала: гидрогелевые, коллагеновые, металлические и пластмассовые.
По форме могут быть прямоугольные, овальные, квадратные и треугольные.
Они могут быть сплошными или пористыми, представлять из себя трубочку или «гвоздь»
Есть так называемые клапанные дренажи (Ахмеда или Мальтено) – это такая система трубочек с пластмассовым «карманом», которые обеспечивают сообщение между передней камерой глаза и пространством между оболочками глаза куда происходит отток. Внутри трубочек расположены клапаны, которые способны регулировать поток внутриглазной жидкости.
Какой лучше? Идеального нет, все очень индивидуально. Все как всегда зависит от опыта и здравого смысла хирурга.
Так выглядит клапан Ахмеда схематически:
А так — «вживую»:
«Гвоздь»-мини-шунт, изготовленный из стали:
Дренаж из золота –довольно дорогой и очень хрупкий:
3. Операции, нормализующие циркуляцию водянистой влаги. Например, иридэктомия (при закрытом угле передней камеры).
В случае, если угол передней камеры заблокирован корнем радужной оболочки, вскрыв переднюю камеру глаза мы можем выполнить отверстие в радужке и восстановить ток жидкости из задней камеры в переднюю камеру глаза. Микрохирургическая техника сделала иридэктомию менее травматичной и практически безопасной операцией.
К таким операциям можно отнести иридоциклоретракцию и прочие. Этот тип операции менее предсказуем в плане эффективности, сопряжен с осложнениями в виде кровоизлияний в полость глаза, появлением и быстрым созреванием катаракты, хроническим воспалительным процессом.
4. Операции, понижающие продукцию водянистой влаги. Например, циклокриокоагуляция.
Циклокриокоагуляцию проводят при терминальной стадии глаукомы, а также в случае неэффективности трабекулэктомии или других подобных операций. Зону, которая вырабатывает внутриглазную жидкость можно не только разрушать лазером – ее можно «вымораживать». Во время циклокриокоагуляции при помощи специального криозонда на поверхности склеры наносят ожоги в проекции цилиарного тела, которые расположены по кругу. В области ожогов криозонда клетки цилиарного тела атрофируются за счет влияния низких температур. В результате этого сокращается объем продуцируемой водянистой влаги. Экспозиция 1-2 минуты, 6-8 объектов, температура -130° — 150°С.
Короче, ожог или отморожение помогают снизить давление как попытка сохранить глаз как орган, который уже, к сожалению, не видит.
5. Каналопластика – пластика Шлеммова канала
Канал Шлемма (назван в честь немецкого анатома Фридриха Шлемма в IXX-м веке) – это основной транспортный коллектор, отводящий водянистую влагу (скорость примерно 2-3 микролитра в минуту) из передней камеры глаза через многочисленные сеточки в вены черепа.
Это сосуд, проходящий по кругу стыка роговицы и радужки в толще склеры в углу передней камеры.
Канал по своему строению напоминает лимфатический сосуд. Внутренняя часть канала, которая ближе всего соприкасается с водянистой влагой, покрыта микропористой (трабекулярной) сетью. Этот участок оказывает наибольшее сопротивление оттоку водянистой влаги. Если сам ствол канала или его сетчатая структура заблокируется, разовьется глаукома.
Это происходит при атеросклерозе, диабете, травме или инфекциях глаза.
Так выглядит Шлеммов канал в анфас и профиль:
Операции на канале включают расширение его различными зондами и баллончиками, проведение в него «по кругу» специальных нитей, рассечение (трабекулэктомия ab interno) и, в конце концов, просто заполнение его вязкими жидкостями (например, вискоканалостомия).
Так выглядит каналопластика нитью:
Однако такие операции в лучшем случае дают очень недолговременный эффект из-за рубцевания и рецидива закупорки. Но научные изыскания в этом направлении постоянно ведутся.
Когда при глаукоме нужно делать операцию?
Хирургическое лечение является альтернативой медикаментозной терапии в начальной стадии и единственно возможным способом сохранения зрения и стабилизации болезни в развитой и далекозашедших стадиях. Обычно хирургическая операция при глаукоме назначается при снижении либо отсутствии эффективности лечения медикаментозными средствами и потери эффекта от лазерной хирургии глаукомы. Период реабилитации после операций при глаукоме обычно минимальный, присутствуют небольшие ограничения в послеоперационном периоде, но пациент может приступить к работе уже через несколько дней.
Что такое острый приступ глаукомы?
Это очень опасное критическое состояние, возникающее в результате резкого повышения внутриглазного давления.
Острый приступ глаукомы, как правило, начинается внезапно. Обычно с появления болей в глазном яблоке, и соответствующей половине головы, особенно часто в затылочной области, может сопровождается тошнотой, нередко бывает рвота и общая слабость. Острый приступ глаукомы можно спутать с мигренью, гипертоническим кризом и даже пищевым отравлением, могут беспокоить боли, отдающие в область сердца и живота, схожие с проявлениями при сердечно-сосудистых заболеваниях.
Острый приступ глаукомы появляется без видимых причин на фоне полного здоровья — внезапно появляются боли в глазу и в голове, глаз краснеет и слезится, зрение снижается, могут появиться «радужные кольца» вокруг источников света и затуманивание. Внутриглазное давление может повышаться до 60- 80 мм рт. ст., прекращается почти или полностью отток внутриглазной жидкости из глаза. На ощупь такой глаз становится плотный как камень.
Ошибки в диагностике дорого стоят, так как пациента начинают лечить от другого состояния, а необходимую экстренную помощь при остром приступе глаукомы не оказывают. Если в течение 1-2 суток после начала приступа не снизить внутриглазное давление с помощью медикаментозных средств, лазерным либо хирургическим путем, зрительный нерв погибает, а потеря зрения становится необратимой.
А для тех, кто потерял зрение от глаукомы, на помощь в будущем придет биомехатроника, разрабатывающая такие способы, как «бионические глаза», о котором я писала ранее — «Бионический глаз — мифы и реальность».
Другие посты по теме
- Глаукома – не слышали о ней? Знакомьтесь – серийный тихий убийца зрения
- Катаракта: это ждёт лично вас (если доживёте, конечно)
Источник


