Дефект эпителиального слоя роговицы
Эпителий роговицы — наружный слой роговой оболочки глаза. У человека эпителий расположен над слоем Боумена, у ряда других млекопитающих — непосредственно над стромой роговицы. Эпителий состоит из нескольких слоёв эпителиальных клеток: у человека в центральной зоне насчитывают пять слоёв, на периферии — до 10.[2] Эпителий роговицы уникален своей прозрачностью и отсутствием кровеносных сосудов; на периферии он сменяется лимбом роговицы, за которым следует конъюнктива.
В эпителии роговицы млекопитающих отмечается крайне высокая, по сравнению с другими тканями, концентрация ацетилхолина.[3] По данным одного сравнительного исследования, это характерно лишь для дневных млекопитающих, у ночных же ацетилхолина в эпителии не было обнаружено.[4]
Также в эпителии велико содержание витамина C.[5]
Поверхность эпителия у разных видов испещрена характерными микроструктурами — микроволосками, микрогребнями, микроскладками и даже микроотверстиями. Характер структур определяется средой обитания вида.[6][7]
Как и другие виды эпителия, роговичный эпителий содержит иммунные клетки Лангерганса, причём, по данным одного исследования, у носителей контактных линз их число почти вдвое больше по сравнению с теми, кто не носит линз.[8]
Обновление эпителия[править | править код]
«Мозаичный анализ» обновления эпителия стволовыми клетками в глазе мыши. Применено окрашивание с помощью гена-репортера, кодирующего белок бета-галактозидазу. Половина клеток тела мыши в этой модели экпрессирует трансген XLacZ, половина — нет. На фотографиях глаз разных «мозаичных» мышей можно наблюдать, как новые клетки продвигаются к центру, создавая небольшой «водоворот». A: три недели после рождения, стволовые клетки только начинают активироваться; B: 6 недель; C: 8 недель; D: 10 недель; E: 15 недель; F: 20 недель; G: 26 недель. Фрагмент иллюстрации из Mort et al., 2009.[9]
Клетки эпителия, наряду с кератоцитами стромы и клетками эндотелия, составляют одну из трёх основных клеточных популяций, из которых строится роговица. Популяция поддерживается находящимися на периферии стволовыми клетками лимба (англ. limbal stem cells, LSC). Стволовые клетки порождают временно делящиеся клетки (англ. transient amplifying cell, TAC), которые пролиферируют и мигрируют к центру, в какой-то момент времени совершают своё последнее деление, дифференцируются и поднимаются всё ближе к поверхности, где они постоянно отшелушиваются с верхнего слоя.[9]
Повреждения и заболевания[править | править код]
При синдроме под названием «рецидивирующая эрозия роговицы» нарушается крепление клеток эпителия к слою Боумена.
При роговичной дистрофии Месманна в толще эпителия образуются кисты.
Еще одно расстройство, поражающее эпителий — редко встречающаяся дистрофия базальной мембраны эпителия (Map-Dot-Fingerprint), некоторые случаи которой ассоциированы с мутациями гена TGFBI.[11]
У пациентов, прошедших процедуру LASIK, может наблюдаться врастание эпителия под лоскут.[12] Это отклонение, обнаруживаемое примерно в 1 % случаев, обычно проходит само собой, но изредка оно всё же вызывает необходимость в хирургическом вмешательстве.[13]
Любое, даже слабое, повреждение эпителия вызывает немедленный апоптоз низлежащих кератоцитов стромы, впоследствии восполняющих свою численность. Причины и механизмы этого процесса активно исследуются.[14] Гибель, трансформация и пролиферация кератоцитов может происходить под влиянием сигнальных молекул — цитокинов, выделяемых клетками эпителия.
При кератоконусе в эпителии роговицы отмечаются отклонения в экспрессии генов, их обнаружение может помочь в расследовании причин заболевания.[15][16]
См. также[править | править код]
- Высокая экспрессия в эпителии роговицы:
- Катепсин L2
- Кератин 3 и кератин 12 — образуют димеры
- Кератоэпителин
Примечания[править | править код]
- ↑ 1 2 Foundational Model of Anatomy
- ↑ Encyclopedia of Biomaterials and Biomedical Engineering By Gary E. Wnek, Gary L. Bowlin Contributor Gary E. Wnek Edition: 2 Published by Informa Health Care, 2008 ISBN 1420079565, 9781420079562; Эпителий описан на стр. 2707
- ↑ Liu S., Li J., Tan D. T., Beuerman R. W. Expression and function of muscarinic receptor subtypes on human cornea and conjunctiva (англ.) // Invest. Ophthalmol. Vis. Sci. (англ.)русск. : journal. — 2007. — July (vol. 48, no. 7). — P. 2987—2996. — doi:10.1167/iovs.06-0880. — PMID 17591863. (недоступная ссылка)
- ↑ Ringvold A., Reubsaet J. L. Acetylcholine in the corneal epithelium of diurnal and nocturnal mammals (англ.) // Cornea : journal. — 2005. — November (vol. 24, no. 8). — P. 1000—1003. — PMID 16227851. (недоступная ссылка)
- ↑ Invest Ophthalmol Vis Sci. 2000 Jun;41(7):1681-3. Ascorbic acid content of human corneal epithelium. Brubaker RF, Bourne WM, Bachman LA, McLaren JW. PMID 10845585
- ↑ Collin H. B., Collin S. P. The corneal surface of aquatic vertebrates: microstructures with optical and nutritional function? (англ.) // Philos. Trans. R. Soc. Lond., B, Biol. Sci. : journal. — 2000. — September (vol. 355, no. 1401). — P. 1171—1176. — doi:10.1098/rstb.2000.0661. — PMID 11079392.
- ↑ Collin S. P., Collin H. B. The corneal epithelial surface in the eyes of vertebrates: environmental and evolutionary influences on structure and function (англ.) // J. Morphol. : journal. — 2006. — March (vol. 267, no. 3). — P. 273—291. — doi:10.1002/jmor.10400. — PMID 16323209.
- ↑ Zhivov A., Stave J., Vollmar B., Guthoff R. In vivo confocal microscopic evaluation of langerhans cell density and distribution in the corneal epithelium of healthy volunteers and contact lens wearers (англ.) // Cornea : journal. — 2007. — January (vol. 26, no. 1). — P. 47—54. — doi:10.1097/ICO.0b013e31802e3b55. — PMID 17198013.
- ↑ 1 2 Mort R. L., Ramaesh T., Kleinjan D. A., Morley S. D., West J. D. Mosaic analysis of stem cell function and wound healing in the mouse corneal epithelium (англ.) // BMC Dev. Biol. (англ.)русск. : journal. — 2009. — Vol. 9. — P. 4. — doi:10.1186/1471-213X-9-4. — PMID 19128502.
- ↑ Klintworth G. K. Corneal dystrophies (англ.) // Orphanet J Rare Dis (англ.)русск. : journal. — 2009. — Vol. 4. — P. 7. — doi:10.1186/1750-1172-4-7. — PMID 19236704.
- ↑ CORNEAL DYSTROPHY, EPITHELIAL BASEMENT MEMBRANE — генетический каталог OMIM
- ↑ Sridhar M. S., Rao S. K., Vajpayee R. B., Aasuri M. K., Hannush S., Sinha R. Complications of laser-in-situ-keratomileusis (англ.) // Indian J Ophthalmol (англ.)русск. : journal. — 2002. — December (vol. 50, no. 4). — P. 265—282. — PMID 12532491.
- ↑ Toda I. LASIK and the ocular surface (неопр.) // Cornea. — 2008. — September (т. 27 Suppl 1). — С. S70—6. — doi:10.1097/ICO.0b013e31817f42c0. — PMID 18813078. (недоступная ссылка)
- ↑ Wilson S. E., Chaurasia S. S., Medeiros F. W. Apoptosis in the initiation, modulation and termination of the corneal wound healing response (англ.) // Exp. Eye Res. : journal. — 2007. — September (vol. 85, no. 3). — P. 305—311. — doi:10.1016/j.exer.2007.06.009. — PMID 17655845.
- ↑ Nielsen K., Birkenkamp-Demtröder K., Ehlers N., Orntoft T. F. Identification of differentially expressed genes in keratoconus epithelium analyzed on microarrays (англ.) // Invest. Ophthalmol. Vis. Sci. (англ.)русск. : journal. — 2003. — June (vol. 44, no. 6). — P. 2466—2476. — PMID 12766045. (недоступная ссылка)
- ↑ Rabinowitz Y. S., Dong L., Wistow G. Gene expression profile studies of human keratoconus cornea for NEIBank: a novel cornea-expressed gene and the absence of transcripts for aquaporin 5 (англ.) // Invest. Ophthalmol. Vis. Sci. (англ.)русск. : journal. — 2005. — April (vol. 46, no. 4). — P. 1239—1246. — doi:10.1167/iovs.04-1148. — PMID 15790884.
Источник
Роговая оболочка глаза принимает на себя основную защитную функцию органов зрения и нередко не выдерживает воздействия внешних факторов. Ее поверхностное повреждение известно в офтальмологии под названием эрозия роговицы глаза. Заболевание сопровождается очаговым слущиванием эпителия — рогового слоя, который защищает внутренние структуры глаз от агрессивного влияния среды. Образовавшаяся язвочка становится «воротами» для инфекций, которые могут перейти на стекловидное тело, хрусталик и глазное дно. При отсутствии лечения эрозия способна привести к необратимой потере зрения.
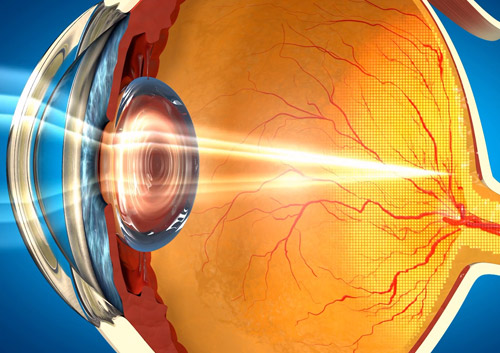
Строение роговицы глаза
Внешняя оболочка глаза или роговица представляет собой многослойную линзу, которая выполняет роль экрана, защищающего органы зрения от механических, химических и температурных воздействий, а также является основной оптической преломляющей линзой. Состоит она из пяти слоев:
- Поверхностный или эпителиальный — состоит из нескольких рядов эпителиальных клеток, которые способны быстро делиться.
- Боуменова мембрана — опорный слой, поддерживающий наружный эпителий. В ней меньше рядов клеток, но расположены они плотнее.
- Строма — самая толстая часть роговицы, состоящая из кератоцитов, обеспечивающая прозрачность оболочки глаза.
- Десмецетов слой — каркас роговицы, состоящий из эпителия. Самый жесткий и прочный слой.Внутренний слой — эндотелий, прилегающий к поверхности передней камеры глаза, состоит из видоизмененного эпителия. Он обеспечивает обменные процессы между внутренней средой органов зрения и наружными слоями роговицы.
Для заболевания характерно поражение только наружного эпителиального слоя. Однако в ряде случаев патологический процесс затрагивает глубокие слои оболочки, провоцируя ее помутнение и инфицирование передней камеры глазного яблока.
Основные причины эрозии
Эрозия наружного слоя роговицы может возникать на фоне инфекционных или неинфекционных процессов. Причинами инфекционного повреждения являются:
- поражение оболочки глаза вирусом герпеса;
- обсеменение грибками;
- хламидиоз глаз;
- бактериальные конъюнктивиты, спровоцированные синегнойной палочкой, стрептококком, стафилококком.
Неинфекционные эрозии роговой оболочки обусловлены ее дистрофией, которая развивается на фоне недостаточности местного иммунитета, травматического повреждения. Наиболее распространенными причинами неинфекционных форм заболевания служат:
- нарушения правил ношения контактных линз;
- синдром сухого глаза;
- попадание в глаз инородных предметов или химических веществ;
- повреждение роговицы в процессе хирургического вмешательства на глазах;
- травмы глаза.
Также патология возникает из-за аутоиммунных заболеваний, гормональных и эндокринных нарушений: атопического дерматита, ревматоидного артрита, сахарного диабета и т. д. На фоне этих заболеваний нередко развивается рецидивирующая, то есть повторяющаяся патология.
Важно! Неинфекционная и травматическая эрозия роговицы может осложниться присоединением инфекции. Так как оба вида требуют специфической терапии, при диагностике запущенного процесса врачу важно установить истинные причины болезни.
Симптомы
Клинические проявления эрозивного повреждения роговицы специфичны, поэтому поставить предварительный диагноз можно уже на этапе опроса пациента. Первый признак патологии — острая, иногда непереносимая боль в одном глазу. По ощущениям она схожа с попаданием в глаз острого инородного предмета или песка. Спустя 1-2 суток после начала разрушения роговицы возникает реактивное слезотечение, появляется отечность век, в 80% случаев больные сталкиваются с блефароспазмом: неспособностью открыть глаз и нормально моргать.
Для инфекционной эрозии характерно наличие дополнительных симптомов:
- покраснение и отечность слизистых оболочек глаза с первых суток заболевания;
- выделение из глаза гноя;
- светобоязнь (усиление неприятных ощущений при попытке посмотреть на источник света).
Если бактериям удалось повредить центральную часть роговицы, наблюдается заметное снижение остроты зрения.
При рецидивирующей форме эрозии роговицы глаза на оболочке формируются рубцовые ткани, которые почти не пропускают свет. Кроме того, эрозии при такой форме болезни перерастают в язвы — более глубокие очаги дистрофии роговицы. При тяжелом течении они могут достигать передней камеры глаза и служить воротами для инфекций. Такая форма болезни чаще всего заканчивается потерей зрения.
Диагностика
Для диагностики эрозивного повреждения роговицы используются методы детальной визуализации. Осмотр глаз с помощью специальных инструментов помогает определить причину недомогания:
- обнаружить инородные предметы в конъюнктивальном мешке;
- увидеть опухолевые изменения слизистых оболочек;
- визуализировать экссудат при инфекционных заболеваниях глаз.
После простого визуального осмотра проводится биомикроскопия глаза — детальный осмотр роговицы с помощью специального оптического прибора. Процедура помогает визуализировать эрозию, определить ее размер и степень проникновения в роговицу.
Полезно знать! Если врач видит внешние признаки эрозии, но не может обнаружить патологический очаг из-за его небольших размеров, он использует флуоресцеин — специальный краситель, который «подсвечивает» даже микроскопические повреждения на роговой оболочке глаз.
Для выявления причин заболевания используют дополнительные исследования:
- диафаноскопию или измерение внутриглазного давления;
- офтальмоскопию и ультразвуковую диагностику для выявления внутриглазных патологий;
- бактериологические и цитологические анализы мазка с конъюнктивы.
Пациентам, которые носят контактные линзы, придется сдать их для проверки под микроскопом. Дело в том, что на них могут быть микроскопические трещины и шероховатости, способные повредить роговицу. На основании полученных в процессе диагностики данных врач назначает лечение.
Методы лечения
Первым этапом терапии эрозии на роговице неинфекционного происхождения становится туширование дефекта раствором бриллиантовой зеленой или йода. Это препятствует дальнейшему распространению деструктивного процесса вглубь и вширь. При стремительном развитии дегенеративного процесса врач может применить лазерную коагуляцию границ эрозии.
После очищения патологического очага лечение эрозии продолжают с применением физиотерапии:
- ультрафонофорез — введение лекарственных растворов в роговицу посредством ультразвуковых волн;
- электрофорез — введение медицинских препаратов с помощью воздействия электрических волн;
- магнитотерапию — воздействие на ткани глаза магнитным полем.
Для ускорения заживления эрозии используются кератопротекторы — средства, ускоряющие регенерацию эпителиального слоя оболочки глаза. К ним относятся препараты «Керакол», «Визитил», «Дакролюкс». Они содержат гипромеллозу и схожие с ней органические соединения, которые образуют на поверхности роговой оболочки тонкую пленку, защищают от внешних воздействий. Помимо этого, в состав кератопротекторов включают соединения, стимулирующие регенерацию тканей, восстанавливающие кровоснабжение органов зрения.
Для уменьшения симптоматики, защиты поверхности глаза от трения, устранения раздражений используют увлажняющие капли в глаза: «Систейн Ультра», «Визин», «Офтагель» и их аналоги.
Если консервативная терапия не может сдержать распространение эрозии или дефект стремительно углубляется и распространяется вширь, используют кератопластику — микрохирургическое восстановление роговицы.
При инфекционной эрозии, помимо перечисленных препаратов, используют лекарства, соответствующие выявленному возбудителю: антибиотики, противогрибковые, противовирусные или противопаразитарные средства. Для ослабления воспалительного процесса, который обязательно сопутствует инфекционной эрозии, применяют:
- антигистаминные препараты;
- иммуномодуляторы;
- противовоспалительные средства.
Их используют в форме мазей, капель в глаза (инстилляций), внутриглазных (парабульбарных) инъекций. Длительность их применения зависит от тяжести патологического процесса.
Заживает эрозия роговой оболочки в течение нескольких недель. На ее месте может образоваться рубцовая ткань, вызывающая ухудшение зрения. Если со временем она не замещается здоровыми тканями, проводят микрохирургическую операцию — лазерную абляцию. Хирург-офтальмолог удаляет поверхностные слои роговой оболочки, после чего на их месте формируется здоровая ткань.
Во время лечения эрозии на роговице не рекомендуется использовать местные анестетики и анальгетики. Они нарушают заживление и могут спровоцировать истончение роговицы.
Возможные осложнения и прогноз
При своевременном выявлении и адекватном лечении эрозия бесследно исчезает за 2-4 недели. Повторное появление дефекта или рубцевание при правильной терапии маловероятны.
Запоздалая диагностика и лечение чреваты многочисленными осложнениями:
- Неоваскуляризацией роговицы — образованием дополнительных сосудов, проникающих в роговую оболочку, которые снижают остроту зрения. Устранить осложнение можно только хирургическим методом.
- Прободной язвой с десцеметоцеле — выпячиванием внутрь глазного яблока. Через отверстие язвы может вытекать наружу содержимое глазного яблока, в некоторых случаях происходит ущемление радужки. Со временем патология приводит к глаукоме или атрофии зрительного нерва.
- Инфицированием стекловидного тела с образованием гнойного экссудата. Осложнение заканчивается распространением инфекции на головной мозг, кровеносную систему, другие органы.
Избежать осложнений можно, обращаясь к офтальмологу сразу после появления неприятных симптомов и соблюдая предписания врача.
Источник

Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
К ним принадлежат:
- кератиты;
- дистрофии;
- злокачественные образования (встречаются редко);
- нарушения формы и размеров.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
- генетических особенностей;
- инфекционных заболеваний;
- бытовых и производственных травм;
- термических и химических ожогов;
- офтальмологических операций;
- экологических условий;
- дефицита витаминов в рационе;
- недостатка слезной жидкости;
- образования злокачественных опухолей;
- болезни матери во время беременности;
- возрастных изменений;
- несоблюдения правил применения контактных линз (постоянное ношение приводит к гипоксии – дефициту кислорода, что становится причиной помутнения и разрушения роговой оболочки).
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
- светобоязнью;
- слезотечением;
- выделением гноя;
- нарушением прозрачности роговицы;
- покраснением глаза;
- неконтролируемым сокращением глазных мышц;
- болью и жжением;
- ощущением соринки в глазу;
- ослаблением зрения.
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
- Облачко – слабое сероватое помутнение, не имеющее резких границ. Простым глазом его заметить почти невозможно. Чтобы обнаружить облачко, используют боковое освещение или щелевую лампу.
- Пятно роговицы – помутнение беловатого или сероватого цвета. Его легко можно увидеть невооруженным глазом.
- Бельмо – хорошо заметный белый рубец, внутрь которого прорастают сосуды.
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
- офтальмометрию;
- кератографию;
- кератометрию;
- электроретинографию;
- рефрактометрию;
- тонометрию;
- оптическую когерентную томографию;
- лазерную доплерометрию;
- биомикроскопию.
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
- антибактериальных препаратов – при инфекционных заболеваниях;
- местных глюкокортикостероидов (мазей, глазных капель, искусственных слез) –подавляют воспалительные процессы;
- иммунодепрессивных средств – необходимы при системных поражениях соединительной ткани, приводящих к истончению и изъязвлению роговицы;
- лекарств, улучшающих трофику роговицы;
- медикаментов, способствующих регенерации эпителия.
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.
Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
- сквозная – заменяют все слои роговицы;
- передняя послойная – трансплантат устанавливают только в передние слои;
- задняя послойная – пересадка производится только в задних слоях.
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Источник


