Что такое заболевание глаукома
Глаукома – хроническая патология глаз, характеризующаяся повышением внутриглазного давления, развитием оптической нейропатии и нарушениями зрительной функции. Клинически глаукома проявляется сужением полей зрения, болью, резью и ощущением тяжести в глазах, затуманиванием зрения, ухудшением сумеречного зрения, в тяжелых случаях слепотой. Диагностика глаукомы включает в себя периметрию, тонометрию и тонографию, гониоскопию, оптическую когерентную томографию, лазерную ретинотомографию. Лечение глаукомы требует использования антиглаукомных капель, применения методов лазерной хирургии (иридотомии (иридэктомии) и трабекулопластики) или проведения антиглаукоматозных операций (трабекулэктомии, склерэктомии, иридэктомии, иридоциклоретракции и др.).
Общие сведения
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты. В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс. новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Глаукома
Причины развития глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД. В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей. Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены. Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.
Для поддержания нормального ВГД (18-26 мм рт. ст.) необходим баланс между оттоком и притоком водянистой влаги. При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня. Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз. Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом. Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
Классификация глаукомы
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
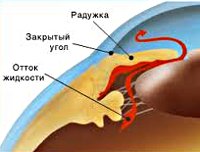
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.
В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26-32 мм рт. ст.) либо высоким тонометрическим давлением (33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Симптомы глаукомы
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное. Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом. Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом 80 мм. рт. ст. и выше. Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой. При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок. Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.
Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии — процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы. Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза. Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика — 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида). Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны. Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д. В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия. К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др. С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска — с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Источник
Глаукома — опасное офтальмологическое заболевание глаз, которое сопровождается повышенным давлением в глазу (ВГД). Если вовремя не снизить давление к нормальному состоянию, страдает зрительный нерв, что приводит к необратимым последствиям, вплоть до полной слепоты.
Глаукома: что это за болезнь и как ее лечить?
Между хрусталиком и роговицей наших глаз находится небольшое пространство, которое медики называют «передней камерой». В ней циркулирует прозрачная жидкость, питающая соседние ткани. Когда отток этой жидкости происходит слишком медленно, она начинает накапливаться в передней камере, приводя к повышенному давлению внутри глаза. Если не контролировать давление, зрительный нерв и другие глазные структуры повредятся.
Зрительный нерв выступает в качестве «мостика» между нашими глазами и мозгом. Глаукома приводит к его разрушению: зрительные сигналы перестают поступать в мозг пациента, зрение нарушается, появляются «слепые зоны», сильно страдает периферическое зрение.
Всего врачи называют три типа глаукомы: открытоугольная, закрытоугольная, нормотензивная. У каждой есть свои особенности. Рассмотрим подробнее:
- Открытоугольная. Самая распространенная форма заболевания. При ней жидкость внутри глаза вытекает через угол передней камеры слишком медленно, за счет чего угол между радужкой и роговицей открыт или расширен.
- Нормотензивная. Слабо изученная форма глаукомы, при которой зрительный нерв повреждается даже при нормальном внутриглазном давлении.
- Закрытоугольная. Жидкость не может отходить из передней камеры, потому что ее блокирует слишком узкий угол. Это может быть обусловлено врожденной особенностью его строения или перенесенным офтальмологическим заболеванием.
Обратите внимание! Наличие закрытого УПК еще не означает глаукому. С другой стороны, если ее приступ случается, купировать его нужно как можно быстрее. Стоит прибегнуть к неотложной медицинской помощи.
В чем разница между открытоугольной и закрытоугольной формой?
При открытоугольной форме доступ к дренажной системе открыт и ничего не препятствует оттоку жидкости. Нарушаются сами функции системы. В итоге ВГД повышается постепенно вместе с постепенным ухудшением зрения. Из-за бессимптомного течения и развития глаукомы в течение нескольких лет человек приписывает ухудшение зрения возрастному фактору, если вообще замечает проблему.
Глаукома закрытоугольного типа замечается гораздо раньше. Из-за блокировки выхода жидкости из передней камеры возможен приступ заболевания глаукома, сопровождающийся сильными болевыми симптомами, головокружением и затуманиванием зрения. С другой стороны, этот тип опаснее. Есть риск полностью лишиться зрения при первом же приступе, если вовремя не получить медицинскую помощь.
Почему глаукома так опасна?
Самый распространенный тип глаукомы протекает бессимптомно — полностью безболезненно для пациента. На протяжении нескольких лет будет наблюдаться ухудшение зрения. При этом процесс будет настолько плавным, что больной может даже не заметить этого.
Бывали случаи, когда пациент случайно и внезапно обнаруживал себя слепым на один глаз. Просто представьте себя в такой ситуации.
Диагностировать заболевание глаукома при этом может только профессиональный офтальмолог с современной аппаратурой. У вас не получится самостоятельно изменить ВГД или оценить состояние диска зрительного нерва. Также не получится фиксировать уменьшения поля зрения.
Лечение глаукомы также проводится под пристальным контролем офтальмолога. Иногда прописанные капли не могут опустить давление до целевого показателя. Тогда прописываются специальные таблетки, лазерная или хирургическая операция.
Кто находится в группе риска?
Глаза могут заболеть глаукомой в любом возрасте. Даже новорожденные часто имеют этот дефект. В среднем рождается 1 ребенок с глаукомой на 10 000. С другой стороны, есть факторы, повышающие возможность развития заболевания:
- Люди в возрасте 60—70 лет. В этом возрастном промежутке проблема проявляется вплоть до 2 % случаев. При этом больной может долго не иметь никаких жалоб на работу зрительной системы.
- Люди после 40 со «скачущим», существенно отличающимся в разных глазах или находящимся на верхнем пороге показателем ВГД. Также в группе риска находятся люди с пониженным артериальным давлением относительно их возрастной нормы.
- Наличие у пациента родственника с глаукомой и схожим строением глаза — генетический фактор.
- Перенесшие хирургические операции на глазу, офтальмологические заболевания. Также в группе риска находятся люди, прошедшие лечение гормональными препаратами.
- Люди с дальнозоркостью и близорукостью возрастом 40—50 лет и больше. Преимущественно женщины после 50.
- Люди, страдающие диабетом или заболеваниями сердечно-сосудистой, эндокринной и нервной системы.
Обратите внимание! Закрытоугольный тип глаукомы более чувствителен к генетическим факторам, чем открытоугольный. Конкретнее о причинах возникновения болезни поговорим ниже.
Причины возникновения заболевания глаз
Все причины возникновения глаукомы делят на четыре категории: диетические, этнические, половые, генетические и другие. Остановимся подробно на каждом.
- Диетические. Фактор влияния гиповитаминоза на развитие глаукомы не доказан, зато замечается повышение ВГД у пациентов после употребления кофеина. У здоровых людей повышения не наблюдается.
- Этнические. Закрытоугольная глаукома — более редкое явление. 90 % случаев приходится на открытоугольную. С другой стороны, группы восточноазиатского происхождения обладают меньшим объемом передней камеры, что повышает риск развития глаукомы закрытоугольного типа вплоть до 40 раз по сравнению с другими этническими группами.
- Пол. У женщин также наблюдается уменьшенный объем передней камеры. Риск для них оценивается выше, чем у мужчин.
- Генетические. Еще один фактор риска — положительный семейный анамнез. Риск развития открытоугольной формы заболевания увеличивается в 2—3 раза, если глаукома наблюдалась у кровных родственников.
- Другие. К заболеванию может привести длительное употребление стероидных препаратов, травмы глаз, хирургические операции на них или даже вовремя не прооперированная катаракта.
Как правило, глаукома развивается на обоих глазах. Полностью остановить разрушение нерва при ней невозможно, но замедлить течение получится с помощью постоянного контроля за внутриглазным давлением.
Симптоматика глаукомы
При этом явные симптомы глаукомы появляются достаточно поздно. При этом они могут не вызывать сильного дискомфорта, проявляться в легком затуманивании зрения или появлении небольшого радужного ореола при взгляде на источники света (например, лампочку или свечку).
Действительно проблемная симптоматика в виде боли, покраснений и жжения начинается тогда, когда болезнь перетекла в терминальную стадию и становится неизлечимой. Пациент не будет догадываться о глаукоме, пока не заметит существенного ухудшения зрения. В некоторых случаях зрение снижается настолько медленно, что и это остается незамеченным. Конечно, это свойственно только для открытоугольной глаукомы. Закрытоугольная может заявить о себе острым приступом. Последний сопровождается сильной болью в глазах, тошнотой, рвотой, брадикардией, головной болью, затуманенным зрением или полным его отсутствием. В комплексе симптомы приступа глаукомы можно принять за неврологическое заболевание или сильное отравление, что делает глаукому еще более опасной.
Открытоугольная форма тоже сопровождается приступами на развитых стадиях, но они характерны болью в надбровной части головы, глазах и помутнением зрения. До тошноты и брадикардии доходит редко.
В общих чертах симптоматику глаукомы можно описать следующим образом:
- неприятное ощущение «тяжести» в глазах, сопровождающееся болями, резями и сужением поля зрения (нарушениями периферического зрения);
- ощущение влаги на глазах, похожее на повышенную слезоточивость, как при простудных заболеваниях;
- незначительные боли в области верхних и нижних век, покраснение белков;
- стабильное ухудшение зрения в ночное и вечернее время;
- «радужные круги» при взгляде на источники яркого света — лампы, фонари, автомобильные фары и т. д.
- появление «сетки» перед глазами, потеря четкости, затуманенность зрения.
Если вы заметили за собой эту симптоматику, нужно обратиться к врачу-офтальмологу за диагностикой.
Как диагностируют глаукому?
Несмотря на то что глаукома — это повышение давления внутри глаза, точно определить диагноз не получится, просто измерив ВГД. Проводится исследование с помощью анализатора глазного дна и другого компьютерного оборудования. Кроме ВГД, офтальмолог проводит измерения:
- поля зрения глаз на компьютерном периметре;
- способности глаза преломлять лучи света;
- глубины передней камеры и толщины хрусталика;
- строения УПК, через которую должен происходить отток жидкости.
Эти данные помогут определить точную клиническую картину. Так, например, причинами повышенного давления в глазах могут быть увеличение, неправильная форма хрусталика или его смещение. С помощью такой комплексной диагностики можно определить наличие глаукомы даже на самых ранних стадиях и успешно выбрать способ лечения.
Чтобы предупредить развитие глаукомы глаз, врачи рекомендуют проводить такую офтальмологическую диагностику ежегодно всем людям, входящим в группы риска, о которых мы говорили выше.
Как измеряют внутриглазное давление при диагностике?
Также глаукому классифицируют по уровню давления внутри глаза на типы A, B и С. Первый тип глаукомы (А) характерен колебаниями ВГД в пределах нормальных значений — менее 22 мм рт. ст. Второй (В) считается умеренно повышенным, при нем давление внутри глаз составляет от 22 мм рт. ст. до 29 мм рт. ст. Категория глаукомы C подразумевает высокое давление внутри глаза — более 29 мм рт. ст.
Замеры при глаукоме делаются с помощью специальной офтальмологической аппаратуры — тонометра для глаз. В некоторых кабинетах используется метод пальпации — ВГД определяется путем нажатия указательного пальца против роговицы закрытого глаза. Последний способ ненадежен, поэтому лучше обратиться в кабинет, где используют специальную аппаратуру.
Стадии развития глаукомы
Глаукома — это прогрессирующая болезнь. Врачи условно делят ее на 4 стадии. Определяются они в зависимости от поля зрения пациента, состояния диска зрительного нерва и внутриглазного давления. Данные получаются в процессе диагностики — тонометрии, периметрии и офтальмоскопии.
- I стадия глаукомы (начальная). Наиболее благоприятный для пациента исход диагностики. Границы поля зрения остаются в рамках нормальных, углубление диска зрительного нерва слегка расширено, но не доходит до его края. Соблюдая рекомендации лечащего врача, можно долгое время поддерживать зрительные функции на высоком уровне.
- II стадия глаукомы (развитая). На этой стадии появляются первые клинические признаки заболевания, но обнаружение чаще происходит случайно — во время планового осмотра у офтальмолога. Наблюдается сужение поля зрения на 10 градусов в верхненосовом или нижненосовом отделе, выраженные изменения в парацентральном отделе.
- III стадия глаукомы (далекозашедшая). Чтобы глаукома развилась до далекозашедшей стадии, понадобится несколько лет. Пациент при этом отмечает ухудшение зрения или даже появление «слепых пятен». Поле зрения сужается на 15 градусов, а углубление зрительного диска доходит до края.
- IV стадия глаукомы (терминальная). Характерна полной или частичной потерей зрения. Иногда небольшой участок поля зрения остается в височном секторе. Эти изменения необратимы — рекомендуются регулярные осмотры у офтальмолога с целью предупреждения проблем с другим глазом.
Обратите внимание! По динамике развития глаукомы выделяют стабилизированное и нестабилизированное течение болезни. В случае стабилизированного течения глаукомы болезнь практически не прогрессирует — сужение поля зрения и экскавация ДЗН не происходят 3 месяца.
Лечение болезни
Так как глаукома является хроническим заболеванием глаз, вылечить ее до конца не представляется возможным, а ухудшение зрения, наступившее в ее следствии, в 6—20 % вообще необратимо. Полное восстановление также невозможно.
Говоря «лечение глаукомы», мы подразумеваем купирование болезни. Для этого используются специальные капли, лазерное лечение или хирургическая операция. Остановимся на каждом подробнее.
Медикаментозное лечение глаукомы
Чаще всего под медикаментозным лечением понимают использование капель для снижения давления внутри глаза. Они принимаются регулярно и с контролем эффективности со стороны врача. Таким образом можно остановить прогрессирование болезни и сохранить ясное зрение на десятки лет.
В некоторых случаях капли не помогают достаточно эффективно. Тогда врач назначает специальные таблетки — ингибиторы и карбоангидразы. Они помогают, когда нужно срочно сделать что-то с проблемой, но слабо подходят для применения в длительной перспективе. Продолжительное использование повышает вероятность возникновения побочных эффектов: обострения мочекаменной болезни, шума в ушах, приступов тошноты и рвоты, гиперемии кожи, зуда, мышечной слабости, судорог (список неполный).
Лазерная операция
Система лазерной хирургии уже широко введена в офтальмологическую практику. Существует по меньшей мере 5 способов, по которым производится лечение глаукомы с помощью лазера. Они выбираются в зависимости от стадии глаукомы, состояния глаза и индивидуальных показаний. При этом операция очень быстрая — она длится не более 2—5 секунд. Если учитывать время на приготовление — всего 3 минуты.
Внутри глаза офтальмологом делается разрез шириной около полутора миллиметров. Внутрь получившегося отверстия вводится тонкое световолокно, через которое проводится лазерный луч. Осложнений практически не наблюдается, период реабилитации составляет несколько дней, а стабильность результатов радует. Даже у первых пациентов с глаукомой, прооперированных по этой методике, показатели внутриглазного давления находятся в рамках нормальных, изредка поднимаясь до умеренно повышенных.
Хирургическая операция
Если лазерная операция на глазах — самый простой и безопасный метод лечения, то хирургическое вмешательство отличается большей эффективностью по сравнению с лазером. К этому методу прибегают, если глаукома глаз была обнаружена на ранней стадии, когда необратимые изменения зрения не наступили, а зрительный нерв находится в хорошем состоянии. Операция заключается в имплантации антиглаукоматозного дренажа. Она направлена на нормализацию внутриглазного давления, которое в конечном итоге позволит сохранить зрение пациента на текущем уровне, предотвратить сужение поля зрения и экскавацию ДЗН.
Обратите внимание! Последние исследования в этой области показали, что развитие прооперированной глаукомы более медленное, а само течение болезни — благоприятное.
Медикаменты, лазерная терапия или хирургическое вмешательство?
Лазерная операция выигрывает у медикаментозного лечения по всем параметрам. Она дает длительный результат, не имеет побочных эффектов, а вероятность возможных осложнений минимальная. Другие ее преимущества:
- Скорость. Лечение глаукомы лазерной операцией займет не больше 10 минут в самом крайнем случае.
- Безболезненность. Все проводится под местной анестезией, пациент вообще ничего не чувствует.
- Короткий реабилитационный период. Реабилитация длится 5—7 дней. В этот период возможно ощущение легкого дискомфорта.
- Доступность. Очень бюджетная стоимость для операции, позволяющей предотвратить потерю зрения.
В случае глаукомы лечение хирургическим путем рекомендуется только тогда, когда сдержать нормальное давление внутри глаза привычными медикаментозными средствами или лазером невозможно. Часто это случается в тех случаях, когда давление доходит до категории C.
Несколько советов по профилактике глаукомы
Полностью защититься от заболевания не получится, но можно снизить риски возникновения глаукомы настолько, насколько это от нас зависит.
- Отказ от курения. Статистически доказано, что курение повышает шансы развития глаукомы и других заболеваний глаз.
- Диета. Придерживайтесь ограничения в приеме жидкости до 1.5—3 литров в день, избегайте соленой, острой и жирной пищи.
- Массаж. Выполняйте легкий массаж глаз ежедневно — это улучшает кровообращение и способствует снижению ВГД.
- Стиль жизни и работа. Длительная работа на солнце способствует повышению ВГД и развитию глаукомы. Особенно если вы находитесь в наклоненном состоянии.
Самое главное — вовремя проходить диагностику, т. к. глаукома опасна именно бессимптомным течением. У вас получится надолго сохранить зрение, проходя полный офтальмологический осмотр раз в три года с 40 лет и ежегодно после 60.
Теперь вы знаете все необходимое о глаукоме, лечении и причинах ее возникновения. Надеемся, наша статья оказалась для вас полезной. Берегите глаза и оставайтесь с нами дальше, чтобы узнавать больше интересного об офтальмологии, лечении и профилактике заболеваний, приводящих к ухудшению зрения.
Понравилась публикация?
Поставь ей оценку — кликай на звезды!
Рейтинг статьи
/ 5. Голосов:
Источник


