Что такое васкуляризация роговицы
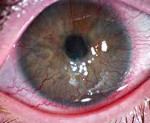
Неоваскуляризация роговицы – это заболевание, при котором кровеносные сосуды лимба прорастают в строму роговой оболочки. Клинически патология проявляется снижением остроты зрения вплоть до слепоты, визуализацией сосудов в форме «красных веточек» на поверхности роговицы, нарушением бинокулярного зрения. Для постановки диагноза применяется биомикроскопия глаза, визометрия, кератометрия, УЗИ глаза. Хирургическая тактика сводится к проведению кератопластики, кератопротезирования, лазерной коагуляции или фотодинамической терапии. Консервативное лечение базируется на инстилляциях глюкокортикостероидов в полость конъюнктивы, их подконъюнктивальном и парабульбарном введении.
Общие сведения
Неоангиогенез роговой оболочки – широко распространенная патология в практической офтальмологии. Согласно статистическим данным, около 40 млн. пациентов во всем мире нуждаются в пересадке роговицы в связи с развитием осложнений этого заболевания. Доказано, что в норме только 0,01% эндотелиоцитов находится на стадии деления. В состоянии хронической гипоксии этот показатель возрастает в десятки раз. У 14,5% больных наблюдается стойкое снижение зрительных функций. Риск развития слепоты составляет около 20-25%. Заболевание с одинаковой частотой встречается среди лиц мужского и женского пола. Географических особенностей распространений не отмечается.
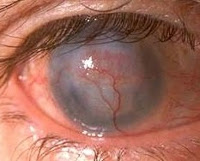
Неоваскуляризация роговицы
Причины неоваскуляризации роговицы
Выделяют множество факторов, приводящих к данному заболеванию. Все они имеют единый механизм развития, поскольку усиленный ангиогенез – это компенсаторная реакция тканей на дефицит кислорода. Основные причины неоваскуляризации:
- Травматические повреждения. Вследствие травм (ранений, ожогов глаз) или хирургических вмешательств в области роговой оболочки, орбитальной конъюнктивы и лимба образуются рубцовые дефекты, которые приводят к глубокой неоваскуляризации.
- Хронический кератит. Длительное течение воспалительных процессов (кератит, кератоконъюнктивит) становится причиной гипоксии оболочек глаза и провоцирует неоангиогенез.
- Дегенеративно-дистрофические изменения. Множественные язвенные дефекты и рецидивирующие эрозии стимулируют сосудистую пролиферацию из-за утолщения роговой оболочки и недостаточного поступления кислорода в глубокие слои.
- Длительное ношение контактных линз. Заболевание развивается из-за механической преграды на пути поступления кислорода. При высоком риске или первых симптомах патологии пациенту рекомендуют использовать линзы с высокой кислородной проницаемостью и чередовать их с ношением очков.
Патогенез
В норме роговица – это оболочка глазного яблока, лишенная кровеносных сосудов. Ее кровоснабжение и трофику обеспечивает сосудистая сеть, расположенная в области лимба. Пусковой фактор развития заболевания – региональная гипоксия, при которой в роговицу поступает недостаточное количество кислорода. Это приводит к усиленной секреции оксида азота, что проявляется расширением и повышением проницаемости сосудов на границе склеры и роговой оболочки. Протеолитическая деградация базальной мембраны и активация плазминогена способствуют пролиферации эндотелиальных клеток. Усиленное образование эндотелиоцитов, мобилизация перицитов и клеток гладкой мускулатуры лежат в основе неоваскуляризации роговицы.
Классификация
С клинической точки зрения офтальмологи выделяют следующие формы неоваскуляризации роговицы:
- Поверхностная. Сосуды с области лимба в неизмененном виде переходят на роговицу.
- Глубокая. Сосуды, направляясь от периферических отделов к центральным, врастают в толщу роговицы. Поражаются средние и глубокие слои стромы. Склеральные и эписклеральные сосуды имеют вид параллельно идущих ниточек.
- Смешанная. Процесс неоваскуляризации затрагивает всю толщу оболочки.
Симптомы неоваскуляризации роговицы
Усиленный ангиогенез приводит к разрастанию сосудов на поверхности роговой оболочки, что влечет за собой снижение ее прозрачности. На начальных стадиях заболевания острота зрения снижается незначительно. Если процесс неоваскуляризации достигает центральной зоны, больной полностью теряет зрение. Сужение зрительных полей сопровождается нарушением пространственного восприятия. Возможно возникновение фотопсий и метаморфопсий. Пациенты с неоваскуляризацией роговицы предъявляет жалобы на появление темных пятен или «пелены» перед глазами, отмечают повышенную утомляемость при выполнении зрительной работы.
При одностороннем процессе нарушается бинокулярное зрение. Адаптация к монокулярному зрению при поражении оптической части затруднена у больных зрелого возраста. Из-за постоянного дискомфорта, вызванного помехами перед глазами, возникает головная боль. Многие пациенты используют цветные линзы, чтобы уменьшить выраженность визуальных изменений, это еще больше усугубляет клиническую симптоматику. Длительное течение заболевания приводит к изменению радиуса кривизны роговицы, ее утолщению, что становится причиной увеличения индекса преломления и искажения зрения.
Осложнения
Наиболее распространенное осложнение неоваскуляризации роговицы – тотальное сосудистое помутнение. Помимо изменения нормального цвета глаз, бельмо приводит к слепоте. Пациенты с данной патологией входят в группу риска развития воспалительных и инфекционных заболеваний (кератоконъюнктивит, кератит). Патологическая неоваскуляризация часто осложняется кровоизлиянием в переднюю камеру глаза. Редко интенсивный ангиогенез выступает причиной гемофтальма. На поздних стадиях развивается полимегатизм, при котором наблюдается необратимое изменение размеров эндотелиоцитов.
Диагностика
С целью постановки диагноза проводят наружный осмотр и комплекс офтальмологических исследований. Визуально определяется прорастание сосудов в виде «красных ниточек». Офтальмологическое обследование предусматривает:
- Визометрию. Измерение остроты зрения – базовый метод диагностики. В зависимости от степени разрастания сосудов острота зрения варьирует от незначительного снижения зрительных функций до их полной утраты.
- Биомикроскопию глаза. Методика позволяет изучить степень прозрачности оптических сред глаза, выявить признаки воспалительных и дистрофических изменений. При поверхностной форме определяется ток крови в новообразованных сосудах.
- Кератометрию. Исследование дает возможность изучить структуру роговой оболочки, определить, насколько изменился радиус ее кривизны.
- УЗИ глаза. Цель проведения ультразвукового исследования в В-режиме – выявить вторичные изменения, связанные с прогрессированием неоваскуляризации.
Лечение неоваскуляризации роговицы
На ранних стадиях устранение этиологического фактора исключает прогрессирование заболевания или снижает выраженность клинических проявлений. Новообразованные артериолы запустевают и приобретают вид едва заметных «сосудов-привидений». Консервативная терапия сводится к инстилляциям глюкокортикостероидов в конъюнктивальную полость или к парабульбарному и подконъюнктивальному введению. Хирургическое лечение применяется при далеко зашедших формах и включает:
- Сквозную кератопластику. Методика используется при врастании сосудов в роговую оболочку на ограниченном участке. После удаления измененного участка роговицы на его место подшивают донорский материал.
- Кератопротезирование. Это – метод выбора в лечении пациентов с глубокой формой неоваскуляризации или с осложненным течением патологии из-за возникновения тотального сосудистого бельма. Кератопротез устанавливают только спустя 3 месяца после имплантации опорной пластинки.
- Лазерную коагуляцию неососудов. Проводится поэтапная коагуляция эндотелиальных каналов и капилляров от центральной части к периферии. Методика более эффективна при поверхностном варианте заболевания. В позднем послеоперационном периоде возможна реканализация сосудов.
- Фотодинамическую терапию. Метод базируется на светоиндуцированной химиотерапии. Фотосенсибилизатор селективно накапливается в тканях с повышенной пролиферативной активностью.
Прогноз и профилактика
Прогноз для жизни при неоваскуляризации роговицы благоприятный, прогноз в отношении зрительных функций зависит от степени прорастания сосудов. В большинстве случае своевременное лечение обеспечивает полное восстановление остроты зрения. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает соблюдение техники безопасности в условиях производства, контролирование длительности ношения контактных линз в течение суток. Пациенту, который носит линзы, необходимо обращаться за консультацией к специалисту не реже одного раза в год и выбирать линзы с высоким коэффициентом пропускания кислорода.
Источник

В нормальном состоянии роговица глаза прозрачна и имеет абсолютно гладкую поверхность. При такой патологии, как неоваскуляризация, в тканях ее оболочки происходят изменения: появляются новообразованные сосуды. В статье рассмотрим, чем опасно такое состояние, а также разберемся, поддается ли оно лечению.
Неоваскуляризация роговицы — что это такое?
Неоваскуляризация роговицы (или неоангиогенез) — это патологическое состояние глаз, с которым довольно часто имеют дело офтальмологи. При этой патологии происходит прорастание кровеносных сосудов внутрь роговой оболочки, которая в нормальном состоянии имеет прозрачную структуру и гладкую поверхность.
Согласно статистике, в мире примерно 40 миллионов больных нуждаются в пересадке роговицы по причине осложнившегося неоангеонеза. Заболевание опасно тем, что в 20-25 процентах случаев оно приводит к полной слепоте.
Неоваскуляризацией в равной степени страдают мужчины и женщины. Причин возникновения болезни может быть много. В их числе:
Травмы глаз. Это могут быть ожоги, проникающие ранения или неудачные хирургические вмешательства, вследствие которых образуются рубцовые дефекты, приводящие к разрастанию сосудов.
Изменения дегенеративно-дистрофического характера. Подразумеваются эрозии, а также язвенные дефекты в рецидивирующей стадии. Неоангиогенез появляется из-за утолщения слоев роговой оболочки и отсутствия нормальной трофики, как следствие.
Хронический кератит. Данная болезнь также служит частой причиной появления новообразованных сосудов в области роговицы глаза. Из-за длительного лечения, характерного для кератита и кератоконъюнктивита, происходит кислородное голодание, а в результате — неоваскуляризация.
Длительное ношение контактной оптики. При использовании линз крайне не рекомендовано превышать допустимые сроки эксплуатации изделий. В противном случае может наступать гипоксия роговицы, которая впоследствии приводит к соответствующим осложнениям.
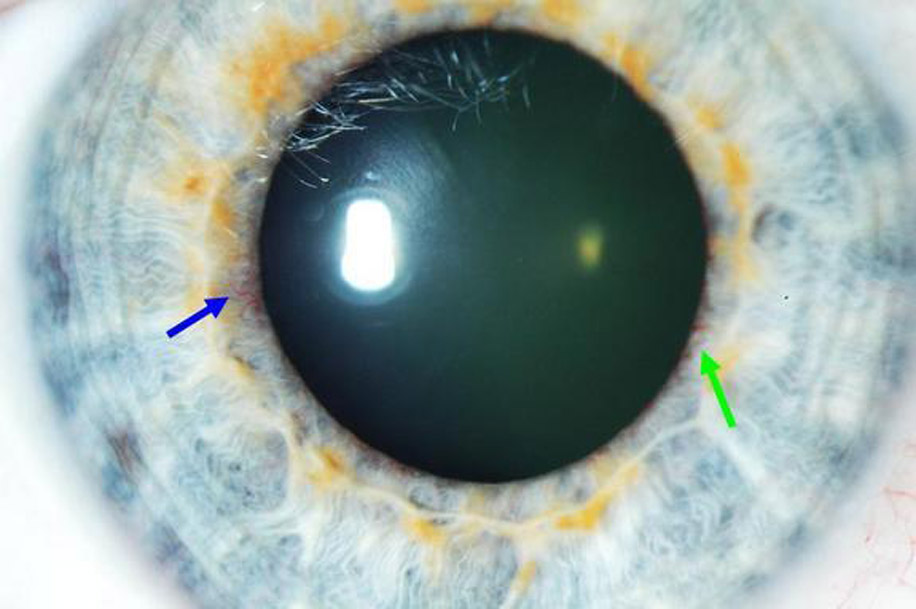
В офтальмологии разделяют три основные формы неоваскуляризации:
Поверхностная (когда сосуды в неизменном виде внедряются в роговицу с области лимба);
Глубокая (сосуды прорастают в толщу роговой оболочки из периферии к центру, серьезно повреждаются и средние, и глубокие слои стромы);
Смешанная (патологический процесс затрагивает всю площадь оболочки).
Нередко при неоваскуляризации происходят кровоизлияния в области передней камеры органов зрения. На последних этапах поражения может наступить существенное снижение четкости зрения.
Какие симптомы укажут на неоваскуляризацию роговой оболочки?
Неоваскуляризация роговицы, лечение которой не происходит своевременно, может привести к полной слепоте. На начальных стадиях развития заболевание практически не влияет на рефракцию (зрение, если и снижается, то незначительно, что фактически неощутимо). Однако визуально определить разрастание в роговице кровеносных сосудов можно по верному симптому: начинает снижаться прозрачность ее поверхности.

В разные временные интервалы могут появляться темные пятна перед глазами и пелена. При этом пациенты часто отмечают чрезмерную быструю утомляемость, нарушение бинокулярного зрения, головные боли, провоцируемые перенапряжением из-за постоянных помех перед глазами.
По мере прогрессирования патологии больной ощущает сужение зрительных полей, а также трудности с пространственным восприятием.
Часто пациенты с неоваскуляризацией для скрытия видимых дефектов начинают пользоваться цветными контактными линзами, полностью покрывающими роговицу и придающими ей нормальный вид. Однако желание скрыть эстетические неточности только усугубляет ситуацию, поскольку показатели кислородо- и влагопроницаемости у такой оптики понижены, а значит, роговая оболочка, которая и без того подвержена гипоксии, еще больше страдает от недостатка трофики. Это способствует прогрессированию неоангиогенеза.
Неоваскуляризация роговицы: лечение, препараты
Основная задача, которую преследует лечащий врач, выявивший неоваскуляризацию роговой оболочки у пациента на ранней стадии, — снизить выраженность клинического проявления болезни и исключить ее дальнейшее прогрессирование. Классическая консервативная терапия подразумевает инстилляцию глюкокортикостероидов в роговицу и других препаратов.
В остальных случаях лечение сводится к хирургическим методам. В зависимости от особенностей протекания болезни, назначается:
Сквозная кератопластика. Этот способ эффективен, если неоангиогенез поразил отдельный участок роговицы, который в ходе операции удаляется и заменяется донорским материалом.
Лазерная коагуляция. Такая методика доказала свою эффективность в случаях, если заболевание поверхностное.
Кератопротезирование. Способ лечения применяется на поздних стадиях неоваскуляризации, на которых появляется сосудистое бельмо на глазу.
Фотодинамическая терапия. Такой метод предполагает светоиндуцированную химиотерапию.
Неоваскуляризация не угрожает жизни больного, но, в зависимости от степени поражения глаз, прогнозы относительно зрительных функций могут быть самыми разными. При условии своевременной диагностики и корректно назначенного лечения можно добиться полного восстановления остроты зрения.
Соблюдение правил техники безопасности в рамках рабочего процесса на производстве, правильное ношение контактных линз — все это поможет избежать рисков заболеть неоваскуляризацией роговицы. Также важно посещать офтальмолога хотя бы раз в год (данный совет особенно актуален для людей, которые регулярно пользуются контактной оптикой). Это поможет контролировать состояние глаз и диагностировать заболевания на ранних стадиях. Специфических мер профилактики данной патологии не существует.
На сайте Очков.Нет можно выгодно купить средства контактной коррекции от самых популярных брендов. Советуем обратить внимание на продукцию Acuvue, Air Optix, Biofinity и пр.
Источник
 Появление капилляров в роговице происходит при многих заболеваниях, которые приводят к снижению остроты зрения вплоть до слепоты.
Появление капилляров в роговице происходит при многих заболеваниях, которые приводят к снижению остроты зрения вплоть до слепоты.
Васкуляризация роговицы — это результат заболевания или травмы. Однако в некоторых случаях васкуляризация не расценивается как осложнение, т.к. появляется на фоне заживления. Например, при химических ожогах новообразованные сосуды могут быть обязательным компонентом регенерирующей поверхности. Индуцируется разными экспериментальными ситуациями, включая повреждение роговицы микроорганизмами, химическими и физическими факторами, недостаточностью питания, гипоксии, токсическими состояниями и иммунологическими реакциями. Эти эксперименты привели к важным наблюдениям в вопросе выяснения этиологии неоваскуляризации. Возможными причинными факторами являются отек роговицы, травма, гипоксия, влияние простагландина Е, ангиогенных, опухолевых факторов.
Перилимбальное сплетение, известное как поверхностная краевая аркада, сформировано передними ветвями (эписклеральными) передней цилиарной артерии. Из этого сплетения и формируются новообразованные сосуды. Поверхностная неоваскуляризация часто выглядит как паннус, который находится в 1 мм от лимба. Нормальная сосудистая сеть часто видна на фоне прозрачной роговицы в виде множества мелких сосудов, входящих в роговицу не более, чем на 1мм. Длина сосудов в 2-3 мм считается патологической. Разница между нормой и патологией несколько условна, т.к. предлимбальный сегмент часто имеет более выраженную краевую сеть. При истинном паннусе аркады множественны и неравномерны.
Многие инфекции приводят к формированию микропаннуса (трахома, коньюнктивиты, контагиозный моллюск. Поражение роговицы при этих инфекциях локализуется чаще в верхней зоне роговицы. Стафилококковый кератит и фликтена имет тенденцию к распространению в виде клина. При подозрении на контагиозный моллюск должны быть обследованы веки на предмет наличия приподнятых узелков с вдавлением посредине. Это состояние часто связано и с хроническим фолликулярным конъюнктивитом.
Наиболее частые неинфекционные причины микропаннуса: весенний катар, ревматоидный кератоконъюнктивит, верхний лимбальный кератоконъюнктивит, использование контактных линз. В последних двух случаях паннус имеет тенденцию к расположению в верхней зоне роговицы. Тщательно собранный анамнез и данные осмотра важны в диф. диагностике вышеописанных состояний.
Поражения конъюнктивы при весеннем катаре, возникающие чаще у детей и подростков с аллергической предрасположенностью, двустороннее, сопровождается зудом и слизисто-гнойным отделяемым. Верхний лимбальный конъюнктивит обычно поражает верхнюю часть лимба и сопровождается утолщением бульбарной и пальпебральной конъюнктивы.
При поражении роговицы стафилококком, при трахоме, при фликтенулезном или герпетическом кератоконъюнктивите формируется выраженный паннус. При герпетическом кератите новообразованные сосуды располагаются пучками на фоне типичных для него древовидных повреждений и нарушения чувствительности. Характерным для трахомы являются рубцы тарзальной части конъюнктивы и лимбальные фолликулы или ямки Гербертса. Менее распространенные инфекции: корь, туляремия, лепра, лимфогранулематоз могут приводить к патологической васкуляризации роговицы.
Наиболее распространенными неинфекционными факторами, приводящими к развитию паннуса, являются атопические кератокнъюнктивиты и атопические дерматиты, ношение контактных линз, поверхностные поражения при химических и токсических кератитах, а также acne rosacea (красная угревая сыпь). Паннус в нижних отделах роговицы (секторальный паннус) характерен для acne rosacea. В этом случае может наблюдаться эпителиальный кератит в комбинации с субэпителиальным, приводящий к формированию плотного белого рубца с выраженной васкуляризацией. Кроме того, эти состояния связаны с блефаритами и конъюнктивитами. Acne rosacea обычно появляются в центральной трети лица, склонны поражать как мужчин, так и женщин. Менее распространенными неинфекционными состояниями, приводящими к васкуляризации роговицы, являются гиперлипидемия, кожные заболевания (псориаз, ихтиоз), иммунные заболевания слизистых: пемфигус, токсический эпидермальный некроз, ревматоидный артрит (у взрослых), весенний катар. Болезнь Ходжкина, синдром Марфана, муколипидоз, миотоническая дистрофия, синдром Кляйнфельтера, гипопаратиреоз, дефицит витамина В, пеллагра по некоторым данным могут также приводить к развитию паннуса. Васкуляризацию дистрофического характера может вызвать глаукома, дистрофия Фукса, буллезная кератопатия.
Глубокая васкуляризация увеличивается при развитии анастомозов между передними и задними цилиарными артериями.
Инфекционными заболеваниями, приводящими к глубокой стромальной васкуляризации роговицы, являются herpes zoster, herpes simplex, туберкулез, сифилис, малярия, онхоцеркоз, лейшманиоз.
Неинфекционными заболеваниями, вызывающими глубокую стромальную васкуляризацию, являются ревматоидные заболевания, синдром Бехчета (редко), склеродермия, узелковый полиартериит, системная красная волчанка. Другими факторами являются: гиперлипидемия, интерстициальный кератит при синдроме Когана, диабет (редко), химические ожоги.
Источник


